
5 курс / Факультетская педиатрия / Осенний семестр 5к / Экзамен / Факультетская педиатрия кафедра №1 ответы на экзамен 2024-2025
.pdf
Патогенез:
Классификация:

Нейротоксикоз I степени характеризуется наличием двигательного беспокойства, высокой температуры тела, кратковременных судорог. Сознание нарушено незначительно, явления менингизма не выражены. Отмечается бледность кожных покровов или их легкая гиперемия. Функции органов дыхания и сердечно-сосудистой системы нарушены в пределах, необходимых для компенсации потребностей организма.
Нейротоксикоз II степени сопровождается гипертермией, торпидной к действию антипиретических средств, угнетением сознания до степени сомналенции, сопора. Выявляются отчетливые общемозговые (рвота, головная боль) и менингеальные симптомы (ригидность затылочных мышц, симптомы Кернига и Брудзинского). Возможно появление приступов судорог, нестойких очаговых знаков. Отмечаются тахипноэ, до 60-80 в 1 мин, тахикардия до 200 в 1 мин, умеренное повышение или снижение систолического АД, стойкая бледность с локальным цианозом, акроцианозом, пастозностью в области бедер, передней брюшной стенки. Возможен метеоризм. Олигурия менее 1 мл/кг в 1 час. Выявляются умеренная гипоксемия, гипокапния, смешанный ацидоз.
Нейротоксикоз III степени характеризуется приступами судорог, сопровождающихся нарушением дыхания, сердечной деятельности. Температура тела может снизиться до субнормальной или может быть очень высокой. Отмечаются резкая бледность или диффузный цианоз кожных покровов, положительный симптом «белого пятна». Менингеальные симптомы могут исчезать или быть резко выраженными. Сознание нарушено до степени сопора, комы. Мышечная гипотония, адинамия. Тахикардия с явлениями коронарной недостаточности или брадикардия. Снижение систолического и диастолического АД. Дыхательная недостаточность по вентиляционному и шунто-диффузионному типам. Парез кишечника II-III степени. Снижение диуреза до степени анурии. Кровоточивость из мест инъекций, желудочное кровотечение, ДВСсиндром. Типичны гипоксемия, гиперкапния, метаболический ацидоз.
1.По происхождению:
-Инфекционный (бактериальные, вирусные токсины).
-Эндогенный (уремия, печеночная энцефалопатия).
-Экзогенный (лекарственные препараты, химические вещества).
2.По степени тяжести:
I степень – беспокойство, гиперестезия, раздражительность, гипертермия, тахикарлия, тахипноэ, срыгивания, пульсация родничка;
II степень – гипертермия, торпидная к жаропонижающим , угнетение сознания, сопор, выраженные общемозговые и менингеальные симптомы, тахипноэ, тахикардия, олигурия менее 1 мл/кг/час;
III степень – сопор/кома, судороги, нарушение дыхания и сердечной деятельности, температура или очень высокая, или субнормальная, АД снижено, тоны сердца приглушены, признаки ДВС, метаболический ацидоз.
Инфекционно-токсический шок:

Клинические проявления и лечение токсической энцефалопатии:

III. Кома III – терминальная, всё отсутствует. Это неврологическая составляющая.
В целом 3 клинических синдрома: лихорадка, интоксикационный и неврологических расстройств.

Лечение:
Общие принципы:
-Палата интенсивной терапии, ОРИТ;
-Этиотропная, патогенетическая, симптоматическая терапия (борьба с гипертермией, судорогами, гипервентиляцией и т.д.);
-Омоложение диеты;
-Дробное кормление.
!Патогенетическая терапия:
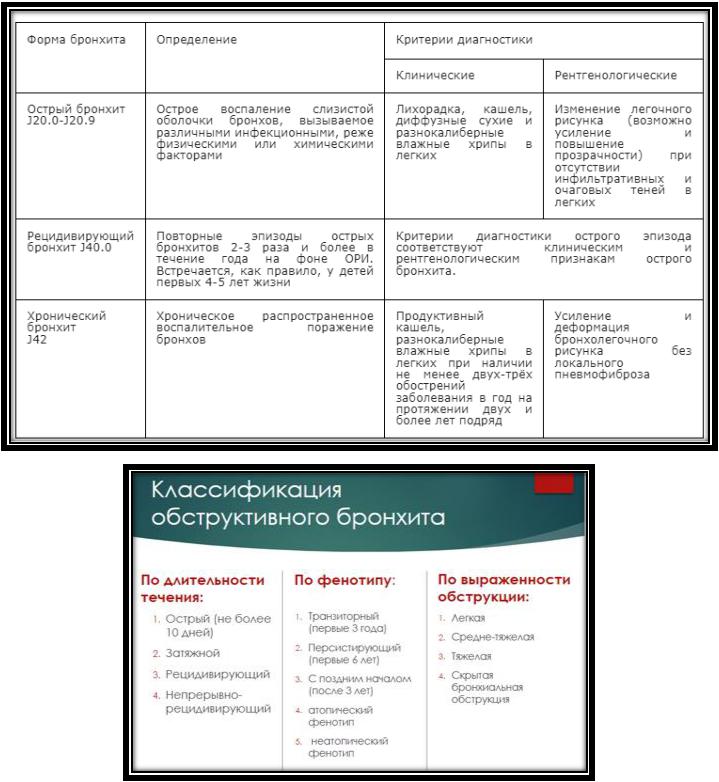
12. Острый бронхит у детей раннего возраста. Этиология. Патогенез. Классификация. Клиника и особенности патогенеза в зависимости от клинической формы. Диагностика. Принципы комплексной терапии. Показания к госпитализации.
Бронхит - воспаление слизистой оболочки в бронхах любого калибра без поражения легочной ткани.

Бронхит – всегда двусторонний диффузный процесс.
Этиология:
-90% случаев – респираторные вирусы (гриппа, парагриппа, респираторносинцитиальный (РС), риновирус, аденовирус, метапневмовирус, коронавирус), а также энтеровирусы и др. представители пикорнавирусов;
-до 10% случаев (но чаще у школьников) – M. pneumoniae, Chlamydophila pneumoniae, B. Pertussis;
-крайне редко – S. pneumoniae, Moraxella catarrhalis, H. influenza;
-грибы (Candida, Aspergillus) – при иммунодефиците.
Острый обструктивный бронхит чаще вызывается РС-вирусом, аденовирусом до 5 лет.
Патогенез:
АФО бронхов у детей:
-Узкий просвет бронхов – чаще обструкция;
-Богатое кровоснабжение слизистой – быстрый отек и его распространение;
-Слабое развитие мышечных и эластических волокон на 1 году жизни – меньше роль бронхоспазма.
Патогенез острого бронхита: вирус, тропный к респираторному эпителию, проникает в нижние дыхательные пути → внедрение в эпителий → размножение → повреждение клеток и угнетение барьеров стенки бронхов → изменение мукоцилиарного клиренса и нарушение состава слизи (увеличение фазы геля, снижение – золя) + поражение периферических нервов и нарушение нервной регуляции и трофики бронхиального древа
+усиление местного кровообращения и развивающийся вследствие этого отек слизистой
+гиперсекреция слизи + может быть рефлекторный бронхоспазм → нарушение работы респираторного эпителия и развитие воспалительного процесса в стенке бронха.
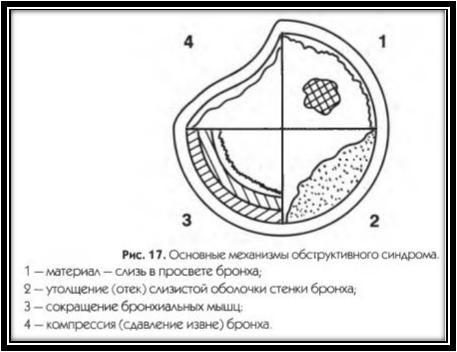
Факторы риска обструкции бронхов:
АФО у детей раннего возраста |
Неблагоприятный преморбидный фон |
Гиперплазия железистой ткани |
Отягощенный аллергоанамнез |
Секреция вязкой мокроты |
Наследственная предрасположенность к |
|
атопии, гиперреактивность бронхов |
Узость просвета бронхов |
Перинатальная патология |
Низкая коллатеральная вентиляция |
Гипотрофия |
Недостаточность местного иммунитета |
Гиперплазия тимуса |
Склонность к быстрому возникновению |
Раннее искусственное вскармливание |
отека (обильная васкуляризация) |
|
|
Перенесенное ОРВИ в 6-12 месяцев |
Виды обструкции:
-обратимая (функциональная) – механизмы острого воспаления, бронхоспазм
-необратимая – врожденные стенозы бронхов, облитерация и тд.
Для острого обструктивного бронхита у детей раннего возраста основным механизмом бронхообструкции является отек слизистой, а также выделение густой слизи в просвет бронха.
Классификация:
По клинической форме:
1)Острый простой бронхит
2)Острый обструктивный бронхит
3)Бронхиолит, в т.ч. облитерирующий
По характеру течения (в вопросе напрямую не спрашивается, но пусть будет)
Клиника острого простого бронхита:
•Умеренное повышение температуры (чаще субфебрилитет, при гриппе – фебрилитет);
•Интоксикация выражена слабо (вялости, снижения аппетита обычно нет; кроме гриппа, парагриппа – чаще выраженная);
•Катаральные проявления:
-грипп – чаще отсутствуют, мб сухой конъюнктивтит, трахеит;
-парагрипп – опасен возможный обструктивный ларинготрахеит;
-аденовирус – ринит, конъюнктивит;
-риновирус – ринит;
-метапневмовирус – катар не характерен.

•Кашель – сухой, со 2 дня заболевания – влажный, мокрота слизистая;
•Осмотр: ЧДД в пределах возрастной нормы, кожные покровы обычной окраски;
•Перкуссия – ясный легочной звук над всей поверхностью легких;
•Аускультация – на фоне жесткого дыхания – двусторонние диффузные сухие и/или крупно- и среднепузырчатые хрипы, уменьшающиеся после откашливания.
Острый простой бронхит, вызванный M. pneumoniae, C. pneumoniae:
•Стойкое повышение температуры до 38-38,5 градусов в течение 5-7 дней без интоксикации (кашляет и бегает);
•Конъюнктивит, фарингит;
•Кашель с первых дней – выраженный, малопродуктивный, сохраняется до 3 недель, может сопровождаться болью за грудиной;
•Часто – заболеваемость вспышками в ДДУ/школах/внутри семьи;
•При хламидийном бронхите мб синусит и длительный кашель без лихорадки;
•Аускультация – асимметричные рассеянные сухие и мелкопузырчатые хрипы.
Клиника острого обструктивного бронхита: ДН 1-2 степени
•Экспираторная одышка (активный вдох → расширение бронхов → воздух входит в легкие → при пассивном выдохе воздух не выходит → экспираторная одышка с участием вспомогательной дыхательной мускулатуры → гипоксия → повышение ЧДД)
•Сухие свистящие хрипы, слышные на расстоянии (воздух на выдохе с силой проходит через суженные бронхи)
•Кашель сухой (малопродуктивный из-за густой мокроты), приступообразный, длительно сохраняется, через 5-7 дней – влажный
•Втяжение уступчивых мест грудной клетки (межреберных промежутков, яремной вырезки, углубления мечевидного отростка)
•Парадоксальное дыхание (втяжение грудной клетки, расширение живота)
•Лихорадка
•Осмотр – вздутие грудной клетки с увеличением переднезаднего размера, цианоз
•Перкуссия – коробочный звук
•Аускультация – удлинение выдоха, на фоне жесткого дыхания диффузные сухие, свистящие, а также крупно-, средне- и мелкопузырчатые влажные хрипы.
Как правило, обструкция проходит самостоятельно на 7-10 день заболевания.

Диагностика:
•Объективное обследование;
•ОАК (не проводить рутинно амбулаторно при типичной клинике): Показания к ОАК:
-подозрение на бактериальную инфекцию
-лихорадка более 39 градусов с симптомами интоксикации
-ДН
-отсутствие положительной динамики/лихорадка более 3 дней На ОАК:
-грипп – лейкопения, лимфоцитоз
-риновирус – норма
-аденовирус – норма/незначительный лейкоцитоз
-микоплазма – норма/незначительный лейкоцитоз, повышенное СОЭ
•ПЦР на микоплазму, хламидии, бордетеллу – при подозрении на этих возбудителей бронхита;
•Ат к микоплазме, хламидии – минимум после 2 недель заболевания при неэффективности терапии (3-4 кратное повышение титра в дебюте и повторном взятии);
•Экспресс-тест на вирус гриппа (иммунохроматография) при подозрении на вирус гриппа (показания – высокая температура, интоксикация, отсутствие выраженного
катара, сухо конъюнктивит, сухой кашель) Экспресс-тест выполнять в максимально ранние сроки при подозрении (т.к. осельтамивир эффективен только в первые 2 дня болезни);
•ОАМ – если лихорадка более 3 дней с высокой температурой тела, маленький ребенок (исключить инфекцию мочевыводящих путей);
•Рентгенография грудной клетки – при подозрении на пневмонию;
