
Фтиза
.pdfГ. Остаточные изменения после перенесенного туберкулеза
а) органов дыхания:
фиброзные, фиброзно-очаговые, буллезные изменения, кальцинаты в легких и лимфатических узлах, плевропневмосклероз, цирроз, бронхоэктазы, состояние после хирургического вмешательства и др.
б) других органов:
рубцовые изменения в различных органах и их последствия, обызвествления, состояние после оперативных вмешательств
Классификация туберкулеза согласно Национальным клиническим рекомендациям от 2016 г.
Все то же самое только с:
Характеристика туберкулеза по устойчивости микобактерий к противотуберкулезным препаратам:
•с сохраненной лекарственной чувствительностью МБТ
•с МР к противотуберкулезным препаратам
•с ПР к противотуберкулезным препаратам
•с множественной лекарственной устойчивостью к противотуберкулезным препаратам
•с широкой лекарственной устойчивостью к противотуберкулезным
•препаратам
•с тотальной лекарственной устойчивостью к противотуберкулезным
•препаратам
Первичные формы туберкулеза
•Туберкулезная интоксикация у детей и подростков.
•Туберкулез внутригрудных лимфатических узлов
•Первичный туберкулезный комплекс
•Туберкулез периферических лимфатических узлов
•Туберкулез мезентериальных лимфатических узлов Вторичные формы туберкулеза легких
•Милиарный туберкулез
•Очаговый туберкулез легких
•Инфильтративный туберкулез легких
•Казеозная пневмония
•Туберкулезный плеврит (в том числе эмпиема)
•Туберкулез верхних дыхательных путей, трахеи, бронхов и др. Хронические деструктивные формы туберкулеза легких
•Диссеминированный туберкулез легких (подострое и хроническое течение)
•Кавернозный туберкулез легких
•Фиброзно-кавернозный туберкулез легких
•Цирротический туберкулез легких
Примеры формулировки диагноза:
•Больной К., 45 лет. Диссеминированный туберкулез легких в фазе инфильтрации и распада, подострое течение. МБТ+.МЛУ. ДН 0-I. Кровохарканье диапедезного типа. Язвенная болезнь двенадцатиперстной кишки в стадии ремиссии.
•Больная М., 34 г. Туберкулез периферических лимфатических узлов (левой аксиллярной группы) в фазе инфильтрации. МБТ—.
23. Первичный туберкулез, формы. Особенности патогенеза и диагностики.
Первичные формы туберкулеза
•Туберкулезная интоксикация у детей и подростков.
•Туберкулез внутригрудных лимфатических узлов
•Первичный туберкулезный комплекс
•Туберкулез периферических лимфатических узлов
•Туберкулез мезентериальных лимфатических узлов
Особенности:
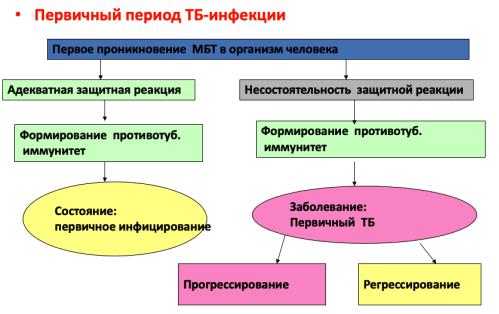
•возникает при заражении МБТ неинфицированных ранее людей
•характеризуется впервые положительной реакцией на туберкулин
•лимфогенным и гематогенным распространением инфекции
•казеозным (специфическим) воспалением внутригрудных и других групп лимфатических узлов
•высокой реактивностью организма в ответ на внедрение возбудителя заболевания
•Заболевают в основном дети, подростки и редко молодые люди.
Входные ворота инфекции
Различают следующие пути передачи туберкулеза:
1.воздушно-капельный
2.алиментарный (в т.ч. спутогенный)
3.контактный
4.вертикальный
ПАТОГЕНЕЗ ТУБЕРКУЛЕЗА
Период первичной инфекции имеет характерные черты:
1)высокую сенсибилизацию организма
2)наклонность к генерализации процесса лимфогематогенным путем
3)вовлечение в процесс лимфатической системы
4)наклонность к казеозному перерождению лимфатических узлов
5)способность к спонтанному заживлению
Раннее выявление туберкулеза
•К методам раннего выявления туберкулёза у детей и подростков относятся туберкулинодиагностика и флюорография.
•Проба Манту является основным методом у детей до 7 лет.
•С 8-летнего возраста используется диаскин - тест. Интервал между туберкулинодиагностикой и флюорографией должен быть не более 6 месяцев.
•Работу по раннему выявлению туберкулёза у детей и подростков проводит общая лечебная сеть.
24.Клиника, диагностика, дифференциальная диагностика и исходы туберкулезной интоксикации детей и подростков.
В клинике туберкулезной интоксикации различают два периода - ранний и хронический.
Ранний
Туберкулезная интоксикация характеризуется ухудшением состояния здоровья ребенка.
Клиническими проявлениями этой формы являются симптомы различных функциональных нарушений :
1. Кожные покровы: бледные, периорбитальный цианоз (токсическое влияние МБТ), тонус мышц,
тургор тканей снижен)
2. Воздействие на центральную нервную систему:
•раздражительность
•повышенная возбудимость, быстро сменяющаяся вялостью
•утомляемость
•обидчивость, плаксивость
• снижение усидчивости, концентрации внимания, ухудшение школьной успеваемости
•головные боли
•нарушение сна
•ухудшение аппетита, нет нарастания массы тела
3. Изменение терморегуляции:
•нарушение монотермии (в течение суток колебания температурной кривой достигают 1 град. и более, причем верхняя граница температуры может не превышать нормы, например 36,0 – 36,9 град.
С
•появление субфебрильных и фебрильных «свечек»
•развитие малого субфебрилитета (37,2 – 37,5 град. С), возникает чаще к концу дня и сохраняеся от нескольких дней или недель до нескольких месяцев.
Возможны параспецифические реакции в виде:
1)кератоконъюнктивитов
2)узловатой эритемы (eritema nodosum)
3)ревматоида Понсе
4)острого диффузного нефрита
5)полисерозита
Вобщем анализе крови определяется возрастная лимфопения, эозинофилия и ускорение СОЭ.
При оценке иммунного статуса выявляется уменьшение количества T-клеток и снижение их функциональной активности.
Вдиагностике необходимо использовать:
•
•
•
•
рентгенологические методы (компьютерная томография)
бронхоскопию
комплексное туберкулин – тестирование
бактериологическое исследование (ПЦР крови для выявления ДНК МБТ)
Хронический
Важен тот факт, что после виража туберкулиновых проб прошел 1 год и более, туберкулиновые пробы сохраняются положительными, либо нарастают.
В отличие от ранней туберкулезной интоксикации, при хронической интоксикации, все симптомы выражены ярче и держатся более стойко.
У больных отмечается персистирующее течение хронического конъюнктивита, фликтен.
В зависимости от длительности хронической туберкулезной интоксикации, наблюдается отставание в физическом развитии (роста и особенно веса ребенка)
Одним из важных признаков хронической туберкулезной интоксикации является микрополиадения (пальпируются 5-7 групп лимфатических узлов упругой консистенции).
У детей с астенической конституцией легко пальпируются увеличенные печень и селезенка.
Дифференциальная диагностика туберкулезной интоксикации
1.Хронические очаги инфекции:
-кариес зубов
-воспаление придаточных пазух носа
-хронический тонзиллит
2. Общие инфекционно-аллергические заболевания:
-инфекционные заболевания (брющной тиф, дизентерия, инфекционный мононуклеоз, гепатит, сепсис, бруцеллез и др.)
-коллагенозы
-глистные инвазии
-болезни крови и злокачественные новообразования
-нейроэндокринные заболевания (гипертиреоз)
-вегетососудистая дистония
Вбольшинстве случаев исходы туберкулезной интоксикации благоприятны, наступает выздоровление. Возможен переход в первичный туберкулезный комплекс.
25. Клиника, диагностика, дифференциальная диагностика и исходы первичного туберкулёзного комплекса.
ПТК - форма туберкулеза, которая характеризуется развитием воспалительных изменений в легочной ткани, лимфангита и поражением регионарных ВГЛУ
Может протекать остро, подостро, малосимптомно или бессимптомно
Различают :
-неосложненное течение
-осложненное
-прогрессирующее течение первичного комплекса
Фазы течения:
а) пневмоническая; б) фаза рассасывания; в) фаза уплотнения;
г) формирование очага Гона.
Первичный туберкулезный комплекс характеризуется:
•специфическим поражением участка легкого (первичный аффект)
•Поражением отводящих лимфу сосудов (лимфангиит)
•поражением регионарных внутригрудных лимфатических узлов Клиническая картина включает:
•Интоксикационный (слабость, потливость, отсутствие аппетита, снижение веса, инверсия сна, субфебрилитет 37,0 – 37,2 С )
•Бронхо-легочно- плевральный синдром (кашель (сухой или влажный; возможно кровохарканье), одышка, боли в грудной клетке при дыхании)
•При осложненном течении первичного туберкулеза
убольных появляются дополнительные жалобы.(Упорный сухой кашель указывает на туберкулез бронха.
•Появление или усиление одышки, боли в боку и повышение температуры тела свидетельствуют о развитии ателектаза или плеврита.
•Наиболее серьезными осложнениями являются гематогенное распространение МБТ и развитие туберкулезного менингита)
Диагностика первичного туберкулезного комплекса
•Для постановки диагноза первичного комплекса большое значение имеет анамнез — указание на контакт с бацилловыделителем.
•Особенно ценен вираж туберкулиновых проб, который при свежем и активном первичном комплексе проявляется гиперергическими кожными туберкулиновыми реакциями.
•Большое значение имеет исследование мокроты, промывных вод бронхов и желудка на наличие туберкулезных микобактерий.
Дифференциальный диагнозс:
1.раком легкого с метастазами в лимфатические узлы легкого
2.острой пневмонией
3.пороком развития легкого
4.эозинофильным инфильтратом
Осложнения:
- туберкулез бронхов - бронхо – нодулярные свищи - ателектаз легких
- адгезивный и экссудативный плеврит - лимфогематогенная диссеминация - бронхогенная диссеминация
- туберкулез мозговых оболочек
-туберкулез костей и суставов
-туберкулез мочевых и половых органов
Исходы осложненного течения ПТК:
•кальцины во внутригрудных лимфатических узлах
•очаг Гона или очаги Симонса
•множественные кальцинаты в легочной ткани
•и других органах
•сегментарный и долевой пневмосклероз и цирроз
•плевроцирроз
•рубцовый стеноз бронхов
Первичный туберкулезный комплекс, как правило, протекает благоприятно и крайне редко принимает хроническое течение.
Формирование фиброзно-кавернозного туберкулеза при распаде первичного аффекта наблюдается как исключение.
26. Клиника, диагностика, дифференциальная диагностика и исходы туберкулёза внутригрудных лимфатических узлов.
ТВГЛУклиническая форма туберкулеза, при которой наблюдается специфическое поражение ЛУ корня легкого и средостения. Клиника:синдром интоксикации и симптом нарушения бронх.проходимости. Д-ка. Бактериологически в промывных водах бронхов, желудка, мокроте МБТ встречается редко. Методы: микроскопия мазка мокроты,пцр, культуральный
метод, тестирование мбт на лекарств чувствительность к ПТП. |
R- 2 формы(инфильтративная, |
туморозная) и малые формы. Инфильтративная форма: расширение тени корня легкого и |
|
перифокальной инфильтрацией легочной ткани. |
«Малые» |
формы ТВГЛУ хар-я незначительным увеличением тени корня легкого. Признаки тубереклезной интоксикации умеренные. Р-диагностика базируется на выявлении деформации и обогащения прикорневого легочного рисунка как отражение застойного лимфангита, нарушения структуры корня и смазанности его контуров. Туморозная форма: тень корня легкого расширена, наружный контур четкий,ровный. Возможно расширение тени верхнего средостения при поражении паратрахеальных и трахео-бронхиальных ЛУ. Симптом тутовой ягоды (кальцинаты). Диф д-з с неспецифический лимфаденит, лимфагранулематоз, саркоидоз, зно. Исходы: полное рассасывание; рубцовое уплотнение корня;кальцинация.
27. Вторичный туберкулез, клинические формы. Особенности патогенеза и диагностики.
Основные формы: очаговый туберкулез, инфильтративный, туберкулома, казеозная пневмония, кавернозный туберкулез, фиброзно-кавернозный т-з, диссеминированный т-з,цирротический туберкулез. Возникает на фоне перенесённого первичного туберкулёза (эндогенная реактивация скрытых очагов туберкулёзной инфекции), но может развиться как ответная защитная реакция на первичное экзогенное инфицирование (нозокомиальный путь передачи туберкулёзной инфекции). Отсутствует реакция периферических и ВГЛУ. Отсутствует наклонность к лимфогематогенной диссеминации. Основной путь распространения туберкулёзной инфекции – бронхогенный. Выражена наклонность к бактериовыделению. Чувствительность к туберкулину снижена. туберкулинонегативность при активном процессе. Большое значение в развитии вторичного туберкулёза принадлежит факторам риска, снижающим неспецифическую и специфическую защиту организма. Отсутствует наклонность к параспецифическим реакциям. Разнообразие морфологических характеристик вторичных форм туберкулёза. Отсутствие тенденции к полному самостоятельному излечению. Основные методоты д-ки: лучевая (рентгенография легких, кт,мрт), бак.исследование мокроты, промывных вод бронхов, плеврального экссудата (микроскопия, пцр, ифа, иммунологические тесты), туберкулинодиагностика (диаскин-тест, пробы Манту, Пирке).
28. Клиника, диагностика, дифференциальная диагностика и исходы милиарного туберкулёза лёгких.
Острый гематогенно-диссеминированный т-з. Одна из форм диссеминированного туб-за. Клиника: острое начало (3-5дней). Разл 3 формы: Инфекционная (с клиникой синдрома интоксикации), Легочная ( преобладает выраженная одышка асфиксического типа, тахикардия, цианоз, сухой кашель, гепатомегалия) и Менингиальная (сопровождается развитием менингита). Диагностика: анамнез (сведения о вакцинации бцж,контакт, перенесенный туберкулез, отягощающие факторы), проба Манту (отрицательная анергия или сомнительная), обнаружение мбт в мокроте крайне редко, в крови
– 15-18% случае, ОАК-небольшой лейкоцитоз, лимфопения, увел СОЭ, сдвиг лейк формулы влево. ФБСмножественные бугорки на слизистой бронхов, ФВД-нарушение рестриктивного характера. Рентгенспустя 10-14 дней болезни появл множественные мелкие до 2мм однотипные очаги на всем протяжении легких. Очаги округлой, малой интенсивности, нечеткие контуры, часто расположены в виде цепочки вдоль сосудов. Дифф д-з: мелкоочаговая двусторонняя пневмония, канцероматоз, саркоидоз легких, силикоз. Исход: без лечения быстро прогрессирует, присоед осложнения, развивается менингит , казеозная пневмония. Смерть от наростающей интоксикации и ДН в течение 2х мес. При своевременной терапии полностью рассасывается.
29.Клиника, диагностика, дифференциальная диагностика и исходы диссеминированного туберкулёза лёгких.
Это клиническая форма, хар-я образованием множественных туберкулезных очагов. Пути распр (лимфогематогенный или лимфогенный). Клинико-морфологич варианты: подострый и хронический. Подострый : Клиника: развитие постепенное,частые симптомыслабость,потливость,снижение аппетита и веса,тахикардия, ВСД,психо-эмоциональная лабильность. Редко кровохарканье,боли в боку при вовлечении плевры. Д-ка: контакт в анамнезе,перенесенный туб-з,проба Манту-чаще нормэргическая , мбт в мокроте при прогрессировании или возникновении деструкции люминисцентным иди культуральным методом. ОАКнебольшой лейкоцитоз, лимфопения, снижение эритроцитов, увел СОЭ, сдивг лейк форм влево. Бронхоальвеолярный смыв (БАС)-преобладание лимфоцитов, ФВД-нарушение рестриктивного характера. Рентгенмножественные очаги до 10мм преимущественно в верхних и средних отделах легких.Склонны к слиянию , при распаде в нескоьких отдельных очагах – штампованные каверны (кольцевидные тени). Дифф д-з: с саркоидозом, лимфогранулематозом, пневмокониозом, пневмомикозом, коллагенозами, очаговой пневмонией, альвеолитом, карциноматозом легких. Исход: без лечения прогрессирует, вовлекая ВДП, гортань.Переходит в хроническую форму. Может развиться казеозная пневмония с летальным исходом. При своевр терапии: полностью очаги не рассасываются. Эмфизема носит необр характер, эластичность легких снижается ввиду фиброзно-атрофических изменений в межальвеолярных перегородках.
Хронический диссеминированный туберкулез. Клиника вне обострения стертая .Хар-ны проявления дисфункции ЦНС и ВНС, эндокринной с-мы, иногда проявление гипо- и гипертиреоза. Могут наблюдаться маски туберкулеза: ревматическая, кроветворная , хар-ны нарастающаа ДН, акроцианоз, пастозность нижних конечностей. Диагностика: западение над- и подключичных пространств, сухие хрипы над верхушками, над нижними отделамиослабл дыхание (эмфизема). ОАК при обострении как у подострой формы вне обострениянорма. ИФАповышение титра АТ к мбт. ФВДнарушение рестриктивного и обструктивного характера. ЭКГ-признаки хронического легочного сердца. Рентгеночаги разл величины, формы, свежие и старые на фоне фиброзных изменений. Тенденции к слиянию нет, верхушкиинтерстициальный фиброз, уменьшение обьема, плевральное наложение, в нижних отделах-викарная эмфизема, симп плакучей ивы., капельное сердце. Исходы: без лечения переходит в фиброзно-кавернозный, при лечении частичное рассасывание очагов, уплотнение , инкапсуляция, эмфизема необратимого характера, диффузные фиброзные изменения прогрессируют.
30.Клиника, диагностика, дифференциальная диагностика и исходы очагового туберкулёза лёгких.
К очаговому туб-зу относят до 10 мм в диаметре и ограниченные по распространенности (1-2 сегмента) воспалительные процессы легких с малосимптомным клин.течением. Поражения чаще
односторонние, по локализации в верхних долях легкиз в кортикальных отделах. Клиника: бессимптомная у каждого 3го. При наличии сиптоматики: интоксикационный синдром и бронхо- легочно-плевральный (кашель, одышка, боль в ГК, плечевом отделе и межлопаточном пр-ве).
Д-ка: бактеоривыделение набл в 15% случаев. Картина крови в фазе инфльтрации: незначительная лимфопения, увел СОЭ. В фаще рассасывания и уплотнения – норма. Кожные туберкулиновые р-и – чаще нормэргия. На Рентг-е: очаги до 1 см в диаметре. Контуры мб четкие и размытые, интенсивность слабая или средняя. Очаги единичные, множественные, располаг-я чаще в одном легком в верхних долях (1 2 4 сегменты), могут сливаться. Вокруг очагов-лимфангоит. Очаги по размерам: мелкие до3мм, средние до 6мм,крупные до 10мм. Дифф д-ка с неспецифической очаговой пневмонией, перефирическими ДО легких или ЗНО. Исходы: при своевременном АБ терапии свежие очаги и лимфангоит рассасываются за 6 мес. Крайне редко после полноценного лечения очаги инкапсулируются и на месте лимфангоита развивается грубый фиброз.
31. Клиника, диагностика, диф диагностика инфильтративного туберкулеза легких
Виды инфильтративного туберкулеза легких:
Бронхолобулярный и округлый инфильтрат
Клиника слабо выражена( утомляемость, снижение аппетита,эпизодически повышение температуры

тела, обнаруживают чаще случайно при профосмотре )
Диагностика (отсутствие аускультативной картины, отставание пораженной половины грудной клетки при дыхании, при верхушечной локализации может возникать болезненость мышц надплечья , проба Манту положительная, нормергическая , выявление в мокроте МБТ при люминисцентной бактериоскопии)
При бронхолобулярном Ro: Чаще в кортикальной зоне, в 1, 2, 4 сегментах ограниченное затемнение малой интенсивности, вытянутое по направлению к корню с размытыми наружными контурами, размером до 3 см.
При округлом: в подключичной области ограниченное затемнение округлой формы, средней интенсивности с четкими контурами. +симптом «теннисной ракетки» Клиника облаковидного характеризуется острым началом и напоминает грипп, пневмонию или
другое инфекционное заболевание. Острая лихорадочная фаза болезни длится 14 — 20 дней и сменяется последующим снижением температуры до субфебрилыюй, реже нормальной.
При облаковидном: негомогенное затемнение в пределах одного или нескольких сегментов, наружные контуры нечеткие, растворяются в окружающей ткани.
Перисциссурит – инфильтрат развивающийся по ходу междолевой плевры. Нижняя граница тени прилежит к междолевой плевре, поэтому четко отражена, а верхняя нечеткая, размытая.
Лобит - обширный инфильтративный процесс, захватывающий целую долю легкого. Клинически перисциссуриты и лобиты характеризуются обычно острым началом, выраженными симптомами интоксикации и высокой лихорадкой, кашель с мокротой, иногда кровохарканье, при вовлечении плевры - боли на стороне поражения ,связаны с дыханием.
•укорочение перкуторного звука над зоной поражения, усиление голосового дрожания, влажные мелкопузырчатые хрипы
•реакция Манту нормоили гиперергическая
•массивное бактериовыделение при наличии распада
Диагностика Ro: затемнение по ходу междолевой щели, треугольная форма (треугольник Сержана), вершина направлена к корню, а основание кнаружи.
Диф диагностика: периферический рак легкого , неспецифическая пневмония ,паразитарные
кисты, микобактериомы
Исходы:
Переход в фиброзную форму, в казеозную пневмонию, цирротический туберкулез,туберкулема и полное рассасывание инфильтрата.
32. Клиника, диагностика, диф диагностика казеозной пневмонии Одна из наиболее тяжелых клинических форм туберкулеза, характеризуется развитием в легочной
ткани инфекционной воспалительной реакцией с преобладанием казеоза . Клиника:
• тяжелым синдромом интоксикации (начало заболевания острое, температура до 40-41С, гектического типа, наблюдаются резкая адинамия, профузный пот, быстрая потеря веса)
•выраженными бронхолегочными проявлениями заболевания (боли в груди, кашель с гнойной мокротой)
•дыхательной недостаточностью
•глубокими нарушениями всех функциональных систем гомеостаза
•быстрым прогрессированием и нередко летальным исходом.
Диагностика:
•анамнез (факторы риска)
•отрицательная анергия при р. Манту
•обильное выделение МБТ с мокротой
•лейкоцитоз (лейкопения), лимфопения, сдвиг влево до юных форм, увеличение СОЭ до 40-60мм/ч Рентгенологическая картина:
при лобарной форме - затемнение в пределах доли, неоднородное, с просветлениями неправильной формы, затем формируются тонкостенные каверны различных размеров
при лобулярной форме - множество крупноочаговых теней и фокусов неправильной формы, без четких границ, средней или высокой интенсивности, склонных к слиянию;
-формирование крупных (гигантских) каверн и мелких (дочерних) каверн
-(картина «снежной бури»).
Диф диагностика: крупозная пневмония, инфаркт легкого, плевропневмония Исходы:
относительно благоприятный :
-фиброзно-кавернозный туберкулез легких (чаще всего)
-туберкулема (редко)
-могут развиваться цирротические поражения неблагоприятный:
-летальный исход
33.Хронические деструктивные формы. Особенности патогенеза, клинические формы. Хронические деструктивные формыэто формы туберкулеза, сопровождающиейся фазой распада. Выделяют три клиническиеформы: кавернозный, фиброзно-кавернозный и цирротический. Патогенез: казеозные массы разжижаются под действием ферментов, разрушается стенка дренирующего бронха,отхаркивание казеоза, образуется свежая деструкция в 2 слоя, и формируется фиброзная стенка.
Сопровождаются синдромом фазы распада: -кашель с мокротой -легочное кровотечение
-влажные средне и крупнопузырчатые хрипы Виды каверн: эластическая, ригидная, фиброзная. Каверна внутри сухая и чистая, бактериовыделение в 10% случаев На рентгенограмме:
Прямые признаки: просветление на фоне затемнения или кольцевидная тень с замкнутыми контурами , определяемые при двух видах рентгенобследования Отсутствие легочного рисунка в области просветления, неконгруентность контуров Массивное бактериовыделение
34.Клиника, диагностика, диф диагностика и исходы кавернозного туберкулеза
Влегких тонкостенные полости диаметром 2-4 см без перифокальной инфильтрации и очагов диссеминации. Для данного вида характерна свежая каверна, круглой или овальной правильной формы, тонкие однородные по толщине стенки, малоизмененная окружающая ткань, отсутствие фиброза.
Вклинике при формировании каверны наблюдается уменьшение симптомов интоксикации, появление сухого, изнуряющего кашля, не поддающегося обычному лечению.
Синдром фазы распада легких (мокрота полным ртом ведет к улучшению) Физикальные проявления обычно отсутствуют.(только при гигантских кавернах более 6 см, поверхностных , перкуторно определяется тимпанит)
Проба Манту нормэргическая, сомнительная или ложноотрицательная Диагностика:
Анамнездлительность заболевания не менее 2х лет Рентгенкаверна округлой формы с тонкой двухслойной стенкой и обычной локализациейв подключичной области ОАК – лейкоциты в норме, СОЭ ускорена 20-40 мм/ч
Мокрота и промывные воды бронхов малоинформативны(необходимы методы бактериоскопии, посева и ПЦР)
Диф диагностика: синфекциями( мелиоидозз, гокардиоз, абсцесс легкого), неинфекционные(рак,бронхогенные кисты, заболевания соеденительнойткани)
Исходы: Отн благоприятные это формирование звездчатого или линейного рубца, формирование санированной каверны Неблагоприятный переход в фиброзно-кавернозный туберкулез.
35. Клиника, диагностика, диф диагностика и исходы фиброзно-кавернозного туберкулеза.
Влегких одна или несколько фиброзных каверн более 5 см, толстостенных с выраженными фиброзно-очаговыми изменениями в окружающей ткани. Хронический волнообразный процесс. Каверны имеют три слоя(пиогенный, грануляционный и соеденительный), нечеткие, неровные контуры. Длительная клиника волнообразного течения со сменой периода вспышки периодом относительного благополучия.
Вклинике :
1 Ограниченный по протяженности туберкулез со стабильным течением. Слабовыраженная клиническая картина ,скудное бактериовыделение, как правило 1 каверна.
2 Хроническое волнообразное прогрессирующее течение с периодическим обострением процесса 3 Злокачественное течение. Быстрое проявление процессов деструкции в других отделах легочной ткани
Отмечается : слабость, недомогание, снижение аппетита,похудание ,кашель с небольшим количеством мокроты, одышка, ночные поты, лихорадка,кровохарканье, западение межреберных промежутков ,укорочение перкуторного звука, ослабленное бронхиальное дыхание, влажные хрипы + выраженные нарушения всех видов обмена, внелегочные поражения, при длительном процессе
может наступить полное разрушение легкого Диагностика:
В мокроте тетрада Эрлиха, если присоединяется амилоидоз, то изменения мочи(протеинурия, микрогематурия)
Анамнездлительность заболевания не менее 2х лет Рентгенодна или несколько каверн неправильной формы, полиморфные очаги бронхогенной
диссеминации, фиброзное уменьшение легкого, смещение средостения в сторону поражения, сужение межреберных промежутков, викарная эмфизема.
ОАК – лейкоциты в норме, СОЭ ускорена 20-40 мм/ч Мокрота и промывные воды бронхов малоинформативны(необходимы методы бактериоскопии, посева и ПЦР)
Диф диагностика: синфекциями( мелиоидозз, гокардиоз, абсцесс легкого), неинфекционные(рак,бронхогенные кисты, заболевания соеденительнойткани)
Исходы: Отн благоприятные цирротический туберкулез, пневмофиброз с фиброзными очагами Образование ложной туберкулемы
Неблагоприятный при прогрессировании или осложненном течении летальный исход |
|
36.Клиника, диагностика, дифференциальная диагностика и исходы цирротическоготуберкулёза лёгких.
Цирротический туб –клинич.форма, характеризующаяся разрастанием соед.ткани в легких и плевре, замещением паренхимы органа, уменьшением органа в объеме, смешении органов средостения. Различают: 1.Пневмогенный,бронхогенный,плеврогенный. 2.Сегментарный, лобарный,тотальный. 3.Односторонний,двусторонний.
При ограничееных формах клиника скудная, При распространенном процессе: одышка,кашель с мокротой,кровохарканье,легочное сердце(тахикардия,акроцианоз,отеки), легочное кровотечение(аспирационная пневмония,асфикия).
При рентгендиагностики: наличие плотных очагов, утолщение плевры, симптом «плакучей ивы», «средней доли»,органы средостения смещены в пораженную сторону,корень легкого подтянуткверху,викарная эмфизема в неповрежденных участках, просветления щелевидной формы, диафрагма на больной стороне подтянута кверху.
Диф.диагноз:цирротические процессы другой этиологии, ателектаз легких, саркаидоз 3ст. Исходы: пневмосклероз, переход в фиброзно-кавернозную форму, смерть.
37.Патогенез, клиника, диагностика, дифференциальная диагностика и исходы плеврита туберкулезной этиологии.
См. вопр. 40.
38.Патогенез, клиника, диагностика и исходы эмпиемы плевры.
Форма экссудативного плеврита, сопровождающаяся образованием и накоплением гнойного экссудата.
Осн.причина – прорыв полости деструкции в плевральную полость.
Клиническая картина характеризуется тяжелым интоксикационным синдромом: слабость,бледность, тахикардия,ночные поты, снижение массы тела, лихорадка (38-39С). Развивается одышка, сухой кашель, боль в боку.
Диагностика: Рентген ОГК, КТ, УЗИ плевральных полостей, плевральная пункция, торакоскопия. Исходы: хронизаци процесса, внутренний бронхо-плевральный свищ, прорыв гноя в сумку перикарда или в клетчатку средостения, поддиафрагмальный абсцесс, метастатические менингиты, мозговые абсцессы, сепсис.
39. Туберкулез плевры. Клиника, диагностика и исходы.
Выделяют:фибринозный(сухой,адгезивный), экссудативный(аллергический и осумкованый), туберкулезная эмпиема.
По клиническим проявлениям плеврит делят на острый, подострый и хронический. По локализации выделяют следующие плевриты:
•
•
•
•
•
•
а) костно-диафрагмальный;
б) диафрагмальный;
в) костальный;
г) междолевой;
д) парамедиастинальный;
е) верхушечный.
Клиника: синдром интоксикации, боли в груди, кашель, лихорадка, отставание больной стороны в акте дыхания,притуплениеперкуторного звука,аускультативношум трения плевры. При экссудативном плеврите: сглаженность межреберных промежутков,ощущение тяжести в боку, одышка, вынужденное положение, влажные или сухие хрипы.
Диагностика: рентген ОГК-ограничение движения купола диафрагмы, ее контуры неровные; при экссудативном плнвритеRо картина - При Ro – гомогенное затемнение с косой границей, при УЗИ можно выявить жидкость в грудной полости с типичным видом полуовала. Плевральная пункция с проведением цито- и гистологического исследования.
Диф.диагностика: первичный рак плевры, плевриты при неспецифических пневмониях, коллагенозах, плевриты опухолевой природы.
Исходы:полное рассасывание, образование спаек, облитерация плевральных полостей, фибринозное утолщение плевры, инкапсуляция восполительного выпота(эмпиема), гнойная пневмония (при экссудативном плеврите).
40.Патогенез, клиника, диагностика, дифференциальная диагностика и исходы туберкулёза верхних дыхательных путей.
Различают три основные формы туберкулеза бронхов и трахеи: инфильтративная; язвенная; свищевая (лимфобронхиальные, бронхоплевральные свищи). Чаще всего является вторичным .
Клиника: симптомы интоксикации, кашель и мокрота, потеря массы тела, хрипота и изменение голоса(вплоть до афони), боль в ухе, боль при глотании(поражение надгортанника), появление болезненных язв на мягком нёбе, миндалинах, языке.
Диагностика: трахеобронхоскопия, гистологическое исследование отделяемого язв,лабораторные исследования на наличие возбудителей туберкулеза, бледной спирохеты и серологические реакции Вассермана, РИФ. Исследование мокротыналичие МБТ. Рентгенограмма грудной клетки при туберкулезе выявляет поражение легких.
Диф.диагноз: рак органов верхних дыхательных путей, сифилис, неспецифич.восполительные заболевания.
41.Кровохарканье. Клиника, диагностика и лечение.
Кровохарканье-это выделение при кашле мокроты с прожилками крови или примесью крови в объеме крови не более 50мл.
Типы:
-аррозивный (разрывы стенок сосудов вследствие легочной гипертензии в малом круге кр-я) -диапедезный(вследствие проницаемости стенок сосудов на участке патол.процесса) Клиника: кашель с примесью крови или прожилками крови не более 50мл.
Диагностика: если пациент знает , что болен туб. - исследование мокроты, при наличии кровохарканья у больного не имеющего диагноз туберкуле-R ОГК.
Догоспитальный этап – постельный режим, госпитализация Госпитальный этап-транексамовая, аминокапроновая к-та, этамзилат.
42. Лёгочное кровотечение. Клиника, диагностика и лечение.
выделение из дыхательных путей значительного количества крови в чистом виде или в виде обильной примеси к мокроте. (более 50 мл)
клиника
•
•
•
•
•
•
•
•
•
•
слабость,
головокружение,
«мушки» перед глазами,
чувство нехватки воздуха,
Тахикардия, нитевидный пульс
Снижение артериального давления (АД)
холодный пот
акроцианоз
заторможенность и другие нарушения сознания
снижение диуреза.
Диагностика
1. Сito:
•Количество эритроцитов и гемоглобина в периферической крови. снижено
•Гематокрит —снижается.
2.
3.
4.
коагулограмма: Для оценки состояния свертывающей системы
Рентгенография в двух проекциях необходима во всех случаях.
Бронхоскопия
Лечение Срочная госпитализация больного в лечебное учреждение
