
3 курс / Общая хирургия и оперативная хирургия / Экзамен / Obsch_khirurgia_Ekzamen
.pdf1. Развитие хирургии до ХIХ века.
Развитие хирургии разделено на 4 периода:
Эмпирический с 6-7 тысячелетия до н э и до конца 16 века (инфекционный)
Анатомический – конец 16-начало 19
Период великих открытий конец 19 – начало 20 в
Физиологический период – 20 век
ВДревнем Египте за 6000 лет до н.э. успешно производились такие операции, как ампутация конечностей, кастрация, удаление камней из мочевого пузыря, трепанация черепа, при переломах применялись отвердевающие повязки
ВДревней Индии за 1500 лет до н.э. широко применялись хирургические инструменты — скальпели, пинцеты, зеркала, шприцы и др. Индусы выполняли различные операции, в том числе кесарево сечение, а принципы пластики носа перемещенным лоскутом (способ, известный в хирургии как «индийский») не утратили своего значения и в наше время.
Гиппократа –в его трудах нашли основные принципы лечения ран с учетом гнойных осложнений, его принцип «Увидев гной, эвакуируй» является основополагающим в лечении гнойно-воспалительных заболеваний и в наше время. Использование им гипертонического раствора — морской воды, металлического дренажа для лечения гнойных ран — предопределило развитие антисептики.
Гален – описаны методы остановки кровотечения, пластические операции при заячьей губе, предложены новые шовные материалы — шелк, струнные нити.
Авиценна - впервые применил шов нерва, использовал для лечения переломов вытяжение, гипсовую повязку, описал такие операции, как трахеотомия, удаление камней почек и др.
Бруно де Лангобурго - выделил два вида заживления ран — первичным и вторичным натяжением
2.Развитие хирургии в ХIХ-ХХ веках. Открытия хирургического обезболивания, антисептики и асептики. Становление научной
хирургии на основе фундаментальных открытий естественных наук.
Обезболивание:
В1846 г. бостонский зубной врач УИЛЬЯМ МОРТОН удалил у больного зуб под эфирным наркозом.
Вэтом же году главный врач, хирург Массачусетского госпиталя ДЖОН УОРРЕН произвел удачную операцию по удалению опухоли под эфирным наркозом.
Хлороформный наркоз ДЖЕЙМС СИМПСОН начал применять с 1847 г. В 1845 году
РИНД изобрел полую иглу, а в 1853 г. А. ВУД и Х. ПРАВАЦ предложили использовать шприц; его стали применять для местной анестезии после того, как в 1860 г. был выделен алкалоид кокаин.
Василий Анреп, проводя на себе эксперименты с кокаином, установил, что введённый под кожу слабый раствор кокаина вызывает сначала ощущение потепления, а затем потерю чувствительности в месте укола.
В1899 г. немецкий хирург АВГУСТ ВИР впрыснул кокаин в подпаутинное пространство спинного мозга при помощи предложенной ранее Г. КВИНКЕ поясничной пункции и таким образом открыл спинномозговую анестезию.
В90-х годах XIX в. получил распространение метод обезболивания струей хлорэтила.
Уже в 20 веке:
1922 этилен ацетилен
1956 фторотан, в 1959 метоксифлюран Внутривенный наркоз :
1902 - гедонал
1960 оксибутират натрия Эндотрахеальный наркоз
Асептика/антисептика
Изначально история асептики: -удаление инородных тел из раны -запрет на касание раны руками
-чистота рук врача , короткие ногти , брить волосы
Венгерский акушер И. Земмельвейс и английский хирург Дж. Листер предложил метод обработки рук хирурга раствором хлорной извести
ЛИСТЕР впервые разработал и теоретически обосновал мероприятия по борьбе с нагноением ран. Его система базируется на применении 2-5%-го раствора карболовой кислоты в качестве антисептика для обработки ран и асептики (для обработки рук хирурга, перевязочного материала, инструментов, соприкасающихся с раной).
3. Развитие хирургии в России. Основные отечественные хирургические школы.
1)Н.И. Пирогов. Он создал современную прикладную (топографическую) анатомию, широко внедрил эфирный наркоз (им впервые применен наркоз в военно-полевых условиях и с его использованием выполнено 10 ООО операций
раненым), разработал новые методы наркоза — ректальный и эндотрахеальньгй. Им изучены анатомические предпосылки остановки кровотечения (топография сосудов), разработаны методы перевязки аорты, язычной артерии, хирургический внебрюшинный доступ к подвздошным сосудам. Н.И. Пирогов предвосхитил исследования Листера и Земмельвейса, считая, что причиной гнойных послеоперационных осложнений является заразное начало («миазмы»), которое передается от одного больного другому, и переносчиком «миазмов» может быть медицинский персонал. Для борьбы с «миазмами» он использовал антисептики: настойку йода, спирт, раствор нитрата серебра и др.
2)Н.В. Склифосовскийодним из первых в России начал развивать антисептический метод, видоизменил метод Листера, используя в качестве антисептических средств сулему, йодоформ. Он был разносторонним хирургом: оперировал на желудке, костях, головном мозге. Разработанная им костная операция по сопоставлению и фиксации костей известна как «русский замок».
3)Мухин Е.О.- Он способствовал внедрению в мед. практику физич. методов лечения (массаж, минеральные ванны, электролизация, гальванизация и др.). Ввел (начиная с 1801) в Москве противооспенную вакцинацию и пропагандировал всеобщее оспопрививание в России; принимал активное участие по борьбе с холерой во время эпидемии в Москве (1830).
4)А.А Бобров (1850—1904) — автор хирургических операций при мозговой грыже; его работы по костному туберкулезу сыграли большую роль в дифференциальном подходе к выбору метода лечения и хирургической тактики; им разработаны вопросы инфузионной терапии для лечения хирургических больных, создан специальный аппарат, используемый и в наше время (аппарат Боброва).
5)П.А. Герцен (1871—1947) - основоположник московской школы онкологов, основатель Московского онкологического института, носящего его имя. Им разработаны оригинальные операции при мозговых грыжах, заболеваниях перикарда, раке пищевода (операция Ру— Герцена — замещение пищевода тонкой кишкой).
6)А.В. Вишневский (1874-1948) разработал технику местной (инфильтрационной и проводниковой) анестезии
4. Современное состояние хирургии. Роль и место хирургии в современной медицине.
Современная хирургия - динамично развивающаяся, научно обоснованная область медицины.
Хирургия — неотъемлемая составляющая современной медицины.
В двадцать первом веке ее образ претерпевает существенные изменения. В последние 30 лет произошел огромный скачок в медицинских технологиях, появились и стремительно развиваются новые направления хирургии. В первую
очередь, это так называемая малоинвазивная хирургия - она получила свое развитие в 1987 году, когда французский хирург F. Mouret впервые выполнил лапароскопическую холецистэктомию. С тех пор инновационные технологии выполнения хирургических вмешательств широко распространены за рубежом. Классический «открытый» способ выполнения операций до сих пор не утратил своего значения, но все чаще хирург работает не с помощью скальпеля, а управляя сложнейшей аппаратурой. Изобретение хирургического комплекса, известного как «робот Да Винчи», позволяет выполнять манипуляции с ювелирной точностью вообще без непосредственного контакта врача с пациентом. Таким образом, из ремесла, которое в средневековье даже не считалось высоким искусством (им занимались цирюльники), хирургия превратилась в одну из самых высокотехнологичных отраслей современной медицины.
5. Понятие о деонтологии. Моральный облик и общая культура врача.
Деонтология – учение о профессиональном поведении медицинского работника.
При общении с больным его следует вначале выслушать, а потом задавать необходимые для установления диагноза вопросы. Грубыми нарушениями правил деонтологии являются невнимание к жалобам, поспешность, насмешка, выказываемое недоверие к больному и невыполнение данного врачом больному обещания.
Врач обязан, согласно существующему законодательству, строго сохранять врачебную тайну, если она не представляет угрозы обществу. Одним из важных принципов хирургической деонтологии является охрана психики больных. Нельзя сообщать больному о предполагаемом или установленном диагнозе опасного для жизни онкологического заболевания. Информация о диагнозе и прогнозе должна быть представлена больному в понятной для него и в то же время не вызывающей особой тревоги форме. Если излечение болезни достижимо только посредством операции, то надо настаивать на ней, разъясняя больному возможность неблагоприятного исхода при отказе от вмешательства. Более настойчивым должен быть хирург при отказе больного от госпитализации в случае острых заболеваний органов брюшной полости.
Основные сведения об операции и методе обезболивания, о предстоящих ощущениях заранее сообщаются больному в доступной и разумной форме.
Вхирургическом отделении важное место занимает операционная сестра. Хирург должен заблаговременно извещать операционную сестру о предстоящих плановых операциях, порядке их выполнения, необходимом инструментарии и методах обезболивания.
Вперевязочной для больных всегда существует угроза физической боли как при перевязках, так и при разных манипуляциях. Поэтому все неизбежно болезненные перевязки, особенно требующие смены тампонов, должны производиться с предварительным введением анальгезируюших средств. Это бережет психику
больного и снимает гнетущий страх перед очередной перевязкой. Недопустимы глубокие пункции без предварительной анестезии тканей по ходу укола с помощью тонкой иглы
При операции под местной анестезией надо помнить, что больной слышит все сказанное и потому надо быть крайне осторожным, сведя необходимый по ходу работы разговор до минимума, особенно при обсуждении операционной находки. При выполнении операции спокойствие и точность работы хирурга должны сочетаться с глубоким знанием анатомии и топографии оперируемой области. Также необходимо знание хирургом типичных оперативных приемов, описанных в руководствах по оперативной хирургии и позволяющих избежать излишнего повреждения тканей.
6.Врачебная этика, врачебное мышление и новые медицинские технологии
Этика - наука о сущности закона возникновения и исторического развития морали.
Врачебная этика - теоретическая основа морали, часть общей этики, которая изучает общественные обязанности врача, специфическую сущность, закономерности развития и формирования врачебной морали, отношение врача к общим принципам морали и общества. Выполняет регулирующую роль в обществе, тесно взаимодействует с политическими и правовыми формами управления.
Особенности врачебной этики:
1)рассматривает отношение врача к человеку с нарушенным состоянием здоровья или риском возникновения нарушений
2)изучает особенности развития, зависимость врачебной морали от условий практической деятельности врача
3)охватывает не только вопросы, касающиеся отношений врач-больной, но и определяет норму поведения врача в быту, его высокую культуру, физическую и моральную чистоплотность.
Для формирования врача необходимо: 1. врачебные знания 2. умения 3. особый медицинский характер, стиль мышления и поведения, морально-этический потенциал.
Качества врача: 1) гуманизм – любовь к людям; 2) высокая нравственная культура; 3) эйпатия – умение сопереживать психологическому состоянию другого; 4) интеллигентность, образованность; 5) милосердие; 6) долг, честь совесть; 7) чувство врачебного такта.
7.Юридические основы хирургической деятельности. Врачебные ошибки в хирургии. Ятрогенная патология в хирургии.
Законы Российской Федерации, регулирующие вопросы оказания населению медицинской помощи и услуг.
1)В 1991 т. Верховным Советом РСФСР принята Декларация прав и свобод человека и гражданина, которая провозгласила, что каждый имеет право на квалифицированную медицинскую помощь в государственной системе здравоохранения. Там же отмечено, что Государство поддерживает все формы оказания медицинских услуг, включая бесплатное и платное медицинское обслуживание.
2)Конституция РФ от 12 декабря 1993 г. в ст. 41 закрепила право гражданина на охрану здоровья и медицинскую помощь.
3)Закон РФ от 28 июля 1991 г. «О медицинском страховании граждан в РСФСР».
4)Закон РФ от 2 июля 1992 г. «О психиатрической помощи и гарантиях прав граждан при её оказании».
5)Закон РФ от 9 июня 1993 г. «О донорстве крови и её компонентов».
6)Закон РФ от 22 декабря 1992 г. «О трансплантации органов и (или) тканей человека».
7)«Основы законодательства Российской Федерации об охране здоровья граждан», принятые 22 июля 1993 года. Это основной документ, регламентирующий разнообразные вопросы врачебной деятельности.
8)Федеральный закон от 30 марта 1995 г. «О предупреждении распространения в Российской Федерации заболевания, вызываемого вирусом иммунодефицита человека (ВИЧ-инфекции)».
9)Федеральный закон от 8 января 1998 г. «О наркотических и психотропных веществах».
10)Федеральный закон от 22 июня 1998 г. «О лекарственных средствах».
11)Федеральный закон от 17 сентября 1998 г. «Об иммунопрофилактике инфекционных болезней».
Ятрогенными называются заболевания или патологические состояния, прямо или косвенно связанные с действиями врача.
Существует несколько видов ятрогений:
- связанные с диагностическими процедурами (аллергические и токсические реакции на диагностические препараты, повреждения эндоскопами, радиационные поражения при радиологических и рентгеновских методах, инфекционные
процессы), а также диагностические ошибки, повлекшие за собой неправильное лечение;
-связанные с лечебными действиями (лекарственная болезнь и медикаментозная интоксикация, аллергические и токсические реакции на медикаменты, радиационные поражения при лучевой терапии, операционный стресс, интраоперационное повреждение органов, послеоперационные инфекционные осложнения);
-связанные с профилактическими мероприятиями (реакция на вакцинацию);
-информационные (реакции на слова медработников всех рангов, действие популярной литературы, медицинских книг и статей, самолечение под влиянием рекламы).
Все перечисленные ятрогении имеют отношение к хирургии. Более того, именно хирургическая деятельность прежде всего связана с риском развития ятрогенных осложнений. Особенно опасными из группы диагностических ятрогений являются диагностические ошибки, повлекшие за собой неправильное лечение, а также развитие инфекционных осложнений после применения инвазивных методов исследования. Наибольшее значение из группы лечебных ятрогений имеют интраоперационное повреждение органов и развитие послеоперационных гнойных осложнений. Существуют также специфические хирургические ятрогенные осложнения (осложнения катетеризации сосудов, оставление в ране инородных тел и пр.).
8.Асептика (определение). Источники и пути распространения хирургической инфекции.
Асептика – это комплекс мероприятий, направленных на предупреждение попадания микроорганизмов (возбудителей инфекции) в рану или организм человека путем создания безмикробных, стерильных условий для хирургической работы путём использования организационных мероприятий, активных обеззараживающих химических веществ, а также технических средств и физических факторов.
Следует особо подчеркнуть значение организационных мероприятий: именно они становятся определяющими. В современной асептике сохранили своё значение два основных её принципа:
•всё, что соприкасается с раной, должно быть стерильно;
•всех хирургических больных необходимо разделять на два потока: «чистые» и «гнойные».
Источники и пути распространения хирургической инфекции
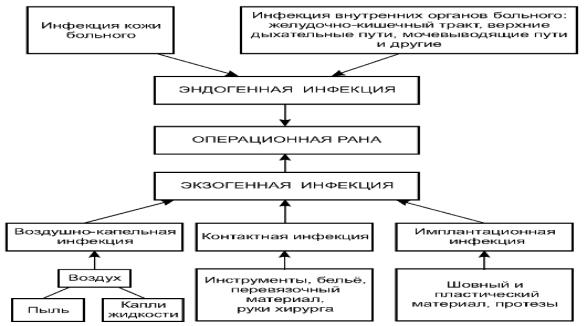
9.Внутри больничная (госпитальная) инфекция в хирургическом стационаре. Проблема ВИЧ инфицирования в хирургии.
Госпитальная (внутрибольничная, нозокомиальная) инфекция – это болезни или осложнения заболеваний, возникновение которых связано с инфицированием больных в стационаре.
По ВОЗэто любое клинически распознаваемое инфекционное заболевание, которое поражает больного в результате его поступления в больницу или обращения в нее за лечебной помощью, или сотрудников больницы вследствие их работы в данном учреждении, вне зависимости от появления симптомов заболевания во время или после пребывания в больнице.
Первичный источник инфекции в хирургическом стационаре - больные с гнойными заболеваниями. Микроорганизмы через предметы, воздух, белье могут в хирургическом стационаре переходить от одного больного к другому. Периодическое наличие в стационаре источников инфекции, постоянное селективное давление антимикробных средств приводит к тому, что один из потенциальных возбудителей внутрибольничной инфекции приобретает признак, обеспечивающий ему преимущества в борьбе за источники питания и места обитания. Этот вид микроорганизмов интенсивно колонизирует все биотопы в стационаре (носоглотку, дыхательные пути, кишечник пациентов и персонала, предметы внешней среды стационара и пр.), вытесняя другую микрофлору, то есть происходит процесс становления и распространения госпитального штамма.
В качестве нозокомиальной микрофлоры чаще встречаются стафилококк, кишечная палочка, протей, клебсиеллы, синегнойная палочка. Микробная флора при этом отличается высокой устойчивостью (резистентностью) к антибактериальным средствам. В результате массивной контаминации организма пациента этой микрофлорой на фоне операционного стресса или недостаточной иммунобиологической защиты организма происходит миграция возбудителя из кишечника, дыхательных путей в кровеносное русло и развитие
внутрибольничной инфекции, что проявляется клинически различными гнойными осложнениями. Инфицирование возможно также из экзогенных источников, куда госпитальная флора попала ранее. Возможно развитие массового заболевания (осложнения) – вспышка госпитальной инфекции.
Для борьбы с этой инфекцией важное значение имеют организационные мероприятия: строгий санитарный режим отделения; закрытие отделений для проведения тщательной санитарной обработки при вспышке инфекции; сокращение сроков до- и послеоперационного пребывания больных в стационаре; рациональная бактериальная терапия (смена противомикробных средств, бактериологический контроль за эффективностью терапии), использование комбинированных методов антисептики и пр.
Профилактика ВИЧ в хирургии
1)Выявление вирусоносителей – анализ крови форма 50 у пациентов и раз в полгода у медперсонала 2)Выявление больных СПИДом
3)Соблюдение техники безопасности - перчатки 4)Изменение правил стерилизациихлорамин 3% на 60 мин, 6% перекись водорода (90 мин)
10.Борьба с микрофлорой на путях, воздушного инфицирования.
Успех профилактики экзогенного инфицирования у хирургических больных возможен при условии комплексного подхода на всех этапах
Хирургический стационар включает несколько основных функциональных подразделений: операционный блок, палаты хирургического отделения, перевязочные, процедурные и пр.
Вся работа хирургического стационара по профилактике экзогенной инфекции начинается с разделения больных на «чистых» и «гнойных». Больных с гнойновоспалительными хирургическими заболеваниями госпитализируют в гнойные отделения (отделения хирургической инфекции), которые полностью изолированы от чистых хирургических отделений. В них работает специальный персонал, имеются свои перевязочные, операционные и процедурные помещения. Гнойное отделение должно находиться в отдельном помещении. При наличии лишь одного хирургического отделения в нем выделяются специальные палаты для гнойных больных, которые располагаются в его отдельной части с отдельной перевязочной.
В приемном отделении, где проводятся первичный осмотр и обследование поступивших, сразу же разделяют потоки больных на «чистых» и «гнойных». В приемном отделении выполняют санитарно-гигиеническую обработку, которая предусматривает мытье больных (гигиеническая ванна или душ) и их переодевание. При определенных условиях (педикулез, чесотка) проводят специальную обработку, а также дезинфекцию и дезинсекцию белья.
В хирургическом отделении для поддержания санитарного режима проводится ежедневная влажная уборка с применением средств для дезинфекции и 1 раз в 3 дня – влажная уборка стен. Регулярное проветривание и использование кондиционеров позволяет снизить степень бактериальной обсемененности помещений отделения. Важное значение имеет санитарный режим для персонала: душ перед началом работы, сменные одежда и обувь, ношение колпаков. Важным средством профилактики является обследование персонала на бациллоносительство (мазки из носа, глотки) и изоляция сотрудников с простудными и гнойничковыми заболеваниями.
Операционный блок должен располагаться в отдельном помещении или крыле здания, соединенном коридором с хирургическими отделениями, или на отдельном этаже многоэтажного хирургического корпуса.
Каждый член хирургической бригады, несмотря на специальную подготовку к операции, стерильное операционное белье, соблюдение режима работы, выделяет
вокружающий воздух до 1500 микроорганизмов в минуту. За 1-1,5 часа работы одной хирургической бригады бактериальная загрязненность воздуха в операционной увеличивается на 100%. Допустимое количество микроорганизмов
в1 м3 воздуха операционной перед началом работы не должно превышать 500, во время операции – 1000. Поддерживать такой уровень удается с помощью специальных устройств системы вентиляции, режима работы и уборки операционной, дезинфекции воздуха и предметов.
Устройство операционного блока, принцип зональности
Для предотвращения загрязнённости воздуха в непосредственной близости от операционной раны при организации операционного блока соблюдают принцип зональности. Существует четыре зоны стерильности в операционной.
•Зона абсолютной стерильности.
•Зона относительной стерильности.
•Зона ограниченного режима.
Зона общего больничного режима (нестерильная).
Виды уборки операционной В начале рабочего дня - вытирание пыли с горизонтальных поверхностей,
подготовка стерильного стола и необходимых инструментов.
Текущая - периодическое удаление во время операции использованного перевязочного материала и белья из тазов, помещение резецированных органов в специальные ёмкости и вынос их из операционной, постоянный контроль за чистотой помещения и устранение возникающих загрязнений: вытирание пола, столов и пр.
После каждой операции - вынос из операционной всех отработанных материалов, протирание операционного стола раствором антисептика, смена белья, освобождение бросалок, при необходимости - мытьё пола, горизонтальных поверхностей, подготовка инструментов и стерильного столика для следующей операции.
