
- •Причины кишечной непроходимости
- •Классификация
- •Симптомы кишечной непроходимости
- •Диагностика
- •Лечение кишечной непроходимости
- •Прогноз и профилактика
- •1. Острая:
- •2. Хроническая:
- •3. Рецидивирующая:
- •Общие сведения
- •Причины
- •Патогенез
- •Классификация
- •Симптомы ПМР
- •Осложнения
- •Диагностика
- •Лечение ПМР
- •Прогноз и профилактика
- •Общие сведения
- •Причины омфалоцеле
- •Классификация и симптомы омфалоцеле
- •Диагностика омфалоцеле
- •Лечение омфалоцеле
- •Прогноз и профилактика омфалоцеле
- •Общие сведения
- •Причины атрезии заднего прохода и прямой кишки
- •Классификация атрезии заднего прохода и прямой кишки
- •Симптомы атрезии заднего прохода и прямой кишки
- •Диагностика атрезии заднего прохода и прямой кишки
- •Лечение атрезии заднего прохода и прямой кишки
- •Прогноз атрезии заднего прохода и прямой кишки
- •4) Перитонит при перфорации полого органа.
- •5) Перитонит при внутрибрюшном кровотечении.
- •Общие сведения
- •Причины
- •Патогенез
- •Классификация
- •Симптомы болезни Гиршпрунга
- •Осложнения
- •Диагностика
- •Лечение болезни Гиршпрунга
- •Прогноз и профилактика
- •Осложнения
- •Общие сведения
- •Причины варикоцеле
- •Классификация
- •Симптомы варикоцеле
- •Диагностика
- •Лечение варикоцеле
- •Профилактика
- •Общие сведения
- •Причины
- •Патогенез
- •Классификация
- •Симптомы портальной гипертензии
- •Осложнения
- •Диагностика
- •Лечение портальной гипертензии
- •Прогноз
- •Общие сведения
- •Причины НЭК новорожденных
- •Классификация НЭК новорожденных
- •Симптомы и осложнения НЭК новорожденных
- •Диагностика НЭК новорожденных
- •Лечение НЭК новорожденных
- •Прогноз и профилактика НЭК новорожденных
- •Симптомы гастрошизиса
- •Патогенез гастрошизиса
- •Классификация и стадии развития гастрошизиса
- •Осложнения гастрошизиса
- •Диагностика гастрошизиса
- •Лечение гастрошизиса
- •Радикальная операция
- •Этапное хирургическое лечение
- •Послеоперационные осложнения
- •Прогноз. Профилактика
•расширение раны при необходимости;
•погружение выпавших органов внутрь брюшной полости;
•послойное ушивание раны.
После погружения петель кишечника и других органов в брюшную полость важно определить, насколько повысилось внутрибрюшное давление. Первичная радикальная пластика возможна только тогда, когда рану удаётся ушить без натяжения. Внутрибрюшное давление при этом не должно превышать 20 мм водного столба. Его измеряют через желудок или мочевой пузырь [8].
Также для оценки внутрибрюшного давления можно использовать метод косвенной оценки уровня давления: после погружения кишечника и сведения краёв раны оценивается степень изменения амплитуды ЧСС (частоты сердечных сокращений). Если амплитуда уменьшается не более чем на 50 % и не требуется коррекция параметров вентиляции, то проведение радикальной операции возможно, рана ушивается наглухо [1].
В 2002 году английский хирург A. Bianchi предложил метод безнаркозного вправления эвентрированной кишки при гастрошизисе. Данный метод можно использовать в случае изолированной формы гастрошизиса при отсутствии плотного фибринового футляра и соответствии объёма выпавших органов объёму брюшной полости.
Так как при гастрошизисе брюшная стенка развита обычно хорошо, рекомендуется проводить первичную радикальную пластику. Когда первичное радикальное вмешательство невозможно, проводится этапное лечение [5].
Этапное хирургическое лечение
Первым этапом хирургического лечения при высокой степени несоответствия объёма органов объёму брюшной полости выполняется силопластика (siloпластика). При этом к фасциальному краю дефекта брюшной стенки подшивается силиконовый мешок и подвешивается кверху. Он является временным вместилищем для эвентрированных органов.
После операции в течение 5-8 дней проводится активное опорожнение пищеварительного тракта: промывание кишечника и желудка, стимуляция перистальтики кишечника. Все эти мероприятия позволяют добиться эффективного опорожнения кишечника. В некоторых случаях даже появляется самостоятельный стул. Это позволяет провести радикальную пластику передней брюшной стенки после снятия мешка [1].
При сочетании гастрошизиса с атрезией тонкой кишки её следует максимально сохранить. В случае атрезии тощей или проксимальных отделов подвздошной кишки целесообразно наложить прямой анастомоз, т. е. соединение (если позволяет состояние кишечника). При атрезии дистальных отделов подвздошной кишки и значительном расширении приводящей петли выводится стома — участок кишки, который выводят на переднюю брюшную стенку. В дальнейшим стому закрывают [5].
При выраженных изменениях кишечной стенки (отёке, инфильтрации, наслоении фибрина) на фоне химического перитонита предпочтительно
наложить двойную энтероили колостому на уровне атрезии с дальнейшим её закрытием.
Особую трудность представляет множественная атрезия кишечника. Удаление изменённых и соединение разъединённых участков кишки может привести к формированию синдрома короткой кишки — заболеванию, которое возникает при удалении участков кишки и приводит к недостаточности кишечного пищеварения и всасывания. Так как множественная атрезия при гастрошизисе, как правило, имеет мембранозную форму, ряд авторов предлагают альтернативный метод "стентирования" тонкой кишки: силиконовым катетером последовательно перфорируют участки мембранозной атрезии, создавая таким образом множественные анастомозы и максимально сохраняя длину кишечника
Послеоперационные осложнения
После оперативного лечения гастрошизиса могут возникнуть следующие осложнения:
•спаечная кишечная непроходимость;
•нарушение трофики кишечника в связи с повышением внутрибрюшного давления, тромбоз сосудов брыжейки;
•вторичная инфекция, энтероколит, сепсис.
Спаечная кишечная непроходимость. У детей, прооперированных по поводу гастрошизиса, часто уменьшается перистальтика кишечника — частота сокращения кишечной стенки. При благоприятном течении послеоперационного периода гипоперистальтика должна разрешиться на 12-16 сутки. Если пассаж по кишечнику на фоне проводимого лечения не восстанавливается в указанные сроки, проводится рентгенологическое обследование с введением контрастного вещества. Если в течение дня контраст доходит до толстой кишки, то продолжается консервативная терапия. Если контрастное вещество скапливается в одной части кишечника и рентгенологическая картина не меняется в течение нескольких часов – выполняется повторная операция.
У детей с гастрошизисом чёткая рентген-картина кишечной непроходимости встречается крайне редко. Обычно непроходимость является непостоянным симптомом: на фоне восстанавливающегося пассажа по кишечнику появляется задержка стула, рвота, застойное отделяемое по желудочному зонду. Стимуляция кишечника даёт лишь кратковременный эффект [1].
Тромбоз сосудов брыжейки. При повышения внутрибрюшного давления выше 20 мм. вод. столба после радикальной пластики передней брюшной стенки развивается синдром сдавления нижней полой вены. Это приводит к отёкам туловища и конечностей, венозному застою в сосудах брыжейки и нижних конечностей. У прооперированного ребёнка отмечается вздутие живота, нарастает интоксикация, уменьшается или полностью прекращается выделение почками мочи.
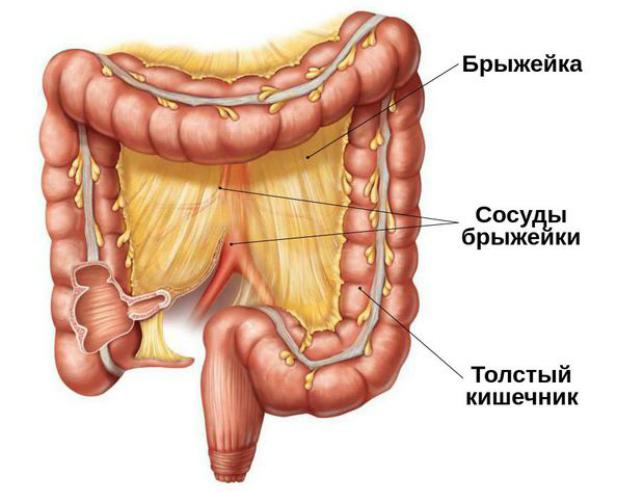
При прогрессирующем синдроме сдавления вены или подозрении на тромбоз мезентериальных сосудов показано повторное оперативное вмешательство — проводится ревизия (проверка) органов брюшной полости и силопластика — пластика брюшной стенки с использованием резервуара для выпавших органов. При обнаружении некротизированных участков кишечника проводится их удаление.
Некротический энтероколит. Одним из самых тяжёлых послеоперационных осложнений является некротический энтероколит. Его признаки появляются на 7-10 сутки на фоне восстанавливающегося пассажа по кишечнику: нарастает интоксикация, отмечается вздутие живота, появляется примесь крови и слизи в стуле. При подозрении на некротический энтероколит проводится рентгенография и УЗИ. Если нет данных, подтверждающих наличие перфорации кишечника — наличие в брюшине свободного газа или большого количества выпота — проводится консервативное лечение, смена антибактериальной терапии. Если на фоне проводимого лечения нет положительной динамики, ухудшается состояние ребёнка сохраняется снижение перистальтики кишечника, то необходимо повторно выполнить рентгенографию и УЗИ.
