
- •ОГНЕСТРЕЛЬНЫЕ РАНЕНИЯ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
- •ТЕРМИНОЛОГИЯ, КЛАССИФИКАЦИЯ
- •КЛАССИФИКАЦИЯ ОГНЕСТРЕЛЬНЫХ РАНЕНИЙ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
- •КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ И ДИАГНОСТИКА ОГНЕСТРЕЛЬНЫХ ТРАВМ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
- •СИНДРОМ ОСТРЫХ РАССТРОЙСТВ ДЫХАНИЯ
- •СИНДРОМ ОСТРЫХ РАССТРОЙСТВ КРОВООБРАЩЕНИЯ
- •СИНДРОМ ТРАВМАТИЧЕСКОЙ КОМЫ
- •СИНДРОМ ТЕРМИНАЛЬНОГО СОСТОЯНИЯ
- •ОБЩЕМОЗГОВЫЕ СИМПТОМЫ
- •ОПРЕДЕЛЕНИЕ ТЯЖЕСТИ ПОВРЕЖДЕНИЯ ГОЛОВНОГО МОЗГА, ДИАГНОСТИКА ЖИЗНЕУГРОЖАЮЩИХ ПОСЛЕДСТВИЙ ОГНЕСТРЕЛЬНЫХ ТРАВМ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
- •НЕТЯЖЁЛЫЕ ПОВРЕЖДЕНИЯ ГОЛОВНОГО МОЗГА
- •ТЯЖЁЛЫЕ ПОВРЕЖДЕНИЯ ГОЛОВНОГО МОЗГА
- •КРАЙНЕ ТЯЖЁЛЫЕ ПОВРЕЖДЕНИЯ ГОЛОВНОГО МОЗГА
- •ЖИЗНЕУРОЖАЮЩИЕ ПОСЛЕДСТВИЯ ОГНЕСТРЕЛЬНОЙ ТРАВМЫ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
- •КЛАССИФИКАЦИЯ ЧМТ:
- •НЕТЯЖЁЛЫЕ ЧМТ
- •КРАЙНЕ ТЯЖЁЛЫЕ ЧМТ
- •ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ РАНЕНИЙ И ТРАВМ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
- •МЕДИЦИНСКАЯ ПОМОЩЬ НА ЭТАПАХ МЕДИЦИНСКОЙ ЭВАКУАЦИИ
- •ПЕРВАЯ ПОМОЩЬ
- •ДОВРАЧЕБНАЯ ПОМОЩЬ
- •ПЕРВАЯ ВРАЧЕБНАЯ ПОМОЩЬ
- •КВАЛИФИЦИРОВАННАЯ ХИРУРГИЧЕСКАЯ ПОМОЩЬ
- •СОВРЕМЕННОЕ ОБОРУДОВАНИЕ И ОСНАЩЕНИЕ ОПЕРАЦИОННОЙ
- •ХИРУРГИЧЕСКАЯ ОБРАБОТКА РАН МЯГКИХ ТКАНЕЙ
- •ХИРУРГИЧЕСКАЯ ОБРАБОТКА НЕПРОНИКАЮЩИХ ЧЕРЕПНО-МОЗГОВЫХ РАНЕНИЙ
- •ХИРУРГИЧЕСКАЯ ОБРАБОТКА ПРОНИКАЮЩИХ ЧЕРЕПНО-МОЗГОВЫХ РАНЕНИЙ
- •ТЕХНИКА ХИРУРГИЧЕСКОЙ ОБРАБОТКИ РАНЫ МОЗГА
- •ИНФЕКЦИОННЫЕ ОСЛОЖНЕНИЯ РАНЕНИЙ И ТРАВМ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
- •ОСТЕОМИЕЛИТЫ КОСТЕЙ ЧЕРЕПА
- •ЛЕЧЕНИЕ
- •ЭПИДУРАЛЬНЫЕ ЭМПИЕМЫ
- •ЛЕЧЕНИЕ
- •СУБДУРАЛЬНЫЕ ЭМПИЕМЫ
- •ЛЕЧЕНИЕ
- •БАКТЕРИАЛЬНЫЕ МЕНИНГИТЫ
- •ЛЕЧЕНИЕ
- •ЭНЦЕФАЛИТ
- •ЛЕЧЕНИЕ
- •АБСЦЕССЫ ГОЛОВНОГО МОЗГА
- •ЛЕЧЕНИЕ
- •ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
- •ВЕНТРИКУЛИТЫ
- •ЛЕЧЕНИЕ
ГЛАВА 15. РАНЕНИЯ И ТРАВМЫ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
Боевые травмы черепа и головного мозга составляют огнестрельные травмы (пулевые, осколочные, минно-взрывные ранения, взрывные травмы), неогнестрельные травмы (открытые и закрытые механические травмы, неогнестрельные ранения) и их различные сочетания.
Операция трепанации черепа была известна ещё в Древнем Египте. Хирургическим лечением черепно-мозговых ранений занимались многие известные хирурги прошлого: Ж.Л. Пти, Д.Ж. Ларрей, Х.В. Кушинг и др. Тем не менее военная нейрохирургия как раздел военно-полевой хирургии сформировалась лишь в годы Великой Отечественной войны, когда впервые родилась система специализированной медицинской (в т.ч. нейрохирургической) помощи, и были созданы полевые хирургические госпитали для раненых в голову, шею и позвоночник (Н.Н. Бурденко, А.Л. Поленов, В.Н. Шамов, И.С. Бабчин, Б.А. Самотокин). Опыт лечения боевой травмы черепа и головного мозга в локальных войнах и вооружённых конфликтах последних десятилетий позволил дополнить современную военную нейрохирургию рядом новых положений и сформулировать концепцию ранней специализированной нейрохирургической помощи (В.А. Хилько, Б.В. Гайдар, В.Е. Парфенов).
ОГНЕСТРЕЛЬНЫЕ РАНЕНИЯ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
ТЕРМИНОЛОГИЯ, КЛАССИФИКАЦИЯ
По данным периода Великой Отечественной войны, огнестрельные ранения черепа и головного мозга составили 6-7% от всех огнестрельных ранений. В вооружённых конфликтах последних десятилетий частота их возросла до 20%.
Выделяются изолированные, множественные и сочетанные травмы (ранения). Изолированной называется травма (ранение) черепа и головного мозга, при которой имеется
одно повреждение. Одновременное повреждение одним или несколькими ранящими снарядами черепа и головного мозга в нескольких местах называется множественной черепно-мозговой травмой(ранением).
Одновременное повреждение черепа и головного мозга, а также органа зрения, ЛОР-органов или челюстно-лицевой области называется множественной травмой (ранением) головы. Одновременное повреждение черепа и головного мозга с другими анатомическими областями тела (шея, грудь, живот, таз,
позвоночник, конечности) называется сочетанной черепно-мозговойтравмой (ранением).
Классификация огнестрельных ранений черепа и головного мозга в настоящее время не претерпела существенных изменений по сравнению с периодом Великой Отечественной войны.
КЛАССИФИКАЦИЯ ОГНЕСТРЕЛЬНЫХ РАНЕНИЙ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
•По характеру ранения:
-ранения мягких тканей;
-непроникающие ранения;
-проникающие ранения.
•По виду ранящего снаряда:
-пулевые;
-осколочные;
-специальными ранящими снарядами (шарики, стреловидные элементы и др.).
•По виду раневого канала:
-слепые - простые, радиарные, сегментарные, диаметральные;
-сквозные - сегментарные, диаметральные;
-касательные (тангенциальные);
-рикошетирующие.
•По локализации:
-ранение свода черепа (лобная, теменная, височная, затылочная область, сочетание);
-парабазальные;
-передние (лобно-орбитальные, височно-орбитальные);
-средние (височно-сосцевидные);
-задние (задняя черепная ямка, краниоспинальные).
•Сторона ранения черепа (правосторонние, левосторонние).
•По количеству и локализации повреждений:
-изолированные;
-множественные;
-сочетанные.
•По виду перелома черепа: неполный, линейный, вдавленный, раздробленный, дырчатый, оскольчатый.
Ранения мягких тканей относятся к наиболее лёгким. При них остаются целыми не только твёрдая мозговая оболочка, но и кости черепа, а повреждаются лишь его покровы - кожа, апоневроз, мышцы, надкостница. Однако при ранениях мягких тканей черепа могут возникать сотрясение, ушиб головного мозга, возникающие в результате передачи кинетической энергии ранящего снаряда через сохранённую кость на мозговое вещество. Ранения мягких тканей встретились во время Великой Отечественной войны в 54,6% случаев, причём у 56,9% раненых они сопровождались утратой сознания, что было обусловлено сопутствующей травмой мозга.
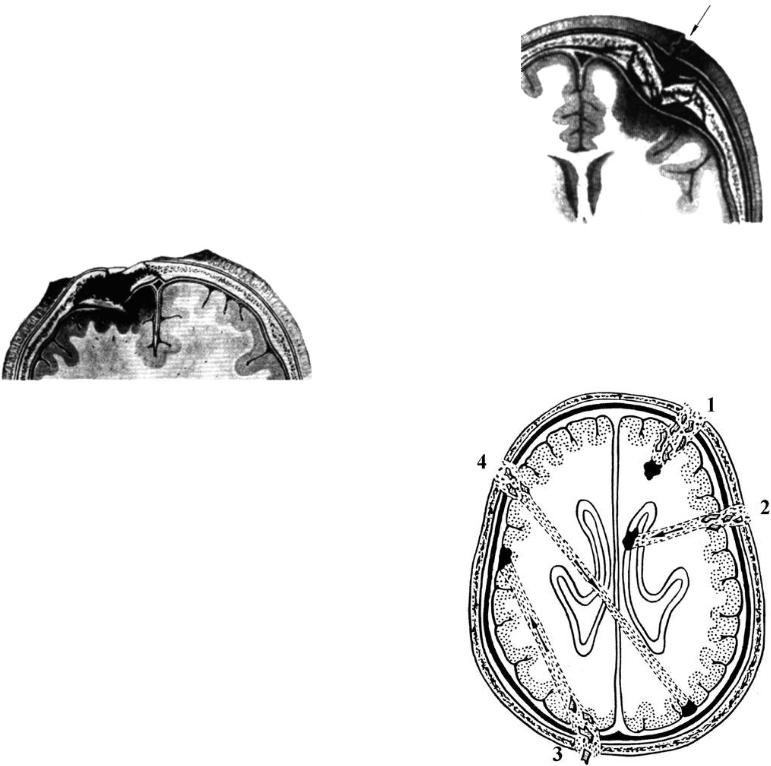
Непроникающие ранения характеризуются повреждением мягких тканей и костей черепа при сохранении целостности твёрдой мозговой оболочки, являющейся барьером, предохраняющим мозг от проникновения раневой инфекции (рис. 15-1). Непроникающие ранения встречаются в 17,3% случаев. Это более тяжёлые повреждения по сравнению с ранениями мягких тканей, поскольку они сопровождаются ушибом мозга в зоне повреждения кости.
Рис. 15-1. Непроникающее ранение черепа с повреждением кости.
Проникающие ранения черепа и головного мозга характеризуются огнестрельным переломом костей свода или основания с нарушением целости твёрдой мозговой оболочки и микробным загрязнением раны головного мозга (рис. 15-2). Проникающие ранения составляют 28,1% от всех огнестрельных ранений черепа.
Рис. 15-2. Касательное проникающее ранение ГМ
По виду ранящего снаряда различаются пулевые, осколочные ранения и появившиеся в локальных военных конфликтах второй половины XX столетия ранения специальными ранящими снарядами: шариками, стреловидными элементами и т.д.
По виду раневого канала выделяются слепые, сквозные, касательные и рикошетирующие ранения черепа.
Слепые ранения черепа и головного мозга разделяются на четыре вида (рис. 15-3):
Рис. 15-3. Схема слепых проникающих ранений черепа и головного мозга: 1 - простые; 2 - радиальные; 3 - сегментарные; 4 - диаметральные.
Простое ранение - раневой канал и ранящий снаряд расположены в той же доле мозга, к которой прилежит дефект черепа; радиарное - ранящий снаряд достигает серповидного отростка и останавливается у него; сегментарное - ранящий снаряд поражает одну или две соседние доли мозга, раневой канал образует хорду по отношению к окружности черепа (рис. 15-4);
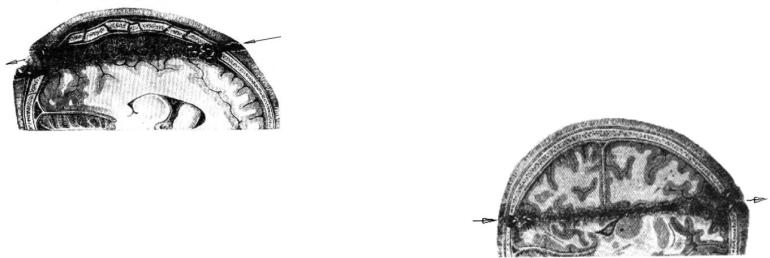
Рис. 15-4. Сегментарное ранение черепа и головного мозга.
Диаметральное - инородное тело проходит через мозговое вещество по диаметру, пересекая срединную линию, и останавливается у внутренней пластинки кости на противоположной стороне (рис. 15-5).
Рис. 15-5. Диаметральное ранение черепа и головного мозга.
Сквозные ранения черепа могут быть сегментарными и диаметральными. Редкой их разновидностью являются сквозные диагональные ранения, при которых ранящий снаряд проходит через челюстно-лицевую область или шею, основание черепа и по диагонали - через мозговое вещество.
Касательные (тангенциальные) ранения характеризуются поверхностным ходом раневого канала. В зависимости от кинетической энергии ранящего снаряда, могут возникать ранения мягких тканей и непроникающие ранения. Пулевые касательные ранения представляют особую опасность, так как сопровождаются грубыми внутричерепными повреждениями - формированием внутричерепных гематом или очагов размозжения головного мозга.
По локализации огнестрельные ранения подразделяют на ранения свода черепа (лобной, теменной, затылочной долей) и парабазальные ранения: передние (лобно-орбитальные, височно-орбитальные), средние (височно-сосцевидные) и задние (задней черепной ямки и краниоспинальные).
Немаловажное значение для определения характера ранения черепа и выработки нейрохирургической тактики имеет вид перелома черепа. Согласно классификации Н.С. Косинской, среди огнестрельных переломов выделяются: неполный, линейный, вдавленный, раздробленный, дырчатый и оскольчатый переломы.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ И ДИАГНОСТИКА ОГНЕСТРЕЛЬНЫХ ТРАВМ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
В полевых условиях на передовых этапах медицинской эвакуации (МПп, омедб) крайне ограничены возможности и время для полноценного неврологического обследования раненого с огнестрельной травмой черепа и головного мозга. Сортировку раненых и постановку диагноза проводят войсковые врачи и хирурги общего профиля. Поэтому их задачами являются выявление жизнеугрожающих последствий ранения для своевременного оказания неотложной медицинской помощи и формулирование диагноза ранения для принятия правильного сортировочного решения.
На передовых этапах медицинской эвакуации диагностика огнестрельной травмы черепа и головного мозга строится на выявлении общих и местных симптомов огнестрельной травмы, симптомов острого нарушения жизненно важных функций, общемозговых и очаговых симптомов повреждения головного мозга.
Осмотр любого раненого на сортировочной площадке начинается с оценки тяжести его состояния и активного выявления острого нарушения жизненно важных функций. Симптомы, не связанные с повреждением головного мозга, в этой главе условно называются общими симптомами. Выявление и оценка их важны, поскольку 60% повреждений черепа и головного мозга сочетаются с повреждениями других областей тела: шеи, груди, живота, таза, позвоночника и конечностей. Не всегда повреждение черепа и головного мозга является ведущим, а в ряде случаев тяжёлое черепно-мозговое ранение сочетается с тяжёлым повреждением другой области: часто конечностей, реже - груди, живота, таза. Поэтому при сортировке раненых важно не беспорядочное определение общих симптомов, а целенаправленное выявление четырёх основных синдромов.
СИНДРОМ ОСТРЫХ РАССТРОЙСТВ ДЫХАНИЯ
Он проявляется синюшностью кожного покрова и губ, беспокойным поведением раненого, частым и шумным дыханием. Основными причинами развития этого синдрома являются асфиксия или сочетанные с ранением головы тяжёлые повреждения груди. Вместе с тем, острые расстройства дыхания могут быть вызваны нарушением функции дыхательного центра в результате тяжелого повреждения мозга, что находит свое проявление в брадипноэ, появлении патологических ритмов и амплитуды дыхательных движений.
СИНДРОМ ОСТРЫХ РАССТРОЙСТВ КРОВООБРАЩЕНИЯ
Он проявляется бледностью кожного покрова и губ, заторможенностью раненого, частым и слабым пульсом, низким систолическим АД менее 100 мм рт.ст. Основной причиной развития этого синдрома является острая кровопотеря. Чаще всего она обусловлена тяжёлыми сопутствующими повреждениями
живота или таза, реже - конечностей. Расстройство кровообращения при тяжёлом повреждении мозга может проявляться и в артериальной гипертензии в сочетании с брадикардией.
СИНДРОМ ТРАВМАТИЧЕСКОЙ КОМЫ
Он проявляется отсутствием сознания, речевого контакта, движений конечностей, двигательной реакции на боль. При глубокой коме возможны нарушения дыхания и кровообращения центрального происхождения (при исключении повреждения груди и источников кровотечения). Причиной развития этого синдрома является тяжёлое повреждение головного мозга.
СИНДРОМ ТЕРМИНАЛЬНОГО СОСТОЯНИЯ
Он проявляется серым (землистым) цветом кожного покрова и губ, выраженной заторможенностью раненого вплоть до комы, частым (более 140 в минуту) и слабым пульсом только на сонных артериях, АД - не определяется, дыхание - редкое угасающее. Причинами терминального состояния могут быть: крайне тяжёлая травма любой локализации, но чаще всего - тяжёлое минно-взрывное ранение, тяжёлые ранения нескольких областей тела, тяжёлые ранения живота или таза с острой массивной кровопотерей, крайне тяжёлые ранения черепа и головного мозга.
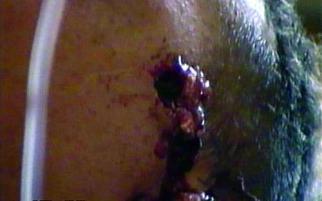
После оценки общих симптомов осматриваются раны и другие повреждения - их может быть несколько: на голове и в других областях тела. При осмотре черепно-мозговой раны определяется её локализация, глубина, площадь, характер повреждённых тканей, то есть оцениваются местные симптомы. При этом легко выявляются поверхностные осколочные раны, при кровотечении - уточняется его источник. Важную информацию можно получить, когда при осмотре раны видны отломки костей черепа, истечение ликвора или разрушенного вещества мозга (мозгового детрита), что однозначно свидетельствует о проникающем характере ранения (рис. 15-6). Раны черепа не следует специально исследовать, особенно зондировать, так как этим может быть причинен вред, когда, например, возобновляется кровотечение при случайном удалении кровяного свертка.
Рис. 15-6. Истечение мозгового детрита из раны при слепом проникающем ранении черепа в левой височной области.
В целом, из местных симптомов для принятия сортировочного решения наибольшее значение имеют: наружное кровотечение и истечение ликвора или мозгового детрита из раны, остальные - по возможности, уточняют диагноз. Поэтому важным правилом этапного лечения раненых в голову является следующее: на передовых этапах медицинской эвакуации ранее наложенная повязка на рану
головы, хорошо лежащая на ней, - для диагностики ранения не снимается. Она снимается только при обильном загрязнении землёй или ОВ. При интенсивном промокании повязки кровью: на МПп - она подбинтовывается, в омедб - снимается в операционной, куда раненый доставляется для остановки наружного кровотечения.
Основу диагностики и прогноза огнестрельной черепно-мозговой травмы составляет определение тяжести повреждения головного мозга и его жизнеугрожающих последствий.
Диагностика тяжести повреждения головного мозга строится на активном выявлении у раненого общемозговых и очаговых симптомов, а также симптомов нарушения жизненно важных функций.
ОБЩЕМОЗГОВЫЕ СИМПТОМЫ
Общемозговые симптомы в наибольшей степени характеризуют тяжесть повреждения головного мозга и доступны определению на передовых этапах медицинской эвакуации. О повреждении головного мозга свидетельствуют утрата сознания в момент ранения и амнезия на события, предшествующие ранению или после ранения. Менее информативными симптомами повреждения головного мозга являются головная боль, головокружение, шум в ушах, тошнота, рвота, заторможенность либо двигательное возбуждение.
Наиболее информативным симптомом повреждения головного мозга является нарушение сознания. При этом, чем выраженнее степень нарушения сознания, тем тяжелее повреждение головного мозга. Поэтому необходимо хорошо знать степени нарушения сознания для постановки диагноза огнестрельной черепно-мозговой травмы и принятия сортировочного решения. Существует ряд методов и шкал оценки нарушения сознания (шкала комы Глазго и др.), но для передовых этапов медицинской эвакуации наиболее удобна описательная методика с выделением шести степеней нарушения сознания.
•Оглушение умеренное - умеренная сонливость, негрубые ошибки ориентировки во времени при несколько замедленном осмыслении и выполнении словесных команд.
•Оглушение глубокое - дезориентировка, глубокая сонливость, выполнение лишь простых команд.
