
- •Организация и деятельность терапевтического участка поликлиники.
- •Организация первичной медико-санитарной помощи в Российский Федерации.
- •Организация экспертизы стойкой утраты трудоспособности в Российской Федерации.
- •Медицинская документация в профессиональной деятельности врача-терапевта участкового: порядок заполнения, хранения и отчётности.
- •Особенности организации второго этапа диспансеризации взрослого населения.
- •Особенности организации первого этапа диспансеризации взрослого населения.
- •1. Для граждан в возрасте от 18 до 39 лет включительно 1 раз в 3 года:
- •2. Для граждан в возрасте от 40 до 64 лет включительно 1 раз в год:
- •3. Для граждан в возрасте 65 лет и старше 1 раз в год:
- •Порядок выдачи документа, удостоверяющего временную утрату трудоспособности.
- •Порядок организации диспансеризации и профилактических медицинских осмотров в практике участкового терапевта.
- •Порядок организации и осуществления диспансерного наблюдения в практике врача-терапевта участкового.
- •Порядок осуществления экспертизы временной нетрудоспособности в практике врача-терапевта участкового.
- •Профессиональные обязанности врача-терапевта участкового.
- •Кардиоваскулярная профилактика в практике врача-терапевта участкового: стратегия высокого риска.
- •Краткое профилактическое консультирование пациента с артериальной гипертонией.
- •Краткое профилактическое консультирование пациента факторами риска хронических неинфекционных заболеваний.
- •Краткое профилактическое консультирование при избыточной массе тела и ожирении.
- •Краткое профилактическое консультирование при курении табака.
- •Краткое профилактическое консультирование при предиабете.
- •Критерии, используемые при экспертизе стойкой нетрудоспособности.
- •Критерий для установления инвалидности
- •Критерии для установления групп инвалидности
- •Формирование здорового образа жизни в практике врача-терапевта участкового.
- •5. Раннее выявление неинфекционных заболеваний в рамках профилактических медицинских осмотров и диспансеризации.
- •Диагностический алгоритм при гериатрических синдромах. Понятия о доменах здоровья.
- •Обязанности врача-терапевта участкового при оказании медицинской помощи по профилю «гериатрия».
- •Паллиативная медицина в амбулаторно-поликлинической практике. Подходы к обезболиванию.
- •Паллиативная медицина в амбулаторно-поликлинической практике. Система долговременного ухода и роль врача-терапевта.
- •Подходы обеспечения безопасности фармакотерапии во время беременности.
- •Ранняя диагностика онкологических заболеваний в практике врача-терапевта участкового: рак молочной железы, лёгкого, кожи, кишечника.
- •404Н "Об утверждении Порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения"
- •40 И старше – 1 р в год
- •Система выявления и наблюдения за пациентами с синдромом зависимости от употребления алкоголя.
- •Скрининг онкологических заболеваний в практике врача-терапевта участкового: рак молочной железы, лёгкого, кожи, кишечника.
- •404Н "Об утверждении Порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения"
- •40 И старше – 1 р в год
- •Стационар-замещающие технологии в амбулаторной практике: организация деятельности дневного стационара и стационара на дому.
- •Тактика врача-терапевта при артериальной гипертонии: диагностика, поражение органов-мишеней, осложнения, классификация.
- •Семейный анамнез
- •Физикальное исследование (при аускультации и перкуссии изменения будут уже при поражении органов мишеней)
- •Лабораторная диагностика
- •Инструментальная диагностика
- •Тактика врача-терапевта при артериальной гипертонии: диагностика, формулировка диагноза, лечение, диспансерное наблюдение.
- •Семейный анамнез
- •Физикальное исследование (при аускультации и перкуссии изменения будут уже при поражении органов мишеней)
- •Лабораторная диагностика
- •Инструментальная диагностика
- •Тактика врача-терапевта при артериальной гипертонии: диагностический алгоритм при симптоматических (вторичных) гипертониях.
- •Дополнительно если спросит! Патологии:
- •1) Атеросклероз почечных артерий
- •2) Фибромускулярная дисплазия почечных артерий
- •Клиническая картина
- •Объективные данные
- •Лечение
- •Показания для почечной реваскуляризации:
- •Лечение
- •Тактика врача-терапевта при артериальной гипертонии: лечение, диспансерное наблюдение, экспертиза нетрудоспособности.
- •Тактика врача-терапевта при бронхиальной астме: диагностика, формулировка диагноза согласно клиническим рекомендациям, принципы лечения.
- •34. Тактика врача-терапевта при бронхиальной астме: диагностика обострения, показания для госпитализации, профилактика и диспансерное наблюдение, экспертиза нетрудоспособности.
- •35. Тактика врача-терапевта при внебольничной пневмонии: диагностика, формулировка диагноза, определение выбора места лечения, наблюдение.
- •Этиология (бактерии, вирусы, грибы, простейшие):
- •Патогенез
- •Диагностика
- •Наблюдение
- •Постановка на диспансерное наблюдение !!!
- •36. Тактика врача-терапевта при внебольничной пневмонии: диагностика, критерии тяжелого течения пневмоний, показания для госпитализации, принципы лечения.
- •Патогенез
- •Диагностика
- •Критерии постановки диагноза:
- •Диагностический минимум в поликлинике:
- •Определение выбора места лечения показания к госпитализации
- •Принципы лечения
- •Выбор антибиотика Пациент без сопутствующей патологии
- •Пациент с сопутствующей патологией
- •Пациент с перенесенным гриппом, возможной суперинфекцией
- •37. Тактика врача-терапевта при внебольничной пневмонии: показания для госпитализации, экспертиза нетрудоспособности, профилактика, диспансерное наблюдение.
- •Этиология (бактерии, вирусы, грибы, простейшие):
- •Патогенез
- •Диагностика
- •Критерии постановки диагноза:
- •Диагностический минимум в поликлинике:
- •Формулировка диагноза
- •Определение выбора места лечения, наблюдение
- •Экспертиза нетрудоспособности
- •Постановка на диспансерное наблюдение !!!
- •Профилактика
- •38. Тактика врача-терапевта при гериатрических синдромах: старческая астения, синдром падений, остеопороз, мальнутриция, синдром когнитивных нарушений.
- •Классификация (виды)
- •Клиническая картина
- •Диагностика
- •Осложнения
- •Показания для госпитализации
- •Профилактика
- •Диспансерное наблюдение
- •Экспертиза нетрудоспособности
- •Лечение
- •40. Тактика врача-терапевта при желудочковых нарушениях сердечного ритма: классификация, объём обследования, осложнения, лечение, показания для госпитализации, диспансерное наблюдение.
- •Патогенез (основные механизмы)
- •Классификация (виды)
- •Клиническая картина
- •Диагностика
- •Лечение
- •Осложнения
- •Показания для госпитализации
- •Диспансерное наблюдение
- •Профилактика
- •Экспертиза нетрудоспособности
- •41. Тактика врача-терапевта при заболеваниях пищевода: диагностика, классификация, осложнения, лечение, профилактика и диспансерное наблюдение, экспертиза нетрудоспособности.
- •Неэрозивная рефлюксная болезнь (нэрб)
- •Эрозивный эзофагит
- •Клиническая картина
- •Диагностика:
- •Клин. Методы:
- •Инструментальная диагностика:
- •Осложнения
- •Профилактика
- •Медленные выскальзывающие комплексы и ритмы
- •Миграция суправентрикулярного водителя ритма
- •Наджелудочковая экстрасистолия
- •Ускоренные суправентрикулярные ритмы
- •Наджелудочковая экстрасистолия
- •2. Экстрасистолы из ав- соединения
- •Фибрилляция и трепетание предсердий
- •Классификация:
- •Лечение фп
- •Стандарты диагностики
- •Принципы лечения
- •43. Тактика врача-терапевта при острых респираторных заболеваниях: диагностика, формулировка диагноза, осложнения, лечение, показания для госпитализации, профилактика, экспертиза нетрудоспособности.
- •Профилактика
- •44. Тактика врача-терапевта при плевральном выпоте: диагностика, показания для госпитализации, экспертиза нетрудоспособности.
- •Критерии классификации
- •Диагностика
- •Общеклиническая
- •Плевральная пункция
- •45. Тактика врача-терапевта при приобретенных пороках сердца: диагностика, классификация, показания для кардиохирургического вмешательства, экспертиза нетрудоспособности.
- •Классификация
- •Пороки митрального клапана митральная недостаточность
- •Митральный стеноз
- •Пороки аортального клапана аортальный стеноз
- •Аортальная недостаточность
- •Компенсацию нарушения гемодинамики обеспечивают:
- •Диагностика общая
- •Показания для кардиохирургического вмешательства
- •Экспертиза нетрудоспособности
- •46. Тактика врача-терапевта при синкопальных состояниях: классификация, объём обследования, оценка риска, показания для госпитализации, экспертиза нетрудоспособности.
- •Синкопального характера:
- •Классификация синкопе
- •1. Рефлекторные синкопе
- •2. Синкопе вследствие ортостатической гипотензии
- •3. Кардиальные синкопе
- •Диагностика
- •Оценка риска
- •Показания для госпитализации
- •Экспертиза нетрудоспособности
- •47. Тактика врача-терапевта при фибрилляции предсердий: диагностика, формулировка диагноза.
- •Классификация:
- •Принцип диагностики фп в амбулаторных условиях
- •Диагностика:
- •Формулировка диагноза
- •1 Балл – умеренный риск: выбор между аск или оральными антикоагулянтами.
- •I48.2 фп неклапанная, постоянная форма, риск тромбозов (chads2 –vaSc 2 балла), риск кровотечений (has-bled 2 балла), ehra 1 класс.
- •I48.2 фп клапанная, длительно персистирующая форма, ehra 1 класс. Диспансерное наблюдение
- •Экспертиза временной нетрудоспособности
- •Экспертиза стойкой нетрудоспособности
- •48. Тактика врача-терапевта при фибрилляции предсердий: критерии диагностики, классификация, объём обследования.
- •Классификация:
- •Принцип диагностики фп в амбулаторных условиях
- •Диагностика:
- •Диспансерное наблюдение
- •49. Тактика врача-терапевта при фибрилляции предсердий: показания для госпитализации, профилактика и диспансерное наблюдение, экспертиза нетрудоспособности.
- •Плановая госпитализация:
- •2. Экстренная госпитализация:
- •Экспертиза временной нетрудоспособности:
- •Экспертиза стойкой нетрудоспособности:
- •50. Тактика врача-терапевта при фибрилляции предсердий: стратегия контроля ритма.
- •2. Плановое восстановление ритма у пациентов с фп:
- •3. Имплантация кардиостимуляторов:
- •Перед проведением кардиоверсии:
- •1 Вариант:
- •2 Вариант:
- •51. Тактика врача-терапевта при фибрилляции предсердий: стратегия контроля частоты сердечных сокращений.
- •1) Антиаритмическая терапия
- •52. Тактика врача-терапевта при фибрилляции предсердий: стратегия профилактики тромбоэмболических осложнений.
- •1) Антикоагулянтная терапия
- •Прямые оральные антикоагулянты
- •Антагонист витамина к
- •Антиагреганты
- •53. Тактика врача-терапевта при хронической обструктивной болезни лёгких: ранняя диагностика, формулировка диагноза, лечение, профилактика.
- •1) При бронхитическом фенотипе и частых обострениях
- •54. Тактика врача-терапевта при хронической обструктивной болезни лёгких: диагностика обострений, показания для госпитализации, диспансерное наблюдение, экспертиза нетрудоспособности.
- •Установления диагноза;
- •55. Тактика врача-терапевта участкового при артериальной гипертонии у беременных: критерии диагностики, лечение, показания для госпитализации.
- •Антигипертензивная терапия
- •С высоким риском преэклампсии и с целью ее профилактики:
- •56. Тактика врача-терапевта участкового при гепатитах: принципы диагностики, осложнения, лечение, показания для госпитализации, профилактика и диспансерное наблюдение, экспертиза нетрудоспособности.
- •Немедикаментозная терапия:
- •Медикаментозная терапия:
- •Появление и нарастание синдромов;
- •57. Тактика врача-терапевта участкового при гипотиреозе: диагностика, формулировка диагноза, осложнения, принципы лечения, показания для госпитализации.
- •58. Тактика врача-терапевта участкового при гломерулонефритах: принципы диагностики, классификация, осложнения, показания для госпитализации, диспансерное наблюдение, экспертиза нетрудоспособности.
- •59. Тактика врача-терапевта участкового при длительных субфебрилитетах, лихорадках неясного генеза: критерии диагностики, причины, классификация.
- •Заболевания, не сопровождающиеся воспалительными изменениями в крови;
- •Заболевания, сопровождающиеся воспалительными изменениями;
- •60. Тактика врача-терапевта участкового при длительных субфебрилитетах, лихорадках неясного генеза: диагностический алгоритм на амбулаторном этапе, патогенетическая терапия.
- •61. Тактика врача-терапевта участкового при дорсопатиях: принципы диагностики и лечения, вопросы маршрутизации пациентов, экспертиза нетрудоспособности.
- •Истинно суставной синдром:
- •Стойкая нетрудоспособность:
- •64. Тактика врача-терапевта участкового при остеоартрите: критерии, классификация, показания для эндопротезирования, диспансерное наблюдение, экспертиза нетрудоспособности.
- •66.(67)Тактика врача-терапевта участкового при остром коронарном синдроме: критерии диагностики, классификация, маршрутизация пациентов с окс на территории Приморского края.
- •69. Тактика врача-терапевта участкового при подагре: критерии диагноза, классификация, принципы лечения, показания для госпитализации, экспертиза нетрудоспособности.
- •70. Тактика врача-терапевта участкового при постинфарктном кардиосклерозе: критерии диагноза, принципы лечения, диспансерное наблюдение, экспертиза нетрудоспособности.
- •71.Тактика врача-терапевта участкового при ревматоидном артрите: критерии диагностики, классификация, принципы лечения, показания для госпитализации, экспертиза нетрудоспособности.
- •74. Тактика врача-терапевта участкового при сахарном диабете 2 типа: осложнения, лечение, показания для госпитализации, диспансерное наблюдение, экспертиза нетрудоспособности.
- •76. Тактика врача-терапевта участкового при соматической патологии у беременных (сахарный диабет, анемия): классификация, диагностика, лечение, показания для госпитализации.
- •77. Тактика врача-терапевта участкового при стабильном течении ишемической болезни сердца: предтестовая вероятность, диагностика, критерии постановки диагноза, классификация.
- •78.Тактика врача-терапевта участкового при стабильном течении ишемической болезни сердца: формулировка диагноза, принципы лечения, показания для госпитализации.
- •79 Тактика врача-терапевта участкового при стабильном течении ишемической болезни сердца: профилактика и диспансерное наблюдение, экспертиза нетрудоспособности.
- •80 Тактика врача-терапевта участкового при тиреотоксикозе: диагностика, формулировка диагноза, осложнения, принципы лечения, показания для госпитализации.
- •81 Тактика врача-терапевта участкового при функциональной диспепсии: критерии диагностики, классификация, принципы лечения.
- •82(84) Тактика врача-терапевта участкового при хронической болезни почек: этиология, диагностика, классификация.
- •83 Тактика врача-терапевта участкового при хронической болезни почек: лечение, показания для госпитализации и проведения почечно-заместительной терапии, диспансерное наблюдение.
- •85 Тактика врача-терапевта участкового при хронической сердечной недостаточности: принципы профилактики и ранней диагностики, классификация.
- •86 Тактика врача-терапевта участкового при хронической сердечной недостаточности: формулировка диагноза, лечение, показания для госпитализации.
- •87 Тактика врача-терапевта участкового при хронической сердечной недостаточности: профилактика и диспансерное наблюдение, экспертиза нетрудоспособности.
- •88 Тактика врача-терапевта участкового при хроническом гастрите: критерии постановки диагноза, классификация, принципы лечения, профилактика и диспансерное наблюдение, экспертиза нетрудоспособности.
- •90 Тактика врача-терапевта участкового при циррозе печени: критерии диагноза, показания для госпитализации, профилактика, экспертиза нетрудоспособности.
- •91 Тактика врача-терапевта участкового при циррозе печени: объём обследования, диагностика осложнений, показания для госпитализации, экспертиза нетрудоспособности.
- •93 Тактика участкового терапевта при анемиях: диагностика, классификация, диспансерное наблюдение, экспертиза нетрудоспособности.
- •94. Тактика участкового терапевта при анемиях: диагностика, классификация, диспансерное наблюдение, экспертиза нетрудоспособности.
- •Типы кровоточивости:
Антигипертензивная терапия
Назначение ЛП с замедленным высвобождением:
- Метилдопа (В) 500 – 2000 мг/сутки, в 2-3 приема;
- Нифедипин (С) 40 – 120 мг/сутки
Резервные препараты для плановой АГТ:
- Верапамил (С) 40 – 480 мг/сутки;
- Бисопролол (С)
!!!Не рекомендуется ИАПФ, БРА и прямые ингибиторы ренина – высокий риск развития врожденных уродств и гибели плода. У женщин с АГ в репродуктивном возрасте не рекомендуется блоктары РААС – развитие врожденных уродств и гибель плода!!!
После родов:
Должна быть продлжена в течение 12 недель после родов (особенно у женщин с ПЭ и рождении недоношенных детей).
- Любые классы АГП с рациональным выбором при лактации;
- Метилдопа не рекомендована – повышение риска послеродовой депресии.
САД > 170 И ДАД > 110 ММ РТ. СТ. (ГИПЕРТОНИЧЕСКИЙ КРИЗ)
Главое правило – контролируемое снижение САД до <160 и ДАД <105 мм рт. ст.;
Пероральная терапия – метилдопа(В) и нифедипин(С);
Преэклампсия с отеком легких – нитроглицерин (не более 4 часов, из-за отриц. воздействия на плод и риска развития отека мозга у матери);
!!Диуретики нельзя, т.к. при преэклампсии <объем циркулирующей крови;!!
Для предотвращения эклампсии и лечения судорог – в/в введение сульфата магния.
С высоким риском преэклампсии и с целью ее профилактики:
- Малые дозы (150 мг) аспирина с 12-й недели беременности до 36-й недели (!ПРИ УСЛОВИИ НИЗКОГО РИСКА ЖЕЛУДОЧНО-КИШЕЧНЫХ КРОВОТЕЧЕНИЙ!)

Показания к госпитализации:
Тяжелая АГ (АД>170/110 мм рт. ст.);
Клинические признаки ПЭ;
Угроза развития ПЭ, продромальные симптомы;
Клинические признаки HELLP-синдрома;
+ другие факторы риска:
- предшествующая соматическая патология (СД);
- угроза преждевременных родов (ранее 34 недель);
- плохое амбулаторное наблюдение (позднее обращение, редкие посещения врача, несоблюдение рекомендаций и т.д.);
5. Патологии плода:
- подозрение/признаки гипоксии плода;
- признаки нарушения маточно-плацентрального кровотока и/или фетоплацентарного.
56. Тактика врача-терапевта участкового при гепатитах: принципы диагностики, осложнения, лечение, показания для госпитализации, профилактика и диспансерное наблюдение, экспертиза нетрудоспособности.
Гепатит – это группа воспалительных заболеваний, сходных по клиническим проявлениям, но имеющие разную этиологию и патогенез.
Исход: может быть полное излечение или последствия в виде хронизации, фиброза, цирроза, рака печени.
Хронический гепатит – диффузный воспалительный процесс в печени, не разрешающийся на протяжении 6 месяцев.


Диагностика:
Ранняя диагностика = диспансеризация.
Диспансеризация – комплекс мероприятий, в т.ч медицинский осмотр врачами нескольких специальностей и применение необходимых методов обследования, осущ. в отношении определенных групп населения в соответствии с законодательством РФ с целью раннего выявления начальных проявлений ХНИЗ и факторов их развития.
Диагностика гепатита при обращении пациента:
Жалобы: общая слабость, ноющая боль в правом подреберье (увеличение печени, подкапсульные некрозы, сопутствующая дискинезия желчевыводящих путей), кровоточивость десен, поташнивание, кожный зуд, темная моча, светлый кал;
Объективное обследование: желтуха, гепатомегалия и спленомегалия, петехиальный тип кровоточивости;
Лабораторные исследования: повышение активности трансаминаз, признаки холестаза, нарушения обмена билирубина, вирусные маркеры (HBV: HBsAg, anti-HBc IgM, anti-HBc IgG, ДНК HBV. HCV: РНК HCV, anti-HCV. HDV: РНК HDV, anti-HDV IgM).
Морфологические исследования: признаки воспаления и фиброза различной степени (УЗИ печени, гстологическое исследование биоптата печени).
Хронический гепатит: внепеченочные проявления (это на всякий случай):
Поражение суставов, в т.ч. ревматоидный артрит;
Смешанная криоглобулинемия (иммунокомплексный васкулит с обнаружением HCV-РНК в криопреципитатах);
Узелковый периартериит;
Идиопатический фиброз легких:
Синдром и болезнь Шегрена;
Полинейропатия:
Синдром Гийена-Барре;
Апластическая анемия;
Красный плоский лишай и др.
Активность: по клин-лаб. данным, прежде всего цитолиз (уровень АЛТ);
Морфология: х-р гистологических изменений, подверж. этиологию и степень активности воспалительного процесса, фиброза;
Способы интерпретации биопсии печени:
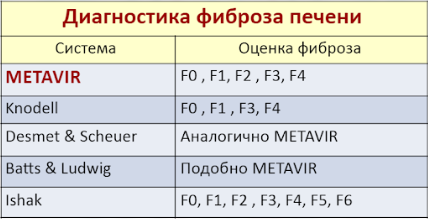
Аутоиммунный гепатит:
1 тип – вы сыворотке антинуклеарные и антигладкомышечные антитела;
2 тип – антитела к микросомам печени и почек 1-го типа (анти-LKM-1)
Перекрестный синдром:
АИГ+ПБЦ (присуствие АМА);
АИГ+ПСХ (присуствие а/т рANCA к цитоплазме)
Высокая активность: ALT повышается до 5 норм, y-глобулины более 2 норм;
Невысокая активность: ALT менее 3-5 норм, y-глобулины менее 2 норм.
Лечение:
