
- •1. Анатомия плевры
- •Эмбриология плевры и плевральной полости
- •Гистология плевры
- •Плевральная жидкость
- •Объем плевральной жидкости
- •Толщина слоя плевральной жидкости
- •Клеточный состав плевральной жидкости
- •Физико-химические факторы
- •Кровоснабжение плевры
- •Лимфатическая система плевры
- •Иннервация плевры
- •2. Физиология плевральной полости
- •Давление в плевральной полости
- •Измерение давления
- •Градиенты давления
- •Чресплевральное движение жидкости
- •Выведение белка, твердых частиц и клеток из плевральной полости
- •Динамика плеврального выпота
- •Транссудативный плевральный выпот
- •Экссудативный плевральный выпот
- •Почему в плевральной полости нет воздуха?
- •Насколько важна плевральная полость?
- •3. Рентгенологические исследования плевральный выпот Типичное расположение свободной плевральной жидкости
- •Рентгенологические признаки
- •Наддиафрагмальный, или базальный, плевральный выпот.
- •4. Клинические данные и лабораторные показатели
- •5. Постановка диагноза у больных е плевральным выпотом неясной этиологии
- •6.Транссудативный плевральный выпот
- •7. Плевральный выпот при злокачественных новообразованиях
- •8. Злокачественные и доброкачественные мезотелиомы
- •9. Парапневмонический плевральный выпот и инфицирование плевральной полости
- •10. Туберкулезный плевральный выпот
- •11. Вторичный плевральный выпот, обусловленный грибковой инфекцией, актиномикозом или нокардиозом
- •12. Плевральный выпот как осложнение паразитарных заболеваний
- •13. Плевральный выпот, вызванный вирусами, mycoplasma pneumoniae или риккетсиями
- •14. Плевральный выпот при эмболии легочной артерии
- •15. Плевральный выпот как осложнение заболеваний желудочно-кишечного тракта
- •17. Плевральный выпот как проявление побочного действия лекарственных препаратов
- •18. Плевральный выпот при других заболеваниях
- •19. Пневмоторакс
- •20. Гемоторакс
- •21. Хилоторакс и псевдохилоторакс
- •22. Другие заболевания плевры
- •23. Торакоцентез (диагностический и терапевтический) и биопсия плевры
- •24. Дренирование плевральной полости
5. Постановка диагноза у больных е плевральным выпотом неясной этиологии
Если на рентгенограмме грудной клетки имеются изменения, следует рассмотреть вероятность плеврального выпота. Участки повышенной плотности на рентгенограмме грудной клетки часто принимают за инфильтраты паренхимы, фактически же это может быть плевральная жидкость. У большинства больных с плевральным выпотом на боковой рентгенограмме грудной клетки наблюдается сглаживание заднего реберно-диафрагмального синуса. В таких случаях следует сделать двусторонние снимки в положении лежа на боку с целью выявления свободной плевральной жидкости (см. главу 3). В настоящей главе даны рекомендации по оценке состояния и ведению больяых с плевральным выпотом неясной этиологии. Рекомендации, касающиеся ведения больных с плевральным выпотом, вызванным определенными заболеваниями, представлены в главах, посвященных этим заболеваниям.
Частота плевральных выпотов различной этиологии
Плевральный выпот может осложнить течение многих заболеваний (табл. 2). Уверенность, с которой следует искать то или иное заболевание, определяется вероятностью его наличия у данного больного. В табл. 3 приводятся приблизительные данные ежегодной частоты заболеваний, осложненных плевральным выпотом. По этим данным можно приблизительно оценить частоту различных видов плевральных выпотов Застойная сердечная недостаточность и цирроз печени лежат в основе образования большинства транссудативных плевральных выпотов, причинами экссудативных плевральных выпотов в основном являются три заболевания—злокачественные новообразования, пневмонии и эмболия ветвей легочной артерии
Дифференциация экссудатов и транссудатов
При выявлении свободной плевральной жидкости на рентгенограмме в положении лежа следует рассмотреть необходимость выполнения диагностического торакоцентеза (рис 23) Наша практика показывает, что выполнение диагностического торакоцентеза затруднено, если толщина слоя жидкости на рентгенограмме в положении лежа на боку составляет менее 10 мм. При толщине слоя более 10 мм мы производим диагностический торакоцентез (см. главу 23) Мы считаем, что даже при явной застойной сердечной недостаточности необходим торакоцентез, чтобы убедиться, что скопившаяся жидкость является транссудатом. Если у таких больных торакоцентез отложить на более поздние сроки, то концентрация белка в плевральной жидкости может повыситься [1] и дифференциация транссудата и экссудата будет затруднена.
Одной из основных причин выполнения диагностического торакоцентеза является необходимость определить характер плеврального выпота (транссудат или экссудат). Дифференцирование производят на основании уровня белка и ЛДГ в плевральной жидкости и сыворотке крови [2]. На рис. 23 представлен алгоритм, используемый для дифференциальной диагнос-
Таблица 2 Дифференциальная диагностика плевральных выпотов
I Транссудативные плевральные выпоты. |
||
А Застойная сердечная недостаточность Б Цирроз печени В Нефротический синдром Г Перитонеальный диализ |
Д Гломерулонефрит Е Микседема Ж. Эмболия легочной артерии 3. Саркоидоз |
|
II Экссудативные плевральные выпоты |
||
А Новообразования 1 Метастазы 2 Мезотелиома Б Инфекционные заболевания 1 Бактериальные инфекции 2 Туберкулез 3 Грибковые инфекции 4 Паразитарные инфекции 5 Вирусные инфекции В Эмболия легочной артерии Г Заболевания желудочно-кишечного тракта 1 Панкреатит 2 Поддиафрагмальный абсцесс 3 Внутрипеченочный абсцесс 4 Перфорация пищевода 5 Грыжа диафрагмы Д ДБСТ 1 Ревматоидный плеврит 2 Системная красная волчанка 3 Волчанка, вызванная лекарственными препаратами 4 Иммунобластная лимфаденопатия 5 Синдром Шегрена 6 Средиземноморская лихорадка 7 Гранулематоз Вегенера |
Е. Поражение плевры как результат побочного действия лекарственных препаратов 1 Фурадонин 2 Дантролен 3 Метизергид 4 Бромокриптин 5 Прокарбазин 6 Метотрексат 7 Практолол Ж Прочие заболевания и состояния 1 Асбестоз 2 Постперикардэктомический и постинфарктный синдром 3 Синдром Мейгса 4 Синдром желтых ногтей 5 Саркоидоз 6 Уремия 7 Панцирное легкое 8 Лучевая терапия 9 Электроожоги 10 Закупорка мочеиспускательного канала 11 Травма ятрогенного происхождения З Гемоторакс И Хилоторакс |
|
Таблица 3 Приблизительная ежегодная частота плевральных выпотов различной этиологии в США
Застойная сердечная недостаточность |
500 000 |
Бактериальная пневмония |
300 000 |
Злокачественные заболевания |
200000 |
легких |
60000 |
молочной железы |
50000 |
лимфома |
40000 |
прочие |
50000 |
Эмболия легочной артерии |
150000 |
Вирусная пневмония |
100000 |
Цирроз печени, осложненный асцитом |
50000 |
Заболевания желудочно-кишечного тракта |
25000 |
Сосудистые коллагенозы |
6000 |
Туберкулез |
2500 |
Контакт с асбестом |
2000 |
Мезотелиома |
450 |
т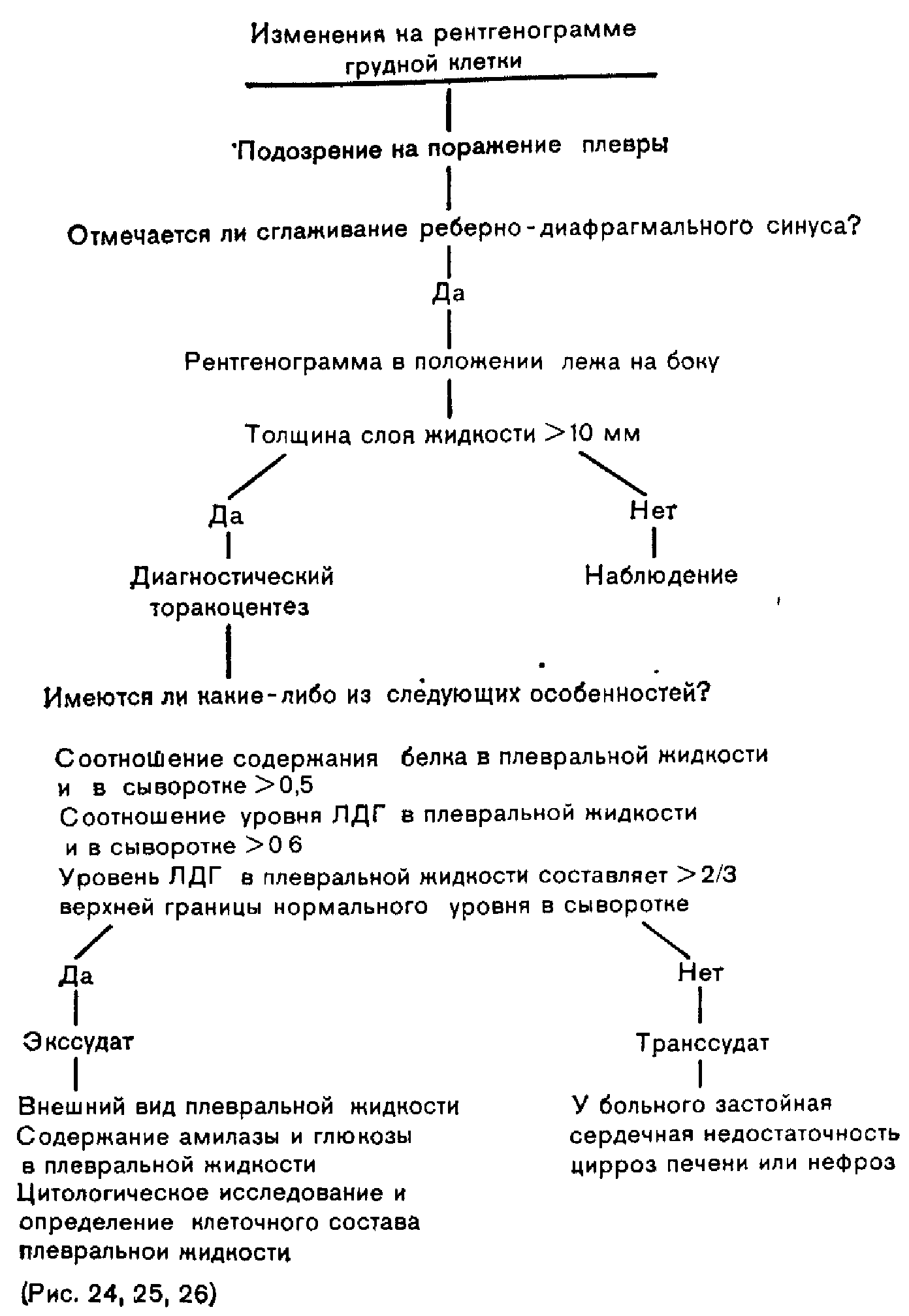 Рис.
23. Алгоритм
дифференциальной диагностики
транссудативных и экссудативных
плевральных выпотов.
Рис.
23. Алгоритм
дифференциальной диагностики
транссудативных и экссудативных
плевральных выпотов.
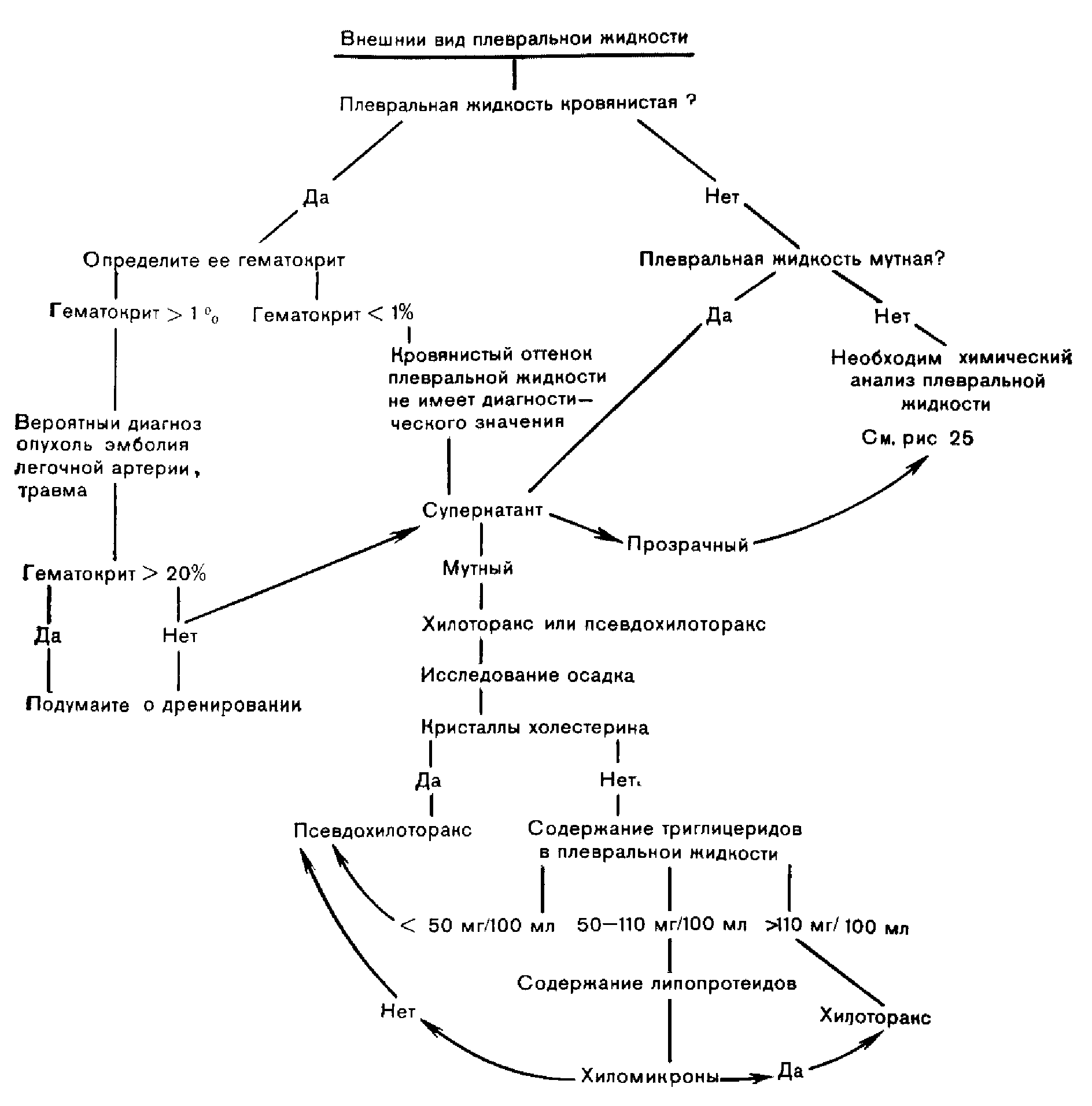
Рис 24. Алгоритм оценки внешнего вида плевральной жидкости.
ики транссудатавных и экссудативных плевральных выпотов. Если плевральная жидкость не отвечает ни одному из перечисленных на рис. 23 критериев, это означает, что у больного транссудативный плевральный выпот. У таких больных можно не уделять внимания состоянию плевры, а необходимо лечить основное заболевание—застойную сердечную недостаточность, цирроз печени или нефроз. И, наоборот, если плевральная жидкость отвечает какому-либо из трех перечисленных критериев, это означает, что у больного экссудативный плевральный выпот, возникший в результате поражения плевры, и дальнейшее обследование должно быть направлено на изучение генеза заболевания плевры. Для устранения причины образования экс-суд ативного плеврального выпота прежде всего необходимо ознакомиться с внешним видом плевральной жидкости, произвести подсчет числа клеток, цитологическое исследование, определить уровень глюкозы, амилазы, ЛДГ и величину рН плевральной жидкости.
ДИФФЕРЕНЦИАЦИЯ ЭКССУДАТИВНЫХ ПЛЕВРАЛЬНЫХ ВЫПОТОВ
Хотя необходим индивидуальный подход к каждому больному с плевральным выпотом, определенную помощь в оценке состояния таких больных могут оказать схемы, представленные на рисунках 24, 25 и 26.
Внешний вид плевральной жидкости
Всегда необходимо оценить внешний вид плевральной жидкости, как это представлено на рис. 24. При кровянистой плевральной жидкости следует определить ее гематокрит. Очень часто гематокрит оказывается гораздо ниже, чем можно было бы предположить на основании внешнего вида плевральной жидкости При гематокрите менее 1% [3] содержание в ней крови будет незначительным. При гематокрите более 1%, вероятнее всего, у больного злокачественное заболевание плевры, эмболия легочной артерии или образование плеврального выпота вызвано травмой [3]. Если гематокрит плевральной жидкости превышает 50% величины гематокрита в периферической крови, то у больного гемоторакс и следует подумать о дренировании (см. главу 20).
При мутной, молочного вида или кровянистой плевральной жидкости ее следует отцентрифугировать и посмотреть, останется ли мутным супернатант. Если до центрифугирования жидкость была мутной, а после центрифугирования стала прозрачной, то мутность была вызвана присутствием клеток и их компонентов. Если же после центрифугирования мутность сохраняется, то, вероятно, у больного хилоторакс или псевдохилоторакс (см. главу 21). Эти два диагноза могут быть дифференцированы на основании данных истории болезни, анализа осадка на содержание кристаллов холестерина и супернатанта — на содержание липидов (см. рис. 24). Псевдохилоторакс наблюдается в тех случаях, когда плевральный выпот имел место в течение многих лет. У таких больных в осадке плевральной жидкости могут быть обнаружены кристаллы холестерина, а содержание триглицеридов в плевральной жидкости обычно невысокое. В противоположность этому хилоторакс отличается остротой течения, высоким содержанием триглицеридов и отсутствием кристаллов холестерина в плевральной жидкости Ведение больных с хилотораксом и псевдохилотораксом обсуждается в главе 21.
Содержание амилазы и глюкозы в плевральной жидкости
Дифференциальную диагностику экссудативных плевральных выпотов следует начать с определения содержания амилазы и глюкозы в плевральной жидкости, поскольку при повышенном
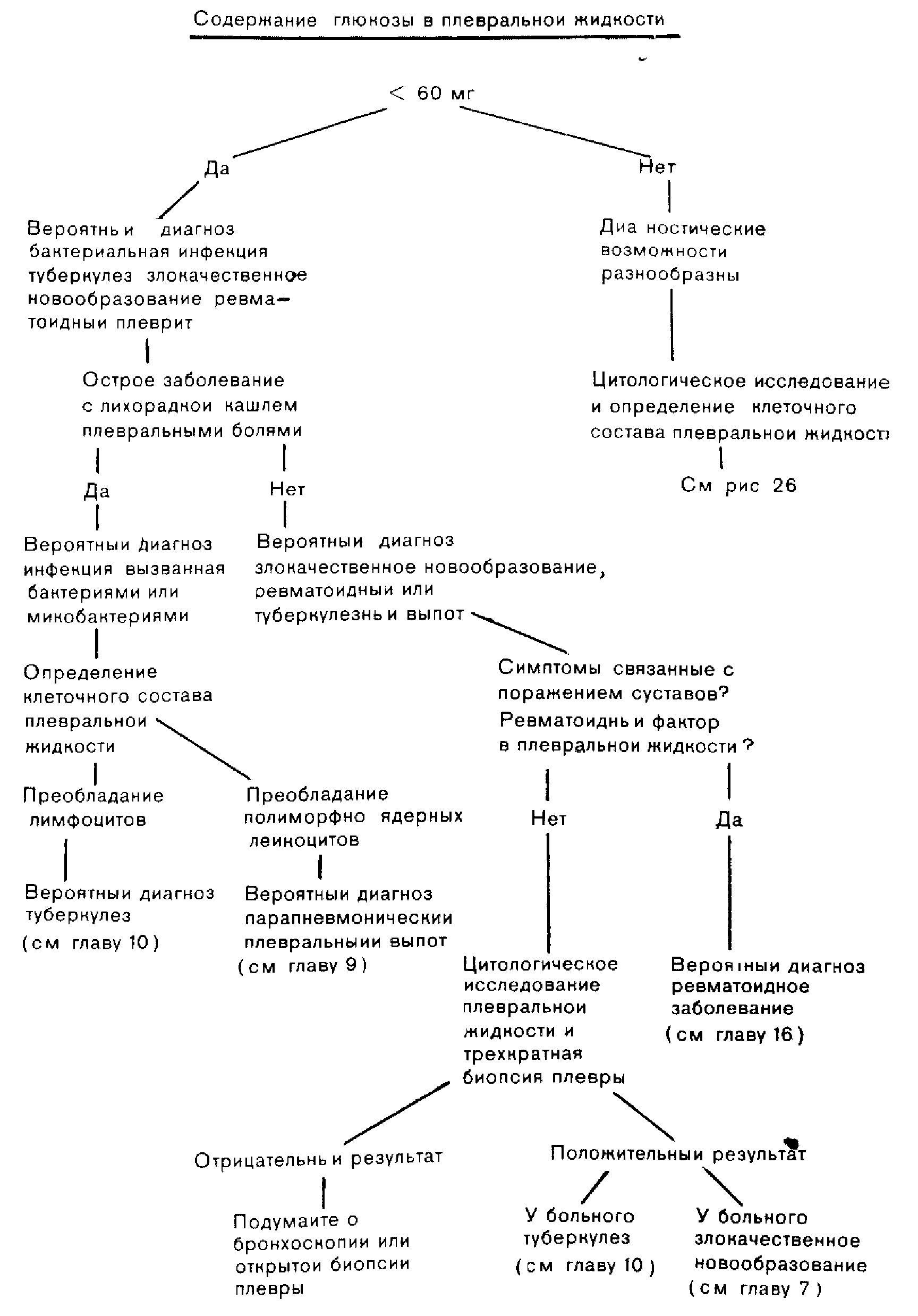
Рис 25 Алгоритм постановки диагноза при низком содержании глюкозы в плевральной жидкости.
содержании амилазы или пониженном содержании глюкозы спектр вероятных диагнозов значительно суживается. Повышенное содержание амилазы в плевральной жидкости наблюдается только в случаях появления ее в результате перфорации пищевода, злокачественного заболевания или патологии поджелудочной железы [4]. Эти три заболевания легко от-дифференцировать. Ведение больных с плевральным выпотом, вызванным этими заболеваниями, описано в главах 7 и 15.
Снижение содержания глюкозы в плевральной жидкости (<60 мг/100 мл) служит показателем того, что у больного один из следующих четырех видов плевральных выпотов: парапневмонический, злокачественный, туберкулезной или ревматической этиологии [4]. Схема диагностики при пониженном содержании глюкозы в плевральной жидкости представлена на рис. 25. У большинства больных с пониженным содержанием глюкозы в плевральной жидкости отмечаются также низкая величина рН и повышенный уровень ЛДГ плевральной жидкости. Если соотношение этих трех параметров не прослеживается, то следует заподозрить ошибку в определении одного из них.
Парапневмонический или туберкулезный плевральный выгот может иметь острое течение с лихорадкой, кашлем и плевральными болями. Содержание глюкозы в плевральной жидкости у таких больных понижено. При парапневмоническом плевральном выпоте на рентгенограмме обычно видны инфильтраты в паренхиме легкого, при выпоте туберкулезной этиологии инф'ильтраты, как правило, отсутствуют. Для дифференциальной диагностики можно также использовать анализ клеточного состава плевральной жидкости, поскольку в плевральной жидкости при пневмонии преобладают полиморфно-ядерные лейкоциты, а при плеврите туберкулезной этиологии преобладают лимфоциты. Подострое или хроническое течение заболевания и низкое содержание глюкозы в плевральной жидкости означают, что у больного злокачественное или ревматическое заболевание, туберкулез или хроническая инфекция. Диагностика ревматоидного плеврального выпота обычно не сложна (см. главу 17). Дифференциация же туберкулеза, злокачественного процесса и хронической инфекции трудна. Результаты цитологического анализа плевральной жидкости и биопсии плевры при злокачественном процессе или туберкулезе положительны, а содержание глюкозы понижено.
Другие диагностические тесты
Если у больных с экссудативным плевральным выпотом содержание глюкозы и амилазы в плевральной жидкости находится в пределах нормы, то следует произвести ее цитологический анализ (рис. 26). Если анализ на злокачественные клетки положителен, то ставится диагноз злокачественного поражения плевры и ведение такого больного должно производиться в соответствии с положениями, изложенными в главе 7. При отри-
Р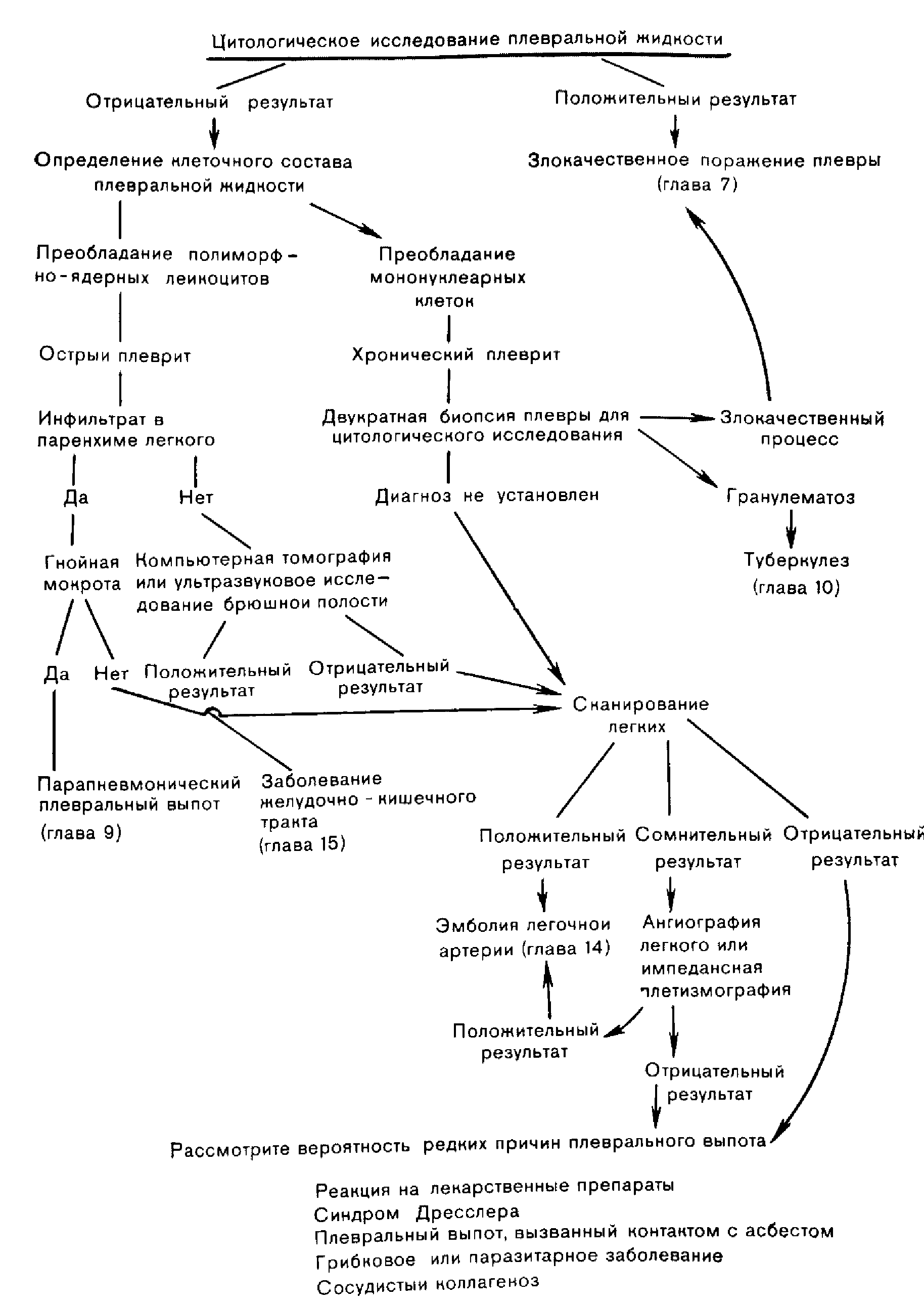 ис.
26. Алгоритм
постановки диагноза при нормальном
содержании глюкозы в плевральной
жидкости.
ис.
26. Алгоритм
постановки диагноза при нормальном
содержании глюкозы в плевральной
жидкости.
цательном результате цитологического исследования плевральной жидкости следует произвести подсчет клеток плевральной жидкости. Преобладание полиморфно-ядерных лейкоцитов свидетельствует об остром процессе с поражением плевры, поэтому таким больным следует сделать рентгеновский снимок грудной клетки с целью выявления инфильтратов в паренхиме легкого. Инфильтрат указывает на вероятность пневмонии, эмболии ветвей легочной артерии или рака бронхов. Первый диагноз можно предположить, если у больного гнойная мокрота. При отсутствии мокроты и лейкоцитоза в крови следует произвести сканирование легких в целях исключения тромбоза. При отрицательном результате сканирования легких необходимы бронхоскопия с трансбронхиальной биопсией для определения характера инфильтрата паренхимы, а также биопсия плевры и повторный цитологический анализ плевральной жидкости. Если после всех этих исследований диагноз остается неясным, то при увеличении размера инфильтрата или выпота показана открытая биопсия легких или плевры.
Пои отсутствии инфильтратов в паренхиме легкого и преобладании в плевральной жидкости полиморфно-ядерных лейкоцитов, вероятно, имеет место эмболия легочной артерии, вирусная инфекция, заболевание желудочно-кишечного тракта, поражение плевры как результат контакта с асбестом, злокачественное поражение плевры или острый туберкулезный плеврит. Таким больным следует произвести сканирование легких, компьютерную томографию или ультразвуковое исследование брюшной полости, а также внимательно изучить историю болезни в целях выявления возможного контакта с асбестом. Если после выполнения всех этих исследований диагноз остается неясным, а при повторном торакоцентезе в плевральной жидкости обнаружены преимущественно мононуклеарные клетки и снижение, по сравнению с результатами первого торакоцентеза, уровня ЛДГ, то, вероятно, у больного вирусная инфекция, и его следует держать под наблюдением. Причем, диагноз плеврита туберкулезной этиологии у такого больного уже можно исключить (см. главу 10).
Преобладание в экссудате мононуклеарных клеток свидетельствует о хроническом процессе с вовлечением плевры, который чаще всего представляет собой злокачественное новообразование, эмболию легочной артерии или туберкулез. В целях исключения эмболии следует произвести сканирование легких. Поскольку злокачественное поражение плевры и туберкулез можно отдифференцировать путем биопсии плевры, таким больным следует произвести не менее двух отдельных биопсий (см. главу 23) с повторным цитологическим анализом плевральной жидкости при отрицательном результате сканирования плевры. Необходимо произвести посев материала, полученного при биопсиях плевры, на микобактерии и произвести кожную пробу с очищенным туберкулином. При обнаружении инфильтрата на рентгенограмме грудной клетки показана бронхоскопия с трансбронхиальной биопсией легких.
Атипичные плевральные выпоты
У многих больных после выполнения диагностических исследований все же не удается установить диагноз. В таких случаях следует иметь в виду нетипичные причины образования плеврального выпота. У всех больных с недиагностированным плевральным выпотом следует произвести сканирование легких, чтобы исключить эмболию легочной артерии. При преобладании в плевральной жидкости полиморфно-ядерных лейкоцитов и отсутствии инфильтратов в паренхиме легкого следует предположить внутрипеченочный или поддиафрагмальный абсцесс. Для исключения других причин следует внимально побеседовать с больным, чтобы выяснить, не было ли у него контакта с асбестом, не применял ли он какие-либо лекарственные препараты, которые могли спровоцировать появление плеврального выпота (см. главу 17) или волчанки, осложненной плевральным выпотом (см. табл. 10). Если больной в течение года перенес инфаркт миокарда или операцию на сердце, возможен синдром Дресслера (см. главу 18). Повышенное содержание креатинина свидетельствует об уремии, а желтые ногти или признаки лимфедемы — о синдроме желтых ногтей (см. главу 18). Выявление отрицательного внутриплеврального давления при хроническом плевральном выпоте во время торакоцентеза указывает на панцирное легкое (см. главу 18).
Если причина плеврального выпота все еще не установлена, следует ли таким больным производить открытую биопсию плевры? Обычно мы рекомендуем открытую биопсию плевры в тех случаях, когда наблюдается увеличение объема плеврального выпота или увеличение в нем уровня ЛДГ. Если объем плеврального выпота не изменяется или уменьшается, а уровень ЛДГ не увеличивается, вероятно, это свидетельствует о спонтанном рассасывании плеврального выпота. Мы предпочитаем держать таких больных под наблюдением, так как у многих из них плевральный выпот рассасывается, а причина его появления так и остается невыявленной. Если же плевральный выпот продолжает увеличиваться или появляются какие-либо симптомы поражения плевры, то диагностическую оценку состояния больного следует начинать заново.
