
5 курс / Госпитальная педиатрия / Детские болезни Баранов А.А. 2009
.pdf•Нарушение транспорта фосфора и кальция в ЖКТ, почках, костях из-за незрелости ферментных систем или патологии этих органов.
•Неблагоприятная экологическая обстановка (накопление в организме солей свинца, хрома, стронция, дефицит магния, железа).
•Наследственная предрасположенность [например, более склонны к развитию рахита и переносят его тяжелее мальчики, дети со смуглой кожей и группой крови А(П), тогда как дети с 0(I) группой крови болеют рахитом реже]. Минеральная плотность кости зависит на 80% от генетической предрасположенности и на 20-25% - от экзогенных факторов.
•Эндокринные нарушения (нарушение функций паращитовидных и щитовидной желѐз).
•Экзоили эндогенный дефицит витамина D.
Обмен витамина D в организме весьма сложен. Исходные формы - эргокальциферол (витамин D2) и холекальциферол (витамин D3), поступающие с пищей (последний также образуется в коже под действием УФО), - биологически малоактивны. Первое гидроксилирование исходных форм витамина D с их превращением в промежуточный (транспортный) метаболит, называемый 25-гид- рохолекальциферолом, происходит в печени. 25-гидрохолекальци- ферол в 1,5-2 раза активнее исходной формы. Затем происходит транспорт 25-гидрохолекальциферола в почки, где он вновь подвергается гидроксилированию и превращается в активные гормоноподобные метаболиты 1,25-дигидрохолекальциферол и 24,25-дигид- рохолекальциферол. Именно эти метаболиты вместе с гормонами паращитовидных и щитовидной желѐз обеспечивают фосфорнокальциевый обмен.
Значение имеет не столько истинный экзогенный дефицит витамина D, сколько недостаточная инсоляция, так как более 90% витамина D синтезируется в коже при УФО, а 10% поступает с пищей, т.е. кожный синтез способен полностью покрыть потребность организма. 10минутное облучение части тела (кисти рук либо лицо) достаточно для
синтеза необходимого организму количества витамина D. Определение содержания метаболитов витамина D в крови в 80-х гг. ХХ века позволило установить истинную обеспеченность организма этим витамином. Оказалось, что у подавляющего большинства беременных, родильниц, а также детей раннего возраста с клиническими и биохимическими признаками рахита гиповитаминоза D нет, что позволило сделать вывод, что рахит и гиповитаминоз D - не однозначные понятия. Гиповитаминоз регистрируют с одинаковой частотой как у получавших витамин D в профилактических целях, так и у не получавших его. Среди детей с рахитом только у 6% обнаружено снижение концентрации метаболитов витамина D в крови. Существует мнение, что рахит - не болезнь, а пограничное, дефицитное состояние, своеобразный диатез. При этом «физиологическими» основами рахита (кроме особенностей питания) считают интенсивное ремоделирование 75-80%

костной ткани на первом году жизни и вынужденную гипокинезию, нарушающую электростатическое регулирование построения кости.
Необходимо учитывать, что концентрацию фосфора и кальция в крови также регулируют некоторые гормоны. ПТГ, содержание которого при рахите повышается, уменьшает реабсорбцию фосфатов в почечных канальцах, одновременно стимулируя гидроксилирование витамина D в почках, всасывание кальция в кишечнике и резорбцию кальция из кости, таким образом ликвидируя гипокальциемию. Наблюдают также и изменение активности щитовидной железы, так как кальцитонин стимулирует включение кальция в кость и переход малоактивных метаболитов витамина D в высокоактивные.
КЛАССИФИКАЦИЯ РАХИТА
До настоящего времени наиболее распространена классификация рахита, предложенная в 1947 г. С.О. Дулицким (табл. 10-1).
Таблица 10-1. Классификация рахита
КЛИНИЧЕСКАЯ КАРТИНА Начальный период
Первые признаки заболевания возникают обычно на 2-3-м месяце жизни. Изменяется поведение ребѐнка: появляются беспокойство,
пугливость, повышенная возбудимость, вздрагивания при внешних раздражителях (громком шуме, внезапной вспышке света). Сон становится поверхностным и тревожным. Усиливается потоотделение, особенно на коже волосистой части головы и лица, отмечают стойкий красный дермографизм. Пот имеет кислый запах и раздражает кожу, вызывая зуд. Ребѐнок трѐтся головой о подушку, появляются участки облысения на затылке. Физиологический гипертонус мышц, характерный для этого возраста, сменяется мышечной гипотонией. Появляется податливость швов черепа и краѐв большого родничка, намечаются утолщения на рѐбрах в местах рѐберно-хрящевых сочленений («рахитические чѐтки»).
На рентгенограмме костей запястья выявляют незначительное разрежение костной ткани. При биохимическом исследовании крови обнаруживают нормальную или даже повышенную концентрацию кальция и снижение концентрации фосфатов, возможно повышение активности щелочной фосфатазы. В анализе мочи выявляют фосфатурию, увеличение количества аммиака и аминокислот.
Период разгара
Период разгара приходится чаще всего на конец первого полугодия жизни и характеризуется ещѐ более значительными расстройствами со стороны нервной системы и опорно-двигательного аппарата. Процессы остеомаляции, особенно ярко выраженные при остром течении рахита, приводят к размягчению плоских костей черепа (краниотабес) с последующим, часто односторонним уплощением затылка. Возникают податливость и деформация грудной клетки с вдавлением в нижней трети грудины («грудь сапожника») или еѐ выбухание («куриная», или «килевидная», грудь). Характерно О-образное (реже Х-образное) искривление длинных трубчатых костей. Формируется суженный плоскорахитический таз. В результате выраженного размягчения рѐбер возникает углубление по линии прикрепления диафрагмы (харрисонова борозда). Гиперплазия остеоидной ткани, превалирующая при подостром течении рахита, проявляется образованием гипертрофированных лобных и теменных бугров, утолщением в области запястий, рѐберно-хрящевых сочленений и межфаланговых суставов пальцев рук с образованием так называемых «браслеток», «рахитических чѐток», «нитей жемчуга».
На рентгенограммах длинных трубчатых костей видны бокаловидные расширения метафизов, размытость и нечѐткость зон предварительного обызвествления (рис. 10-1 на вклейке).
Отчѐтливо выражены гипофосфатемия, умеренная гипокальциемия, повышена активность щелочной фосфатазы.
Период реконвалесценции
Для этого периода характерны улучшение самочувствия и состояния ребѐнка. Улучшаются или нормализуются статические функции. На рентгенограммах обнаруживают изменения в виде неравномерного уплотнения зон роста. Содержание фосфора в крови достигает нормы или несколько превышает еѐ. Небольшая гипокальциемия может сохраняться, а иногда даже усиливаться.
Период остаточных явлений
Нормализация биохимических показателей и исчезновение симптомов активного рахита свидетельствуют о переходе заболевания из активной фазы в неактивную - период остаточных явлений. Признаки перенесѐнного рахита (остаточные деформации скелета и мышечная гипотония) могут длительно сохраняться.
Степени тяжести и течение рахита
Клиническая картина рахита в зависимости от степени тяжести заболевания приведена в табл. 10-2.
Таблица 10-2. Клинические проявления рахита соответственно степеням тяжести

Для острого течения рахита характерны бурное развитие всех симптомов, выраженные неврологические расстройства, значительная гипофосфатемия, преобладание процессов остеомаляции. Подострому течению свойственны умеренно выраженные или почти незаметные неврологические нарушения, незначительные изменения биохимического состава крови, превалирование процессов остеоидной гиперплазии. Существование рецидивирующего течения рахита (выделенного в классификации С.О. Дулицкого) в настоящее время ставят под сомнение.
В настоящее время вызывает сомнение существование начального периода и лѐгкой степени болезни. Многие авторы предлагают вернуться к постановке диагноза только по костным изменениям, как было в XVIII-XIX веках. III степень рахита в настоящее время наблюдают крайне редко. В подобном случае необходимо дифференцировать с рахитоподобными заболеваниями.
ДИАГНОСТИКА И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Диагноз ставят на основании клинической картины и подтверждают биохимическим анализом крови (определение концентрации фосфора, кальция и активности щелочной фосфатазы). Динамика и соотношение этих показателей позволяют уточнить период заболевания. Концентрация фосфора при рахите может снижаться до
0,65 ммоль/л (норма у детей до 1 года 1,3-2,3 ммоль/л), концентрация кальция составляет 2-2,3 ммоль/л (норма 2,5-2,7 ммоль/л). Активность щелочной фосфатазы повышается. Для рахита характерны изменения на рентгенограммах костей: в метафизарной зоне увеличивается щель между эпифизом и диафизом; эпифиз приобретает блюдцеобразную форму, ядра окостенения выявляются неотчѐтливо, зоны предварительного обызвествления размытые и нечѐткие, остеопороз. В период реконвалесценции зоны обызвествления неровные, бахромчатые за
счѐт неравномерного уплотнения. Нарушения в зонах роста характерны для дефицита фосфора и кальция. При гиповитаминозе D выявляют общий остеопороз*.
Дифференциальную диагностику рахита проводят с так называемыми рахитоподобными заболеваниями (см. ниже). В практической деятельности часто приходится дифференцировать рахит с перинатальным поражением ЦНС (см. раздел «Перинатальные поражения ЦНС» в главе «Болезни новорождѐнных»). Кроме того, необходимо исключить вторичный рахит, развивающийся при длительном применении некоторых лекарственных средств (лекарственный, ятрогенный рахит), например глюкокортикоидов (антагонисты витамина D по влиянию на транспорт кальция), гепарина (препятствует отложению фосфорно-кальциевых солей в костях), фуросемида, фосфатов, магния и антацидов, содержащих алюминий (вызывают гипокальциемию), и др.
ЛЕЧЕНИЕ
Лечение рахита должно быть комплексным, длительным и направленным на устранение вызвавших его причин. В настоящее время основное значение придают неспецифическому лечению, включающему правильное питание кормящей женщины с постоянным приѐмом минерально-витаминного комплекса, рациональное вскармливание ребѐнка, организацию режима, соответствующего его возрасту, длительное пребывание на свежем воздухе с достаточной инсоляцией, лечебную гимнастику и массаж, закаливание, лечение сопутствующих заболеваний.
Специфическое лечение рахита включает назначение витамина D (табл. 10- 3), препаратов кальция, фосфора и других микронутриентов.
Таблица 10-3. Лечебные дозы витамина D
Степень |
тяжестиСуточная доза витамина D,Продолжительность курса, |
|
рахита |
МЕ |
сут |
I |
1000-1500 2000-2500 |
3000-30 30 45 |
|
4000 |
|
II III |
|
|
После окончания курса лечения назначают витамин D в профилактических дозах (100-200 МЕ/сут, не более 400 МЕ/сут). Следует помнить, что увеличение профилактической дозы может привести к гипервитаминозу D. В последнее время появились сообщения о не-
*Рентгенографию костей с диагностической целью в настоящее время не проводят.
обходимости индивидуального подхода при назначении витамина D (после определения содержания в крови его активных метаболитов). Многие педиатры предлагают назначать детям не витамин D, а комплекс витаминов, так как рахит часто сопровождается полигиповитаминозом. Кроме витамина D в эти комплексы обязательно входит витамин А, уменьшающий риск развития гипервитаминоза D. Если при лечении рахита используют витамин D, рекомендуют назначать его в умеренных дозах. Обычно используют препараты витамина D3 - колекальциферола («Видехол», «Вигантол»). При необходимости назначают другие минеральные вещества (магний, цинк, железо).
ПРОФИЛАКТИКА
В настоящее время рекомендуют делать основной упор на неспецифические методы профилактики рахита как до, так и после рождения ребѐнка.
•Антенатальная профилактика рахита включает полноценное питание беременной, длительные прогулки на свежем воздухе, занятия физкультурой, постоянный приѐм комплекса витаминов для беременных с микроэлементами. Беременным не назначают УФО и витамин D в больших дозах, так как существуют сведения, что у детей, матери которых получали во время беременности УФО, перинатальные поражения ЦНС развиваются чаще и протекают тяжелее. Витамин D в больших дозах может привести к повреждению плацентарного барьера и задержке внутриутробного развития плода. Отмечена повышенная чувствительность к витамину D у детей, матери которых целенаправленно получали его во время беременности. В микронутриентных комплексах последнего поколения для беременных содержание витамина D снижено с 400 до 200-250 МЕ.
•Постнатальная профилактика рахита включает постоянный приѐм кормящей матерью минерально-витаминного комплекса (именно неправильное питание матери объясняет нередкую в настоящее время малую биологическую ценность грудного вскармливания), естественное вскармливание, соблюдение режима дня, закаливание, массаж и гимнастику, прогулки на свежем воздухе. Не следует прикрывать лицо ребѐнка даже тонкой тканью во время прогулки, так как это препятствует доступу солнечных лучей к коже.
ПРОГНОЗ
Прогноз при рахите зависит от степени тяжести, своевременности диагностики и адекватности лечения. Если рахит выявлен в начальной стадии и проведено адекватное лечение с учѐтом полиэтиологичности заболевания, последствия не развиваются. В тяжѐлых случаях рахит может привести к тяжѐлым деформациям скелета, замедлению нервно-психического и физического развития, нарушению зрения, а также существенно усугубить течение пневмонии или заболеваний ЖКТ. Однако тяжѐлые последствия чаще развиваются в экстремальных ситуациях (в условиях войны, голода и
т.п.). В обычных условиях при подозрении на такие последствия рахита в первую очередь следует исключить другие причины подобных изменений.
Гипервитаминоз D
Педиатры говорят: «Лучше небольшой рахит, чем гипервитаминоз D». Гипервитаминоз D (интоксикация витамином D) - состояние, обусловленное как прямым токсическим действием препарата на клеточные мембраны, так и повышенной концентрацией в крови солей кальция, откладывающихся в стенках сосудов внутренних органов, в первую очередь почек и сердца. Гипервитаминоз D возникает при передозировке этого витамина или индивидуальной повышенной чувствительности к нему. Выделяют острую и хроническую интоксикацию витамином D.
Клиническая картина
Острая интоксикация витамином D чаще развивается у детей первого полугодия жизни при массивном приѐме витамина D в течение относительно короткого промежутка времени (за 2-3 нед) или индивидуальной гиперчувствительности к витамину. При этом появляются признаки нейротоксикоза или кишечного токсикоза: резко снижен аппетит, ребѐнка мучит жажда, часто возникает рвота, быстро уменьшается масса тела, развивается обезвоживание, появляются запоры (возможен неустойчивый и жидкий стул). У некоторых детей регистрируют кратковременную потерю сознания, возможны тонико-клонические судороги.
Хроническая интоксикация витамином D возникает на фоне длительного
(6-8 мес и более) применения препарата в умеренных, но всѐтаки превышающих физиологическую потребность дозах. Клиническая картина выражена менее отчѐтливо и включает повышенную раздражительность, плохой сон, слабость, боли в суставах, постепенное нарастание дистрофии, преждевременное закрытие большого родничка, изменения со стороны сердечно-сосудистой и мочевой систем.
Лабораторные исследования
Лабораторные критерии гипервитаминоза D: повышение концентрации фосфора и кальция в крови и моче, компенсаторное увеличение концентрации кальцитонина и снижение ПТГ.
Лечение
Лечение гипервитаминоза D проводят в стационаре. Отменяют витамин D и инсоляции, назначают витамины А и Е, инфузионную терапию в сочетании с диуретиками (фуросемидом). В тяжѐлых случаях назначают преднизолон коротким курсом.
Прогноз
Прогноз серьѐзен. Наиболее неблагоприятно развитие нефрокальциноза и хронического пиелонефрита с последующим развитием ХПН.
Рахитоподобные заболевания
Рахитоподобные заболевания отличаются от рахита этиологией, но имеют фенотипическое сходство с ним (деформации скелета), в основе которого лежит нарушение обмена фосфора и кальция. Наибольшее клиническое значение имеют заболевания, обусловленные патологией почек (наследственные нефропатии).
Патогенез
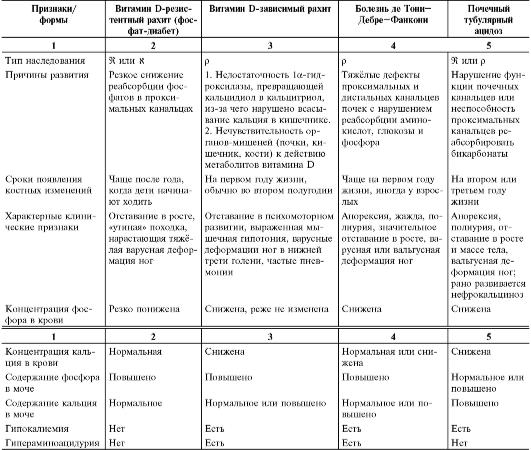
В настоящее время выделяют четыре группы наследственных нефропатий с рахитоподобными изменениями (табл. 10-4). Ведущее патогенетическое звено может быть реализовано в ЖКТ, печени, почках, костной ткани; возможен дефект обмена веществ.
Клиническая картина
Основные клинические проявления наследственных нефропатий приведены в таблице 10-4. Также см. раздел «Наследственные тубулопатии» в главе «Болезни почек и мочевых путей».
Диагностика
Диагностика рахитоподобных заболеваний основывается на семейном анамнезе (выявляют наличие низкорослых родственников с деформациями костной системы) и клинической картине (отставание детей в росте, мочевой синдром, выраженная мышечная гипотония, поздняя О- или Х-образная деформация ног, сохраняющаяся после 2-4 лет).
Лечение
Лечение рахитоподобных заболеваний проводит педиатр совместно с генетиками и нефрологами. Необходим постоянный биохимический контроль крови и мочи, так как при некоторых формах рахитоподобных заболеваний с лечебной целью витамин D назначают по 3050 тыс. МЕ/сут непрерывно в течение 1-5 лет. Широко используют и активные метаболиты витамина D.
Таблица |
10-4. Наследственные |
нефропатии, |
сопровождающиеся |
рахитоподобными изменениями
Прогноз
При своевременной диагностике и правильном лечении у большинства детей отмечают ремиссию. При отсутствии лечения к 5- 7 годам острое течение заболевания переходит в подострое. К 1315 годам возможна реконвалесценция, но чаще формируется ХПН. Хирургическую коррекцию деформации нижних конечностей не следует проводить ранее 10-12 лет.
Дополнительные материалы на компакт-диске
• К вопросу о рахите.
ГЛАВА 11 ЗАБОЛЕВАНИЯ ОРГАНОВ ДЫХАНИЯ
ПНЕВМОНИИ
Пневмония - острое инфекционно-воспалительное заболевание лѐгочной паренхимы с вовлечением в процесс всех структурных элементов респираторных отделов лѐгких.
В понятие «пневмония» не входят поражения лѐгких, вызванные физическими и химическими факторами, заболевания, обусловленные сосудистыми и аллергическими изменениями, бронхиты, бронхиолиты и диффузные фиброзы лѐгких.
Заболеваемость пневмонией в разных регионах составляет в среднем от 4 до 17 случаев на 1000 детского населения. Дети раннего возраста болеют в 2-3 раза чаще, чем подростки.
КЛАССИФИКАЦИЯ
Классификация пневмоний основана на рентгено-морфологических признаках различных его форм, тяжести и длительности заболевания. В классификации учитывают этиологию пневмонии, условия инфицирования ребѐнка, а также его преморбидный фон (иммунодефицитное состояние, ИВЛ и др.; табл. 11-1).
Таблица 11-1. Классификация пневмоний
Условия развития пневмонии |
Форма (тип) |
Тяжесть |
Течение |
||
|
|
|
клинических |
|
|
|
|
|
проявлений |
|
|
Внебольничные |
(домашние)Очаговая |
Нетяжѐлая |
Острое |
||
Внутрибольничные |
(госпитальные) |
|
(неосложнѐнная) |
Затяжное |
|
Врождѐнные Пневмонии у лиц сОчагово-сливная |
|
|
|
||
иммунодефицитным состоянием |
|
Тяжѐлая |
|
||
|
|
Сегментарная |
(осложнѐнная) |
|
|
|
|
Крупозная |
• |
Дыхательная |
|
|
|
|
недостаточность |
|
|
|
|
Интерстициальная |
|
|
|
|
|
|
• |
Сердечная |
|
|
|
|
недостаточность |
|
|
|
|
|
• |
Токсикоз |
|
|
|
|
• |
Лѐгочная |
|
|
|
|
деструкция |
|
|
|
|
|
• |
Плеврит |
|
|
|
|
• |
ДВС-синдром |
|
