
5 курс / Госпитальная педиатрия / VOZ_Karmanniy_spravochnik_po_okazaniyu_stacionarnoy_pomoshi_detyam
.pdf
|
2 . Д И А Г Н О З |
40 |
Для |
|
заметок |

ГЛАВА 3
Проблемы новорожденных и младенцев раннего возраста
3.1 |
Уход за здоровым младенцем |
3.10.2 Младенцы с массой тела |
53 |
||
|
непосредственно после |
42 |
|
от 1,75 до 2,25 кг |
|
|
рождения |
3.10.3 Младенцы с массой тела |
54 |
||
3.2 |
Реанимация |
42 |
|
менее 1,75 кг |
|
|
новорожденного |
3.11 |
Некротизирующий |
56 |
|
3.3 |
Обычный уход за |
46 |
|
энтероколит |
|
|
новорожденными |
3.12 |
Другие типичные проблемы |
57 |
|
3.4 |
Профилактика неонатальных |
|
периода новорожденности |
||
|
инфекций |
46 |
3.12.1 Желтуха |
57 |
|
3.5 |
Ведение ребенка с |
|
3.12.2 Конъюнктивит |
59 |
|
|
перинатальной асфиксией 47 |
3.12.3 Врожденные аномалии |
|
||
3.6 |
Опасные признаки у |
|
60 |
||
|
|
(пороки развития) |
|||
|
новорожденных и младенцев |
3.13 |
Младенцы, матери которых |
||
|
раннего возраста |
47 |
|||
|
|
страдают хроническими |
|
||
3.7 |
Тяжелая бактериальная |
|
|
|
|
48 |
|
инфекционными |
|
||
|
инфекция |
|
заболеваниями |
60 |
|
3.8 |
Менингит |
50 |
3.13.1 Врожденный сифилис |
60 |
|
3.9 |
Поддерживающий уход за |
51 |
3.13.2 Младенец, мать которого |
|
|
|
больным новорожденным |
|
больна туберкулезом |
61 |
|
3.9.1 |
Тепловой режим |
51 |
3.13.3 Младенец, мать которого |
61 |
|
3.9.2 |
Поддержание |
51 |
|
ВИЧ-инфицирована |
|
|
водного баланса |
Дозы наиболее употребляемых |
|
||
3.9.3 |
Кислородотерапия |
52 |
|
||
препаратов для новорожденных |
|
||||
3.9.4 |
Высокая лихорадка |
53 |
и детей с низкой массой тела |
62 |
|
3.10 |
Младенцы с низкой массой |
|
при рождении |
||
53 |
|
|
|
||
|
тела при рождении |
|
|
|
|
3.10.1 Младенцы с массой тела |
53 |
|
|
|
|
|
от 2,25 до 2,5 кг |
|
|
|
|
|
|
|
|
|
|
МЛАДЕНЦЫ .3
41

|
УХОД ЗА ЗДОРОВЫМ МЛАДЕНЦЕМ НЕПОСРЕДСТВЕННО ПОСЛЕ РОЖДЕНИЯ |
||
|
Данная глава содержит рекомендации по ведению новорожденных и младенцев |
||
|
раннего возраста (от рождения до 2 мес.) с различными отклонениями от нормы. |
||
|
В ней освещены вопросы реанимации новорожденных, диагностики и лечения |
||
|
неонатального сепсиса, распознавания других бактериальных инфекций, а также |
||
|
ведения младенцев с низкой и очень низкой массой тела при рождении. В конце |
||
|
главы приведена таблица лекарственных препаратов, обычно назначаемых |
||
|
новорожденным и младенцам раннего возраста. В ней, в частности, указаны дозы |
||
|
для новорожденных с низкой массой тела при рождении и недоношенных. |
||
|
3.1 Уход за здоровым младенцем непосредственно после |
||
|
|
рождения |
|
|
Большинству младенцев необходим только простой поддерживающий уход во |
||
|
время рождения и сразу после него. |
||
|
Обсушите ребенка чистым полотенцем. |
||
МЛАДЕНЦЫ |
В это время внимательно осмотрите ребенка (см. схему 12). |
||
|
Как можно раньше передайте ребенка матери (положите его на грудь матери). |
||
|
|||
3. |
Накройте ребенка для предупреждения потери тепла. |
||
|
Предложите матери уже в течение первого часа после родоразрешения начать |
||
|
|
||
|
|
грудное кормление. |
|
|
Прямой контакт с телом матери («кожа к коже») и раннее начало грудного |
||
|
вскармливания – лучший способ согревания ребенка и предупреждения развития |
||
|
гипогликемии. |
||
|
3.2 |
Реанимация новорожденного |
|
Нередко необходимость в реанимации новорожденного можно предвидеть. К таким случаям относятся: наличие хронического заболевания у матери, гибель плода или неонатальная смерть в анамнезе у матери, преэклампсия, многоплодие, преждевременные роды, ненормальное предлежание плода, выпадение пуповины, затяжные роды, преждевременный разрыв околоплодного пузыря, наличие мекония в амниотической жидкости.
Однако во многих случаях необходимость в реанимации предусмотреть до рождения невозможно. Поэтому:
Будьте готовы к проведению реанимации при каждых родах.
Следуйте алгоритму оценки, приведенному на схеме 12.
42
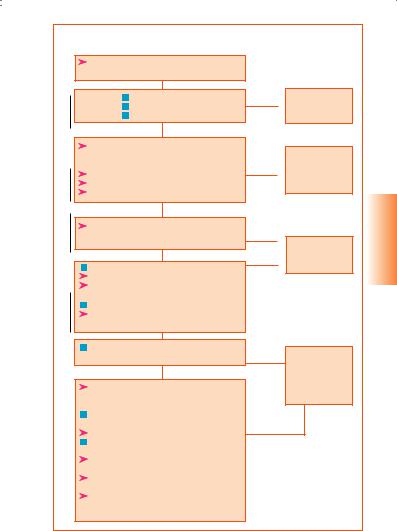
СХЕМА 12. Реанимация новорожденного |
|
|
||||
|
Обсушите ребенка чистой тканью и положите |
|
|
|
|
|
|
в такое место, где ребенку будет тепло. |
|
|
|
|
|
|
Выясните: |
Есть ли дыхание (плач)? |
|
ДА |
Обычный уход |
|
|
|
Мышечный тонус хороший? |
|
|
(см. 6.1) |
|
|
|
Кожные покровы розовые? |
|
|
|
|
AСЕКУНД |
|
НЕТ |
|
|
|
|
Придайте головке ребенка нейтральное |
|
Дышит, |
Обычный уход |
|
||
30 |
положение с тем, чтобы обеспечить |
|
кожные |
|
||
|
проходимость дыхательных путей |
|
покровы |
и тщательное |
|
|
|
При необходимости, очистите дыхательные пути |
|
розовые |
наблюдение |
|
|
|
|
|
|
|||
|
Стимулируйте ребенка, меняйте его положение |
|
|
|
|
|
|
При необходимости дайте кислород |
|
|
|
|
|
|
Не дышит, синюшный |
|
|
|
|
|
|
|
|
|
|
.3 |
|
|
Используйте правильно прилегающую маску |
|
|
|
||
|
|
Дышит |
|
МЛАДЕНЦЫ |
||
|
и 5 раз медленно сожмите дыхательный мешок |
|
|
|||
|
|
Если все еще не дышит |
|
Внимательно |
||
|
|
наблюдайте |
||||
BСЕКУНД |
Проверьте положение и прилегание маски |
|
|
|
||
|
|
|
||||
Поправьте положение при необходимости |
|
|
|
|||
30 |
Проведите вентиляцию с помощью |
|
|
|
|
|
|
|
|
|
|
||
|
дыхательного мешка и маски |
|
|
|
|
|
|
Если движения грудной клетки неадекватные |
|
|
|
|
|
|
Проведите отсасывание из |
|
ОБРАТИТЕСЬ ЗА ПОМОЩЬЮ! |
|
||
|
дыхательных путей |
|
|
|||
|
|
|
Если ЧСС |
|
|
|
|
Проверьте частоту сердечных сокращений (ЧСС) |
|
Начинайте |
|
||
|
(по пульсации пуповины или аускультативно) |
|
<60/мин |
|
||
|
|
|
|
|
непрямой |
|
|
|
Если ЧСС>60 уд./мин |
|
|
массаж сердца |
|
|
Продолжайте вентиляцию при помощи |
|
|
(см. рис. |
|
|
|
дыхательного мешка с частотой |
|
|
на с. 44) |
|
|
|
около 40 дыханий в минуту |
|
|
|
|
|
|
Убедитесь в том, что грудная клетка |
|
|
|
|
|
C |
адекватно расширяется |
|
|
|
|
|
Дайте кислород, если имеется |
|
|
|
|||
|
Делайте паузы через каждые 1–2 минуты, чтобы |
|
|
|
|
|
|
посмотреть, улучшился ли пульс или дыхание. |
|
|
|
|
|
|
Прекращайте массаж сердца |
|
|
|
|
|
|
при ЧСС >100 уд./мин. |
|
|
|
|
|
|
Прекращайте вспомогательную вентиляцию |
|
|
|
|
|
|
при частоте дыхания >30 в 1 мин. |
|
|
|
|
|
|
Продолжайте давать кислород до тех |
|
|
|
|
|
|
пор, пока кожные покровы не порозовеют |
|
|
|
|
|
|
и ребенок не станет активным. |
|
|
|
|
|
|
|
|
|
|
43 |
|

3. МЛАДЕНЦЫ
СХЕМА 12. Реанимация новорожденного
Нет необходимости шлепать ребенка, процедура обсушивания полотенцем обеспечивает достаточную стимуляцию.
A. Дыхательные пути
 Отсасывание из дыхательных путей - при наличии мекония в околоплодных водах И если младенец НЕ плачет и неподвижен:
Отсасывание из дыхательных путей - при наличии мекония в околоплодных водах И если младенец НЕ плачет и неподвижен:
—Отсасывайте изо рта, носа и ротовой части глотки, не вводите отсос слишком глубоко в ротоглотку, поскольку это может вызвать апноэ/брадикардию.
B. Дыхание
 Выбор размера маски: размер 1 для ребенка с нормальной массой тела, размер 0 для ребенка с массой тела менее 2,5 кг.
Выбор размера маски: размер 1 для ребенка с нормальной массой тела, размер 0 для ребенка с массой тела менее 2,5 кг.
 Вентиляция дыхательным мешком и маской при 40-60 дыхательных движений в минуту.
Вентиляция дыхательным мешком и маской при 40-60 дыхательных движений в минуту.
Убедитесь в том, что грудная клетка расширяется с каждым сдавлением мешка; если ребенок очень маленький, проследите, чтобы грудная клетка не расширялась чрезмерно.
C. Кровообращение
 90 нажатий на грудную клетку (компрессий) на каждые 30 дыханий в 1 мин (3 нажатия на 1 дыхательное движение за каждые 2 с).
90 нажатий на грудную клетку (компрессий) на каждые 30 дыханий в 1 мин (3 нажатия на 1 дыхательное движение за каждые 2 с).
 Расположите большие пальцы на грудине чуть ниже межсосковой линии (см. ниже).
Расположите большие пальцы на грудине чуть ниже межсосковой линии (см. ниже).
 Сдавливайте грудную клетку на глубину 1/3 ее переднезаднего диаметра.
Сдавливайте грудную клетку на глубину 1/3 ее переднезаднего диаметра.
Правильное положение головы для обеспечения проходимости дыхательных путей и проведения вспомогательной вентиляции при помощи дыхательного мешка.
Не допускайте чрезмерного запрокидывания головы
Правильное положение рук для проведения массажа сердца новорожденного. Большими пальцами, расположенными на грудине, надавливают на грудную клетку
44

СХЕМА 12. Реанимация новорожденного
Саморасправляющийся дыхательный мешок с круглой маской
Наложение маски на лицо: |
|
|
||
правильный |
маска |
маска слишком |
маска слишком |
|
размер и |
расположена |
|||
мала |
велика |
|||
положение маски |
слишком низко |
|||
|
|
|||
МЛАДЕНЦЫ .3
правильно |
неправильно |
неправильно |
неправильно |
Вентиляция при помощи дыхательного мешка и маски
Удерживая маску, подтяните подбородок ребенка вперед к маске III пальцем руки
Не допускайте чрезмерного запрокидывания головки
Неадекватная
герметичность
Если вы слышите, как выходит воздух из-под маски, обеспечьте бóльшую герметичность. Обычно утечка воздуха происходит между носом и щеками.
45

ОБЫЧНЫЙ УХОД ЗА НОВОРОЖДЕННЫМИ
3.2.1 Прекращение реанимации
Если через 20 мин после начала проведения реанимации:
ребенок не дышит и у него отсутствует пульс, прекратите усилия по реанимации,
объясните матери, что ребенок умер, дайте ей подержать его, если она изъявит желание.
|
3.3 Обычный уход за новорожденными (в том числе за |
|
|
|
доставленными в медицинское учреждение уже после |
|
|
рождения) |
|
Держите ребенка в теплом помещении, оберегая от сквозняков, хорошо |
|
|
|
накрытым. |
|
Обеспечьте совместное пребывание матери и ребенка. |
|
|
Примите меры к началу грудного вскармливания в течение первого часа после |
|
МЛАДЕНЦЫ |
|
рождения. |
Введите витамин K (фитоменадион), в соответствии с национальными |
||
|
|
Обеспечьте кормление ребенка по требованию, если он может сосать. |
3. |
|
рекомендациями: |
|
|
1 ампула (1 мг/0,5 мл или 1 мг/мл) в/м однократно. |
|
|
(НЕ используйте ампулу 10 мг/мл) |
|
Содержите пуповину сухой и чистой. |
|
|
Проведите одновременную обработку обоих глаз антисептической мазью |
|
|
|
или глазными каплями/мазью с антибиотиком (например, тетрациклиновой |
|
|
глазной мазью) в соответствии с национальными рекомендациями. |
|
Дайте оральную полиовакцину, введите вакцину против гепатита В и вакцину |
|
|
|
БЦЖ в соответствии с национальными рекомендациями. |
|
3.4 |
Профилактика неонатальных инфекций |
Многие инфекции раннего неонатального периода можно предотвратить благодаря:
хорошей элементарной гигиене и соблюдению правил асептики во время родов;
особому вниманию к уходу за пуповиной;
обработке глаз.
Многие инфекции более позднего неонатального периода обусловлены внутрибольничным заражением. Эти инфекции можно предотвратить следующими мерами:
исключительно грудное вскармливание;
строгое соблюдение правил мытья рук для всего персонала и членов семьи перед и после процедур ухода за ребенком;
46

ПЕРИНАТАЛЬНАЯ АСФИКСИЯ
не использовать воду для увлажнения воздуха в кувезах (где очень легко размножается синегнойная палочка) или вообще избегать использовать кувезы, вместо которых можно с успехом применять метод кенгуру;
строгое соблюдение асептики при выполнении всех процедур;
практика чистых инъекций;
прекращение внутривенных вливаний, когда в них больше нет необходимости;
исключение излишних переливаний крови;
3.5Ведение ребенка с перинатальной асфиксией
Данное осложнение возникает в результате недостаточного поступления кислорода к органам и тканям ребенка до, во время или непосредственно после рождения.
Первоначальное лечение заключается в эффективной реанимации (см. выше).
Нарушения, наблюдаемые в течение первых дней после рождения:
Судороги: лечение фенобарбиталом (см. с. 49), проверьте уровень глюкозы.
Апноэ: обычно развивается после тяжелой родовой асфиксии. Иногда |
.3 |
|
МЛАДЕНЦЫ |
||
ассоциируется с судорогами. Ведение – кислород через назальный катетер и |
||
реанимация при помощи дыхательного мешка и маски. |
|
|
Ребенок не может сосать: кормите молоком через назогастральный зонд. |
|
|
Помните, что иногда наблюдается задержка опорожнения желудка, которая может |
|
|
приводить к срыгиванию. |
|
|
Нарушения мышечного тонуса. Может наблюдаться гипотония или, напротив, |
|
|
спастическое повышение тонуса конечностей. |
|
|
Прогноз: можно сделать на основе восстановления двигательных функций или |
|
|
способности сосать. Ребенок с нормальной активностью обычно поправляется. |
|
|
Если у ребенка спустя неделю после рождения сохраняется мышечная |
|
|
гипотония или спастика и он плохо реагирует на внешние раздражители и не |
|
|
может сосать, это свидетельствует о тяжелом церебральном поражениии и |
|
|
прогноз в таких случаях малоутешительный. Прогноз более благоприятный |
|
|
для младенцев, у которых восстановились некоторые моторные функции, |
|
|
и они начали сосать. Данную ситуацию необходимо деликатно обсуждать с |
|
|
родителями, когда ребенок находится в больнице. |
|
3.6Опасные признаки у новорожденных и младенцев раннего возраста
Новорожденные и младенцы раннего возраста часто имеют неспецифические симптомы, указывающие на тяжелое заболевание. Они могут проявиться во время родов или сразу после рождения, при поступлении в стационар или во время пребывания в нем. Первоочередные меры помощи новорожденным с такими признаками направлены на стабилизацию состояния и предупреждение ухудшения. В число таких признаков входят следующие нарушения:
47

|
ТЯЖЕЛАЯ БАКТЕРИАЛЬНАЯ ИНФЕКЦИЯ |
||
|
|
неспособность сосать грудь; |
|
|
|
судороги; |
|
|
|
сонливость или отсутствие сознания; |
|
|
|
частота дыхания менее 30 в 1 мин или апноэ (остановка дыхания на >15 с); |
|
|
|
частота дыхания свыше 60 в 1 мин; |
|
|
|
кряхтящее дыхание; |
|
|
|
сильное втяжение грудной клетки при дыхании; |
|
|
|
центральный цианоз; |
|
|
НЕОТЛОЖНОЕ ВЕДЕНИЕ при наличии опасных признаков: |
||
|
Дайте кислород при помощи назальных вилок или назального катетера, если |
||
|
|
младенец синюшный или наблюдается тяжелая дыхательная недостаточность. |
|
|
Проведите вентиляцию при помощи дыхательного мешка и маски (с. 45), |
||
МЛАДЕНЦЫ |
|
кислородом (или обычным воздухом, если нет кислорода), если дыхание очень |
|
|
медленное (<20 дыхательных движений в 1 мин). |
||
|
Дайте ампициллин (или пенициллин) и гентамицин (см. ниже). |
||
|
|||
3. |
Если наблюдаются сонливость, бессознательное или судорожное состояние, |
||
|
проверьте уровень глюкозы в крови. |
||
Если уровень глюкозы <1,1 ммоль/л (20 мг/100 мл), введите раствор глюкозы в/в.
Если уровень глюкозы составляет 1,1–2,2 ммоль/л (20–40 мг/100 мл), незамедлительно покормите ребенка и в дальнейшем кормите чаще.
Если нет условий быстро проверить уровень глюкозы, надо предполагать гипогликемию и ввести глюкозу в/в. При невозможности поставить капельницу, дайте сцеженное грудное молоко или глюкозу через назогастральный зонд.
При судорогах дайте фенобарбитал (см. с. 49).
Госпитализируйте ребенка или срочно направьте в другую больницу, если в вашем учреждении нельзя оказать необходимую помощь.
Дайте витамин К (если его уже не назначили ранее).
Следите за состоянием младенца, обследуя его через короткие интервалы времени (см. ниже).
3.7Тяжелая бактериальная инфекция
Факторы риска тяжелой бактериальной инфекции:
лихорадка у матери (температура >37,9 °C до или во время родов);
разрыв околоплодного пузыря произошел более чем за 24 ч до родов;
зловонный запах околоплодной жидкости.
Все ОПАСНЫЕ ПРИЗНАКИ – признаки тяжелой бактериальной инфекции, но есть и другие:
48

выраженная желтуха;
сильное вздутие живота;
Локальными признаками
инфекции являются:
болезненность суставов, их отечность, пониженная подвижность, беспокойство ребенка при пассивных движениях в пораженных суставах;
множественные или резко выраженные гнойнички на коже;
ТЯЖЕЛАЯ БАКТЕРИАЛЬНАЯ ИНФЕКЦИЯ
Гиперемия в области пупка при пупочном сепсисе. Воспаление распространяется на переднюю брюшную стенку.
покраснение пуповины, распространяющееся на кожный покров околопупочной области, или гнойные выделения из пупка;
выбухающий родничок (смотри ниже);
Лечение
Терапия антибиотиками
Госпитализируйте ребенка.
Если возможно бактериологическое исследование крови (посев), проведите его до начала лечения антибиотиками.
При наличии любого из перечисленных выше признаков дайте ампициллин (или пенициллин) и гентамицин (дозы – см. с. 62–66).
Назначьте клоксациллин (если имеется) вместо пенициллина при наличии обширных кожных пустул или абсцессов, поскольку они могут быть признаками стафилококковой инфекции.
Лечение большинства бактериальных инфекций у новорожденных необходимо проводить антибиотиками в течение не менее 10 дней.
Если улучшение не наступает после 2–3 дней антибиотикотерапии, необходимо изменить лечение или направить младенца для оказания специализированной помощи.
Другое лечение
Больным младенцам в возрасте < 2 нед. введите в/м 1 мг витамина K.
При наличии судорог используйте в/м введение фенобарбитала (1 доза – 15 мг/кг). Если судороги не прекращаются, продолжайте введение фенобарбитала (5 мг/кг 1 раз в сутки).
Ведение ребенка с гнойными выделениями из глаз – см. на с. 59.
Если ребенок поступил из региона, эндемичного по малярии, и у него повышена температура тела, возьмите мазок крови на выявление плазмодиев малярии.
МЛАДЕНЦЫ .3
49
