
5 курс / ОЗИЗО Общественное здоровье и здравоохранение / Хай Г.А. Информатика для медиков
.pdf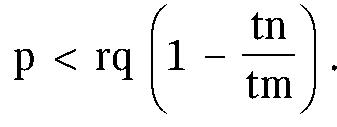
К уже известному соотношению опасности заболевания и риска плановой операции здесь добавился еще один сомножитель, характеризующий взаимосвязь возможного срока развития осложнений с вероятным сроком дожития.
Если речь идет о старом человеке, у которого при благоприятном анамнезе можно предполагать, что осложнения хронического заболевания наступят не скоро, фактически на исходе его жизни, то значение tn приближается к tm и величина выражения, заключенного в скобки, приближается к 0. Это значит, что либо решение о плановой операции может быть приемлемым при минимальном риске, либо оптимальным будет отказ от вмешательства. Если у такого же пациента можно ожидать раннего возникновения осложнений, то разница между tn и tm увеличивается, что дает основания предложить ему операцию при умеренном риске.
Если у молодого пациента часто возникают обострения, то значение tn существенно меньше tm, и тогда величина выражения в скобках приближается к 1. В этом случае предел допустимого риска плановой операции существенно повышается, приближаясь к значению rq.
Каким образом можно оценить ожидаемый срок возникновения осложнений? Наиболее общим соображением может служить характер течения заболевания, наличие и частота обострений в анамнезе или же их отсутствие, подобно тому, как это использовалось для оценки значения величины г.
•Если у больного были часто повторяющиеся приступы, то вероятность их рецидива достаточно высока и имеются основания считать, что он наступит довольно рано. Тогда приближенно оценим tn = 1 году;
•Если в анамнезе приступов не было, это не дает права рассчитывать на то, что они вообще не возникнут через весьма продолжительный срок. В таком случае приближенно назначим значение tn = 5 годам;
•Если врач имеет свои обоснованные соображения относительно сроков возможного обострения, то он вправе назначить любое значение tn.
Другая типичная ситуация - определение допустимого предела риска плановой радикальной операции при злокачественных новообразованиях, при заболеваниях с безусловно плохим прогнозом, если не предпринято адекватное лечение.
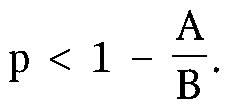
Целью такой операции, если она своевременна, является продление жизни, а иногда, на ранних стадиях, и излечение больного. Решение об операции, несмотря на наличие прямых показаний, у больных с высоким ее риском в связи с возрастом и сопутствующей патологией, т. е. в связи с функциональными противопоказаниями, бывает далеко не простым.
Обозначим ожидаемую среднюю продолжительность жизни больного без операции через А, после успешной радикальной операции - через В, поскольку во многих случаях эти операции оказываются условно радикальными. Понятно, чтоА<В. Меру операционного риска обозначим как p. Типовым оптимальным решением, оптимизирующим средние результаты у множества онкологических больных, будет:
Таким образом, если ожидаемая продолжительность жизни при отказе от операции или при паллиативном вмешательстве существенно меньше, чем после успешной радикальной операции, то это дает основания повысить границу допустимого риска радикального вмешательства. Если же разница невелика, оптимальным решением будет либо отказ от радикальной операции при высоком риске, либо, при наличии показаний, паллиативное вмешательство.
Основанием для определения значений этих величин служат упоминавшиеся выше системы оценки операционного риска, а также данные онкологической статистики, распределенные по исходам различных методов лечения разных по морфологии злокачественных новообразований.
Понятно, что речь здесь может идти лишь о приближенных вычислениях, о грубой разнице между левой и правой частью неравенства. Если у врача имеются обоснованные индивидуальные соображения, то он вправе руководствоваться ими.
Рассмотрим также типичную хирургическую ситуацию, возникающую при неопределенном диагнозе.
В общем виде она может быть сформулирована следующим образом: "У больного либо острое хирургическое заболевание, клиническая картина которого пока остается неясной (Х), либо другое острое заболевание со сходной симптоматикой (Y), при котором операция противопоказана или, по меньшей мере, окажется напрасной".
При отсутствии серьезных функциональных противопоказаний к диагностической операции обычно таких больных оперируют, справедливо опасаясь, что к моменту установления отчетливых показаний к срочному вмешательству операция окажется
существенно запоздалой и ожидаемые результаты ухудшатся, например, из-за развития перитонита.
В то же время при высоком риске напрасная операция может резко ухудшить состояние больного и даже привести к летальному исходу.
Если наблюдение и дополнительное обследование дают шансы подтвердить нехирургическое заболевание, то вопрос об операции отпадает и можно рассчитывать на благоприятный исход иного показанного лечения.
Каковы варианты оптимальных решений при такой непростой диагностической (и психологической) альтернативе? В таких и аналогичных ситуациях можно руководствоваться следующими соображениями:
-временный отказ от срочного вмешательства для наблюдения и обследования допустим только, если ожидаемая летальность при отсроченной операции в случае подтверждения заболевания Х ниже, чем риск напрасной операции в случае истинности заболевания Y;
-отказ от операции может быть оптимальным, если ожидаемая летальность от предполагаемого заболевания Y выше, чем от предполагаемого заболевания Х при его неоперативном лечении;
-при подозрении на заболевание Х с тенденцией к генерализации отказ от срочного вмешательства возможен только при иноперабельности больного;
-временный отказ от операции для уточнения диагноза допустим только, если имеются достаточные основания за время наблюдения подтвердить истинность заболевания Y;
-решение врача об операции при подозрении на заболевание Х, невзирая на характер и тяжесть альтернативы Y, даже если отказ от вмешательства является оптимальным, не следует расценивать как клиническую ошибку.
Оптимальные решения такого же вида могут использоваться в случае вероятного развития адекватных осложнений ошибочных решений (ошибочной тактики) при каждой из сопоставляемых диагностических альтернатив.
Что понимать под адекватными осложнениями? Это сопоставимая мера угрозы жизни и здоровью пациента, которая, как известно, бывает различной.
Привожу их в порядке некоей объективной значимости, в формулировках целей лечения и профилактики, хотя субъективная индивидуальная оценка, сделанная конкретным пациентом (и врачом), может иметь и иной порядок:
-сохранение жизни;
-сохранение органа;
-сохранение функции органа;
-сохранение трудоспособности;
-купирование болевого синдрома;
-предупреждение хронизации заболевания;
-сохранение возможности самообслуживания;
-устранение основных проявлений заболевания;
-устранение второстепенных проявлений заболевания;
-устранение морального ущерба от заболевания.
Этот список не является универсальным и всеобъемлющим, его можно дополнить и продолжить. Важно, какое из грозящих больному осложнений будет сочтено наиболее опасным, нежелательным, и возможно ли сопоставить угрозу сходных по значимости осложнений при разных диагностических альтернативах.
Например, если заболевание А угрожает жизни больного, а заболевание В угрожает сохранению функции какого-либо органа, то это несопоставимые виды угрозы. В то же время "порядок предпочтений" всех возможных неприятностей должен быть очевиден для врача и при необходимости согласован с пациентом. В этом случае нередко возникают сложности, если больному грозят различные по значимости осложнения. Естественным решением в таких ситуациях является ориентация на наиболее тяжелое (наименее предпочтительное) из них, которое признается главным, и все дальнейшие расчеты оптимальных решений ориентируются на главную опасность.
Мера предпочтительности разнообразных исходов заболеваний, зависящих от характера угрозы и от результатов ее предотвращения, а в частном случае от выбора решения, является различной. Эта мера предпочтительности ожидаемых результатов принятия решений называется полезностью. Наибольшей полезностью обладает тот результат (исход), который для данного пациента является наиболее предпочтительным, а не просто большим по величине.
Например, если для больного N сохранение трудоспособности является более важным (предпочтительным), чем сохранение деформированной и постоянно "укладывающей его на койку" в связи с хроническим остеомиелитом стопы, то он предпочтет ампутацию и хорошее протезирование сохранению органа.
При всех условиях наиболее (абсолютно) предпочтительным является сохранение жизни, хотя могут быть индивидуальные отклонения от этого правила, поскольку расходуемым ресурсом продолжительности жизни является ее качество.
Клиническое мышление относится не только к диагностике, но и к выбору оптимального метода лечения. В основе любого решения лежат не только рациональные информационные (научные) соображения, но и эмоциональные побудительные мотивы, о чем упоминалось выше. Коротко остановлюсь на этих "ненаучных", но важных мотивах любого человеческого выбора.
Кто сказал: "Если нельзя, но очень хочется, то можно?". Кажется, Шолом-Алейхем. Кто сказал: "Желание - тысяча возможностей, отсутствие желания - тысяча обстоятельств?".
Эти соображения не так уж редко определяют выбор врачом того или иного решения, хотя иногда они вступают в противоречие с основами медицинской деонтологии. Развивая эту тему, мы обнаружим целых четыре основания эмоционального выбора: "хочу" - "не хочу", "могу" - "не могу", "можно" - "нельзя", "надо" - "не надо".
Я не стану приводить формальные основания выбора решения при различных сочетаниях этих мотивов в их крайних формулировках. Скажу только, что анализ этих сочетаний приводит к пяти степеням желательности выбора одного-единственного действия (любого): "делать или не делать то-то". Тогда, когда что именно делать, уже сформулировано.
Эти степени желательности можно сформулировать следующим образом: "безусловно, делать", "лучше делать", "все равно, делать или не делать", "лучше не делать", "безусловно, не делать". В какой мере эти формулировки соответствуют однозначному выбору оптимальной стратегии, полученному чисто рациональным путем? В крайних случаях ("хочу", "могу", "можно", "надо"; "не хочу", "не могу", "нельзя", "не надо") - соответствуют; в промежуточных - не всегда, поскольку приоритет "надо" вступает в противоречие с приоритетом "не хочу". Выбор решения врачом в таких ситуациях может быть психологически очень трудным, но его необходимо сделать. К сожалению, слишком вольное толкование известного тезиса: "Primum non nocere" ("Прежде всего не вредить") нередко склоняет нерешительного врача к отказу от трудного для него решения. Остается только упомянуть, что в некоторых ситуациях отказ от рискованного выбора равносилен отказу от попыток оказания медицинской помощи под предлогом того, что такая попытка может нанести невольный вред больному.
Реализация решения направлена на достижение некоей цели. Что надо? Одновременно должен быть сформулирован оценочный показатель - показатель меры достижения цели. Лучше – в численной, количественной форме. Что
считать? Необходимо четко понимать, что если оценочный показатель по смыслу не будет соответствовать сформулированной цели, то она никогда не будет достигнута. Исполнитель будет работать только на максимизацию оценочного показателя - критерия

результативности, какие бы благие цели не были декларированы. Между тем рациональная оценка любого вида деятельности производится по ее результату.
О том, какие именно результаты следует учитывать в клинической деятельности, в работе ЛПУ и территориальных медицинских служб, и как их оценивать, говорится в следующей главе.
ГЛАВА 16.

ОЦЕНКА РЕЗУЛЬТАТОВ ДЕЯТЕЛЬНОСТИ В МЕДИЦИНЕ И ЗДРАВООХРАНЕНИИ
Оценка работы врача
В основу представлений о методах оценки работы врача положена аналогия между лечебной работой и "ремонтом" неисправного объекта, характер неисправности которого должен быть распознан (диагностирован). "Ремонт" может быть профилактическим, срочным, простым (с точки зрения исполнителя) или сложным. Он может потребовать большей или меньшей квалификации, опыта, таланта, большей или меньшей затраты ресурсов. Результаты выполненной работы могут иметь различную нормативную и фактическую надежность (длительность положительного результата). Кроме того, следует учитывать, что лечение может и не достичь цели при ее принципиальной достижимости, и даже привести к негативному результату (осложнения, ухудшения и летальные исходы, возникновение ятрогенных заболеваний). При отсутствии предшествующей угрозы возникновения негативных последствий, зависящей от самого характера исходного заболевания или травмы, такие результаты могут расцениваться как нанесение ущерба.
Таким образом, с помощью этого формального инструмента можно сравнивать, казалось бы, несопоставимое - результаты работы врача-косметолога (нормативная летальность равна нулю) и реаниматолога (нормативная летальность может доходить до
35 %).

Рис. 16.1. Пояснения:
1. Доктор, от знаний, опыта, умения и везения которого напрямую зависят безусловно положительные результаты (справа) лечения различных неисправностей в организме множества его пациентов (слева). Каждый такой результат может быть численно оценен как 1. 2. Однако результаты могут быть и иными: а) без изменений, рецидив - нулевой результат (0); б)катастрофа - отрицательный результат (-1). 3. Оценка результатов зависит от меры угрозы состоянию больного при конкретном заболевании: а) при заболевании, непосредственно угрожающем жизни, сохранение жизни = 1, а летальный исход (неизбежная потеря) = 0; б) при заболевании, угрожающем сохранению органа (высокая ампутация бедра) - полное сохранение конечности = 1, более низкая ампутация (стопа, голень, нижняя треть бедра) - соответственно (0,75-0,5-0,25). Высокая ампутация бедра = 0. Если же больной погиб, то этот результат выходит за пределы опасности заболевания в данных условиях оказания медицинской помощи, и он должен расцениваться, как ущерб (отрицательный результат) = -1; в)при ограничении функции коленного сустава (тугоподвижность) - полное восстановление = 1, частичное восстановление (0,75-0,5-0,25). Отсутствие функционального результата = 0. Развитие же стойкой контрактуры с полным нарушением двигательной функции, следует считать ущербом = -1. 4. а) целью реабилитации у старого человека является восстановление возможности самообслуживания. Достаточное восстановление (ходит в магазин и играет в домино на лавочке с соседями по двору) = 1. Частичное восстановление (0,75-0,5-0,25). Без изменений = 0. Стойко залег на диван и с трудом поднимается к столу и в туалет = -
1; б) целью лечения является купирование болевого синдрома. Боль прошла (анальгетики выброшены за ненадобностью) = 1. Боль уменьшилась (0,75-0,5- 0,25). Интенсивность боли
не изменилась = 0. Боль резко усилилась = -1; в) цель - исправление формы носа. Нравится новый нос = 1. Не очень нравится (0,75-0,5-0,25). Появился послеоперационный рубец на лице = -1
При формулировке клинического диагноза и характера угрозы следует четко определить характеристику исходного состояния больного и формулировку конкретной цели его лечения, имея в виду цель, достижимую в реальных условиях оказания медицинской помощи данным врачом. Например, такой целью при заболевании, угрожающем жизни, становится сохранение жизни, а при заболеваниях, не угрожающих жизни, - сохранение органа, функции органа, восстановление трудоспособности, устранение болевого синдрома, морального ущерба и других проявлений болезни при наличии соответствующего ущерба или угрозы его возникновения.
Диагностическое заключение:
-нозологическая форма;
-стадия заболевания;
-степень тяжести заболевания. Характер ущерба или угрозы для больного:
-непосредственная угроза для жизни;
-сокращение продолжительности жизни;
-утрата органа;
-утрата функции органа (системы);
-ограничение функции органа (системы);
-прогрессирование заболевания;
-осложнения;
-рецидив;
-хронизация;
-возникновение нового заболевания;
-болевой синдром;
-инвалидизация:
-трудовая;
-бытовая;
-моральный ущерб;
-другие виды угрозы.
Формулировка конкретной цели работы врача с данным больным непосредственно связана с характером имеющегося ущерба или угрозы. Она возможна всегда, хотя и не является традиционной.
Также оказывается возможным априори оценить меру достижимости цели. Так, общую оценку состояния больного с учетом не только основного диагноза, но и также сопутствующих заболеваний, возраста и ряда других индивидуальных характеристик
целесообразно завершить одной из следующих формулировок, определяющих ожидаемые нормативные результаты лечения.
Курабельные: сохранение, продление жизни, полное, частичное излечение и т. д. безусловно возможно при адекватном лечении.
Условно курабельные: достижение соответствующих результатов даже при адекватном лечении возможно с некоторой вероятностью.
Инкурабельные: достижение желаемого результата сегодня практически невозможно.
В зависимости от этого качественная оценка исходов будет такой:
-для курабельных - достижение цели является закономерным, а любая неудача - неоправданной потерей (ущербом);
-для условно курабельных достижение цели является положительным результатом, а неудача не может рассматриваться как ущерб;
-для инкурабельных плохой результат является закономерным, положительный результат - случайным.
Обобщенные формулировки курабельности даются относительно характера угрозы данного патологического состояния для данного пациента, а исходы оцениваются именно в этих пределах. Если неблагоприятный исход вышел за пределы угрозы, то он всегда рассматривается как неоправданная потеря (ущерб). Например, при заболевании, угрожающем функции органа, но не самому его существованию, несохранение функции
