
3 курс / Общая хирургия и оперативная хирургия / astsit_i_spontanny_bakterialny_peritonit
.docВозможные осложнения при лечении диуретиками:
Гиповолемия.
Максимальная потеря веса у больного не должна превышать 1000г/сут, так как более значительная потеря может вызвать гиповолемию.
Повышение содержания мочевины и креатинин в сыворотке крови.
Если содержание мочевины в сыворотке крови превышает 10мг/100мл или креатинин сыворотки более 0,5 мг/100мл то диуретики должны быть отменены хотя бы на время.
Развитие гепато-ренального синдрома.
Значительное уменьшение суточного диуреза может быть связано с гепато-ренальным синдромом. В этом случае лечение диуретиками должно быть прекращено.
Применение гепатопротективных препаратов, улучшающих обмен печеночных клеток
Гепатопротекторы – это разнородная группа лекарственных средств, препятствующих разрушению клеточных мембран и стимулирующих регенерацию гепатоцитов.
Гепатопротекторы повышают устойчивость печени к патологическим воздействиям, усиливают ее детоксикационную функцию путем повышения активности ферментных систем, а также способствуют восстановлению функций печени.
Гепатопротекторный эффект в той или иной степени могут проявлять различные группы лекарственных средств и биологически активных добавок к пище:
Производные метионина.
Производные урсо- и деоксихолевой кислот (холелитолитики - средства, арстворяющие желчные камни).
«Эссенциальные» фосфолипиды.
Растительные гепатопротективные препараты с неуточненным механизмом действия.
Коррекция гипоальбуминемии
При асците, как правило, наблюдается гипоальбуминемия, которая ухудшает течение асцита.
Терапия белковыми препаратами способствует повышению содержания альбумина и коллоидно-осмотического давления плазмы.
Разовая доза концентрированной нативной плазмы 125-150 мл, на курс 4-5 переливаний.
Полученный из донорской или плацентарной крови 20% раствор альбумина вводят в разовой дозе 100 мл, на курс 5-8 переливаний.
Контроль за эффективностью терапевтического лечения
Пациенту с асцитом проводятся ежедневные взвешивания. Целью диуретической терапии является достижение уровня снижения веса по 300-500г/сут у пациентов без периферических отеков и уровня 800-1000г/сут у больных с периферическими отеками.
Ежедневно необходимо сравнивать объемы выпитой жидкости и выделенной мочи.
Проводятся ежедневные физикальные осмотры пациента с асцитом с целью своевременного выявления возможных осложнений и сопутствующих заболеваний. Ежедневно измеряется окружность живота.
Отсутствие эффекта от проводимого лечения в течение 10 дней дает основания диагностировать рефрактерный асцит.
У больных с асцитом важно регулярно определять содержание электролитов , мочевины , креатинина в крови.
Хирургическое лечение асцита
При асците, резистентном к консервативной терапии, производятся оперативные вмешательства, рассчитанные на отведение асцитической жидкости.
Методом выбора для лечения рефрактерного асцита является трансплантация печени. Другими способами лечения рефрактерного асцита являются: терапевтический лапароцентез, трансюгулярное внутрипеченочное портосистемное шунтирование.
Терапевтический лапароцентез
Лапароцентез (laparocentesis; лапаро- + греч. kentesis прокалывание, прокол; син.: лапароцентез точечный, парацентез абдоминальный, пункция абдоминальная, пункция живота) - прокол брюшной стенки с помощью троакара, производимый для извлечения патологического содержимого из брюшинной полости.
Процедура проводится под местным обезболиванием.
Перед проведением лапароцентеза необходимо изучить коагулограмму больного. У большинства больных циррозом печени и наличием асцита увеличено протромбиновое время и определяется тромбоцитопения. Поэтому при наличии тяжелой тромбоцитопении рекомендуется введение тромбоцитарной массы для снижения риска кровотечения.
В ходе терапевтического парацентеза может быть удалено до 5 л жидкости. При этом необходимо дополнительно вводить альбумин из расчета 5 г на каждый литр удаленной жидкости. Рекомендуется удалять до 3 л асцитической жидкости в день в течение 3 дней. При выведении асцитической жидкости в объеме, превышающем 5 л, могут возникнуть такие осложнения, как: электролитные нарушения, повышение содержания креатинина сыворотки, гепато-ренальный синдром.
 Место
прокола при проведении парацентеза.
Асцит у пациента до проведения
терапевтического лапароцентеза.
Место
прокола при проведении парацентеза.
Асцит у пациента до проведения
терапевтического лапароцентеза.
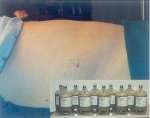 Больной
после проведения терапевтического
лапароцентеза. В ходе процедуры было
выведено 10,5 л жидкости.
Больной
после проведения терапевтического
лапароцентеза. В ходе процедуры было
выведено 10,5 л жидкости.
После проведения курса терапевтического парацентеза назначается спиронолактон ( Верошпирон ) 75 мг/сут и фуросемид ( Лазикс ) 40 мг 1 раз в 2-3 дня с целью предупреждения повторного развития асцита.
В дальнейшем требуется контроль содержания натрия, калия, диуреза, массы тела.
Трансюгулярное внутрипеченочное портосистемное шунтирование
Трансюгулярное внутрипеченочное портосистемное шунтирование (установка стента) является инвазивной манипуляцией, выполняемой под рентгенологическим контролем. Процедура заключается в создании сообщения между печеночной и воротной венами с последующим установлением металлического стента с изменяющимся просветом для длительного сохранения проходимости.
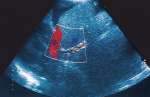 Оценка
состоятельности трансюгулярного
внутрипеченочного шунта методом
ультразвуковой допплерографии
производится на основании измерения
скорости кровотока по нему (в норме -
100 см/сек).
Оценка
состоятельности трансюгулярного
внутрипеченочного шунта методом
ультразвуковой допплерографии
производится на основании измерения
скорости кровотока по нему (в норме -
100 см/сек).
Методы трансюгулярного внутрипеченочного шунтирования:
Операция Кальба.
Создаются «окна» в листе париетальной брюшины для всасывания асцитической жидкости в забрюшинную клетчатку.
Операция Ле Вина.
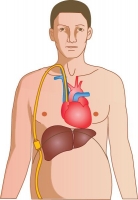
В 1974 г. Ле Вин (Le Veen) предложил наложение перитонеовенозного шунта для лечения пациентов с циррозом печени и напряженным асцитом. Наложение перитонеовенозного шунта показано пациентам с циррозом печени и рефрактерным асцитом, которым не планируется выполнение пересадки печени, а эвакуация у них большого количества асцитической жидкости затруднена. Проводится для отведения асцитической жидкости в верхнюю полую венучерез яремную вену путем вшивания клапанного устройства.
Перитонеовенозный шунт.
С целью уменьшения проявлений асцита применяется дренирование лимфатического грудного протока с последующей реинфузией лимфы; создается анастомоз между грудным лимфатическим протоком и яремной веной, который уменьшает лимфатическую гипертензию и асцит, способствует остановке кровотечения из варикозных вен пищевода, уменьшает энцефалопатию, позволяет вывести больных из тяжелого состояния и подготовить к шунтирующим операциям.
Операция Ле-Вина проводится пациентам с сохраненной функцией печени. Противопоказаниями к операции являются: спонтанный бактериальный перитонит и варикозные вены.
Осложнения трансюгулярного внутрипеченочного шунтирования:
Отек легких.
ДВС-синдром.
Тромбоз верхней полой вены.
Гематома шеи.
Сердечные аритмии.
Околопеченочная гематома.
Разрыв капсулы печени.
Артериопортальная фистула.
Портобилиарная фистула.
Печеночная энцефалопатия (в 30% случаев).
Печеночная недостаточность.
Гемолиз (примерно в 10% случаев).
Инфицирование стента.
Лечение осложнений асцита
Лечение спонтанного бактериального перитонита
При асците, осложненном бактериальным перитонитом, показано раннее лечение антибиотиками широкого спектра действия. Можно вводить антибиотики непосредственно в брюшную полость.
Курс антибиотикотерапии составляет 10-14 дней.
Цефотаксим ( Клафоран , Цефотаксим пор.д/ин. ) применяется для лечения спонтанного бактериального перитонита дозе 2 г в/в каждые 8 часов. Асцитическая жидкость становится стерильной через 48 часов.
Первичную профилактику спонтанного бактериального перитонита целесообразно проводить пациентам с содержанием общего протеина в асцитической жидкости менее 10 г/дл и нарушениями функции печени, так как у них высок риск развития этого осложнения.
Вторичная профилактика спонтанного бактериального перитонита проводится для предупреждения возникновения повторных эпизодов этого заболевания.
Триметоприм / сульфаметоксазол ( Бактрим , Бисептол ) применяется в дозе 160/800 мг/сут. Норфлоксацин ( Нолицин , Норбактин ) - 400 мг/сут. Ципрофлоксацин ( Ципрробай , Ципринол ) вводится 1 раз в неделю в дозе - 750 мг.
Всем пациентам, перенесшим один эпизод спонтанного бактериального перитонита, рекомендуется трансплантация печени.
Лечение рефрактерного асцита
Методом выбора для лечения резистентного асцита является трансплантация печени. Другими способами лечения этого состояния являются: терапевтический парацентез, трансюгулярное внутрипеченочное портосистемное шунтирование.
Проводится терапевтический парацентез с одновременным в/в введением 150-200 мл Полиглюкина и 10 г Альбумина на 1 литр выведенной асцитической жидкости. Рекомендуется удалять до 3 л асцитической жидкости в день в течение 3 дней. Внутривенные введения полиглюкина и альбумина предупреждают развитие гипотензии и гепато-ренального синдрома.
После проведения курса терапевтического парацентеза назначается спиронолактон ( Верошпирон ) 75 мг/сут и фуросемид ( Лазикс ) 40 мг 1 раз в 2-3 дня с целью предупреждения повторного развития асцита.
Лечение печеночной энцефалопатии
С целью снижения содержания аммиака в крови необходимо уменьшать количество белка в пищевом рационе (до 20-30 г в день); рекомендуется растительно-овощная диета; клизмы или применение слабительных средств для очищения кишечника. Важно обеспечивать опорожнение кишечника не менее 2 раз в день.
С этой целью назначается лактулоза ( Дюфалак , Нормазе ) по 30-50 мл внутрь каждый час до появления диареи, затем по 15-30 мл 3-4 раза в день. Для использования в клизме разводят 300 мл сиропа препарата в 700 мл воды и заполняют все отделы толстого кишечника.
Применяется антибактериальная терапия: неомицин 1 г внутрь 2 раза в день, метронидазол ( Трихопол , Флагил ) 250 мг внутрь 3 раза в день или ванкомицин (Ванкоцин) 1 г внутрь 2 раза в день.
Показана трансплантация печени.
Лечение гепато-ренального синдрома
При возникновении гепато-ренального синдрома у пациента с циррозом печени необходимо исключить наличие гиповолемии, инфекции мочевыводящих путей, обструктивной уропатии, ятрогенной нефропатии и врожденной почечной патологии.
При выявлении гиповолеми прием диуретиков необходимо прекратить до купирования этого состояния.
Для улучшения функции почек назначается допамин .
При лечении пациентов с асцитом, осложненным развитием гепато-ренального синдрома, методом выбора является трансплантация печени, после которой трехлетняя выживаемость составляет 60%.
Происходит спонтанный дренаж асцитической жидкости через пупочную грыжу. В некоторых случаях возможен спонтанный дренаж асцитической жидкости через пупочную грыжу. Чаще всего такой вариант течения асцита наблюдается у пациентов с алкогольным поражением печени. При возникновении спонтанного дренажа необходима хирургическая терапия: срочное грыжесечение с трансюгулярным внутрипеченочным портосистемным шунтированием.
Прогноз при наличии асцита
Прогноз у пациентов с асцитом определяется тяжестью и течением того заболевания, которое привело к появлению свободной жидкости в брюшной полости.
Прогноз также зависит от эффективности проводимой терапии и наличия осложнений основного заболевания.
Возникновение спонтанного бактериального перитонита у пациентов с циррозом печени приводит к повторным кровотечениями из варикозных вен. Смертность после первого эпизода кровотечения составляет 30-50%. У 70% пациентов, переживших один эпизод кровотечения из варикозных вен пищевода, кровотечения возникают повторно.
У больных, перенесших спонтанный бактериальный перитонит, риск повторного возникновения этого осложнения в течение 6 месяцев составляет 43%; в течение 1 года - 69%; в течение 2 лет - 74%.
Двухлетняя выживаемость у пациентов с асцитом составляет 50%. При появлении рефрактерного асцита половина пациентов умирают в течение года.
Неблагоприятные прогностические факторы у больных с асцитом:
Пожилой возраст (старше 60 лет).
Низкое АД ( менее 80 мм рт.ст.).
Снижение клубочковой фильтрации (менее 500 мл/мин).
Уменьшение содержания сывороточного альбумина (менее 28 г/л).
Повышение содержания норэпинефорина в плазме крови (более 570 пг/мл).
Наличие гепатоцеллюлярной карциномы .
Наличие сахарного диабета.
