
6 курс / Неонатология / Детские болезни Баранов А.А. 2009
.pdf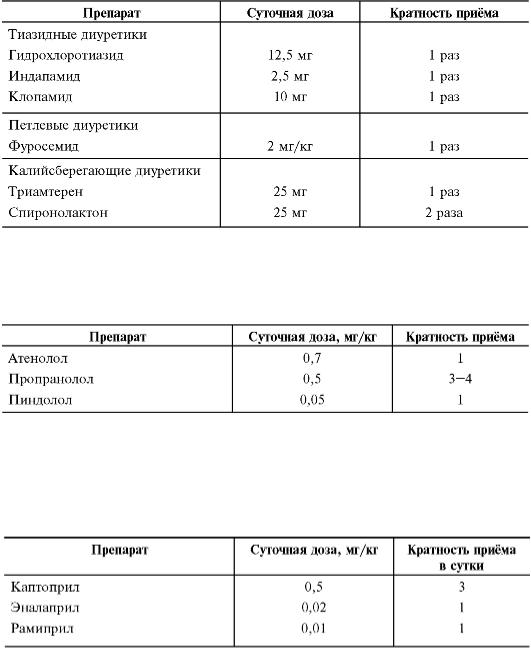
вазодилатации, уменьшают пред- и постнагрузку на сердце, улучшают диастолическую функцию левого желудочка, уменьшают его гипертрофию, не вызывают синдрома отмены (табл. 12-14).
Таблица 12-12. Основные диуретики, применяемые при артериальной гипертензии у детей*
* По Леонтьевой И.В., 2000.
Таблица 12-13. Основные β-адреноблокаторы, применяемые у детей*
* По Леонтьевой И.В., 2000.
Таблица 12-14. Основные ингибиторы ангиотензинпревращающего фермента*
* По Леонтьевой И.В., 2000.
Лечение проводят курсами продолжительностью не менее 1 мес с постепенным уменьшением дозы. В год обычно проводят два курса.
Профилактика
Профилактику артериальной гипертензии следует проводить на популяционном и семейном уровнях, а также в группах риска. Прежде всего профилактика заключается в организации здорового образа жизни детей и
подростков и коррекции выявленных факторов риска. Основные профилактические меры необходимо организовать в семье: создание благоприятной психологической атмосферы, правильный режим труда и отдыха, питание, способствующее поддержанию нормальной массы тела, адекватная физическая (динамическая) нагрузка.
Измерение АД (с использованием манжеток возрастных размеров) следует проводить при каждом врачебном осмотре ребѐнка. Это важно как для своевременного установления диагноза, так и для уменьшения возможности гипердиагностики («реакция на белый халат»).
Прогноз
Прогноз артериальной гипертензии зависит от этиологии. Вторичная артериальная гипертензия может протекать очень тяжело и заканчиваться неблагоприятно. Эссенциальная артериальная гипертензия у ребѐнка может трансформироваться в эссенциальную артериальную гипертензию взрослых. Однако этот переход происходит не всегда, и ювенильная артериальная гипертензия при своевременно начатом лечении нередко заканчивается выздоровлением.
ГЛАВА 13 РЕВМАТИЧЕСКИЕ БОЛЕЗНИ
РЕВМАТИЗМ (ОСТРАЯ РЕВМАТИЧЕСКАЯ ЛИХОРАДКА)
Ревматизм (болезнь Сокольского-Буйо) - системное воспалительное заболевание соединительной ткани с преимущественным поражением сердечно-сосудистой системы, развивающееся у предрасположенных к нему лиц молодого возраста (7-15 лет) после инфекции, вызванной β- гемолитическим стрептококком группы А. В англоязычной литературе ревматизм часто называют острой ревматической лихорадкой.
Заболеваемость ревматизмом в среднем составляет 5 на 100 000 населения Земли, но в развивающихся странах, по данным ВОЗ, она значительно выше (2,2 на 1000 детей). В Российской Федерации распространѐнность ревматизма в среднем 0,3 на 1000 детского населения. Первичная заболеваемость детей в Москве достаточно низкая (0,03 на 1000).
Этиология
Острая ревматическая лихорадка развивается через 2-4 нед после перенесѐнной инфекции, вызванной β-гемолитическим стрептококком группы А. У стрептококка выделяют несколько Аг и токсинов, в частности М-протеины клеточной стенки (фактор вирулентности), стрептолизины S и О, стрептокиназу и гиалуронидазу. Подтверждением воздействия стрептококка на организм больного ревматизмом служит обнаружение у большинства больных противострептококковых АТ - антистрептолизина-О, антистрептогиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы В, способных повреждать различные ткани и клетки организма.
В возникновении ревматизма важную роль играет наследственная предрасположенность больного. Ревматизмом заболевают только 0,3- 1% детей, перенѐсших стрептококковую инфекцию. На «семейный» характер ревматизма в начале ХХ столетия указал известный россий-
ский педиатр А.А. Кисель. Значение роли генетических факторов в развитии ревматизма подтверждается более частым его развитием у родных братьев и сестѐр и более высокой заболеваемостью среди монозиготных, чем среди гетерозиготных, близнецов. Аг D-8, D-17 B-лимфоцитов выявляют у 98% больных кардитом и полиартритом и у 75% пациентов с хореей ревматического генеза.
Патогенез
Развитие ревматической лихорадки определяют несколько механизмов. Определѐнную роль может играть прямое токсическое повреждение компонентов миокарда кардиотропными ферментами β-гемоли- тического стрептококка группы А. Однако ведущее значение придают особенностям клеточного и гуморального иммунного ответа на различные Аг стрептококка, приводящим к синтезу противострептококковых АТ, перекрѐстно реагирующих
сАг миокарда (феномен молекулярной мимикрии), а также
цитоплазматическими Аг нейрональной ткани, локализующимися в
субталамической зоне и базальных ганглиях головного мозга. Кроме того, М- протеин обладает свойствами «суперантигена», т.е. способен вызывать активацию Т и В-лимфоцитов без предварительного процессинга Агпредставляющими клетками и взаимодействия с молекулами класса II главного комплекса гистосовместимости.
Патоморфология
Для ревматизма характерно преимущественное поражение соединительной ткани. Классически выделяют четыре стадии патологического процесса при ревматизме: мукоидное набухание, фибриноидные изменения, пролиферативные реакции и склероз. В стадии мукоидного набухания возможно обратное развитие процесса. Пролиферативная стадия характеризуется формированием ревматической гранулѐмы, состоящей из крупных базофильных клеток гистиоцитарного происхождения, гигантских многоядерных клеток, а также из лимфоидных, плазматических и тучных клеток. Типичные ревматические гранулѐмы выявляют только в сердце (в настоящее время довольно редко). В патологический процесс вовлекаются также сосуды микроциркуляторного русла, серозные оболочки, суставы и нервная система. В основе поражения нервной системы лежит ревматический васкулит, а при хорее - поражение клеток подкорковых ядер. Изменения кожи и подкожной клетчатки также обусловлены васкулитом и очаговой воспалительной инфильтрацией.
Клиническая картина
Ревматизм чаще всего возникает у детей школьного возраста и значительно реже у дошкольников. Заболевание характеризуется поли-
морфизмом симптомов, главными из которых являются полиартрит, кардит и поражение подкорковых ядер головного мозга. Поражения внутренних органов в виде ревматической пневмонии, нефрита, абдоминального синдрома (ревматического перитонита) в настоящее время практически не наблюдают.
Ревматический полиартрит. Ревматический полиартрит возникает, по данным разных авторов, в 40-60% случаев заболевания. Для него характерно острое начало на фоне невысокого подъѐма температуры тела, боли и припухлость преимущественно крупных, иногда средних суставов, летучесть и быстрое обратное развитие процесса. Ревматический артрит может быть отнесѐн в группу РеА, возникших вследствие перенесѐнной инфекции.
Ревматический кардит. Поражение сердца (ревмокардит) является ведущим в клинической картине болезни и определяет еѐ течение и прогноз. В 70-85% случаев болезни возникает первичный ревмокардит. При ревмокардите могут поражаться все оболочки сердца - миокард, эндокард и перикард. Наиболее распространѐнным принято считать поражение миокарда - диффузный миокардит. Однако на ранних этапах болезни разграничить миокардит и эндокардит клинически часто бывает очень затруднительно, для этого необходимо комплексное клинико-инструментальное обследование.
Обычно больные ревмокардитом не предъявляют жалоб. Родители отмечают, что через 2-3 нед после перенесѐнной ангины у ребѐнка продолжают сохраняться вялость, быстрая утомляемость, субфебрилитет. В этот период появляются клинические симптомы ревмокардита в виде тахикардии, реже брадикардии, расширения границ сердца, приглушѐнности тонов сердца. При аускультации выслушивают систолический шум. При ФКГ обнаруживают снижение амплитуды, деформацию, уширение и обеднение высокочастотными осцилляциями, преимущественно первого тона. На ЭКГ возможно выявление различных аритмий, миграции водителя ритма, замедления атриовентрикулярной проводимости (иногда вплоть до атриовентрикулярной диссоциации).
Значительные трудности представляет клиническая диагностика поражения клапанов сердца на ранних этапах заболевания, имеющая большое прогностическое значение. Большую роль в диагностике играет ЭхоКГ. Наиболее часто поражается митральный клапан. При этом на ЭхоКГ обнаруживают утолщение и «лохматость» эхосигнала от створок и хорд клапана, ограничение подвижности задней его створки. При рентгенографии у детей с поражением митрального клапана обнаруживают «митральную» конфигурацию сердца, увеличение размеров левых камер. При поражении аортального клапана на ЭхоКГ выявляют мелкоамплитудное диастолическое трепетание его створок.
На рентгенограммах видна аортальная конфигурация сердца с преимущественным увеличением левого желудочка.
Исход ревмокардита при длительности острого периода от 1,5 до 2 мес зависит от формирования порока сердца (в 20-25%). Чаще всего формируется недостаточность митрального клапана, реже - недостаточность аортального клапана, митрально-аортальный порок, митральный стеноз.
Возвратный ревмокардит чаще развивается на фоне приобретѐнного порока сердца. Клинически он обычно проявляется нарастанием ранее существовавших или появлением новых шумов, развитием недостаточности кровообращения.
Малая хорея. Эта форма ревматизма возникает в 7-10% случаев, преимущественно у девочек школьного возраста. Основные симптомы заболевания обусловлены поражением подкорковых ядер головного мозга. Характерны эмоциональные расстройства (плаксивость, раздражительность, неустойчивость настроения), к которым присоединяются двигательные нарушения на фоне снижения мышечного тонуса. Гиперкинезы (беспорядочные, некоординируемые, насильственные движения отдельных групп мышц) приводят к невнятности речи, изменению почерка, неопрятности при еде, а иногда и к невозможности самообслуживания. Гиперкинезы усиливаются при волнении, чаще бывают двусторонними. Вызывая коленный рефлекс, можно выявить симптом Гордона (тоническое сокращение четырѐхглавой мышцы). Гипотония мышц затрудняет обычный образ жизни. У таких больных бывает положительным симптом «дряблых плеч»: при поднятии стоящего больного за подмышечные впадины со стороны спины
голова глубоко погружается в плечи. Возможна полная обездвиженность больного («мягкая» хорея). Течение хореи часто имеет затяжной и рецидивирующий характер. Обычно активная фаза длится до 2 мес.
Кольцевидная эритема. Кольцевидная эритема - сыпь в виде бледнорозовых колец на коже груди и живота. Сыпь не сопровождается зудом, не возвышается над поверхностью кожи, быстро исчезает без пигментации и шелушения.
Ревматические узелки. Ревматические узелки - округлые плотные образования размером до 0,5-1 см, определяемые в местах прикрепления сухожилий, в затылочной области. В настоящее время у детей появляются чрезвычайно редко.
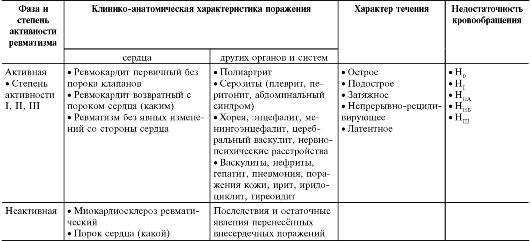
Классификация
Общепринятой в настоящее время является классификация и номенклатура ревматизма А.И. Нестерова (табл. 13-1). Классификация составлена с учѐтом фазы болезни, клинико-анатомического поражения органов, характера течения болезни и состояния кровообращения.
Таблица 13-1. Рабочая классификация и номенклатура ревматизма
Диагностика
Критерии диагностики ревматизма разработали А.А. Кисель (1940), Джонс (1944), дополнил А.И. Нестеров (1963). Основные проявления
1.Кардит.
2.Полиартрит.
3.Хорея.
4.Подкожные узелки.
5.Кольцевидная эритема.
6.«Ревматический» анамнез (связь с перенесѐнной носоглоточной стрептококковой инфекцией, наличие случаев ревматизма в семье).
7.Доказательство ex juvantibus - улучшение состояния больного после 2-3- недельного курса специфического лечения.
Дополнительные проявления А. Общие
1.Повышение температуры тела.
2.Адинамия, утомляемость, слабость.
3.Бледность кожных покровов.
4.Потливость.
5.Носовые кровотечения.
6.Абдоминальный синдром.
Б. Специальные (лабораторные показатели)
1.Лейкоцитоз (нейтрофильный).
2.Диспротеинемия: увеличение СОЭ, гиперфибриногенемия, появление С-
реактивного белка, повышение концентрации α2 и γ-глобулинов, повышение концентрации сывороточных мукопротеинов.
3.Изменения серологических показателей: появление Аг стрептококков в крови, повышение титров антистрептолизина-О, антистрептокиназы, антистрептогиалуронидазы.
4.Повышение проницаемости капилляров.
В настоящее время наиболее распространены критерии ВОЗ (1989), разработанные Американской ревматологической ассоциацией (табл. 13-2).
Наличие у больного двух больших или одного большого и двух малых критериев свидетельствует о высокой вероятности острого ревматизма, особенно при подтверждѐнных данных о перенесѐнной инфекции, вызванной стрептококками группы А.
Таблица 13-2. Критерии диагностики ревматизма*

* Из: Насонова В.А. и соавт. Клиническая ревматология. М., 1989.
Дифференциальная диагностика
Ревматический полиартрит дифференцируют с РеА, дебютом ЮРА и ЮАС, СКВ, геморрагическим васкулитом. Ревмокардит следует отграничить от неревматического кардита, ПМК, ВПС, инфекционного эндокардита. Хорею дифференцируют с функциональными тиками, гиперкинезами при СКВ, тиреотоксикозе, опухолях мозга.
Комплексный метод терапии первичного ревматизма включает одновременное назначение небольших доз (0,5-0,7 мг/кг/сут) глюкокортикоидов и НПВС.
•Дозы глюкокортикоидов выбирают в зависимости от тяжести патологического процесса и выраженности изменений в сердце. Начальную дозу постепенно снижают до полной отмены в среднем через 1,5 мес.
•Из НПВС наиболее часто назначают индометацин и диклофенак. НПВС комбинируют с глюкокортикоидами и одним из базисных препаратов, особенно при затяжном течении заболевания и формировании порока сердца.
•В качестве базисной терапии используют хинолиновые производные: хлорохин, гидроксихлорохин.
Учитывая стрептококковую природу ревматизма, в течение первых 10-14 дней терапии назначают бензилпенициллин или его аналоги. В комплексную терапию входит также санация очагов хронической инфекции, в частности хронического тонзиллита. При декомпенсированном хроническом тонзиллите необходима тонзиллэктомия. Через 6-8 мес после острого периода рекомендуют санаторно-курортное лечение.
Профилактика
Рекомендации ВОЗ (1989) по предупреждению ревматизма и его рецидивов включают следующие мероприятия.
1. Первичная профилактика - мероприятия, обеспечивающие правильное развитие ребѐнка:
•закаливание с первых месяцев жизни;
•полноценное питание с достаточным содержанием витаминов;
•рациональная физическая культура и спорт;
•борьба с инфекцией, вызванной стрептококком группы А (ангина, скарлатина), включающая назначение препаратов пенициллина. Рекомендуемый препарат - феноксиметилпенициллин.
2. Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования болезни. Наиболее оптимальна круглогодичная профилактика, проводимая ежемесячно в течение не менее 5 лет. Всем детям, перенѐсшим ревматизм, назначают бензатина бензилпенициллин.
Прогноз
Прогноз в последние годы значительно улучшился благодаря мерам первичной и вторичной профилактики. Первичный ревмокардит приводит к формированию пороков сердца только у 20-25% больных. Реже наблюдают случаи тяжѐлого течения ревматизма. Летальность снизилась с 11-12% до
0,4-0,1%.
ЮВЕНИЛЬНЫЙ РЕВМАТОИДНЫЙ АРТРИТ
Ювенильный ревматоидный артрит (ЮРА) - хроническое воспалительное заболевание суставов у детей до 16 лет с неизвестной этиологией и сложным патогенезом, характеризующееся неуклонно прогрессирующим течением, сопровождающееся у некоторых больных вовлечением внутренних органов, нередко заканчивающееся инвалидизацией.
Среди ревматических заболеваний детского возраста ЮРА занимает по распространѐнности первое место. Заболевание наблюдают в различных регионах земного шара с частотой от 0,05 до 0,6% в популяции. Первичная заболеваемость также колеблется в значительных пределах, составляя от 6 до 19 случаев на 100 000 детского населения.
ЭТИОЛОГИЯ
Этиология ЮРА до настоящего времени неизвестна. Среди его причин рассматривают совокупность различных факторов внешней среды (вирусная и бактериальная инфекции, травма сустава, переохлаждение организма, инсоляция, введение белковых препаратов и др.). В основе неадекватной ответной реакции у больных ЮРА лежит их «сверхчувствительность к различным факторам внешней среды» (Е.М. Тареев), в результате чего формируется сложный иммунный ответ, приводящий к развитию прогрессирующего заболевания. Определѐнную роль играет и семейнонаследственная предрасположенность к ревматическим заболеваниям. Исследования последних десятилетий выявили связь ЮРА с наличием у больных DR-локуса HLA с преобладанием DR4 у пациентов с системными формами болезни и DR5 - с преимущественно суставным вариантом болезни.
ПАТОГЕНЕЗ
Патологический процесс при ЮРА начинается в синовиальной оболочке сустава с нарушения микроциркуляции и поражения клеток, выстилающих синовиальную мембрану. В ответ на перечисленные выше изменения в организме больного образуются изменѐнные IgG, которые воспринимаются собственной иммунной системой как аутоантигены. Иммунокомпетентные клетки, в том числе плазматические клетки синовиальной оболочки сустава, в ответ вырабатывают АТ - анти-IgG. Эти АТ, названные ревматоидным фактором, в присутствии комплемента взаимодействуют с аутоантигеном, происходит формирование иммунных комплексов. ЦИК оказывают повреждающее воздействие как на эндотелий сосудов, так и на окружающие ткани. В первую очередь страдает синовиальная оболочка сустава, в результате чего развивается артрит. В синовиальной жидкости и тканях сустава при этом образуется избыточное количество цитокинов макрофагального происхождения - ИЛ1 и ИЛ6, фактора некроза опухолей-α (ФНОа). ИЛ1 индуцирует воспаление и разрушает хрящ. Этим же свойством обладает ФНОа. ИЛ6 способствует гиперпродукции белков острой фазы воспаления - С-реактивного белка и фибриногена. Происходит дальнейшая активизация ферментных систем, разрушающих хрящ. Усиление новообразования сосудов, или ангиогенез, вследствие действия на ткани цитокинов, также усиливает деструкцию хряща. В процессе воспаления в тканях сустава формируется большое число клеток, образующих так называемый паннус, или плащ, закрывающий поверхность суставного хряща, тем самым препятствуя нормальным процессам обмена и усиливая деструкцию костно-хрящевых образований.
ПАТОМОРФОЛОГИЯ
При биопсии синовиальной мембраны в начальном периоде болезни выявляют ворсинчатую гипертрофию и гиперплазию поверхностного слоя. Воспаление в суставе при ЮРА, как и у взрослых больных, приводит к образованию эрозий и деструкции хряща. Однако эти процессы у детей развиваются медленнее и в меньшем проценте случаев. Как правило, количество и глубина эрозий соответствуют глубине и тяжести процесса. Одновременно с патологическим процессом в суставах у детей наблюдают увеличение лимфатических узлов, обусловленное неспецифической фолликулярной гиперплазией. У детей при ЮРА, как и у взрослых, во всех органах могут развиваться васкулиты, не имеющие специфических морфологических признаков. Наблюдают также атрофии мышечных волокон. Наиболее выражены изменения в мышцах, прилегающих к поражѐнным суставам.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина ЮРА разнообразна. Начало заболевания может быть острым или подострым. При остром начале обычно повышается температура тела, появляется болезненность, а затем отѐк в одном или нескольких суставах, чаще симметричных. Однако симметричность поражений иногда становится очевидной не сразу, а в течение нескольких
