
6 курс / Неонатология / Детские болезни Баранов А.А. 2009
.pdfпредрасполагающих факторов, как ВПС, недавние оперативные вмешательства (особенно на сердце), лечение и экстракция зубов, катетеризация центральных вен, внутривенные инфузии, гнойные заболевания.
• Второй, очень важный критерий постановки диагноза - типичные изменения на ЭхоКГ.
Дифференциальная диагностика
Дифференциальную диагностику в начальной фазе проводят с генерализованными инфекционными заболеваниями, сальмонеллѐзом, менингококкемией, геморрагическим васкулитом (при наличии геморрагической сыпи); с ЮРА и узелковым полиартериитом (при выраженной лихорадке, артралгиях и изменениях в периферической крови). Особенно сложно дифференцировать инфекционный эндокардит с острой ревматической лихорадкой и СКВ, протекающими с эндокардитом, артралгиями и полиорганными изменениями. В этом случае учитывают:
•предшествующий анамнез (стрептококковая инфекция при ревматизме; чрезмерная инсоляция, стресс, вакцинация при СКВ; ВПС и хирургические манипуляции и вмешательства при инфекционном эндокардите);
•особенности суставного и слабую выраженность инфекционно-токсического синдрома при ревматизме (см. раздел «Ревматизм» в главе «Ревматические болезни»);
•наличие тромбоэмболического синдрома, не свойственного ревматизму и СКВ;
•лабораторные данные (антистрептококковые АТ при острой ревматической лихорадке, LE-клетки при СКВ);
•результаты повторных посевов крови (стерильны при ревматизме и
СКВ).
Лечение
Необходимо полноценное питание. В остром периоде назначают постельный режим. Основной метод лечения - массивная и длительная антибиотикотерапия с учѐтом чувствительности выделенного микроорганизма. Антибиотики, их дозы, длительность курсов представлены в табл. 12-4.
Таблица 12-4. Основные антибиотики, применяемые у детей при инфекционных эндокардитах различной этиологии
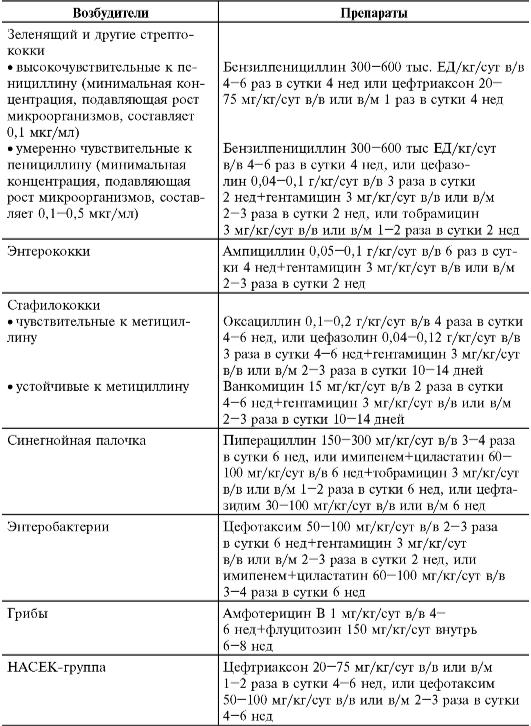
При отсутствии положительной динамики в течение 5-7 дней проводят коррекцию терапии - смену антибиотика или комбинацию его с другим антибиотиком (чаще всего - с гентамицином коротким курсом). При выраженных иммунных нарушениях добавляют преднизолон из расчѐта 0,5- 0,75 мг/кг/сут на 2-3 нед с постепенной отменой. Проводят общепринятую симптоматическую терапию: детоксикацию, лечение анемии. При неэффективности лекарственной терапии прибегают к оперативному вмешательству. Основные показания к хирургическому лечению инфекционного эндокардита:
•не контролируемый антибиотиками инфекционный процесс;
•повторные тромбоэмболии;
•грибковый эндокардит;
•некорригируемая застойная недостаточность кровообращения;
•абсцессы миокарда, аневризмы синусов или аорты;
•ранний (до 2 мес от момента операции) эндокардит оперированного сердца.
Профилактика
Профилактику проводят преимущественно в группах риска.
•Превентивная антибактериальная терапия при любых оперативных вмешательствах и длительных внутривенных, а также стоматологических манипуляциях.
•Соблюдение гигиены полости рта, регулярное наблюдение у стоматолога.
•Своевременная санация всех очагов хронической инфекции. Прогноз
Прогноз неблагоприятный. Летальность составляет 20-25%, повышаясь до 3040% при повторных заболеваниях. У половины больных заболевание приводит к формированию порока аортального или митрального клапана. Токсический миокардит и абсцессы миокарда приводят к застойной сердечной недостаточности, устойчивой к лечению. Возможны эмболии крупных сосудов, разрывы аневризм.
Перикардиты
Перикардит - острое или хроническое воспаление листков эпи- и перикарда. Перикардиты могут протекать клинически бессимптомно или развиваться остро, приводя к тампонаде сердца и внезапной смерти.
Популяционная частота перикардитов неизвестна. Их диагностируют приблизительно у 1% детей, а при аутопсии обнаруживают в 4-5% случаев.
ЭТИОЛОГИЯ
Перикардиты могут быть инфекционными и асептическими, сопровождающими аллергические реакции, системные или обменные заболевания. Иногда их причину установить не удаѐтся. Это так называемые идиопатические перикардиты. Предполагают, что в их возникновении играет роль вирусная инфекция. Возбудителями инфекционного процесса в перикарде могут быть вирусы (Коксаки В, Эпстайна-Барр, гриппа, аденовирус) и риккетсии; бактерии (стрепто-, стафило-, менингококки, микоплазмы), туберкулѐзная палочка, актиномицеты; простейшие (амѐба, малярийный плазмодий, токсоплазмы) и гельминты (эхинококк); грибы (гистоплазмы, кандиды). Кроме того, перикардит может сопровождать такие инфекции, как тиф, холера, бруцеллѐз, сифилис. Асептические перикардиты возникают при аллергических реакциях на введение вакцин, сывороток, антибиотиков. Они могут быть проявлением полисерозита, развивающегося при острой
ревматической лихорадке, диффузных болезнях соединительной ткани, ЮРА, саркоидозе, периодической болезни, гематологических и онкологических заболеваниях, а также при травмах, операциях на сердце, гипопаратиреозе, уремии.
ПАТОГЕНЕЗ
При инфекционном перикардите возбудитель может проникнуть в полость перикарда гематогенным, лимфогенным путѐм, а также при непосредственном распространении из прилежащих органов (палочка Коха - с плевры, кокковая флора - при прорыве абсцесса миокарда, лѐгких).
Асептические воспалительные реакции в перикарде могут возникнуть при повышении проницаемости сосудистой стенки, под воздействием продуктов белкового распада, токсических веществ (при уремии, подагре), радиации (например, при лечении опухолей), а также вследствие системного иммунопатологического процесса.
В начальной фазе развития перикардита увеличивается экссудация жидкости в сосудистом сплетении висцерального листка перикарда в области магистральных сосудов у основания сердца. Выпот распространяется по задней поверхности сердца сверху вниз. При небольшом выпоте происходит быстрое обратное его всасывание, и на поверхности эпикарда могут остаться наложения фибрина (сухой перикардит). При более распространѐнном и интенсивном вовлечении в процесс висцерального и париетального листков образуется более массивный выпот. Возможности реабсорбции его снижаются, жидкость накапливается в полости перикарда вначале в нижней части, оттесняя сердце вперѐд и вверх. В дальнейшем выпот занимает всѐ пространство между листками перикарда (выпотной перикардит).
Необходимо отметить, что этот процесс может приостановиться (спонтанно или под влиянием лечения) на любом этапе и закончиться выздоровлением пациента, что, видимо, и наблюдают в большинстве случаев этого заболевания (доброкачественный перикардит).
КЛАССИФИКАЦИЯ
Классификация болезней перикарда построена по клинико-морфологическому принципу (табл. 12-5)
Таблица 12-5. Классификация болезней перикарда*
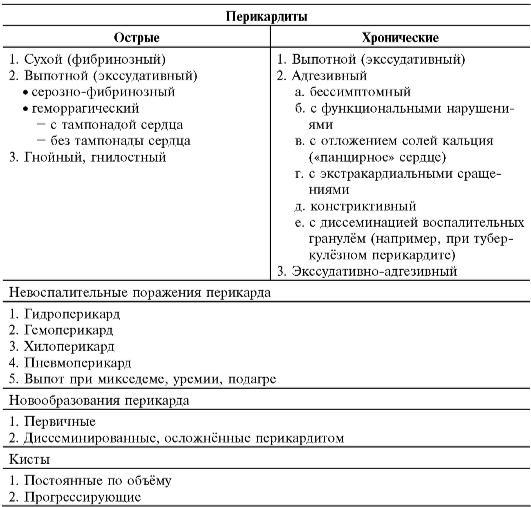
* По Гогину Е.Е., 1979, в модификации.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина зависит от формы перикардита, а также от его этиологии (табл. 12-6). Однако следует учитывать, что как и острый сухой, так и длительно протекающий хронический адгезивный перикардиты могут не иметь никаких клинических проявлений. Основные клинические симптомы перикардита связаны с отложением фибрина или накоплением жидкости в полости перикарда и со сдавлением полостей сердца большим выпотом и нарушением диастолической функции сердца.
Таблица 12-6. Некоторые клинические особенности острых перикардитов, связанные с их этиологией
Этиология |
Клинические |
Экстракардиальные проявления |
|
симптомы, течение |
|
Вирусный |
• Внезапное |
начало:Остаточные явления ОРВИ или гриппа, |
|
лихорадка, |
болевоймиалгии |
|
синдром, шум |
трения |
|
перикарда |
над |
|
основанием сердца |
|
|
• Выпот |
серозно- |
фибринозный, незначительный по объѐму
• Течение доброкачественное
Гнойный • Выраженная (бактериальный) интоксикация
•Фебрильная лихорадка
•Озноб, профузный пот
•Вынужденное
положение
•Болевой синдром
•Шум трения перикарда
•Выпот значительный, гнойный или гнилостный
У детей раннего возраста обычно развивается на фоне сепсиса, стафилококковой деструкции лѐгких, у детей старшего возраста - на фоне остеомиелита В периферической крови - лейкоцитоз, нейтрофилѐз, сдвиг лейкоцитарной формулы влево, высокая СОЭ
|
• Течение тяжѐлое, часто |
|||
|
переходящее |
в |
||
|
хроническую форму |
|||
Ревматический (при• На 1-2-й |
|
неделе атакиКлинические синдромы основного |
||
острой |
острой |
ревматическойзаболевания. Перикардит - часть общей |
||
ревматической |
лихорадки; |
|
|
приреакции серозных оболочек |
лихорадке, ЮРА, обострении |
|
других |
||
|
ревматических |
|
||
СКВ, ССД) |
заболеваний |
|
||
|
• Болевой |
|
|
синдром |
|
незначительный |
|
||
|
• Шум трения перикарда |
|||
|
непостоянный |
|
||
|
• Выпот |
|
умеренный, |
|
|
серозный |
|
или |
серозно- |
|
фибринозный |
|
||
|
• Течение |
|
|
обычно |
|
благоприятное |
|
||
Острый сухой перикардит
Острый сухой перикардит обычно начинается с лихорадки, тахикардии и почти постоянного болевого синдрома. У детей раннего возраста болевой синдром проявляется периодически возникающим беспокойством, криком. Боли чаще
локализуются в области пупка. Пальпация живота болезненна, особенно в эпигастральной области. Дети более старшего возраста жалуются на боли в грудной клетке, за грудиной, усиливающиеся при глубоком дыхании и перемене положения тела, иррадиирующие в левое плечо. У половины пациентов в начале болезни удаѐтся выслушать шум трения перикарда (варьирующий от нежной крепитации до грубого систоло-диастолического шума - «хруст снега») в области основания сердца вдоль левого края грудины. Шум лучше выслушивать в положении пациента сидя. Шум трения часто слышен в течение очень короткого времени.
Острый выпотной перикардит
Острый выпотной перикардит, особенно при быстром увеличении объѐма экссудата, вызывает резкое ухудшение состояния больного. Появляются одышка, тупые боли в области сердца, ребѐнок принимает вынужденное полусидячее положение с наклоном головы вперѐд. У некоторых больных появляются осиплость голоса, кашель, икота (раздражение диафрагмального нерва), тошнота, рвота, боли в животе. Объективно обнаруживают сглаженность межреберий и отѐчность подкожной клетчатки слева, ослабление или смещение вверх верхушечного толчка, расширение границ сердца, вначале за счѐт абсолютной, а затем и относительной тупости. Тоны сердца вначале могут быть даже более звучными (над смещѐнной вперѐд и вверх верхушкой сердца), а затем - значительно ослабленными, доносящимися как бы издали. АД снижается (приблизительно на 10-20 мм рт.ст.), появляется парадоксальный пульс (уменьшение наполнения пульса на вдохе). Увеличивается и становится болезненной печень, появляется асцит, возможны отѐки.
Развивается синдром сдавления полостей сердца. У грудных детей этот синдром имеет неспецифические проявления. Повышение давления в верхней полой вене вызывает увеличение внутричерепного давления, что сопровождается менингизмом (рвота, выбухание большого родничка, ригидность затылочных мышц). Становятся хорошо видимыми и пальпируемыми вены кисти, шейные и локтевые вены, обычно незаметные в этом возрасте.
Увеличение объѐма жидкости в полости перикарда может вызвать тампонаду сердца. При этом состояние ребѐнка резко ухудшается, он становится очень беспокойным, ощущает страх, усиливается одышка,
появляются акроцианоз и холодный пот. При отсутствии неотложной помощи (пункция или парацентез перикарда) возможны синкопальные состояния и внезапная смерть.
Хронический перикардит
Хронический перикардит может быть экссудативным (обычно туберкулѐзной этиологии), адгезивным (констриктивным) и смешанным; со сдавлением полостей сердца или без него. Возможно как пер- вично-хроническое течение, так и исход острого перикардита любой этиологии.
•При хроническом экссудативном перикардите детей беспокоят повышенная утомляемость, одышка, неприятные ощущения в области сердца, особенно при чрезмерной физической нагрузке. При длительно текущем, с раннего детства, экссудативном перикардите может сформироваться «сердечный горб». Возникают значительная кардиомегалия, приглушение сердечных тонов, гепатомегалия.
•Адгезивный перикардит без сдавления сердца протекает бессимптомно. Обращают на себя внимание лишь сохранение размеров абсолютной сердечной тупости на вдохе и позднесистолический хлопающий плевроперикардиальный тон или щелчок.
•Констриктивный перикардит проявляется общей слабостью, ощущением тяжести в правом подреберье. При осмотре обращают на себя внимание одутловатость лица, набухание и пульсация шейных вен, цианоз, нарастающий в горизонтальном положении, асцит. Отѐки ног возникают редко. Сердечный толчок ослаблен или не определяется, иногда он может быть отрицательным. Границы сердца не изменены или несколько расширены. Отмечают тахикардию, акцент II тона над лѐгочной артерией при общем умеренном приглушении тонов. Часто выслушивают усиленный патологический III тон («перикардиальный стук», «щелчок»), иногда - шум трения перикарда.
Осложнения. При остром экссудативном перикардите возможна тампонада сердца, при констриктивном - недостаточность кровообращения.
ДИАГНОСТИКА
Диагностика перикардита нередко вызывает затруднения из-за незначительной выраженности клинических симптомов и (часто) недостаточно полного обследования больного.
•Изменения в периферической крови неспецифичны и свидетельствуют лишь о текущем воспалительном или гнойном процессе.
•Биохимические, иммунологические и бактериологические исследования обычно проводят для уточнения этиологии и формы перикардита.
•ЭКГ в динамике информативна при остром фибринозном перикардите, в начальной стадии выпотного перикардита, а также при адгезивном процессе (синдроме сдавления полостей сердца). При экссудативном и хроническом перикардите обнаруживают снижение электрической активности миокарда.
•На ФКГ фиксируют не связанный с сердечным циклом систолодиастолический шум и периодические высокочастотные колебания («щелчки»).
•Рентгенография имеет большое значение в диагностике экссудативного процесса, при котором изменяются размер и конфигурация сердечной тени (приобретает шаровидную, трапециевидную форму); также возможен ателектаз нижней доли левого лѐгкого из-за сдавления бронха. При
констриктивном перикардите на рентгенограммах обнаруживают расширенную тень верхней полой вены, отмечают нечѐткость контура сердца из-за плевроперикардиальных спаек. При проведении рентгенокимографии выявляют снижение амплитуды пульсации по контурам сердца. Уточнить этиологию перикардита в тяжѐлых и неясных случаях позволяют пункция и биопсия перикарда.
• Основной метод диагностики - ЭхоКГ, позволяющая судить о наличии и количестве жидкости в полости перикарда (рис. 12-6 на вклейке), изменении кинетики сердца, наличии внутриперикардиальных и плевроперикардиальных спаек, остаточных явлениях процесса в виде утолщения листков эпи- и перикарда. Клинические и лабораторно-инструментальные диагностические критерии перикардита представлены в табл. 12-7.
Таблица 12-7. Диагностические критерии различных форм перикардита

