
6 курс / Клинические и лабораторные анализы / Учебник_по_Гематологии_Н_И_Стуклов_2018г_
.pdf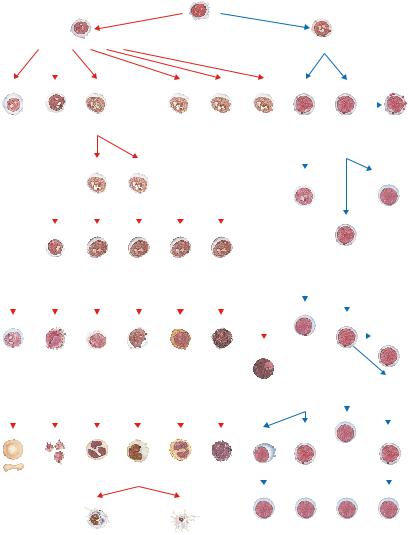
Стволовая клетка крови
Клетка-предшественница миелопоэза |
Клетка-предшественница лимфопоэза |
ИЛ-1, ИЛ-3, ИЛ-5, ФСК
|
|
ИЛ-1, ИЛ-3, ИЛ-6, ФСК, ГМ-КСФ |
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
||||
КОЕ-Э |
КОЕ-Мег |
КОЕ-ГМ |
|
|
КОЕ-Эо |
КОЕ-Б |
|||||
ИЛ-3 |
ИЛ-3 |
ИЛ-3 |
|
|
ИЛ-3 |
ИЛ-3 |
|||||
ГМ-КСФ |
ГМ-КСФ |
ГМ-КСФ |
|
|
ИЛ-5 |
ИЛ-5 |
|||||
ЭПО |
ТПО |
|
|
|
|
ГМ-КСФ |
ГМ-КСФ |
||||
|
|
|
|
КОЕ-Г |
КОЕ-М |
|
|
|
|
||
|
|
|
|
|
|
|
|
||||
|
|
|
|
ИЛ-3, Г-КСФ, ГМ-КСФ, ИЛ-4 |
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Мегакариобласт |
Миелобласт |
Монобласт |
Миелобласт |
Миелобласт |
|||||
|
|
ИЛ-3 |
ИЛ-3 |
ИЛ-3 |
ИЛ-3 |
ИЛ-3 |
|||||
|
|
ГМ-КСФ |
ГМ-КСФ |
ГМ-КСФ |
ГМ-КСФ |
ИЛ-4 |
|||||
|
|
ТПО |
Г-КСФ |
М-КСФ |
ИЛ-5 |
ГМ-КСФ |
|||||
|
|
ИЛ-11 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Проэритробласт Мегакариоцит Миелоцит (Н) Промоноцит Миелоцит (Эо) Миелоцит (Б)
ЭПО |
ТПО |
ГМ-КСФ |
ГМ-КСФ, ИЛ-3, ИЛ-5 |
ИЛ-3 |
||||||
|
|
ИЛ-5 |
ФСК |
|
|
|
ИЛ-4 |
|||
|
|
ИЛ-11 |
ИЛ-4 |
|
|
|
ГМ-КСФ |
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Эритроциты Тромбоциты Нейтрофилы |
Моноциты Эозинофилы Базофилы |
|
ГМ-КСФ |
|
М-КСФ |
|
ИЛ-3 |
Макрофаги |
Дендритные клетки |
ИЛ-1, ИЛ-5, ИЛ-6, ИЛ-8
КОЕ-Тк Про-В-клетки Пре-NK-клетки NK-клетки
|
|
|
|
|
|
ФСК |
|
|
|
|
ФСК |
ИЛ-3 |
|
|
ИЛ-2 |
|
|
|
|||
ИЛ-1 |
|
|
|
|||||||
ИЛ-3 |
ИЛ-4 |
ИЛ-2 |
|
|
|
|||||
|
|
ИЛ-5 |
ИЛ-6 |
|
|
|
||||
|
|
|
|
|
||||||
|
|
ИЛ-7 |
ИЛ-7 |
|
|
|
||||
|
|
|
|
ФСК |
Т-клетки |
|||||
|
|
|
|
|
|
|
|
|||
|
|
Пре-В-клетки |
|
|
|
|
||||
|
|
|
|
|
|
(TCR γ/δ+) |
||||
|
|
|
|
|
|
|
|
|||
|
|
ИЛ-3, ИЛ-4, ИФ-1 |
|
|
|
|
|
|
|
|
|
|
|
CD4–CD8–TCR– |
|
|
|
||||
|
|
|
|
ИЛ-2 |
|
|
|
|||
|
|
|
|
ИЛ-4 |
|
|
|
|||
|
|
|
|
ИЛ-7 |
|
|
|
|||
|
|
|
|
ИЛ-9 |
|
|
|
|||
|
|
|
|
ИЛ-10 |
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
В-клетки |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
CD4+CD8+TCR α/β+ |
|||||||
|
|
|
|
|
|
|
|
Т-клетки |
||
Тучная |
ИЛ-1 |
|
|
|
|
|
памяти |
|||
ИЛ-2 |
|
|
|
|
|
|
|
|||
клетка |
ИЛ-2 |
|
|
|
||||||
ИЛ-4 |
|
|
|
|||||||
|
|
ИЛ-7 |
|
|
|
|||||
|
|
ИЛ-5 |
|
|
|
|||||
|
|
ИЛ-12 |
|
|
|
|||||
|
|
ИЛ-9 |
|
|
|
|||||
|
|
|
|
|
|
|
|
|
||
|
|
ИЛ-10 |
|
|
|
|
|
ИЛ-2 |
||
|
|
ИЛ-13 |
|
|
|
|
|
ИЛ-5 |
||
|
|
α-ИФН |
|
|
|
|
|
ИЛ-7 |
||
|
|
β-ТФР |
|
|
|
|
|
ИЛ-12 |
||
|
|
|
|
Тh-клетки |
|
|
|
|||
|
|
|
|
|
|
|
||||
Плазмоцит |
В-клетки |
|
|
Цитотоксические |
||||||
памяти |
|
|
|
|
Т-клетки |
|||||
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
||||
Th1 |
Treg |
Th2 |
|
Th17 |
||||||
Рис. 1.6. Схема кроветворения и его регуляции (цит. с изменениями по: Рукавицын О.А., 2015).
NK—естественные киллеры; TCR—Т-клеточный рецептор; Th—Т-хелперы; Treg—регуляторные Т-клетки; Б—базофильный; Г—гранулоцитарный; ИЛ—интерлейкин; ИФН—интерферон; КОЕ—колониеобра- зующая единица; КСФ — колониестимулирующий фактор; М—макрофагальный; Мег—мегакариоци- тарный; Н—нейтрофильный; Тк—тучноклеточный; ТПО—тромбопоэтин; ТФР—трансформирующий фактор роста; ФСК—фактор стволовых клеток; Э—эритроцитарный; Эо—эозинофильный; ЭПО—эрит- ропоэтин
21
Больше книг на канале Медицинские книги t.me/medknigi
слишком высокой аффинности TCR к собственным антигенам, клетки также элиминируются, чтобы они не могли в дальнейшем реагировать активацией при контакте с аутомолекулами (негативная селекция). Окончательная специализация происходит в медуллярной части тимуса, когда Т-лимфоциты становятся Т-хелперами (CD4+) или Т-супрессорами (CD8+).
После созревания Т-лимфоциты выходят в периферический кровоток и мигрируют в органы иммунной системы, где участвуют в специфическом ответе. Зрелые Т-лимфоциты с TCR γ/δ-типа в основном накапливаются
втканях, Т-лимфоциты с TCR α/β-типа — в лимфоидных фолликулах периферических органов иммунной системы, где участвуют в «обучении» наивных В-лимфоцитов распознавать чужеродные антигены.
Т-лимфоциты способны распознавать антигены только при наличии специализированных молекул человеческого лейкоцитарного антигена (HLA, human leukocyte antigens), что приводит к выработке специфических, обладающих избирательной направленностью к клеточной стимуля-
ции цитокинов, активирующих гранулоциты, макрофаги и В-лимфоциты. Принципиальное отличие CD4+ от CD8+ связано с реакцией на антигены при участии молекул HLA II типа, которые, как правило, находятся на поверхности антигенпрезентирующих клеток, после чего происходит
положительная стимуляция иммунокомпетентных клеток: нейтрофилов и макрофагов (при воздействии лимфоцитов CD4+ 1-го типа) и В-лимфоци- тов с дальнейшей выработкой антител (при воздействии лимфоцитов CD4+ 2-го типа). Т-супрессоры CD8+ при участии молекул HLA I типа активируют механизмы повреждения сенсибилизированных распознанным антигеном клеток.
Селезенка — непарный иммунный орган, масса которого составляет в среднем 150 г. Она покрыта капсулой, состоит из синусоидного типа сосудов (красной пульпы) и скопления лимфоидных элементов (белой пульпы). Через приносящую селезеночную артерию в селезенку поступают собственные старые эритроциты, которые элиминируются макрофагами красной пульпы, или собственные сенсибилизированные чужеродными антигенами клетки, молекулы, чужеродные микроорганизмы. Они фагоцитируются макрофагами и представляются для иммунного ответа в белую пульпу, где происходит выработка антител против всех инфекций, способных попадать в кровь. Таким образом, селезенка представляет собой орган, необходимый для разрушения стареющих эритроцитов с низкой способностью к деформации, продукты распада которых (железо, непрямой билирубин, получаемые из гемоглобина) поступают через воротную вену
впечень и депонируются или выводятся из организма. С другой стороны, селезенка — это орган, обеспечивающий защиту организма от «заражения крови» особо патогенными, способными к гематологической дис-
22
Больше книг на канале Медицинские книги t.me/medknigi
семинации инфектами. Такая функция селезенки формируется в первые 10 лет жизни, максимального развития белая пульпа достигает к 20 годам, после чего постепенно атрофируется в связи полноценной адаптацией организма ко всем потенциально опасным микроорганизмам.
Лимфатические узлы представляют собой инкапсулированные органы размером 0,5–1,5 см, состоящие в основном из лимфоидной ткани. В них выделяют Т-зону, расположенную ближе к воротам, и В-зону в виде первичных и вторичных фолликулов, находящуюся на периферии ближе к капсуле. Функция лимфатических узлов состоит в образовании регионарного иммунитета к антигенам, поступающим с током лимфы. При попадании в лимфоидные фолликулы чужеродных антигенов (это касается всех вторичных органов иммунной системы) происходит активация В-лимфоцитов, начинается быстрое их деление, образование центров деления, в результате чего формируются вторичные фолликулы. Данный процесс происходит в центре фолликула при контакте с антигенпрезентирующими клетками (макрофагами, дендритными клетками) и Т-лимфоцитами. В результате активации В-лим- фоциты становятся центробластами, которые быстро делятся, что запускает второй этап запрограммированного повреждения ДНК — гипермутацию V-участка гена иммуноглобулина. В процессе пролиферации появляются наиболее аффинные к антигенам молекулы иммуноглобулинов, клетки с данными молекулами (центроциты) отбираются Т-лимфоцитами для дальнейшей продукции антител. Остальные В-лимфоциты, не имеющие прочной связи с антигеном, элиминируются путем апоптоза. В результате сохраняются только единичные В-лимфоциты, которые в дальнейшем, пролиферируя, формируют клон высокоспециализированных для борьбы с конкретным антигеном клеток (центроциты). При перемещении в мантийную (вокруг центра фолликула) зону в лимфоцитах происходит выбор типа тяжелых цепей иммуноглобулина, и они в дальнейшем через маргинальную зону, а затем через кровоток поступают в костный мозг, становятся антигенпродуцирующими плазматическими клетками или сохраняют способность к распознаванию антигена и становятся клетками памяти. Выделяют формы В-лимфоци- тов, которые без контакта с Т-клетками могут активироваться и вырабатывать антитела против крупных (полимерных) молекул (Т-независимые антигены), входящих в состав мембраны ряда наиболее распространенных бактерий. Такие антигены могут связываться сразу с несколькими BCR и стимулировать выработку иммуноглобулинов класса М.
23
Больше книг на канале Медицинские книги t.me/medknigi

2. МЕТОДЫ ИССЛЕДОВАНИЯ КОСТНОГО МОЗГА
Для подсчета клеток костного мозга, изучения морфологических особенностей эритрона проводится стернальная пункция с аспирацией костного мозга. Пункцию делают с помощью прокола грудины по передней срединной линии иглой Кассирского (рис. 2.1) на уровне 2-го или 4-го межреберья, что соответствует рукоятке (содержит наибольшее количество костного мозга) или телу грудины (рис. 2.2).
Прокол проводится в асептических условиях под местной анестезией. Болевой синдром при данной процедуре обусловлен повреждением кожи и надкостницы. Обезболивание проводится 2% лидокаином до 0,5 мл, при этом инфильтрируют кожу, проводя внутрикожную инъекцию в предполагаемом месте инъекции, и обкалывают надкостницу, равномерно вводя анестетик. При проведении пункции иглой Кассирского после прокола надкостницы должно появиться чувство «провала», которое соответствует попаданию в костный мозг. При дальнейшем прохождении кости будет ощущаться мелкокрепитирующий хруст, связанный с прохождением костномозговых балок. На этом этапе следует закончить прокол, извлечь мандрен из иглы, подсоединить шприц и аспирировать костный мозг. Из грудины можно получить максимально 1 мл костного мозга, при попытке получения большего объема увеличивается риск разведения периферической кровью. Макроскопически костный мозг сходен с кровью. Полученный аспират по 1 капле наносят на предметные стекла; при правильном приготовлении препарата можно увидеть капли жира на поверхности.
1
2
РИС. 2.1. Игла Кассирского:
1 — ограничитель длины иглы;
2 — игла; 3 — мандрен
3
24
Больше книг на канале Медицинские книги t.me/medknigi

1 |
2 |
3 |
РИС. 2.2. Грудина:
1 — рукоятка; 2 — тело; 3 — мечевидный отросток; — места для прокола
Для микроскопического исследования необходимо приготовить 10 мазков костного мозга, не фиксировать и не красить, высушить на воздухе. На каждом препарате следует отметить карандашом фамилию и дату проведения пункции, обернуть чистым подписанным листом бумаги. Хранятся стекла с мазками костного мозга долго, до нескольких месяцев при комнатной температуре, что позволяет использовать микроскопию в качестве метода дистантного обследования, которое показано при отсутствии необходимых специалистов в учреждении, где находится больной. Непосредственно для морфологического анализа следует использовать 3–4 препарата, которые в клинической лаборатории окрашиваются по Романовскому—Гим- зе. Далее проводится подсчет клеток на 1000–2000 клеток, заполняется бланк миелограммы (табл. 2.1). При необходимости дополнительного исследования (например, у пациентов с острым лейкозом, миелодиспластическим синдромом) используют оставшиеся 6–7 препаратов, которые окрашивают специфически в зависимости от проводимых исследований.
Для гистологического исследования проводится трепанобиопсия подвздошной кости. Данная процедура позволяет оценить структурные изменения костного мозга, которые важны для верификации многих заболеваний крови. Трепанобиопсия проводится из верхних передних или задних остей подвздошных костей с помощью специальной иглы для трепанобиопсии (рис. 2.3).
Последовательность действий при выполнении процедуры сходна со стернальной пункцией. При прохождении надкостницы удаляют мандрен
ивращательными движениями иглу погружают на 2–3 см в кость, затем выкручивают. Полученный костный столбик вынимают из иглы мандреном
ипомещают в формалин или физиологический раствор. В таком виде материал передается в патологоанатомическую лабораторию, где из него приготовляется парафиновый блок. Далее из него можно длительное вре-
25
Больше книг на канале Медицинские книги t.me/medknigi

ТАБЛИЦА 2.1. Нормальные показатели миелограммы
Показатель |
Норма |
Миелокариоциты |
50–250 109/л |
Мегакариоциты |
0,023–0,103 109/л |
Соотношение лейкоцитов/эритроцитов |
4 : 1 |
Индекс созревания нейтрофилов |
0,6–0,8 |
Индекс созревания эритробластов |
0,8–0,9 |
Бластные клетки |
0,1–1,1 % |
Миелобласты |
0,2–1,7 % |
Промиелоциты |
0,5–8,0 % |
Нейтрофильные миелоциты |
4,5–16,0 % |
Нейтрофильные метамиелоциты |
9,0–21,6 % |
Нейтрофильные палочкоядерные |
14,0–33,0 % |
Нейтрофильные сегментоядерные |
13,0–27,0 % |
Эозинофильные миелоциты |
0,5–4,0 % |
Эозинофильные метамиелоциты |
0,3–0,4 % |
Эозинофильные палочкоядерные |
0,5–3,2 % |
Эозинофильные сегментоядерные |
1,0–3,8 % |
Базофильные миелоциты |
0–1,5 % |
Базофильные сегментоядерные |
0–0,25 % |
Лимфоциты |
1,2–11,5 % |
Моноциты |
0,25–2,0 % |
Плазматические клетки |
0,1–1,0 % |
Ретикулярные клетки |
0,1–1,0 % |
Эритробласты |
16,0–26,5 % |
(базофильные, полихроматофильные, оксифильные) |
|
1
|
РИС. 2.3. Игла для биопсии |
|
костного мозга: |
2 |
1 — крышка; 2 — игла; 3 — |
|
мандрен |
|
3 |
26
Больше книг на канале Медицинские книги t.me/medknigi

мя (много лет) получать ультратонкие срезы, необходимые для гистологических, иммуногистохимических, цитогенетических исследований.
В норме гистологическая структура костного мозга представлена костными балками, жиром и клетками, причем соотношение жира и клеток костного мозга должно быть 40–60 % (рис. 2.4).
1
2
3
РИС. 2.4. Гистологическая картинга нормального костного мозга (цит. по: Color Atlas of Clinical Hematology, 2000):
1 — костная балка; 2 — жир; 3 — клетки костного мозга
27
Больше книг на канале Медицинские книги t.me/medknigi

3. КЛЕТКИ КРОВИ
3.1. Эритроцитарные показатели крови
Эритроциты (red blood cells, RBC, 1012/л) — красные кровяные тельца, показатель означает абсолютное содержание эритроцитов в единице объема крови. Эритроциты — наиболее многочисленные форменные элементы крови, содержащие гемоглобин и транспортирующие кислород и углекислый газ.
В норме содержание эритроцитов в крови:
мужчины — 4,5–5,5 1012/л;
женщины — 3,7–4,5 1012/л.
Эритроциты являются неполноценными клетками, т. к. в них отсутствуют ядра, поэтому срок их жизни органичен 90–120 днями. Они имеют диаметр 6–8 мкм, двояковогнутую дисковидную форму, что позволяет им, скручиваясь, проникать через капилляры тканей, сечение которых не превышает 3–4 мкм. Протискиваясь через капилляры, эритроциты повреждают свою мембрану, теряют микрочастицы цитоплазмы и со временем становятся микросфероцитами. Данная форма клетки не позволяет им изменять форму, что приводит к закономерной механической их элиминации из кровотока в синусоидах селезенки путем захвата макрофагами. Таким образом, в организме поддерживается постоянный баланс между поступлением новых эритроцитов в кровоток в виде ретикулоцитов и удалением старых — микросфероцитов.
Увеличение количества эритроцитов в крови называется эритроцитозом, уменьшение — эритроцитопенией. Показатели иногда не коррелируют с концентрацией гемоглобина при изменении размеров эритроцитов и среднего содержания в них гемоглобина.
Гемоглобин (hemoglobin, Hb, г/л) — это концентрация гемоглобина в цельной крови.
Нормальные значения гемоглобина:
мужчины — 130–175 г/л;
женщины — 120–155 г/л.
Существенный недостаток метода оценки концентрации гемоглобина заключается в его зависимости не только от количества эритроцитов и содержания
28
Больше книг на канале Медицинские книги t.me/medknigi
гемоглобина в них, но и более чем на 50% от количества жидкости (плазмы). Кроме того, выраженное нарушение водно-солевого обмена может привести к ложным лабораторным отклонениям в анализе содержания гемоглобина. Повышение концентрации гемоглобина выше нормы характерно для курильщиков, профессиональных спортсменов, жителей высокогорья. Обезвоживание (диарея, ожоговая болезнь, потеря жидкости с потом при тяжелой физической нагрузке, перегревании, употреблении мочегонных средств и др.) часто проявляется эритроцитозом — повышением концентрации гемоглобина. Например, до и после тяжелой физической нагрузки в связи с потерей жидкости концентрация гемоглобина может изменяться на 10 г/л и более. При концентрации гемоглобина в крови выше 185 г/л у мужчин и 165 г/л у женщин необходима обязательная консультация гематолога для исключения истинной полицитемии. Другая наиболее частая патология, которая может стать причиной повышения концентрации гемоглобина, — это сердечно-легочные заболевания, болезни почек, онкологические заболевания, т.е. процессы, приводящие к гипоксии ткани почек и повышенной выработке эндогенного ЭПО.
Снижение концентрации гемоглобина до менее 130 г/л у мужчин и 120 г/л у женщин (110 г/л у беременных, 100 г/л у родильниц) служит основным признаком анемии. Обычно с концентрацией гемоглобина связывают тяжесть анемии. Однако существует множество состояний, при которых концентрация гемоглобина не является определяющей в постановке диагноза анемии, например гемодилюция (сердечная, почечная недостаточность, сопровождающаяся нарушением выделительной функции почек, II и III триместры беременности) и гиподинамия, связанная с длительным постельным режимом. При избыточном попадании жидкости в организм (обычно при интенсивной инфузионной терапии), как правило, имеет место снижение концентрации гемоглобина вплоть до показателей, соответствующих тяжелой анемии.
Гематокрит (hematocrit, Нt, %) представляет собой долю общего объема крови, приходящуюся на форменные элементы крови. Нормальные значения:
мужчины — 40–52 %;
женщины — 36–48 %.
Таким образом, становится понятно, что кровь в среднем на 40–50 % состоит из форменных элементов (эритроцитов, лейкоцитов, тромбоцитов) и на 50–60 % — из жидкой части (плазмы). Гематокрит отражает главным образом соотношение объема эритроцитов и объема плазмы крови, т. к. эритроциты составляют подавляющий (99,9 %) объем форменных элементов крови. Гематокрит повышается при обезвоживании организма, вторичных эритроцитозах, эритремии и понижается у больных с анемией или при анасарке.
29
Больше книг на канале Медицинские книги t.me/medknigi
Среднее содержание гемоглобина в отдельном эритроците (mean corpuscular hemoglobin, MCH, пг) в абсолютных единицах в норме составляет 27–32 пг. MCH — более объективный показатель, чем цветовой, не отражающий синтеза гемоглобина и его содержание в эритроците; он во многом зависит от объема клетки. Это наиболее значимый показатель, который характеризует процесс гемоглобинообразования в костном мозге. По показателю MCH в настоящее время проводится первичная морфологическая классификация анемий, выделяют гипо-, нормо-, гиперхромные анемии, что позволяет с большой точностью определить ведущий патогенетический фактор, приводящий к развитию анемии. Гипохромные анемии отражают нарушение гемоглобинообразования, нормохромные — связаны с уменьшением количества эритроцитов, гиперхромные — с нарушением деления клеток в костном мозге.
Средний объем эритроцита (mean cell volume, MCV) измеряется в кубических микрометрах (мкм3) или фентолитрах (фл); норма — 80– 100 фл. В анализах изменение объема эритроцитов описывается как микроцитоз, нормоцитоз, макроцитоз. MCV — показатель, используемый для оценки полноценности созревания циркулирующих эритроцитов. Микроцитоз — это уменьшение объема циркулирующих эритроцитов, характерен для железодефицитных анемий, служит первым признаком латентного дефицита железа при нормальных показателях гемоглобина, может иметь отношение к наследственным гемолитическим анемиям, связанным с количественными гемоглобинопатиями, и к дефициту витамина В6. Макроцитоз характерен для гиперхромных мегалобластных анемий при дефиците витамина В12, фолиевой кислоты, при миелодиспластическом синдроме, других состояниях, связанных с нарушением кроветворения при патологии костного мозга.
Средняя концентрация гемоглобина в эритроците (mean cell hemoglobin concentration, MCHC, г/л); норма — 300–350 г/л. MCHC отражает степень насыщения эритроцита гемоглобином. Изменение MCHC наблюдается при заболеваниях с нарушением (понижением) синтеза гемоглобина. Однако это самый стабильный гематологический показатель, т.к. при делении клеток именно концентрация гемоглобина в клетке служит пусковым и лимитирующим событием, поэтому этот параметр используется как индикатор ошибки прибора или ошибки, допущенной при подготовке пробы к исследованию, что позволяет исключить большое количество неточностей, связанных с определением гемоглобина, гематокрита, MCV. Однако этот признак не имеет широкого клинического применения. Характерно его снижение при железодефицитной анемии.
Ширина распределения эритроцитов по объему (red cells distribution width, RDW, %) — показатель гетерогенности эритроцитов (анизо-
30
Больше книг на канале Медицинские книги t.me/medknigi
