
5 курс / Инфекционные болезни / Доп. материалы / Хоффман,_Кампс_Лечение_ВИЧ_инфекции,_2009
.pdf
LTNP |
– Long-Term Non-Progressor – длительные непрогрессоры |
LTR |
– Long Terminal Repeats – длинные концевые повторы |
MCV |
– mean corpuscular volume of erythrocytes – средний объем эритроцита |
MDC |
– macrophage-derived chemokine – хемокин, выделяемый макрофагами |
MDR |
– Multi-Drug Resistant – резистентный ко многим лекарственным препаратам |
MHA-TP |
– Microhemagglutination assay for antibodies to Treponema pallidum – реакция микрогемагглютинации |
|
для выявления антител к Treponema pallidum |
MHC |
– Major Histocompatibility Complex – главный комплекс гистосовместимости |
MIP |
– Macrophage Inflammatory Protein – макрофагальный белок воспаления |
NASBA |
– Nucleic Acid Sequence Based Amplification – изотермальная реакция транскрипционно опосредован- |
|
ной амплификации последовательностей нуклеиновой кислоты |
NCEP |
– National Cholesterol Education Program – Национальная образовательная программа по холесте- |
|
рину (США) |
NCI |
– National Сancer Institute (U.S.) – Национальный онкологический институт (США) |
NF-κB |
– nuclear factor kappa-light-chain-enhancer of activated B cells – ядерный фактор каппа-В; дословно |
|
«ядерный фактор, усилитель легких цепей каппа активированных В-клеток» |
NHLBI |
– National Heart, Lung, and Blood Institute – Национальный институт сердца, легких и крови |
NIAID |
– National Institute of Allergy and Infectious Diseases (U.S.) – Национальный институт аллергии и ин- |
|
фекционных болезней (США) |
NIH |
– National Institute of Health (U.S.) – Национальный институт здоровья (США) |
NYSDOH |
– New York State Department of Health – Департамент здравоохранения штата Нью-Йорк |
PACTG |
– Pediatric AIDS Clinical Trials Group – Объединение медицинских учреждений, проводящих клиниче- |
|
ские исследования в области СПИДа у детей |
PD-1 |
– Programmed death 1 – рецептор программируемой смерти 1 |
PD-1L |
– Programmed death 1 ligand – лиганд рецептора программируемой смерти 1 |
PENTA |
– Pediatric European Network for Treatment of AIDS – Европейская сеть по лечению СПИДа у детей |
PHS |
– Public Health Services (U.S.) – Государственная служба здравоохранения (США) |
PPARγ |
– Peroxisome Proliferator Activated Receptor γ – рецептор-γ, активируемый пролифераторами перок- |
|
сисом |
PSA |
– Prostate–specific antigen – простатспецифический антиген |
RANTES |
– regulated upon activation T cell expressed and secreted – регулируемый процессами активации, экс- |
|
прессируемый и секретируемый нормальными T-лимфоцитами гликопротеин |
RPR |
– Rapid Plasma Reagin – экспресс-тест для выявления неспецифических реагиновых антител в плазме |
|
(к кардиолипиновому антигену) |
RRE |
– rev response elements – Rev-чувствительные регуляторные элементы |
sCD4 |
– soluble CD4 – свободные (растворимые) рецепторы CD4 |
SCID |
– severe combined immunodeficiency – тяжелый комбинированный иммунодефицит |
SDF-1 |
– stromal cell-derived factor-1 – фактор, выделенный из стромальных клеток, 1 |
SIV |
– Simian Immunodeficiency Virus – вирус иммунодефицита обезьян (ВИО) |
SREBP-1c |
– sterol regulatory element binding protein 1c – белок 1c, связывающийся со стероид-чувствительными |
|
регуляторными элементами |
TAR |
– transactivation-response elements – трансактивируемые регуляторные элементы |
TCR |
– T cell receptor – Т-клеточный рецептор |
TPPA |
– Treponema pallidum particle agglutination – реакция агглютинации искусственных частиц для вы- |
|
явления антител к Treponema pallidum |
UNAIDS |
– Joint United Nations Programme on HIV/AIDS – Объединенная программа Организации Объединен- |
|
ных Наций по ВИЧ/СПИДу (ЮНЭЙДС) |
VDRL Venerial Disease Research Laboratory – Тест для выявления неспецифических реагиновых антител к кар-
|
диолипиновому антигену |
XR |
– Extended release – замедленное высвобождение; препараты пролонгированного действия |
АИН |
– анальная интраэпителиальная неоплазия |
АМК |
– азот мочевины крови |
АПК |
– антигенпредставляющая клетка |
АПФ |
– ангиотензин-превращающий фермент |
АРВ |
– антиретровирусный |
АРТ |
– антиретровирусная терапия |
БАЛ |
– бронхоальвеолярный лаваж |
ВААРТ |
– высокоактивная антиретровирусная терапия |
ВГВ |
– вирус гепатита В |
ВГС |
– вирус гепатита С |
ВГЧ-8 |
– вирус герпеса человека 8-го типа |
ВИК |
– вирус иммунодефицита кошек |
ВИО |
– вирус иммунодефицита обезьян |
ВИЧ |
– вирус иммунодефицита человека |
ВИЧ-АН |
– ВИЧ-ассоциированная нефропатия |
ВИЧ-Э |
– ВИЧ-энцефалопатия |
20

ВКЛ |
– волосатоклеточная лейкоплакия |
ВЛГ |
– венерическая лимфогранулема |
ВМИ |
– внутриматочная инсеминация |
ВМС |
– внутриматочное средство |
ВН |
– вирусная нагрузка |
ВПГ |
– вирус простого герпеса |
ВПЧ |
– вирус папилломы человека |
ВСВИС |
– воспалительный синдром восстановления иммунной системы |
ВЭБ |
– вирус Эпштейна-Барр |
Г-6-ФД |
– глюкозо-6-фосфат-дегидрогеназа |
ГАК |
– газы артериальной крови |
ГГТ |
– гамма-глутамилтрансаминаза |
ГД |
– гемодиализ |
ГКС |
– глюкокортикостероиды |
Г-КСФ |
– гранулоцитарный колониестимулирующий фактор |
ГМ-КСФ |
– гранулоцитарно-макрофагальный колониестимулирующий фактор |
ГН |
– гломерулонефрит |
ГОМК |
– гамма-оксимасляная кислота (оксибутират) |
ГСПГ |
– глобулин, связывающий половые гормоны |
ГУС |
– гемолитико-уремический синдром |
ДГОДГ |
– дигидрооротатдегидрогеназа |
ДГЭА-С |
– дегидроэпиандростерон-сульфат |
ДД– дифференциальная диагностика
ДК |
– дендритная клетка |
ДКП |
– доконтактная профилактика |
ДНК |
– дезоксирибонуклеиновая кислота |
ДЭРА |
– двухэнергетическая рентгеновская абсорбциометрия |
ЖКТ |
– желудочно-кишечный тракт |
ЗППП |
– заболевания, передающиеся половым путем |
ИАП-1 |
– ингибитор активатора плазминогена 1-го типа |
ИБС |
– ишемическая болезнь сердца |
ИВЛ |
– искусственная вентиляция легких |
ИЛ |
– интерлейкин |
ИМТ |
– индекс массы тела |
ИП |
– ингибиторы протеазы |
ИППП |
– инфекции, передающиеся половым путем |
ИТП |
– идиопатическая тромбоцитопеническая пурпура |
КТ |
– компьютерная томография |
КУБ |
– кислотоустойчивые бактерии |
ЛГ |
– лютеинизирующий гормон |
ЛДГ |
– лактатдегидрогеназа |
ЛИП |
– лимфоцитарная интерстициальная пневмония |
ЛПВП |
– липопротеины высокой плотности |
ЛПНП |
– липопротеины низкой плотности |
ЛСД |
– диэтиламид лизергиновой кислоты |
ЛТБИ |
– латентная туберкулезная инфекция |
МАК |
– комплекс Mycobacterium avium-intracellulare |
МБТ |
– микобактерии туберкулеза |
МДМА |
– метилендиоксиметамфетамин |
МЕ |
– международная единица |
МКПК |
– мононуклеарные клетки периферической крови |
МЛУ |
– множественная лекарственная устойчивость |
МРАН |
– мутации резистентности к аналогам нуклеозидов/нуклеотидов |
МРАТ |
– мутации резистентности к аналогам тимидина |
МРИП |
– мутации резистентности к ингибиторам протеазы |
МРТ |
– магнитно-резонансная томография |
МСМ |
– мужчины, занимающиеся сексом с мужчинами |
мтДНК |
– митохондриальная ДНК |
МТК |
– мониторинг терапевтических концентраций (лекарственных препаратов) |
НАДH |
– восстановленный никотинамидадениндинуклеотид |
НИОТ |
– нуклеозидные ингибиторы обратной транскриптазы |
НК-клетки – натуральные (нормальные) киллеры |
|
ННИОТ |
– ненуклеозидные ингибиторы обратной транскриптазы |
НПТГ |
– неэффективность препаратов трех групп |
НХЛ |
– неходжкинская лимфома |
ОИ |
– оппортунистические инфекции |
21

ОПК |
– оптимально подобранная комбинация (антиретровирусных препаратов) |
ПВЛ |
– первичная выпотная лимфома (первичная лимфома полостей тела) |
ПИК |
– прединтеграционный комплекс |
ПИН |
– потребители инъекционных наркотиков |
ПИФ |
– прямая иммунофлуоресценция |
ПКП |
– постконтактная профилактика |
ПЛ ЦНС |
– первичная лимфома центральной нервной системы |
ПМЛ |
– прогрессирующая многоочаговая лейкоэнцефалопатия |
ПМР |
– передача ВИЧ от матери ребенку |
ПНП |
– полинейропатия |
ПП– пневмоцистная пневмония
ППМР |
– профилактика передачи ВИЧ от матери ребенку |
ПТТГ |
– пероральный тест на толерантность к глюкозе |
ПФП |
– показатели функции печени |
ПЦР |
– полимеразная цепная реакция |
РГЧ |
– реакция гиперчувствительности |
РНК |
– рибонуклеиновая кислота |
РПТГ |
– резистентность (вируса) к препаратам трех групп |
СДФ |
– сексуальная дисфункция |
СЖК |
– свободные жирные кислоты |
СИОЗС |
– селективные ингибиторы обратного захвата серотонина |
СК |
– саркома Капоши |
СКФ |
– скорость клубочковой фильтрации |
СМЖ |
– спинномозговая жидкость |
СПИД |
– синдром приобретенного иммунодефицита |
ТАП |
– тканевой активатор плазминогена |
ТГК |
– тетрагидроканнабинол |
ТК-2 |
– тимидинкиназа 2-го типа |
ТКИМ |
– толщина комплекса интима-медия |
ТКР |
– Т-клеточный рецептор |
ТТГ |
– тиреотропный гормон |
ТЭ |
– токсоплазменный энцефалит |
УЗИ |
– ультразвуковое исследование |
УФК |
– усилитель фармакокинетики |
ФАДH |
– восстановленный флавинадениндинуклеотид |
ФДК |
– фолликулярные дендритные клетки |
ФНОα |
– фактор некроза опухоли альфа |
ФСГ |
– фолликулостимулирующий гормон |
ХГЧ |
– хориогонадотропин человека |
ЦВК |
– центральный венозный катетер |
ЦМВ |
– цитомегаловирус, цитомегаловирусный |
ЦНС |
– центральная нервная система |
ЦТЛ |
– цитотоксические Т-лимфоциты |
ЩФ |
– щелочная фосфатаза |
ЭД |
– эректильная дисфункция |
ЭКО |
– экстракорпоральное оплодотворение |
Сокращения названий антиретровирусных препаратов содержатся в разделе 2 «Обзор антиретровирусных препаратов» главы 6 «АРТ в 2009 году».
22

Часть 1
БАЗОВЫЕ СВЕДЕНИЯ

1 Базовые сведения
1. Введение
Юрген Рокштро
Синдром приобретенного иммунодефицита (СПИД) впервые был описан и выделен как самостоятельная нозологическая форма еще в 1981 году. В первых публикациях сообщалось о необычном повышении заболеваемости саркомой Капоши (СК) и пневмоцистной пневмонией (ПП); в то время эти заболевания относились к редким. Оба заболевания встречались не только достаточно редко, но и были характерны для совершенно разных групп пациентов (так, саркомой Капоши в основном болели пожилые мужчины средиземноморского происхождения, а пневмоцистная пневмония развивалась у пациентов с лейкозом после интенсивной терапии), и появление этих заболеваний, свидетельствующих о тяжелом иммунодефицитном состоянии, у молодых людей, не входящих в соответствующие группы риска, наблюдалось впервые. Поскольку первые случаи новой болезни были выявлены среди мужчин, вступающих в половые сношения с мужчинами, эта группа населения была подвергнута осуждению, а заболевание стало символом недостойного поведения. Первоначально предполагалось наличие причинноследственной связи между заболеванием и особенностями образа жизни (поведенческими установками), однако в 1983 году была установлена истинная причина возникновения СПИДа — вирус иммунодефицита человека (ВИЧ).
В 1987 году первый антиретровирусный препарат — AZT (зидовудин, Ретровир®) — был одобрен для лечения ВИЧ-инфекции. Несмотря на то, что монотерапия AZT не обеспечивала длительную супрессию репликации ВИЧ, клинические и лабораторные проявления ВИЧ-инфек- ции на фоне приема AZT (в суточной дозе 1500 мг) на время уменьшались, а срок наступления стадии СПИДа немного отдалялся. То, что произошло в дальнейшем — уникально для всей истории медицины: за несколько лет после открытия ВИЧ-инфекция перешла из разряда безнадежных и смертельных в разряд хронических, поддающихся лечению заболеваний. Благодаря быстрому появлению новых классов антиретровирусных препаратов и внедрению концепции высокоактивной антиретровирусной терапии (сокращенно ВААРТ; в этой книге используется сокращение АРТ) появилась возможность добиваться длительной супрессии репликации вируса, тем самым предотвращая дальнейшее прогрессирование заболевания в течение всего времени, пока антиретровирусные препараты принимаются регулярно и переносятся пациентом. Долгосрочные токсические эффекты и формирование резистентности вируса заставляют исследователей разрабатывать новые препараты с иными механизмами действия или с улучшенными профилями резистентности. Одновременно упрощаются схемы приема препаратов и улучшается их переносимость. В 2009 году насчитывалось уже несколько схем АРТ с приемом 1–3 таблеток один раз в сутки.
Все эти достижения не уменьшают значимость возможных проблем, связанных с пожизненным приемом лекарственных препаратов, в частности, обусловленных необходимостью строгого соблюдения режима приема препаратов и долгосрочными токсическими эффектами. За 10 лет применения антиретровирусных препаратов проблемы, связанные с долгосрочными токсическими эффектами, изучены лишь частично. Необходимо по-прежнему принимать все меры, чтобы не допускать новых случаев инфицирования ВИЧ. Помимо дальнейшего улучшения АРТ и разработки новых лечебных стратегий, таких как полное уничтожение вируса, необходимо сосредоточить усилия на профилактике ВИЧ-инфекции для противодействия распространению заболевания.
Эпидемия ВИЧ-инфекции
В 1981 году в Morbidity and Mortality Weekly Report («Еженедельном бюллетене CDC по заболеваемости и смертности») и, позднее, в New England Journal of Medicine («Медицинском журнале Новой Англии») были опубликованы первые три клинических описания случаев СПИДа. В этих публикациях описывалась эпидемия внебольничной пневмоцистной пневмонии у ранее здоровых гомосексуальных мужчин, в большинстве случаев сопровождающаяся кандидозным
24

стоматитом, а также изъязвлениями в перианальной области, вызванными хронической генитальной герпетической инфекцией (Gottlieb, 1981a; Gottlieb, 1981b; Masur, 1981; Siegal, 1981). Немного позже, в июне 1982 года, CDC (Centers for Disease Control and Prevention, Центры по контролю и профилактике заболеваний) сообщили о трех случаях пневмоцистной пневмонии у больных гемофилией (CDC, 1982a). В том же году был описан случай криптоспоридиоза у больного гемофилией в штате Пенсильвания (Eyster, 1982) и случай появления клинических симптомов СПИДа у ребенка после переливания крови (CDC, 1982b). После регистрации случаев СПИДа среди больных гемофилией было выдвинуто предположение об инфекционной природе этого заболевания (Marx, 1982). В частности, сходство групп риска по развитию СПИДа и гепатита B легло в основу гипотезы о вирусной природе СПИДа.
Исследования случаев СПИДа в разных группах риска быстро выявили несколько общих характеристик: по сравнению со здоровыми лицами, у всех больных СПИДом обнаруживалось сниженное количество Т-лимфоцитов, несущих рецептор CD4 (лимфоцитов CD4). Кроме того, наблюдалось относительное и абсолютное увеличение количества Т-лимфоцитов, несущих рецептор CD8, и уменьшение пролиферативной активности лимфоцитов при их стимуляции митогенами (Gottlieb, 1981; Masur, 1981; Siegal, 1981; Mildvan, 1982; Stahl, 1982). Вскоре выяснилось, что появление клинических симптомов СПИДа не было обязательным условием для развития иммунодефицита. Случаи нарушения клеточного звена иммунитета, сопровождающееся только генерализованной лимфаденопатией (без характерных симптомов других заболеваний), уже были раньше описаны у мужчин, вступающих половые сношения с мужчинами (Kornfeld, 1982; Stahl, 1982). В январе 1983 года были описаны два случая лимфаденопатии у больных гемофилией; в обоих случаях было выявлено выраженное нарушение функции клеточного звена иммунитета (Ragni, 1983). На основании этих сообщений было сделано два предположения: 1) лимфаденопатия и наблюдаемые нарушения клеточного иммунитета, возможно, предваряют наступление стадии СПИДа, и 2) инфекционный возбудитель СПИДа, возможно, способен передаваться через кровь и ее продукты. Впоследствии появились многочисленные публикации данных исследований нарушений клеточного иммунитета у больных гемофилией. Наиболее важным открытием было обнаружение снижения отношения CD4/CD8 в результате относительного и (или) абсолютного уменьшения количества лимфоцитов CD4 в сочетании с увеличением количества лимфоцитов CD8. Нормальные показатели субпопуляций лимфоцитов обнаруживались только у пациентов, получавших препараты факторов свертывания в небольшом количестве, и у пациентов, препараты факторов свертывания для которых были получены из пулов плазмы, взятой у небольшого количества доноров (Luban, 1983; Rasi, 1984).
Выдвигались разные гипотезы для объяснения выявленных нарушений иммунитета у больных гемофилией. В частности, их пытались объяснить хронической антигенной стимуляцией, обусловленной заместительным введением факторов свертывания. Другие специалисты считали эту гипотезу маловероятной, аргументируя это тем, что до появления СПИДа риск развития инфекционных заболеваний у больных гемофилией был сопоставим с другими группами населения (за исключением вирусных инфекций, в частности, гепатита В и гепатита ни-А-ни-В, передающихся с кровью и ее продуктами). В целом, в то время специалисты не предполагали, что заместительная терапия факторами свертывания может играть роль в развитии СПИДа (Anonymous, 1983; Goldsmith, 1983). Развитие СПИДа, в частности, у мужчин, вступающих в половые сношения с мужчинами, пытались объяснить цитомегаловирусной инфекцией, употреблением внутривенных наркотиков, вдыханием амилнитрита (попперсов), воздействием чужеродных белков (сперматозоидов) (Essex, 1997).
В 1983 году разными группами специалистов была выдвинута гипотеза о том, что СПИД может вызываться вариантом Т-лимфотропного ретровируса (HTLV-I), который был открыт в 1980 году группой ученых под руководством Роберта Галло (Essex, 1983; Gallo, 1983). В пользу этой гипотезы было выдвинуто несколько аргументов. Во-первых, в то время HTLV-I был единственным известным вирусом, способным инфицировать человеческие лимфоциты CD4 (Poiesz, 1980). Во-вторых, пути передачи HTLV-I совпадали с путями передачи предполагаемого инфекционного агента, вызывающего СПИД: половой путь передачи, парентеральный путь передачи (с кровью и ее продуктами) и перинатальный путь передачи (Essex, 1982).
25
1 1. Введение

1 Базовые сведения
Первые эксперименты по выделению HTLV-I или -II были лишь частично успешными. Хотя у небольшой группы больных СПИДом были обнаружены антитела, перекрестно реагирующие с геномными последовательностями вирусов HTLV, в целом реакционная способность сыворотки была низкой, и указывала на возможное наличие сопутствующей инфекции вирусом HTLV. Полученные результаты позволили сделать предположение о том, что СПИД вызывает вирус, геном которого в большей степени отличается от генома HTLV-I и -II, что объясняет слабую реакционную способность сыворотки. Действительно, вскоре был открыт вирус HTLVIII, впоследствии названный вирусом иммунодефицита человека I типа (ВИЧ-1) — вирус, который вызывает СПИД (Barré-Sinoussi, 1983; Popovic, 1984). В 2008 году французские ученые Люк Монтанье и Франсуаза Барре-Синусси получили Нобелевскую премию в области медицины за открытие ВИЧ-1.
Пути передачи
Основные пути передачи ВИЧ:
1.половое сношение без презерватива с ВИЧ-инфицированным (особенно в случае определяемого уровня РНК ВИЧ);
2.использование общих принадлежностей для инъекций, особенно среди потребителей инъекционных наркотиков;
3.вертикальный путь передачи ВИЧ от ВИЧ-инфицированной матери ребенку (во время беременности, родов или после родов, через грудное молоко).
Все остальные пути передачи (если рассматривать основную массу случаев заражения ВИЧинфекцией) встречаются значительно реже. Среди них следует отметить заражение ВИЧ через переливания крови или ее продуктов в странах, где не введена обязательная проверка всех образцов донорской крови на ВИЧ.
Исключительно редки случаи заражения при попадании инфицированной крови на открытую рану или на слизистую оболочку, а также при укусе (Bartholomew, 2008). Недавно сообщалось о трех случаях передачи вируса от инфицированных матерей новорожденным, предположительно, через пережеванную для малышей пищу (Gaur, 2008). Однако такие способы передачи инфекции носят казуистический характер. Данные крупных регистров, в частности, регистра CDC, которые анализировались на предмет выявления других способов передачи ВИЧ, свидетельствуют о том, что ВИЧ не передается при ежедневных бытовых контактах, например, при совместном использовании ванной комнаты и туалета или при питье из одной чашки. В медицинских учреждениях не было зарегистрировано ни одного случая заражения медработника после попадания слюны, мочи или крови ВИЧ-инфицированного пациента на неповрежденную кожу (Henderson, 1990).
Факторы риска
Половые контакты
Среди всех возможных способов передачи ВИЧ половой контакт остается на первом месте. Предпосылкой для передачи ВИЧ при половом сношении служит непосредственный контакт с выделениями (биологическими жидкостями), содержащими вирус. Наиболее высокие концентрации вирусных частиц обнаруживаются в крови и семенной жидкости. По результатам проведенного в Бонне исследования, в котором изучалась передача ВИЧ при гетеросексуальных половых контактах, частота сероконверсии у половых партнерш ВИЧ-положительных больных гемофилией мужчин составляла 10% (Rockstroh, 1995). Риск заражения партнерши при половом контакте существенно увеличивался, если у ее партнера был выраженный иммунодефицит или симптоматическая стадия ВИЧ-инфекции. Важно отметить, что точный расчет вероятности заражения после полового контакта с ВИЧ-инфицированным партнером или партнершей невозможен. На риск заражения влияют множество факторов, которые сложно учитывать, в том числе особенности полового контакта, наличие других передающихся половым путем заболе-
26

ваний, наличие повреждений кожи, обрезанность партнера, повреждение слизистых оболочек во время полового контакта. Усредненные величины риска, соответствующие различным видам половых контактов, представлены в таблице 1.1.
Зависимость величины риска заражения от уровня вирусной нагрузки ВИЧ имеет важное эпидемиологическое значение. В ситуациях, когда в течение нескольких дней или недель между многими людьми происходит обмен биологическими жидкостями, такими как кровь или сперма, высока вероятность того, что в числе этих людей окажется недавно инфицированный человек, риск заражения от которого очень велик, поскольку промежуток времени от момента инфицирования до момента накопления количества антител к ВИЧ выше порога обнаружения характеризуется высоким риском передачи инфекции. Аналогично, высока вероятность передачи инфекции другому человеку в промежутке между инфицированием и моментом обнаружения антител. Высоким риском передачи инфекции также характеризуются поздние стадии заболевания, когда течение ВИЧ-инфекции прогрессирует, и вирусная нагрузка вновь возрастает до высоких значений, когда количество лимфоцитов CD4 опускается до уровня ниже 200 мкл-1 или наступает стадия СПИДа. Заболевания и инфекции, передающиеся половым путем, разрушают физиологический защитный барьер кожи и слизистых и повышают риск передачи ВИЧ. Особенно ярко это проявляется на эндемичных по ВИЧ-инфекции территориях с высокой распространенностью других передающихся половым путем заболеваний, из которых генитальный герпес, по данным наблюдений, играет наиболее важную роль в повышении риска передачи ВИЧ (Mahiane, 2009).
Таблица 1.1. Вероятность заражения ВИЧ. (С изменениями, внесенными согласно рекомендациям по клиническому ведению и лечению ВИЧ-инфицированных взрослых, составленных Европейским клиническим обществом по борьбе со СПИДом (EACS). HIV Med 2008 Feb; 9(2):65–71.)*
Тип полового контакта / партнер |
Вероятность заражения |
|
при однократном контакте |
||
|
||
|
|
|
Риск заражения принимающего партнера при незащищенном |
0,82% (95% ДИ: 0,24–2,76) |
|
анальном половом акте с ВИЧ-инфицированным |
Диапазон: 0,1–7,5% |
|
|
|
|
Риск заражения принимающего партнера при незащищенном |
0,27% (95% ДИ: 0,06–0,49) |
|
анальном половом акте с партнером, чей ВИЧ-статус неизвестен |
||
|
||
Риск заражения вводящего партнера при незащищенном |
0,06% (95% ДИ: 0,02–0,19) |
|
анальном половом акте с партнером, чей ВИЧ-статус неизвестен |
||
|
||
|
|
|
Риск заражения партнерши при незащищенном вагинальном |
0,05–0,15% |
|
половом акте |
||
|
||
|
|
|
Риск заражения партнера при незащищенном вагинальном |
0,03–5,6% |
|
половом акте |
||
|
||
|
|
|
|
Вероятность неизвестна, однако сообщалось |
|
Оральный секс |
о случаях заражения, в частности после по- |
|
|
падания спермы в рот (Lifson, 1990) |
Примечание: 95% ДИ = доверительный интервал (по результатам крупного исследования сероконверсии ВИЧ, проведенного в США (US HIV seroconverter Study) (Vittinghoff, 1999))
Поскольку очевидно, что вероятность заражения при незащищенном половом контакте с ВИЧинфицированным в значительной степени определяется уровнем РНК ВИЧ, недавно состоялся спор о безопасности незащищенных половых контактов, в котором отстаивались крайне противоположные точки зрения. Швейцарская комиссия по вопросам СПИДа (Eidgenössische Kommission für AIDS-Fragen, EKAF) предложила считать ничтожно малым риск заражения ВИЧ через половые контакты с ВИЧ-инфицированными, которые получают АРТ и у которых уровень РНК ВИЧ в плазме крови в течение 6 месяцев сохраняется ниже порога определения, если они строго соблюдают режим приема препаратов, регулярно проходят медицинские осмотры и у них отсутствуют любые симптомы других заболеваний, передающихся половым путем, и разрешить им вступать в незащищенные половые контакты (Vernazza, 2008). По мнению EKAF, эта рекомендация снизит страх перед передачей ВИЧ при половых контактах и позволит вести нормальную половую жизнь как ВИЧ-инфицированным, так и не инфицирован-
27
1 1. Введение

1 Базовые сведения
ным ВИЧ людям. Позиция EKAF не была поддержана всеми экспертами по ВИЧ. Недавно поступило сенсационное сообщение из Франкфурта (Stürmer, 2008) о случае передачи ВИЧ несмотря на уровень вирусной нагрузки ниже порога определения и эффективную АРТ (см. также главу 29 «Постконтактная профилактика»).
Использование общих принадлежностей для инъекций
Использование общих принадлежностей для инъекций — наиболее важный путь передачи ВИЧ среди потребителей инъекционных наркотиков. На принадлежностях остается достаточно большое количество крови, которым обмениваются ПИН во время введения наркотиков, поэтому этот путь передачи характеризуется высоким риском заражения ВИЧ. Правильность расположения иглы в вене проверяют оттягиванием поршня; если игла попала в вену, то в шприц поступает кровь. При этом формируется «резервуар» с инфицированной кровью, через который происходит передача ВИЧ. Благодаря программам обмена игл, установке автоматов для продажи игл, программам замещающей терапии метадоном и многим другим социальным программам и мерам профилактики частота передачи ВИЧ в странах Западной Европы существенно снизилась. В странах Восточной Европы, в которых потребление инъекционных наркотиков относится к уголовным правонарушениям и не принимаются меры по обеспечению ПИН чистыми иглами, наблюдается постоянный и стабильный рост количества случаев передачи ВИЧ. Остается только надеяться, что успех профилактических программ, проводящихся в странах Западной Европы, будет способствовать распространению более либерального отношения к проблемам ПИН и внедрению эффективных профилактических программ в странах Восточной Европы.
Вертикальная передача ВИЧ
Вероятность рождения ВИЧ-1-инфицированного ребенка у ВИЧ-1-инфицированной матери при отсутствии профилактических мер составляет до 40%. Вирусная нагрузка у матери на момент родов — наиболее важный фактор риска передачи ВИЧ. С 1995 года частота передачи ВИЧ-1 от матери ребенку снизилась до 1–2%. Такая низкая частота передачи ВИЧ была достигнута с помощью проведения антиретровирусной терапии беременным и профилактических мероприятий, в том числе выполнения планового кесарева сечения до начала родовой деятельности, проведения постконтактной химиопрофилактики антиретровирусными препаратами новорожденным и использования заменителей грудного молока при полном отказе от грудного вскармливания. Более подробно эта тема освещена в главе «Беременность и ВИЧ-инфекция», а также в рекомендациях по клиническому ведению и лечению ВИЧ-инфицированных взрослых, составленных Европейским клиническим обществом по борьбе со СПИДом (EACS) (HIV Med 2008 Feb; 9(2):65–71).
Передача ВИЧ через кровь
Количество случаев заражения ВИЧ через переливания крови и ее продуктов в значительной степени уменьшилось по всему миру, однако риск заражения этим путем еще сохраняется. В Германии кровь и ее продукты расцениваются как полностью безопасные. С 1985 года вся донорская кровь проходит тестирование на антитела к ВИЧ-1, а с 1989 года также на антитела к ВИЧ-2. В течение последних нескольких лет донорская кровь дополнительно тестируется методом ПЦР, чтобы выявить доноров, находящихся в периоде «окна», когда иммуноферментный анализ на антитела (ELISA) еще дает отрицательный результат. Лица, чей образ жизни связан с повышенным риском заражения ВИЧ, в том числе активные потребители инъекционных наркотиков, лица, вступающие в опасные половые контакты, а также иммигранты из стран с высокой распространенностью ВИЧ-инфекции, не допускаются к сдаче крови.
Заражение ВИЧ на рабочем месте
В целом риск заражения ВИЧ после укола иглой оценивается приблизительно в 0,3%. Риск заражения ВИЧ существенно выше при уколе полой иглой (например, иглой, использующейся для забора крови), чем при уколе хирургической иглой. Подробные сведения о постконтактной
28
профилактике (ПКП) содержатся в соответствующей главе этой книги. Напротив, риск передачи ВИЧ от ВИЧ-инфицированного медработника пациенту крайне низкий. В 1993 году 19 036 пациентов, лечившихся у 57 ВИЧ-инфицированных врачей, стоматологов и студентов медицинских учебных заведений, были проверены на ВИЧ (CDC, 1993a). Было выявлено 92 ВИЧположительных пациента, но во всех случаях заражение произошло не от медицинского работника.
Необычные пути передачи
Вообще говоря, передача ВИЧ при повседневных бытовых контактах крайне маловероятна. Важно не допускать попадания крови ВИЧ-инфицированного на поврежденные участки кожи и слизистых. По этой причине нельзя пользоваться общими бритвенными лезвиями и зубными щетками. Использованные канюли или иглы следует помещать в специальный контейнер для острых инструментов и не закрывать их снова пластмассовым колпачком.
Насекомые
Результаты всех исследований, в которых изучалась возможность передачи ВИЧ через насекомых, были однозначными — это невозможно. Следует подчеркнуть, что результаты исследований в Африке, на территориях с высокой распространенностью СПИДа и большими популяциями насекомых, гипотезу о возможности передачи ВИЧ насекомыми также не подтверждают (Castro, 1988).
Естественное течение ВИЧ-инфекции
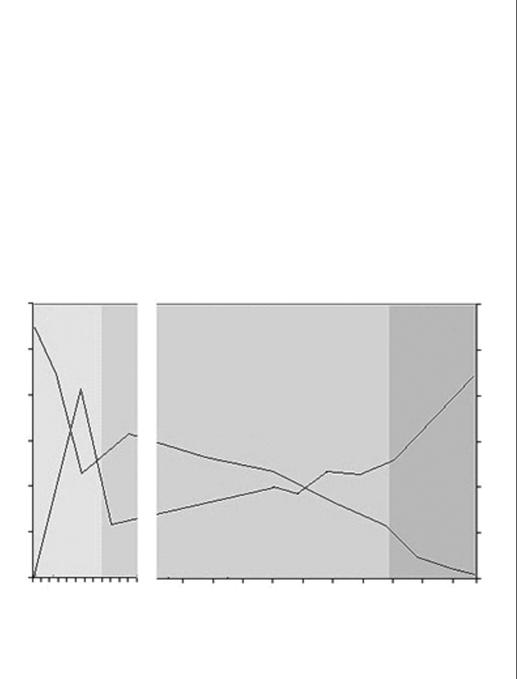
Естественное течение ВИЧ-инфекции — в отсутствие антиретровирусной терапии — показано на рис. 1.1. Вскоре после инфицирования у некоторых пациентов развивается так называемый острый ретровирусный синдром. Для этого синдрома наиболее характерны лимфаденопатия, лихорадка, макулопапулезная сыпь и миалгии. Как правило, длительность клинических проявлений не превышает четырех недель (см. главу 5 «Острая стадия ВИЧ-инфекции»).
|
1200 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Острая |
|
|
|
|
|
|
|
|
Хроническая фаза |
|
|
|
|
|
|
СПИД |
|
|
|
|
|
|
|
|||||||||
|
|
|
фаза |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
мкл-1 |
1000 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
107 |
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
лимфоцитовКоличествоCD4, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
800 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
106 |
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
копий/мл |
|
|
|
600 |
|
|
|
|
|
|
|
|
|
Лимфоциты CD4 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
нагрузка,Вирусная |
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
105 |
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
104 |
|
||||
|
400 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
Вирусная нагрузка |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
200 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
103 |
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
102 |
|
||||
|
|
|
|
6 |
|
Недели |
12 |
|
1 |
|
2 |
|
3 |
|
4 |
|
5 |
|
6 |
|
7 |
|
8 |
|
9 |
|
10 |
|
11 |
|
12 |
|
|
|
|
|
|
||||||||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Годы |
|
|
|
|
|
|
|
|
|
|
|
|
|
||
Рис. 1.1. Естественное течение ВИЧ-1-инфекции
29
1 1. Введение
