
- •ПРЕДИСЛОВИЕ
- •Глава 1. Организация службы инфекционной помощи в России
- •Глава 2. Инфекционные болезни. Заболеваемость и смертность
- •Глава 3. Вакцинопрофилактика инфекционных болезней. Календарь прививок
- •Глава 4. Последипломное образование по специальности «Инфекционные болезни»
- •РАЗДЕЛ I. МЕТОДЫ ДИАГНОСТИКИ
- •Глава 5. Клинические методы
- •Глава 6. Лабораторные методы
- •Приложения к главе 6. Лабораторные методы
- •Клинический анализ крови
- •Цель
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Факторы, влияющие на результат
- •Осложнения
- •Клинический анализ мочи
- •Цель
- •Показания
- •Подготовка к исследованию
- •Методика исследования
- •Факторы, влияющие на результат
- •Биохимический анализ крови
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Факторы, влияющие на результат
- •Осложнения
- •Анализ желчи
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Осложнения
- •Альтернативные методы
- •Клинический анализ кала
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Оценка копрограммы при протозоозах, гельминтозах, микозах
- •Факторы, влияющие на результат
- •Исследование спинномозговой жидкости
- •Методы исследования
- •Осложнения при Люмбальной пункции
- •Взятие спинномозговой жидкости для исследования
- •Визуальная оценка спинномозговой жидкости
- •Биохимическое исследование спинномозговой жидкости
- •Микробиологические методы*
- •Иммунологические методы*
- •Полимеразная цепная реакция*
- •Глава 7. Инструментальные методы
- •Электрокардиография
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Осложнения
- •Рентгенография
- •Цели
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Альтернативные методы
- •Электроэнцефалография
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Факторы, влияющие на результат
- •Осложнения
- •Электронейромиография
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Осложнения
- •Альтернативные методы
- •Компьютерная томография
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Осложнения
- •Альтернативные методы
- •Магнитно-резонансная томография
- •Цель
- •Показания
- •Абсолютные противопоказания
- •Относительные противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Осложнения
- •Альтернативные методы
- •Ультразвуковая диагностика. Эхокардиография
- •Цель
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •10. Осложнения
- •12. Альтернативные методы
- •Эзофагогастродуоденоскопия
- •Цели
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Оценка результата
- •Осложнения
- •Альтернативные методы
- •Ректороманоскопия, колоноскопия
- •Цели
- •Показания
- •Противопоказания
- •Подготовка к исследованию
- •Методика исследования
- •Интерпретация результатов
- •Осложнения
- •Альтернативные методы
- •Глава 8. Немедикаментозные методы лечения инфекционных болезней
- •Режим
- •Диетотерапия
- •Физиотерапия
- •Санаторно-курортное лечение
- •Глава 9. Фармакотерапия
- •9.1. АНТИБАКТЕРИАЛЬНЫЕ ПРЕПАРАТЫ. ЭТИОТРОПНАЯ ТЕРАПИЯ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ
- •9.2. ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКИЕ БАКТЕРИОФАГИ КАК СРЕДСТВО АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ
- •9.3. ПРОТИВОГРИБКОВЫЕ ПРЕПАРАТЫ
- •9.4. ПРОТИВОВИРУСНЫЕ ПРЕПАРАТЫ
- •9.5. ПРОТИВОПАРАЗИТАРНЫЕ ПРЕПАРАТЫ
- •9.6. ЛЕКАРСТВЕННЫЕ ВЗАИМОДЕЙСТВИЯ
- •9.7. БИОДОСТУПНОСТЬ ВОЗБУДИТЕЛЯ
- •9.8. МЕХАНИЗМЫ РЕЗИСТЕНТНОСТИ К АНТИБАКТЕРИАЛЬНЫМ ПРЕПАРАТАМ
- •9.9. ИММУНОТЕРАПИЯ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
- •9.10. ПОБОЧНОЕ ДЕЙСТВИЕ АНТИМИКРОБНЫХ ПРЕПАРАТОВ
- •Глава 11. Катарально-респираторный синдром
- •Глава 12. Экзантемы, энантемы, первичный аффект
- •Глава 13. Лимфаденопатия
- •Глава 14. Синдром желтухи
- •Глава 15. Синдром поражения желудочно-кишечного тракта при инфекционных болезнях
- •Глава 16. Гепатолиенальный синдром
- •Глава 17. Поражение почек при инфекционных болезнях
- •Глава 18. Поражение центральной нервной системы при инфекционных болезнях
- •Глава 19. Поражение периферической нервной системы при инфекционных болезнях
- •Диагностика
- •Лечение
- •20.1. САЛЬМОНЕЛЛЕЗЫ
- •20.2. ШИГЕЛЛЕЗ
- •20.3. ЭШЕРИХИОЗЫ
- •20.4. ПИЩЕВЫЕ ТОКСИКОИНФЕКЦИИ
- •20.5. ХОЛЕРА
- •20.6. ЗАБОЛЕВАНИЯ, ВЫЗЫВАЕМЫЕ НАГ-ВИБРИОНАМИ
- •20.7. ИЕРСИНИОЗЫ
- •20.8. КАМПИЛОБАКТЕРИОЗ
- •20.9. ЛИСТЕРИОЗ
- •20.10. БРУЦЕЛЛЕЗ
- •20.11. ТУЛЯРЕМИЯ
- •20.12. СИБИРСКАЯ ЯЗВА
- •20.13. СТРЕПТОКОККОВЫЕ ИНФЕКЦИИ
- •20.14. ПНЕВМОКОККОВЫЕ ИНФЕКЦИИ
- •20.15. СТАФИЛОКОККОВЫЕ ИНФЕКЦИИ
- •20.16. МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
- •20.17. СЕПСИС
- •20.18. ДИФТЕРИЯ
- •20.19. ГЕМОФИЛЬНАЯ ИНФЕКЦИЯ
- •20.20. ЛЕГИОНЕЛЛЕЗЫ
- •20.21. ВОЗВРАТНЫЕ ТИФЫ
- •20.22. ЛЕПТОСПИРОЗ
- •20.24. СТОЛБНЯК
- •20.25. БОТУЛИЗМ
- •20.27. РИККЕТСИОЗЫ
- •20.28. ОРНИТОЗ
- •20.29. РЕСПИРАТОРНЫЙ МИКОПЛАЗМОЗ
- •Приложение к главе 20. Лепра
- •Коды по МКБ-10
- •Этиология
- •Эпидемиология
- •Меры профилактики: специфические, неспецифические. Мероприятия в очаге
- •Профилактика лепры
- •Патоморфология и патогенез
- •Клиническая классификация
- •Клинические и лабораторные диагностические тесты
- •Показания к дополнительным методам диагностики и консультациям специалистов
- •Лечение
- •Показания к госпитализации
- •Лечебная диета
- •Специфическая этиотропная терапия на дому и в стационаре
- •Патогенетическая терапия
- •Интенсивная терапия и реанимация
- •Сроки госпитализации
- •Диспансерное наблюдение
- •Санаторно-курортное лечение
- •Глава 21. Вирусные инфекции
- •21.1. ВИРУСНЫЕ ГЕПАТИТЫ 21.1.1. Гепатит А
- •21.2. ВИЧ-ИНФЕКЦИЯ
- •Профилактика
- •Патогенез
- •Клиническая картина
•Препараты кальция (активируют фосфодиэстеразу и тормозят образование цАМФ): кальция глюконат по 5 г внутрь 2 раза в день через 12 ч.
•Пробиотики: лактобактерии ацидофильные + грибки кефирные (Аципол♠),
Линекс♠, лактобактерии ацидофильные (Ацилакт♠), бифидобактерии бифи-дум (Бифидумбактерин форте♠), бифидобактерии бифидум + лактобактерии плантарум (Флорин форте♠), бифидобактерии бифидум (Пробифор♠).
•Ферменты: оразаρ, панкреатин, сычужные ферменты (Абомин♠).
•При выраженном диарейном синдроме - кишечные антисептики в течение 5-7 дней: интестопанρ (1-2 таблетки 4-6 раз в день), Интетрикс♠ (по 1-2 капсулы 3 раза в день).
Лечение больных с гиповолемическим, ИТШ проводят в ОРИТ. Прогноз
Прогноз в большинстве случаев благоприятный при своевременном оказании медицинской помощи. Причины редких летальных исходов - шок и ОПН.
Осложнения
Мезентериальный тромбоз, ИМ, острое нарушение мозгового кровообращении, дегидратационный и ИТШ, ОПН.
Примерные сроки нетрудоспособности
Пребывание в стационаре - 5-12 дней. При необходимости продления сроков - обоснование. При отсутствии клинических проявлений и отрицательном бактериологическом анализе - выписка на работу и учебу. При наличии остаточных явлений - наблюдение в поликлинике. Диспансеризация
Не предусмотрена. ПАМЯТКА ДЛЯ ПАЦИЕНТА
Прием эубиотиков и соблюдение диеты с исключением из рациона алкоголя, острой, жирной, жареной, копченой пищи, сырых овощей и фруктов (кроме бананов) в течение 2-5 нед. Лечение хронических болезней ЖКТ проводят в поликлинике.
20.5. ХОЛЕРА
Холера (cholera) - острая антропонозная инфекционная болезнь с фекально-оральным механизмом передачи возбудителя, для которой типична обильная диарея с быстрым развитием обезвоживания. В связи с возможностью массового распространения относится к карантинным, опасным инфекциям.
КОДЫ ПО МКБ-10 А00 Холера.
А00.0 Холера, вызванная холерным вибрионом 01, биовар cholerae. А00.1 Холера, вызванная холерным вибрионом 01, биовар eltor. А00.9 Холера неуточненная.
ЭТИОЛОГИЯ
Возбудитель холеры Vibrio cholerae относится к роду Vibrio семейства Vibrio-naceae.
Холерный вибрион представлен двумя биоварами, сходными по морфологическим и тинкториальным свойствам (биовар собственно холеры и биовар Эль-Тор). Возбудители холеры представляют собой короткие изогнутые грамотрицательные палочки (1,5-3 мкм длиной и 0,2-0,6 мкм диаметром), высокоподвижные благодаря наличию полярно
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
расположенного жгутика. Спор и капсул не образуют, располагаются параллельно, в мазке напоминают стаю рыб, культивируются на щелочных питательных средах. Холерные вибрионы Эль-Тор, в отличие от классических биологических вариантов, способны гемолизировать эритроциты барана.
Вибрионы содержат термостабильные О-антигены (соматические) и термолабильные Н- антигены (жгутиковые). Последние являются групповыми, а по О-антигенам холерные вибрионы разделены на три серологических типа: Огава (содержит антигенную фракцию В), Инаба (содержит фракцию С) и промежуточный тип Гикошима (содержит обе фракции - В и С). По отношению к холерным фагам делятся на пять основных фаготипов.
Факторы патогенности.
•Подвижность.
•Хемотаксис, с помощью которого вибрион преодолевает слизистый слой и вступает во взаимодействие с эпителиальными клетками тонкой кишки.
•Факторы адгезии и колонизации, с помощью которых вибрион прилипает к микроворсинкам и колонизирует слизистую оболочку тонкой кишки.
•Ферменты (муциназа, протеаза, нейраминидаза, лецитиназа), которые способствуют адгезии и колонизации, так как разрушают вещества, входящие в состав слизи.
•Экзотоксин холероген - главный фактор, который определяет патогенез заболевания, а именно распознает рецептор энтероцита и связывается с ним, формирует внутримембранный гидрофобный канал для прохождения субъединицы А, которая взаимодействует с никотинамидадениндинуклеотидом, вызывает гидролиз аденозинтрифосфата с последующим образованием цАМФ.
•Факторы, повышающие проницаемость капилляров.
•Эндотоксин - термостабильный ЛПС, который в развитии клинических проявлений болезни существенной роли не играет. Антитела, образующиеся про-
тив эндотоксина и обладающие выраженным вибриоцидным действием, - важный компонент постинфекционного и поствакцинального иммунитета. Холерные вибрионы хорошо выживают при низкой температуре; во льду сохраняются до 1 мес, в морской воде - до 47 сут, в речной воде - от 3-5 дней до нескольких недель, в почве - от 8 дней до 3 мес, в испражнениях - до 3 сут, на сырых овощах - 2-4 дня, на фруктах - 1-2 дня. Холерные вибрионы при 80 °С погибают через 5 мин, при 100 °С - моментально; высокочувствительны к кислотам, высушиванию и действию прямых солнечных лучей, под действием хлорамина и других дезинфектантов погибают через 5-15 мин, долго сохраняются и даже размножаются в открытых водоемах и сточных водах, богатых органическими веществами.
ЭПИДЕМИОЛОГИЯ
Источник возбудителя инфекции - человек (больной и вибриононоситель). Особенно опасны сохраняющие социальную активность больные со стертой и легкой формами болезни.
Механизм передачи инфекции - фекально-оральный. Пути передачи - водный, алиментарный, контактно-бытовой. Водный путь имеет решающее значение для быстрого эпидемического и пандемического распространения холеры. При этом не только питье воды, но также использование ее для хозяйственных нужд (мытье овощей, фруктов и т.п.), купание в зараженном водоеме, а также употребление рыбы, раков, креветок, устриц, выловленных там и не прошедших термической обработки, могут приводить к заражению холерой.
Восприимчивость к холере всеобщая. Наиболее подвержены заболеванию люди со сниженной кислотностью желудочного сока (хронический гастрит, пернициоз-ная анемия, глистные инвазии, алкоголизм).
После перенесенной болезни вырабатывается кратковременный антимикробный и антитоксический иммунитет продолжительностью 1-3 года.
Эпидемический процесс характеризуется острыми взрывными вспышками, групповыми заболеваниями и отдельными завозными случаями. Благодаря широким транспортным связям систематически происходит занос холеры на территорию свободных от нее стран. Описано шесть пандемий холеры. В настоящее время продолжается седьмая пандемия, вызванная вибрионом Эль-Тор. V. Parahaemolyticus.
Классическая холера распространена в Индии, Бангладеше, Пакистане, холера Эль-Тор - в Индонезии, Таиланде и других странах Юго-Восточной Азии, V. parahaemolyticus - в Европе, Азии, Америке, Африке, Австралии и Новой Зеландии, V. vulnificus широко распространена в прибрежных морских водах. V. choleraenon O1/О139 широко распространены в природе, являются естественными обитателями пресных и умеренно соленых водоемов, их обнаруживают в различных климатических регионах, но наиболее часто в Южном, ЮгоВосточном и Юго-Западном регионах с жарким, тропическим и умеренным
климатом, Vibriocholerae O1 Ogawa.
На территории России регистрируются завозные случаи. За последние 20 лет отмечено более 100 случаев завоза в семь регионов страны. Главная причина этого - туризм (85%). Отмечены случаи холеры среди иностранных граждан. Наиболее тяжелой была эпидемия холеры в Дагестане в 1994 г., где было зарегистрировано 2359 случаев. Инфекцию занесли паломники, совершавшие хадж в Саудовскую Аравию.
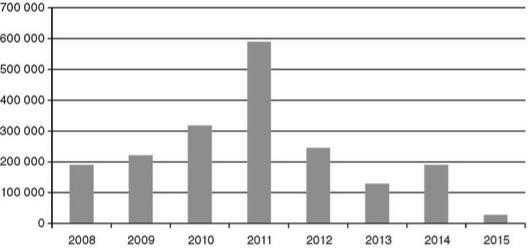
Общее количество случаев заболевания холерой и летальность в мире за период с 2008 по 2015 гг. представлено на рис. 20.1 и 20.2.
Как и для всех кишечных инфекций, для холеры в странах с умеренным климатом свойственна летне-осенняя сезонность.
Рис. 20.1. Общее количество случаев заболевания холерой в мире с 2008 по 2015 гг.
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
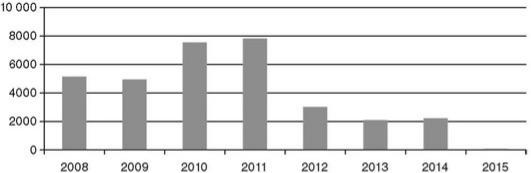
Рис. 20.2. Общее количество случаев заболеваний холерой в мире с летальным исходом за 2008-2015 гг.
МЕРЫ ПРОФИЛАКТИКИ Неспецифическая профилактика
Направлена на обеспечение населения доброкачественной питьевой водой, обеззараживание сточных вод, санитарную очистку и благоустройство населенных мест, информирование населения. Сотрудники системы эпидемиологического надзора проводят работу по предупреждению заноса возбудителя и распространения его на территории страны в соответствии с правилами санитарной охраны территории, а также плановое исследование воды открытых водоемов на наличие холерного вибриона в зонах санитарной охраны водозаборов, местах массового купания, акваториях портов и т.д.
Проводятся анализ данных о заболеваемости холерой, осмотр и бактериологическое обследование (по показаниям) граждан, прибывших из-за рубежа.
Согласно международным эпидемиологическим правилам, за лицами, прибывающими из неблагополучных по холере стран, устанавливается пятидневное наблюдение с однократным бактериологическим обследованием.
В очаге проводятся комплексные противоэпидемические мероприятия, включающие госпитализацию заболевших и вибриононосителей, изоляцию контактировавших и медицинское наблюдение за ними в течение 5 дней с 3-кратным бактериологическим обследованием. Проводят текущую и заключительную дезинфекцию.
Экстренная профилактика включает применение антибактериальных препаратов (табл. 20.10).
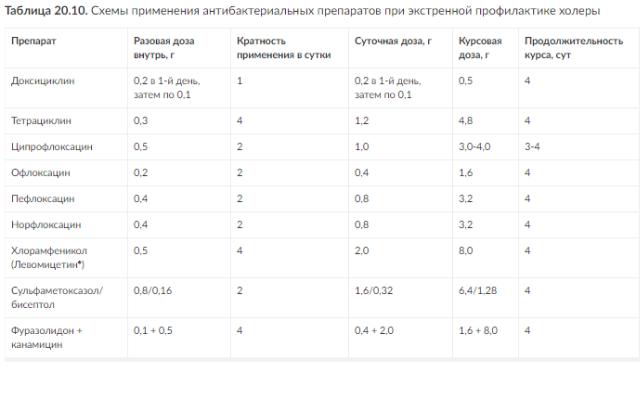
Примечание. При выделении холерных вибрионов, чувствительных к сульфаметоксазолу + триметопри-му и фуразолидону, беременным назначают фуразолидон, детям - котримоксазол [сульфаметоксазол + триметоприм] (Бисептол♠).
Специфическая профилактика
Для специфической профилактики применяют холерную вакцину и холероген-анатоксин. Вакцинацию проводят по эпидемическим показаниям. Вакцину, содержащую 8-10 вибрионов в 1 мл, вводят под кожу, первый раз - 1 мл, второй раз (через 7-10 дней) - 1,5 мл. Детям 2-5 лет вводят 0,3 и 0,5 мл, 5-10 лет - 0,5 и 0,7 мл, 10-15 лет - 0,7-1 мл соответственно. Холероген-анатоксин вводят однократно ежегодно строго под кожу ниже угла лопатки. Ревакцинацию проводят по эпидемическим показаниям не ранее чем через 3 мес после первичной иммунизации. Взрослым вводят при вакцинации и ревакцинации 0,5 мл препарата, детям от
7 до 10 лет - 0,1 и 0,2 мл соответственно, 11-14 лет - 0,2 и 0,4 мл, 15-17 лет - 0,3 и 0,5 мл. Международное свидетельство о вакцинации против холеры действительно в течение 6 мес после вакцинации или ревакцинации.
ПАТОГЕНЕЗ
Входными воротами возбудителя является пищеварительный тракт. Заболевание развивается лишь тогда, когда возбудители преодолевают желудочный барьер (обычно это наблюдается в периоде базальной секреции, когда pH желудочного содержимого близок к 7), достигают тонкой кишки, где начинают интенсивно размножаться и выделять экзотоксин. Энтеротоксин (холероген) определяет возникновение основных проявлений холеры. Холероген связывается со специфическим рецептором энте-роцитов - ганглиозидом. Под действием нейраминидазы из ганглиозидов образуется специфический рецептор. Холерогенспецифический рецептор активирует аденилат-циклазу, которая инициирует синтез цАМФ. Аденозинтрифосфат регулирует посредством ионного насоса секрецию воды и электролитов из клетки в просвет кишечника.
В результате слизистая оболочка тонкой кишки начинает секретировать огромное количество изотонической жидкости, которая не успевает всасываться в толстой кишке, - развивается изотоническая диарея. С 1 л испражнений организм теряет 5 г хлорида натрия, 4 г
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
гидрокарбоната натрия, 1 г хлорида калия. Присоединение рвоты увеличивает объем потерь жидкости.
Сокращается объем циркулирующей крови, происходит ее сгущение. Жидкость перераспределяется из интерстициального во внутрисосудистое пространство.
Возникают гемодинамические расстройства, нарушения микроциркуляции, следствием которых становятся дегидратационный шок и ОПН. Развивается метаболический ацидоз, который сопровождается судорогами. Гипокалиемия вызывает аритмию, гипотензию, изменения в миокарде и атонию кишечника.
КЛИНИЧЕСКАЯ КАРТИНА Инкубационный период от нескольких часов до 5 сут, чаще 2-3 дня. Классификация
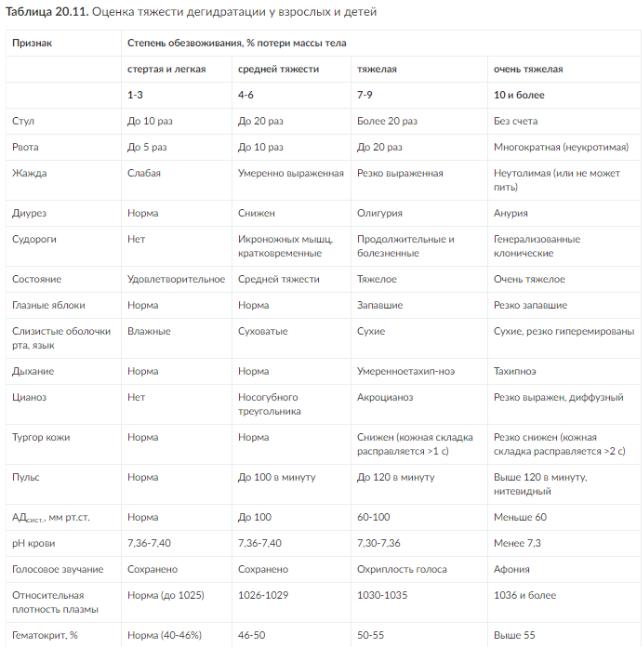
По выраженности клинических проявлений различают стертую, легкую, средней тяжести, тяжелую и очень тяжелую формы, определяющиеся степенью обезвоживания.
В.И. Покровский выделяет следующие степени обезвоживания:
I степень, когда больные теряют объем жидкости, равный 1-3% массы тела (стертые и легкие формы);
II степень - потери достигают 4-6% (форма средней тяжести); III степень - 7-9% (тяжелая);
IV степень обезвоживания с потерей свыше 9% соответствует очень тяжелому течению холеры.
В настоящее время I степень обезвоживания встречается у 50-60% больных, II - у 20-25%, III - у 8-10%, IV - у 8-10% (табл. 20.11).
Основные симптомы и динамика их развития
Заболевание начинается остро, без лихорадки и продромальных явлений. Первыми клиническими признаками являются внезапный позыв на дефекацию и отхождение кашицеобразных или с самого начала водянистых испражнений.
В последующем эти императивные позывы повторяются. Испражнения теряют каловый характер и часто имеют вид рисового отвара: полупрозрачные, мутновато-белой окраски, иногда с плавающими хлопьями серого цвета, без запаха или с рыбным запахом. Больной отмечает урчание и неприятные ощущения в пупочной области.
У больных легкой формой холеры дефекация повторяется не чаще 3-5 р/сут, общее самочувствие остается удовлетворительным, незначительны ощущения слабости, жажды, сухости во рту. Длительность болезни ограничивается 1-2 днями.
При средней тяжести (обезвоживание II степени) болезнь прогрессирует, к диарее присоединяется рвота, нарастающая по частоте. Рвотные массы имеют такой же вид рисового отвара, как и испражнения. Характерно, что рвота не сопровождается каким-либо напряжением и тошнотой. С присоединением рвоты эксикоз быстро прогрессирует. Жажда
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
становится мучительной, язык сухим, с «меловым налетом», кожа, слизистые оболочки глаз и ротоглотки бледнеют, тургор кожи снижается. Стул до 10 р/сут, обильный, в объеме не уменьшается, а увеличивается. Возникают единичные судороги икроножных мышц, кистей, стоп, жевательных мышц, нестойкий цианоз губ и пальцев рук, охриплость голоса. Развиваются умеренная тахикардия, гипотензия, олигурия, гипокалиемия. Заболевание в этой форме длится 4-5 дней.
Тяжелая форма холеры (III степень обезвоживания) характеризуется резко выраженными признаками эксикоза вследствие обильного (до 1-1,5 л за одну дефекацию) стула, который становится таким уже с первых часов болезни, и такой же обильной и многократной рвоты. Больных беспокоят болезненные судороги мышц конечностей и живота, которые по мере развития болезни переходят от редких клонических в частые и даже сменяются тоническими судорогами. Голос хриплый, тихий. Тургор кожи снижается, собранная в складку кожа долго не расправляется. Кожа кистей и стоп становится морщинистой («рука прачки»). Лицо принимает характерный вид: заострившиеся черты, запавшие глаза, цианоз губ, ушных раковин, мочек ушей, носа.
При пальпации живота определяют переливание жидкости по кишечнику, шум плеска жидкости. Пальпация безболезненна. Появляется тахипноэ, нарастает тахикардия до 110-120 в минуту. Пульс слабого наполнения («нитевидный»), тоны сердца глухие, АД прогрессивно падает ниже 90 мм рт.ст., сначала систолическое, затем диастолическое и пульсовое. Температура тела нормальная, мочеотделение уменьшается и вскоре прекращается. Сгущение крови выражено умеренно. Показатели относительной плотности плазмы, индекса гематокрита и вязкости крови на верхней границе нормы или умеренно увеличены. Выражены гипокалиемия плазмы и эритроцитов, гипохлоремия, умеренная компенсаторная гипернатриемия плазмы и эритроцитов.
Очень тяжелая форма холеры (ранее называвшаяся алгидной) отличается бурным внезапным развитием болезни, начинающейся с массивных беспрерывных дефекаций и обильной рвоты. Через 3-12 ч у больного развивается тяжелое состояние алгида, которое характеризуется снижением температуры тела до 34-35,5 °С, крайним обезвоживанием (больные теряют до 12% массы тела - дегидратация IV степени), одышкой, анурией и нарушениями гемодинамики по типу гиповоле-мического шока. К моменту поступления больных в стационар у них развивается парез мышц желудка и кишечника, вследствие чего прекращаются рвота (сменяется судорожной икотой), появляется зияние ануса, свободное истечение кишечного содержимого из ануса при легком надавливании на переднюю брюшную стенку.
Понос и рвота возникают вновь на фоне или после окончания регидратации. Больные находятся в состоянии прострации. Дыхание частое, поверхностное, в некоторых случаях наблюдается дыхание Куссмауля. Окраска кожи приобретает пепельный оттенок (тотальный цианоз), появляются «темные очки вокруг глаз», глаза запавшие, склеры тусклые, взгляд немигающий, афония. Кожа холодная и липкая на ощупь, легко собирается в складку и длительное время (иногда в течение часа) не расправляется («холерная складка»).
Тяжелые формы чаще отмечаются в начале и в разгаре эпидемии. В конце вспышки и в межэпидемическое время преобладают легкие и стертые формы, малоотличимые от форм диареи другой этиологии. У детей в возрасте до 3 лет холера протекает наиболее тяжело: они хуже переносят обезвоживание. Кроме того, у детей возникает вторичное поражение ЦНС: наблюдаются адинамия, клонические судороги, нарушение сознания, вплоть до развития комы. Трудно определить первоначальную степень дегидратации у детей. В таких случаях нельзя ориентироваться на относительную плотность плазмы вследствие большого внеклеточного объема жидкости. Целесообразно поэтому в момент поступления взвешивать пациентов, чтобы наиболее достоверно определить у них степень дегидратации. Клиническая картина холеры у детей имеет некоторые особенности: часто повышается температура тела, более выражены апатия, адинамия, склонность к эпилептиформным припадкам вследствие
быстрого развития гипокалиемии. Длительность заболевания колеблется от 3 до 10 дней, последующие проявления его зависят от адекватности заместительного лечения электролитами.
Осложнения
Вследствие нарушений гемостаза и микроциркуляции у больных старших возрастных групп наблюдают инфаркт миокарда, мезентериальный тромбоз, острую недостаточность мозгового кровообращения. Возможны флебиты (при катетеризации вен), у тяжелых больных нередко возникает пневмония.
ДИАГНОСТИКА Клиническая диагностика
Клинический диагноз при наличии эпидемиологических данных и характерной клинической картины (начало болезни с диареи с последующим присоединением рвоты, отсутствие болевого синдрома и лихорадки, характер рвотных масс) не сложен, однако легкие, стертые формы болезни, особенно единичные случаи, часто просматриваются. В этих ситуациях решающее значение имеет лабораторная диагностика.
Специфическая и неспецифическая лабораторная диагностика
Основным и решающим методом лабораторной диагностики холеры является бактериологическое исследование. В качестве материала используют испражнения и рвотные массы, на вибриононосительство исследуют испражнения; у лиц, погибших от холеры, берут лигированный отрезок тонкой кишки и желчного пузыря.
При проведении бактериологического исследования необходимо соблюдать три условия: ◊ как можно быстрее произвести посев материала от больного (холерный
вибрион сохраняется в испражнениях короткий срок); ◊ посуда, в которую берут материал, не должна обеззараживаться химическими
веществами и не должна содержать их следы, так как холерный вибрион к ним
очень чувствителен; ◊ исключить возможность загрязнения и заражения окружающих. Материал должен быть доставлен в лабораторию в течение первых 3 ч; если это невозможно, используют среды-консерванты (щелочная пептонная вода и др.).
Материал собирают в индивидуальные отмытые от дезинфицирующих растворов судна, на дно которых помещают меньший по размерам, обеззараженный кипячением сосуд или листы пергаментной бумаги. При пересылке материал укладывают в металлическую тару и перевозят в специальном транспорте с сопровождающим. Каждый образец снабжают этикеткой, на которой указывают имя и фамилию больного, название образца, место и время взятия, предполагаемый диагноз и фамилию забравшего материал. В лаборатории материал засевают на жидкие и плотные питательные среды для выделения и идентификации чистой культуры. Результаты экспресс-анализа получают через 2-6 ч (ориентировочный ответ), ускоренного анализа - через 8-22 ч (предварительный ответ), полного анализа - через 36 ч (заключительный ответ).
При бактериологическом исследовании используют следующие питательные среды:
◊ в качестве накопительной - 1% пептонную воду с 1,5% натрия хлорида; ◊ для выделения патогенных вибрионов: - неэлективные среды - щелочной агар АООТ «Биомед» им. Мечникова или другие плотные щелочные среды с добавлением натрия хлорида до
1,5%;
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
- элективные среды - диагностическая сухая для выделения холерного вибриона производства Ростовского НИПЧИ (СЭДХ) и TCBS и др.
Серологические методы имеют вспомогательное значение и могут применяться в основном для ретроспективной диагностики. С этой целью может быть использована микроагглютинация в фазовом контрасте, РНГА, но лучше - определение титра вибриоцидных антител или антитоксинов (антитела к холерогену определяют ИФА или иммунофлюоресцентным методом).
Для определения V. vulnificus, V. alginolyticus, V. ρarahaemolyticus, V. hollisae, V. fluvialis, V. metschnikovii используют такие методы, как ферментация сахарозы, образование ацетилметилкарбинола, наличие лизиндекарбоксилазы, аргининди-гидролазы, β- галактозидазы.
Для выявления генов патогенности возбудителя холеры (ctx, tcρA, toxR и др.) у холерных вибрионов не О1, не О139 серогрупп используют молекулярные методы исследования - ПЦР и блотгибридизация по Саузерну.
Дифференциальная диагностика
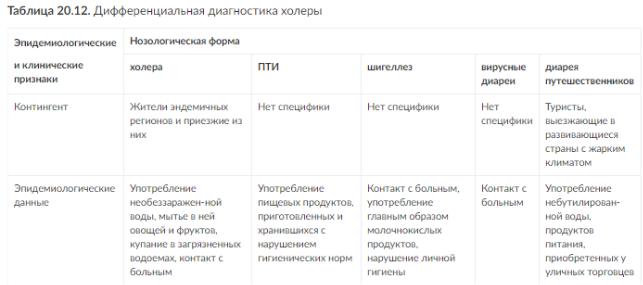
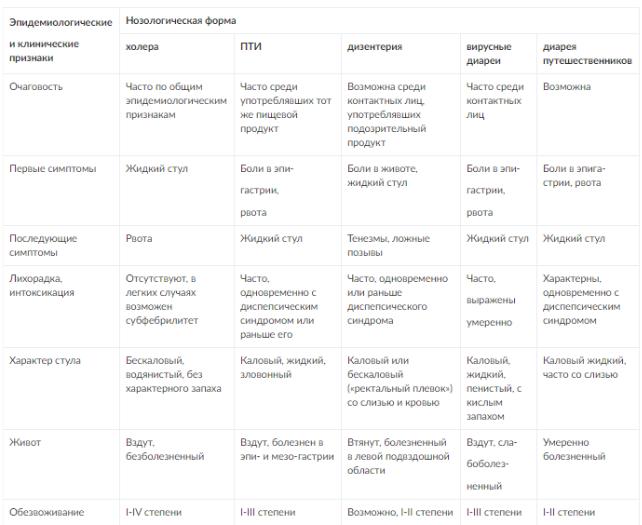
Дифференциальную диагностику проводят с другими инфекциями, сопровождающимися диареей. Дифференциальные признаки приведены в табл. 20.12.
Пример формулировки диагноза
А00.1 Холера (копрокультура вибриона el-tor), тяжелое течение, обезвоживание III степени. Показания к госпитализации Обязательной госпитализации подлежат все больные холерой или с подозрением на нее. ЛЕЧЕНИЕ Режим. Диета
Специальной диеты для больных холерой не требуется. Медикаментозная терапия
Основные принципы терапии:
◊возмещение потери жидкости и восстановление электролитного состава организма;
◊воздействие на возбудитель.
Лечение необходимо начинать в первые часы от начала болезни. Патогенетические средства
Терапия включает первичную регидратацию (возмещение потерь воды и солей до начала лечения) и корригирующую компенсаторную регидратацию (коррекция продолжающихся потерь воды и электролитов). Регидратация рассматривается как реанимационное мероприятие. В приемном покое в течение первых 5 мин у больного необходимо измерить частоту пульса, АД, массу тела, взять кровь для
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
определения гематокрита или относительной плотности плазмы крови, содержания электролитов, кислотно-основного состояния, коагулограммы, а затем начать струйное введение солевых растворов.
Объем растворов, вводимых взрослым, рассчитывают по следующим формулам. Формула Коэна:
V = 4(или 5) × P × (Htб - Htн),
где V - определяемый дефицит жидкости (мл); P - масса тела больного (кг); Htб - гематокрит больного; Htн - гематокрит в норме; 4 - коэффициент при разнице гематокрита до 15, а 5 - при разнице более чем 15.
Формула Филлипса:
V = 4(8) × 1000 × P × (X - 1,024),
где V - определяемый дефицит жидкости (мл); P - масса тела больного (кг); Х - относительная плотность плазмы больного; 4 - коэффициент при плотности плазмы больного до 1,040, а 8 - при плотности выше 1,041.
На практике степень обезвоживания и, соответственно, процент потери массы тела обычно определяют по представленным выше критериям. Полученную цифру умножают на массу тела и получают объем потери жидкости. Например, масса тела 70 кг, обезвоживание III степени (8%). Следовательно, объем потерь составляет 70 000 г × 0,08 = 5600 г (мл).
Полиионные растворы, предварительно подогретые до 38-40 °С, вводят внутривенно со скоростью 80-120 мл/мин при III-IV степени обезвоживания. При наличии сопутствующей сердечной патологии жидкость вводят с меньшей скоростью. Для лечения используют различные полиионные растворы. Наиболее физиологичны Трисоль♠ (5 г натрия хлорида, 4 г натрия гидрокарбоната и 1 г калия хлорида); Ацесоль♠ (5 г натрия хлорида, 2 г натрия ацетата, 1 г калия хлорида на 1 л апирогенной воды); Хлосоль♠ (4,75 г натрия хлорида, 3,6 г натрия ацетата и 1,5 г калия хлорида на 1 л апирогенной воды) и раствор Лактасол♠ (6,1 г натрия хлорида, 3,4 г натрия лактата, 0,3 г натрия гидрокарбоната, 0,3 г калия хлорида, 0,16 г кальция хлорида и 0,1 г магния хлорида на 1 л апирогенной воды).
Струйную первичную регидратацию осуществляют с помощью катетеризации центральных или периферических вен. После восполнения потерь, повышения АД до физиологической нормы, восстановления диуреза, прекращения судорог скорость инфузии уменьшают до необходимой, чтобы компенсировать продолжающиеся потери. Введение растворов - решающее в терапии тяжелобольных. Как правило, через 15-25 мин после начала введения начинают определяться пульс и АД, а через 30-45 мин исчезает одышка, уменьшается цианоз, теплеют губы, появляется голос. Через 4-6 ч состояние больного значительно улучшается, он начинает самостоятельно пить. Каждые 2 ч необходимо проводить контроль гема-токрита крови больного (или относительной плотности плазмы крови), а также содержания электролитов крови для коррекции инфузионной терапии.
Не следует вводить большие количества 5% раствора декстрозы (Глюкозы♠), так как уменьшается концентрация электролитов, особенно калия, в плазме. Не показано также переливание крови и кровезаменителей. Использовать коллоидные растворы для регидратационной терапии недопустимо, так как они способствуют развитию внутриклеточной дегидратации, ОПН и синдрома шокового легкого.
Пероральная регидратация необходима больным холерой, у которых нет рвоты. Комитет экспертов ВОЗ рекомендует следующий состав: 3,5 г натрия хлорида, 2,5 г натрия гидрокарбоната, 1,5 г калия хлорида, 20 г декстрозы (Глюкозы♠), 1 л кипяченой воды (раствор
оралитρ). Добавление декстрозы (Глюкозы♠) способствует всасыванию натрия и воды в кишечнике. Экспертами ВОЗ предложен и другой
регидратационный раствор, в котором гидрокарбонат заменен более стойким цитратом натрия [декстроза + калия хлорид + натрия хлорид + натрия цитрат (Регидрон♠)].
В России разработан препарат глюкосоланρ, который идентичен глюкозо-солевому раствору ВОЗ.
Водно-солевую терапию прекращают после появления испражнений калового характера при отсутствии рвоты и преобладания количества мочи над количеством испражнений в последние 6-12 ч.
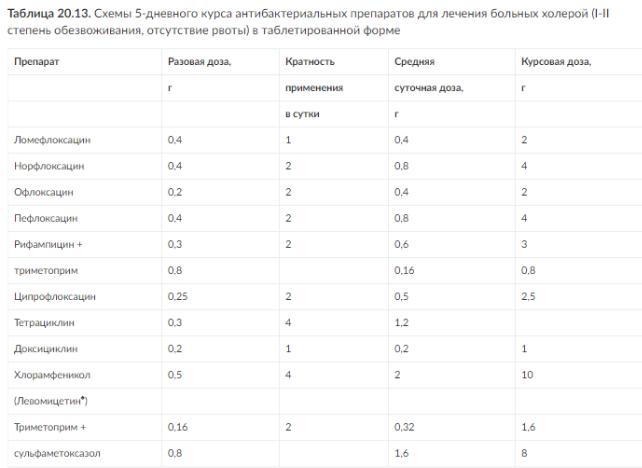
Этиотропная терапия
Антибиотики - дополнительное средство терапии, они не влияют на выживаемость больных, но сокращают продолжительность клинических проявлений холеры и ускоряют эрадикацию возбудителя. Рекомендуемые препараты и схемы их применения представлены в табл. 20.13, 20.14. Применяют один из перечисленных препаратов.
Книга в списке рекомендаций к покупке и прочтению сайта https://meduniver.com/
