
- •ВВЕДЕНИЕ
- •ГЛАВА 1. ОБЗОР ЛИТЕРАТУРЫ
- •1.1. Острые лейкозы (ОЛ)
- •1.2. Лимфома Ходжкина (ЛХ) (или лимфогранулематоз, болезнь Ходжкина)
- •1.3 Неходжкинские лимфомы (НХЛ)
- •1.3.1. В-клеточные неходжкинские лимфомы (В-КЛ)
- •1.3.2. Т-клеточные неходжкинские лимфомы
- •1.4. Неспецифические поражения кожи
- •1.4.1. Инфекционные поражения кожи
- •1.4.2. Неинфекционные поражения кожи
- •ГЛАВА 2. МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
- •2.1. Клиническая характеристика больных
- •2.2. Методы исследования
- •ГЛАВА 3. РЕЗУЛЬТАТЫ СОБСТВЕННЫХ ИССЛЕДОВАНИЙ
- •3.1. Результаты клинического обследования пациентов со специфическим поражением кожи при острых лейкозах
- •3.2. Результаты иммунофенотипического обследования пациентов со специфическим поражением кожи при острых лейкозах
- •3.3. Результаты оценки прогностической значимости специфических поражений кожи у пациентов с ОЛ
- •3.4. Результаты клинического обследования пациентов со специфическим поражением кожи при неходжкинских лимфомах
- •3.5. Результаты иммуногистохимического обследования пациентов со специфическим поражением кожи при неходжкинских лимфомах
- •3.6. Результаты сравнительного анализа специфического поражения кожи при неходжкинских лимфомах и острых лейкозах
- •3.7. Результаты обследования пациентов с неспецифическим поражением кожи при лимфомах
- •ЗАКЛЮЧЕНИЕ
- •ВЫВОДЫ
- •РЕКОМЕНДАЦИИ
- •ПЕРСПЕКТИВЫ ДАЛЬНЕЙШЕЙ РАЗРАБОТКИ ТЕМЫ
- •СПИСОК СОКРАЩЕНИЙ И УСЛОВНЫХ ОБОЗНАЧЕНИЙ
- •СПИСОК ЛИТЕРАТУРЫ
57
3.2. Результаты иммунофенотипического обследования пациентов со специфическим поражением кожи при острых лейкозах
При проведении обследования, иммунофенотип поражений кожи был определен у 11 больных ОЛ. Важно отметить, что выполнение патоморфологических исследований кожи не является обязательным при подозрении на ее метастатическое поражение и выполнялось только при возникновении трудностей в диагностике заболевания или при подозрении на сопутствующую патологию. У всех обследуемых в пределах исследованного материала выявлены признаки экстрамедуллярного поражения кожи опухолевым субстратом острого миелобластного/лимфобластного лейкоза. При этом клетки биоптатов кожи экспрессировали антигены характерные для имеющегося варианта острого лейкоза. Иммуногистохимический анализ опухолевых клеток при ОМЛ выявил в большинстве случаев позитивность к CD68 (6 из 11 пациентов), также чаще других встречались маркеры CD45 и миелопероксидаза (MPO) – у 5 больных. Миелоидные расстройства можно диагностировать, когда отсутствуют специфические В-клеточные и Т-клеточные маркеры и имеется экспрессия маркеров миеломоноцитарной линии, такие как CD34, CD15, CD68, миелопероксидаза и CD117. МРО, показал выраженную экспрессиюу пациентов 1, 2, 4, 8 и 9. Миелоидный антиген (такой как CD13, CD15, CD33, CD34 и CD117) был частично положительным у пациентов 4 и 8, подтверждая миелоидное происхождение клеток. Кроме того, частичные маркеры моноцитов / макрофагов (CD45RO, CD68)были положительнымиу больных 2,3,4,5,8 и9.Предполагается, что одновременная экспрессия лизоцима, MPO, CD45, CD43 и CD74 подтверждает диагноз специфического поражения кожи. В этом исследовании пациенты 8 и 9 имели одновременную экспрессию MPO, CD43 и CD45, в то время как случаи 2, 4, 9 имели одновременную экспрессию MPO и CD45. У обоих обследованных больных с ОЛЛ выявлена экспрессия CD10, CD20 и bcl-2.
Была обнаружена взаимосвязь наличия экспрессии более одного из описанных антигенов с количеством высыпных элементов: при наличии ≥2 из
58
CD45/CD68/MPO маркеров наблюдаются более множественные высыпания, р=0,008. При этом был обнаружен диагностически значимый показатель: для пациентов с ≥2 маркеров более характерно более 4х элементов высыпаний (диагностическая чувствительность 100,00%, диагностическая специфичность
100,00%).
Общие результаты иммунофенотипического анализа приведены в таблице 4.
Таблица 4 – Результаты иммунофенотипирования биоптатов кожи
Пациент |
№1 |
№2 |
№3 |
№4 |
№5 |
№6 |
№7 |
№8 |
№9 |
№10 |
№11 |
|
|
|
|
|
|
|
|
|
|
|
|
Подтип |
М2 |
M4 |
М5а |
M5 |
M5a |
M4 |
M4 |
M5 |
M5 |
ОЛЛ |
ОЛЛ |
ОЛ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CD3 |
|
|
|
|
|
|
|
|
|
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
CD4 |
|
|
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CD10 |
|
|
|
|
|
|
|
|
|
+ |
+ |
|
|
|
|
|
|
|
|
|
|
|
|
CD13 |
+ |
|
|
+ |
|
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CD15 |
|
|
|
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CD20 |
|
|
|
|
|
|
|
|
|
+ |
+ |
|
|
|
|
|
|
|
|
|
|
|
|
CD23 |
|
|
|
|
|
|
|
|
|
|
+ |
|
|
|
|
|
|
|
|
|
|
|
|
CD33 |
+ |
|
|
|
|
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CD34 |
|
|
|
|
|
|
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CD38 |
|
|
|
|
|
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CD43 |
|
|
+ |
|
|
|
|
+ |
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CD45 |
|
+ |
|
+ |
+ |
|
|
|
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CD68 |
|
+ |
+ |
|
+ |
|
+ |
+ |
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CD99 |
|
|
+ |
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CD117 |
|
|
|
+ |
|
|
|
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
MPO |
+ |
+ |
|
+ |
|
|
|
+ |
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
HLA-DR |
|
|
|
|
+ |
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Lysozyme |
|
+ |
+ |
|
+ |
|
+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/
59
BCL-2 |
|
|
|
|
|
|
|
|
|
+ |
+ |
|
|
|
|
|
|
|
|
|
|
|
|
BCL-6 |
|
|
|
|
|
|
|
|
|
|
+ |
|
|
|
|
|
|
|
|
|
|
|
|
60
3.3. Результаты оценки прогностической значимости специфических поражений кожи у пациентов с ОЛ
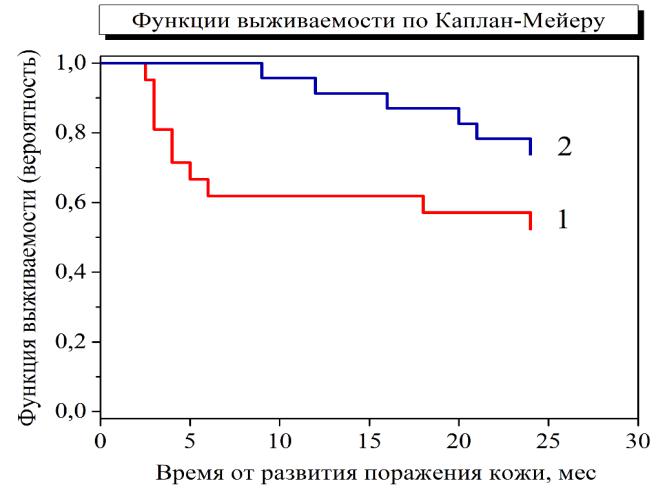
Для данной группы пациентов была рассчитана функция выживаемости (согласно формулам Каплана-Мейера). Согласно полученной зависимости, выживаемость в течение 12 месяцев после появления очагов поражений кожи составляла примерно 61,5 %, а выживаемость в течение 24 месяцев – около 52,4 %. Для оценки общей выживаемости пациентов и определения прогностической значимости поражений кожи при ОЛ был проведен сравнительный анализ общей выживаемости между больными с поражением кожи и без него (группа контроля I) с отражением функции на том же графике. Полученная графическая зависимость представлена на рисунке 19. У пациентов контрольной группы общая 12-месячная выживаемость составила 91,3%, а в течение 24 месяцев – 74 % (р=0,0089). При анализе данных общей выживаемости на 12 месяцев сравнительный анализ обеих групп продемонстрировал чувствительность - 69%, специфичность - 75%. При анализе данных общей выживаемости на 24 месяца сравнительный анализ обеих групп показал чувствительность - 50%, специфичность - 75%. Положительная прогностическая значимость теста составила 41% для 12 месяцев и 50% для 24 месяцев.
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/
61
Рисунок 19 – Функция общей выживаемости по Каплан-Мейеру. 1 – основная группа с поражением кожи; 2 – группа контроля без поражения кожи
Был проведен анализ возможных прогностических клинических и лабораторных маркеров относительно выживаемости пациентов с острыми лейкозами. Изучение взаимосвязи времени появления высыпаний от постановки диагноза и выживаемостью показало, что средний период появления высыпаний среди выживших пациентов составляет 2,96±1,02 месяца, тогда как среди погибших – 7,00±2,94 месяца. С помощью ROC анализа был выявлен возможный диагностически значимый период появления высыпаний. Согласно полученным результатам при появлении высыпаний через более, чем 1 месяц после постановки диагноза, вероятность неблагоприятного прогноза выше (Area=0,67, диагностическая чувствительность 80,00%, диагностическая специфичность
50,00%).
62
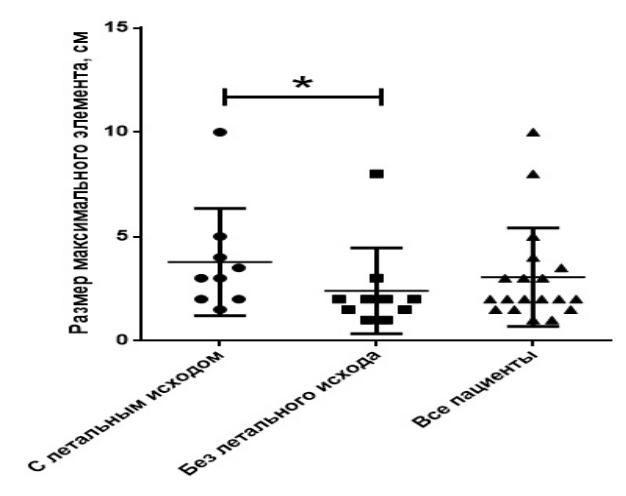
Анализ взаимосвязи максимального размера высыпных элементов и выживаемости выявил значимое статистическое различие между выжившими и погибшими пациентами. Средний размер максимальных элементов высыпаний у пациентов с ОЛ составил 3,05±0,54 см, среди которых в группе выживших среднее значение составляет 2,40±0,65 см, в группе погибших - 3,78±0,86 см, р=0,046 (рисунок 20).
Рисунок 20 – Зависимость максимального размера высыпаний от выживаемости больных
С помощью ROC анализа был найден диагностически значимый показатель - при максимальном размере элементов более 2,5 см вероятность неблагоприятного прогноза выше в 2 раза (Are a=0,77, диагностическая чувствительность 80,00%, диагностическая специфичность 66,67%; ОР 2,22; ОШ 4,67).
Рекомендовано к изучению сайтом МедУнивер - https://meduniver.com/
63
Помимо факта появления высыпаний с выживаемостью оказался взаимосвязан возраст пациентов, в котором появились высыпания. Среди группы выживших средний возраст составил 40,92±5,28 лет, среди погибших - 58,10±5,06 лет (p=0,028). С помощью ROC анализа был найден диагностически значимый возраст – при появлении жалоб в возрасте более 41 года вероятность неблагоприятного прогноза выше (Area=0,77, диагностическая чувствительность 50,00%, диагностическая специфичность 90,00%; ОР 0,24; ОШ 0,11).
Было проведено исследование по поиску диагностического индекса для определения вероятности неблагоприятного прогноза.
Подсчет индекса основан на следующих параметрах:
●баллы по времени появления высыпаний относительно диагноза: до 1 мес- 0, до 6 мес-1, более -2;
●по максимальному размеру высыпаний: до 2.5 см - 0, более -1;
●по возрасту появления высыпаний: до 41 года - 0, после -1.
С помощью ROC анализа быланайдена диагностически значимая величина – при значениях индекса более 2 вероятность неблагоприятного прогноза выше (Area=0,71, диагностическая чувствительность 83,33%, диагностическая специфичность 60,00%). Данное различие было статистически значимо для выживших и погибших пациентов, р=0,019.
