
- •2Предоперационная подготовка пациента перед плановым оперативным вмешательством
- •3.Предоперационная подготовка пациента перед экстренным оперативным вмешательством
- •4.Оценка операционно-анестезиологического риска. Оценка факторов риска интранаркозных осложнений при осмотре пациента. Читай в тетради и 240 стр гельфанда анестезиологии
- •5. Организация круглосуточной работы отделения анестезиологии-реанимации и отделения реанимации и интенсивной терапии: штаты, оснащение.
- •6. Порядок ведения анестезиолого-реанимационной документации.
- •7. Порядок перевода пациентов в/из отделения анестезиологии-реанимации, особенности транспортировки пациентов в критическом состоянии
- •Показания к госпитализации в отделение интенсивной терапии и реанимации
- •Мониторинг безопасности пациентов во время анестезии
- •9.Мониторинг глубины анестезии.
- •Кардиомиогенная ауторегуляция
- •Преднагрузка
- •Закон Франка—Старлинга
- •Инотропное состояние миокарда
- •Постнагрузка
- •Петля «давление-объем» — графический образ насосной функции сердца
- •Методы мониторинга
- •14. Патология жкт, влияющая на проведение анестезии
- •15.Интраоперационный мониторинг состояния мочевыделительеной системы.
- •16.Система свертывания: процессы образования и лизиса тромбов. Мониторинг.
- •17.Регуляция и мониторинг температуры организма.
- •19.Оборудование, которое всегда должно быть готово к использованию независимо от техники анестезии.
- •20.Медицинское газоснабжение. Пожарная, электрическая и биологическая безопасность в операционных и палатах реанимации.
- •Глава 2 Операционная: системы медицинского газоснабжения, микроклимат и электробезопасность
- •21. Цели организации, оснащение и устройство палаты пробуждения.
- •Палата пробуждения
- •22. Пробуждение после анестезии. Осложнения.
- •23. Восстановление после регионарной анестезии. Осложнения.
- •Возможные осложнения
- •Преимущества
- •Восстановление после эпидуральной анестезии
- •Причины неэффективности и возможные осложнения
- •24. Послеоперационная боль. Причины, диагностика, лечение острой боли
- •25. Послеоперационные тошнота и рвота. Причины, диагностика, профилактика, лечение.
- •26.Послеоперационные дрожь. Причины, диагностика, лечение.
- •27.Жизнеугрожающие осложнения в период пробуждения после анестезии. Причины, диагностика, профилактика, лечение.
- •28. Критерии перевода из палаты пробуждения или операционной в профильное отделение. Шкала Aldrete.
- •4.3.12. Шкала пробуждения (Aldrete)
- •2.Базовые вопросы общей анестезиологии
- •1.Классификация видов анестезии. Компоненты анестезии. Классификация наркоза.
- •Компоненты общей анестезии.
- •2.Этапы общей анестезии. Стадии наркоза (по Гвиделу). Этапы общей анестезии
- •Стадии эфирного наркоза (по Гведелу)
- •3.Препараты, которые всегда должны быть в наличии независимо от техники анестезии.
- •4.Устройство наркозного аппарата.
- •5.Премедикация: понятие, задачи, принципы назначения.
- •Премедикация
- •6.Особенности премедикации у детей.
- •Премедикация у детей
- •Препараты для премедикации у детей
- •Пероральная премедикация у детей
- •7.Оценка эффективности премедикации
- •8.Оценка дыхательных путей перед интубацией. Физикальное исследование дыхательных путей. Трудные дыхательные пути: оценка и прогноз Ключевые моменты
- •Что такое трудные дыхательные пути?
- •Причины трудных дыхательных путей
- •Трудности в верхних дыхательных путях
- •Средние дыхательные пути
- •Нижние дыхательные пути
- •Анамнез
- •Клиническое исследование дыхательных путей. Прогнозирование трудной интубации
- •Клинические тесты Открывание рта
- •Осмотр глотки
- •Выдвижение нижней челюсти
- •Исследование подвижности шейного отдела позвоночника
- •Измерения
- •Инструментальные методы исследования
- •Ценность тестов и измерения
- •Шкала lemon
- •Прогнозирование трудной вентиляции
- •Алгоритм ведения любого пациента, которому предстоит анестезии
- •9.Анатомо-физиологические особенности детей
- •Глава 5 анатомо-физиологические особенности ребенка
- •5.1. Нервная система
- •5.1.1. Восприятие боли
- •5.1.2. Мозговой кровоток
- •5.1.3. Ликворные пути
- •5.2. Система дыхания
- •5.2.7. Регуляция дыхания.
- •5.3. Система кровообращения
- •5.3.1. Формирование
- •5.3.2. Кровообращение плода и новорожденного
- •5.3.3 Регуляция кровообращения
- •5.4. Система мочевыделения
- •5.5. Желудочно-кишечный тракт
- •10.Определение показаний к искусственному поддержанию проходимости вдп
- •11.Масочная вентиляция: показания, противопоказания, методика, осложнения.
- •Масочная вентиляция лёгких (видео)
- •12.Прямая и непрямая ларингоскопия. Техника оротрахеальной интубации трахеи, оценка условий интубации. Оротрахеальная и назотрахеальная интубация трахеи (видео)
- •13.Назотрахеальная интубация: показания, противопоказания, методика, осложнения.
- •14.Фиброоптическая интубация: показания, противопоказания, методика, осложнения, медикаментозное обеспечение.
- •15.Альтернативные методы поддержания проходимости дыхательных путей: способы, оснащение.
- •16.Определение трудного дыхательного пути. Определение риска возникновения трудного дыхательного пути. Алгоритм действий при трудном дыхательном пути.
- •Причины трудных дыхательных путей
- •Трудности в верхних дыхательных путях
- •Средние дыхательные пути
- •Нижние дыхательные пути
- •Анамнез
- •Клиническое исследование дыхательных путей. Прогнозирование трудной интубации
- •Клинические тесты Открывание рта
- •Осмотр глотки
- •Выдвижение нижней челюсти
- •Исследование подвижности шейного отдела позвоночника
- •Измерения
- •Инструментальные методы исследования
- •Ценность тестов и измерения
- •Шкала lemon
- •Прогнозирование трудной вентиляции
- •Алгоритм трудных дыхательных путей asa, 2003 г.
- •18.Критерии экстубации трахеи. Осложнения во время экстубации трахеи. Экстубация
- •Противопоказания
- •Тиопентал натрия (thiopental sodium) инструкция по применению Фармакологическое действие
- •Показания препарата Тиопентал Натрий
- •Режим дозирования
- •Противопоказания
- •Побочное действие
- •Натрия оксибутират (Sodium oxybutirate) Фармакология
- •Побочные действия вещества Натрия оксибутират
- •2. Бензодиазепины (мидазолам, диазепам). Дозы, противопоказания, особенности препаратов.
- •Противопоказания
- •Побочные действия вещества Мидазолам
- •Противопоказания
- •Побочные действия
- •3. Аналгетики (фентанил, морфин. Промедол, трамадол, нпвп, парацетамол). Дозы, противопоказания, особенности препаратов.
- •Фармакология
- •Побочные действия вещества Фентанил
- •Морфин (Morphine) Фармакология
- •Применение вещества Морфин
- •Противопоказания
- •Ограничения к применению
- •Фармакология
- •Применение вещества Тримеперидин
- •Противопоказания
- •Побочные действия вещества Тримеперидин
- •Взаимодействие
- •Трамадол (Tramadol) Фармакология
- •Побочные действия вещества Трамадол
- •Противопоказания
- •Парацетамол (Paracetamol) Фармакология
- •4. Миорелаксанты. Препараты, дозы, противопоказания, особенности препаратов.
- •Противопоказания к применению
- •Противопоказания
- •Ограничения к применению
- •Противопоказания
- •Ограничения к применению
- •5. Дайте определение – «Вводный наркоз». Преимущества и недостатки неингаляционного вводного наркоза.
- •6. Дайте определение - инфузия, управляемая вручную (tiva).
- •8. Модели камер, трёхкамерная фармакокинетическая модель.
- •9. Расскажите «Метод в/в инфузии, основанный на работе шприц-насосов в мл/час (устаревшее) или мг/кгчас, мг/кгмин, ед/кгчас, ед/кгмин».
- •10. Технология вводного наркоза и поддержания анестезии пропофолом болюсно и шприцевым дозатором.
- •11. Технология вводного наркоза и поддержания анестезии кетамином болюсно и шприцевым дозатором.
- •3. Ингаляционная анестезия.
- •1. Цветная маркировка медицинских газов в России. Правила подключения анестезиологического оборудования к системам медицинского газоснабжения.
- •2. Методики проведения ингаляционной анестезии.
- •Клиническое течение общего обезболивания, стадии и симптомы наркоза. (симптомы многокомпонентного наркоза с миорелаксантами). Стадии наркоза и контроль глубины наркоза
- •4. Принцип работы испарителя. Виды испарителей.
- •5.Адсорбер: состав, принцип работы. Признаки истощения адсорбера.
- •6. Какие бывают дыхательные контуры.
- •7. Дайте определение термину: поток свежей смеси (fgf). Какие виды анестезии бывают в зависимости от потока газовой смеси. Преимущества и недостатки.
- •Газообразные анестетики: дозировка, побочные эффекты.
- •3.1.1.1. Жидкие летучие анестетики
- •3.1.1.2. Газообразные анестетики
- •Фторотан
- •Изофлуран (Isofluranum)
- •Взаимодействие
- •Пути введения
- •Десфлуран (Десфлуран)
- •11. Что такое и чему равен мак-бар, Мак-пробуждения, Мак–стимуляции трахеи.
- •Мак стимуляции трахеи
- •12.Взаимодействие препаратов для ингаляционной анестезии. Аддитивность эффектов.
- •13.Методики ингаляционной индукции севофлураном. Показания, противопоказания, осложнения ингаляционной индукции. Масочная индукция
- •Методы индукции с предварительным заполнением контура наркозного аппарата смесью, содержащей 6 — 7% севофлурана
- •Индукция, инициированная быстрым насыщением жел смесью, содержащей 6 — 8% севофлурана
- •Индукция смесью, содержащей 6 — 8% севофлурана при спокойном дыхании пациента
- •Методы индукции без предварительного заполнения контура наркозного аппарата
- •Методика ступенчатой индукции
- •Методика индукции смесью, содержащей 8% севофлурана, при спокойном дыхании пациента без предварительного заполонил контура
- •Сравнение методик масочной индукции
- •Комбинация севофлурана и других средств для анестезии
- •Поддержание анестезии севофлураном
- •14.Потенциальные опасности работы в операционной для анестезиологической бригады. Методы снижения загрязнения ингаляционными анестетиками.
- •15.Методика проведения общей анестезии ингаляционными анестетиками с помощью маски наркозного аппарата. Масочный наркоз
- •Методика проведения масочного наркоза.
- •Эндотрахеальный наркоз .
- •16.Методика проведения общей анестезии ингаляционными анестетиками с помощью ларингеальной маски.
- •4. Местная анестезия.
- •1. Местные анестетики. Классификация. Современные взгляды на механизм действия.
- •2. Токсические эффекты местных анестетиков (системные и локальные в месте введения). Технология “LipidResque”.
- •3. Терминальная анестезия. Показания к применению. Препараты. Терминальная анестезия
- •4. Инфильтрационная анестезия «по Вишневскому». Показания, противопоказания к применени. Препараты.
- •5. Проводниковая анестезия. Принцип метода. Показания. Противопоказания. Дозирование местных анестетиков.
- •Показания
- •Противопоказания
- •6. Методы идентификации нервных стволов при выполнении проводниковой анестезии.
- •7. Осложнения проводниковой анестезии, профилактика и лечение.
- •8. Применение инфузионной терапии и вазоконстрикторов при нейраксиальной анестезии.
- •10. Препараты, применяемые при са.
- •11. Оборудование (иглы для люмбальной пункции). Техника проведения люмбальной пункции. Оценка эффективности са.
- •Осложнения са.
- •13. Эпидуральная анестезия. Показания. Противопоказания. Подготовка пациента перед операцией. Препараты, применяемые при эа.
- •14. Техника пункции и катетеризации эпидурального пространства. Методика эпидуральной анестезии
- •15. Методы идентификации эпидурального пространства. Понятие о «тест-дозе». Оборудование для эа (иглы для эпидуральной пункции, катетеры).
- •18. Каудальная анестезия. Показания. Противопоказания. Подготовка пациента перед операцией. Оборудование, методика и обеспечение безопасности метода.
- •19. Техника пункции и катетеризации каудального пространства (кп). Методы идентификации кп. Понятие о «тест-дозе». Осложнения при ка. Методы профилактики. Методика каудальной анестезии Безопасность
- •20. Группы парентеральных препаратов, применяемых для лечения острой боли. Дозировки и кратность введения парентеральных аналгетиков, особенности их действия.
- •21. Мультимодальный подход к лечению острой боли. Методы оценки болевого синдрома.
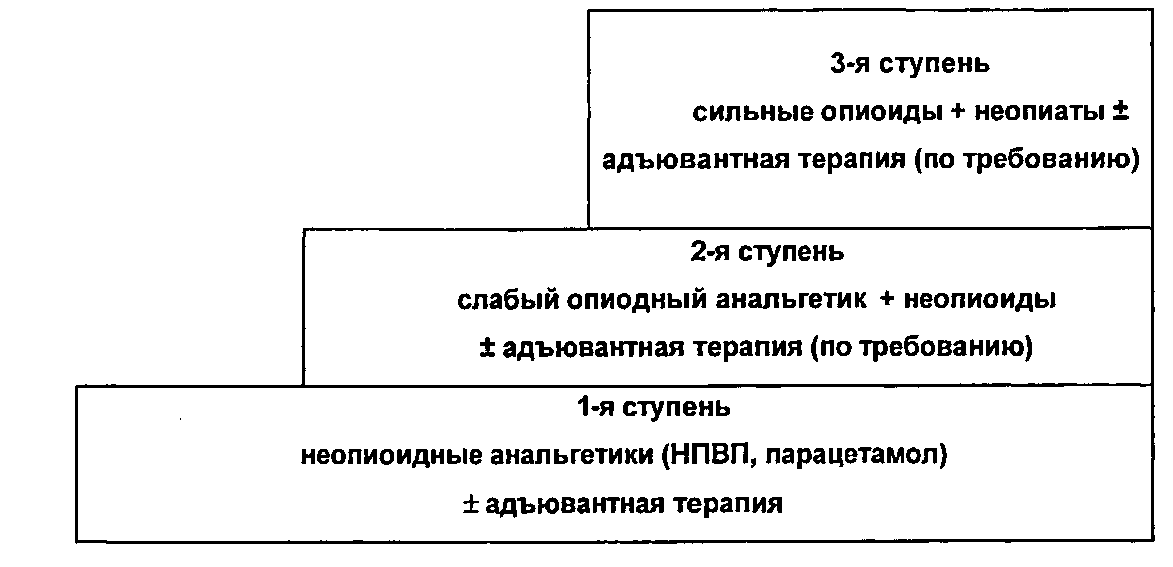
- •Мультимодальный подход к лечению хронической боли. Методы оценки хронической боли.
- •1 Ступень
- •2 Ступень
- •3 Ступень
20. Группы парентеральных препаратов, применяемых для лечения острой боли. Дозировки и кратность введения парентеральных аналгетиков, особенности их действия.
Препарат |
Лекарственная форма |
Дозировка |
Просидол |
табл. 20,25мг |
20-100 мг |
Просидол |
амп. 10 мг |
10-100 мг |
Промедол |
табл. / амп. |
20-100 мг |
Омнопон |
амп. 10, 20 мг |
10-40 мг |
Морфина гидрохлорид |
амп. 10 мг |
10-20 мг |
МСТ-континус |
таб. 10, 30, 60, 100 мг |
10-100 мг |
Синтетические опиоиды: |
||
Трамадол |
капс., амп, капли, свечи |
50-100 мг |
Буторфанол |
амп. 2 мг |
2-4 мг |
Бупренорфин |
амп. 0,2 мг Табл. 0,2 мг |
0,2-0,4 мг |
Схема 3. Лекарственные формы и дозы анальгетиков |
Препарат |
Лекарственная форма |
Разовая доза |
Максимальная суточная доза |
Ненаркотические анальгетики: |
|||
Баралгин |
табл./амп. |
500-1000 мг |
2000-3000 мг |
Пенталгин |
табл. |
500-1000 мг |
2000-3000 мг |
Седалгин |
табл. |
500-1000 мг |
2000-3000 мг |
Парацетамол |
табл. |
500-1000 мг |
до 4000 мг |
Диклофенак (вольтарен) |
таб./свечи /амп. |
50-100 мг |
400 мг |
Опиаты: |
|||
Просидол |
табл. 20,25мг |
20-100 мг |
400-500 мг |
|
амп. 10 мг |
10-100 мг |
400 мг |
Промедол |
табл./амп. |
20-100 мг |
300 мг |
Омнопон |
амп. 10, 20 мг |
10-40 мг |
200 мг |
Морфина гидрохлорид |
амп. 10 мг |
10-20 мг |
50 мг |
МСТ-континус |
таб. 10, 30, 60, 100 мг |
10-100 мг |
до 1000 мг (при длительной терапии) |
Синтетические опиоиды: |
|||
Трамадол |
капс., амп, капли, свечи |
50-100 мг |
400-600 мг |
Буторфанол |
амп. 2 мг |
2-4 мг |
24 мг |
Бупренорфин |
табл. 0,2 мг |
0,2-0,4 мг |
3,0 мг |
|
амп. 0,3 и 0,6 мг |
0,3-,06 мг |
3,0 мг |
21. Мультимодальный подход к лечению острой боли. Методы оценки болевого синдрома.
-
1
2
3
4
5
6
7
8
9
10
Цифровая рейтинговая шкала оценки боли (для самооценки взрослых пациентов и детей старше 5 лет) состоит из десяти делений, где 0 означает «боли нет», а 10 - «боль невыносимая». Специалист, оценивающий боль, должен объяснить пациенту что: 0 - боли нет, от 1 до 3 баллов - боль незначительная, от 4 до 6 баллов - боль умеренная, от 7 до 9 баллов - боль выраженная и 10 баллов - боль невыносимая. Пациент должен сам оценить боль, выбрав числовое значение, которое соответствует интенсивности боли.
Оценка боли по шкале гримасс Вонг-Бейкера (Приложение 1)
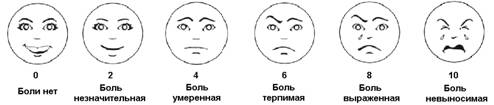
Шкала гримасс Вонг-Бейкера предназначена для оценки состояния взрослых пациентов и детей старше 3 лет. Шкала гримасс состоит из 6 лиц, начиная от смеющегося (нет боли) до плачущего (боль невыносимая). Специалист, оценивающий боль должен объяснить пациенту в доступной форме, какое из представленных лиц описывает его боль.
Шкала CRIES (Лист оценки боли(CRIES Pain Scale) (Приложение 2) разработана для использования у новорожденных с 32 недель гестационного возраста до 6 месяцев. Каждый из пяти показателей этой шкалы (плач, потребность в кислороде при сатурации ниже 95%, повышение АД и ЧСС, выражение лица и сон) оценивается от 0 до 2 баллов.
Общая сумма по пяти категориям может составлять от 0 (боли нет) до 10 баллов (боль невыносимая).
Поведенческая шкала оценки боли (FLACC) разработана для использования у детей с 2 месяцев до 7 лет. Этот метод оценивает боль по пяти поведенческим признакам, соответственно - выражению лица, двигательному возбуждению, мышечному тонусу, психоэмоциональному состоянию, успокаеваемости. Оценивается от 0 до 2 баллов. Общая сумма по пяти категориям может составлять от 0 (боли нет) до 10 баллов (боль невыносимая).
Эффект проведенной терапии оценивается повторно по ранее использованной шкале оценки боли. Снижение интенсивности боли расценивают как:
Снижение на 10 - 20% - минимальный эффект обезболивания
Снижение на 30% - умеренный эффект обезболивания
Снижение 50% - существенное облегчение боли
Результаты проведенной оценки должны быть подписаны в соответствующей графе медицинским сотрудником, проводившим оценку.
Шкала Растергина - Шнайдера предназначена для оценки клинических признаков во время схватки и эффективность обезболивания оценивается в баллах которая также включает 5 критериев: болевые ощущения, двигательное возбуждение, психоэмоциональное напряжение, учащение дыхание и его ритм, повышение АД, изменение пульса.
Оценка эффективности обезболивания расценивается как:
8-10 баллов - эффект полный
4-7 баллов - эффект удовлетворительный
Менее 4 баллов - обезболивание неэффективно
Управление болью является частью лечения. Медицинская организация берет на себя обязанность при необходимости обучить пациента по следующим темам:
образование пациента по безопасному и эффективному использованию лекарственных средств
образование пациента по безопасному и эффективному использованию медицинского оборудования
образование пациента в отношении их роли в оценке боли и важности эффективного управления болью
последующая реабилитация.
С помощью данных шкал определяется вид анальгетика, путь введения, кратность введения. Например:
слабая боль - может быть купирована введение периферических анестетиков( кетотоп, кеторолак, анальгин, диклофенак, парацетамол).
умеренная боль - центральные ненаркотические анальгетики (трамадол) в сочетании с периферическими.
сильная боль - наркотические анальгетики (промедол, морфин, фентанил).
Острая боль - биологический сигнал о возможном начинающемся или уже произошедшем повреждении тканей. Длительность острой боли ограничивается временем восстановления повреждения
Интенсивность боли |
Терапия |
Сильная боль |
|
Умеренная боль |
|
Слабая боль |
|
При слабой и умеренной послеоперационной боли эффективно назначение внутрь ингибиторов циклооксигеназы (салицилаты, аспирин, дифлунизал, трисалицилат холина магния), р-Аминофенолы (ацетаминофен) и НПВС (производные пропионовой кислоты (ибупрофен, напроксен, напроксен натрия), индолы (индометацин,кеторолак), опиоидов или их сочетанием. В США в отделениях интенсивной терапии из внутривенных анальгетических препаратов наиболее часто используют сульфат морфина.(7) Внутривенное введение его обычно начинается с дозы насыщения 0,05 мг/кг, вводимой в течение 5 - 15 мин и титруемой до достижения эффекта. Большинство больных нуждаются в дозе 4 - 6 мг/ч после адекватной дозы насыщения. При болюсной терапии повторные инъекции должны производится каждые 1 2 ч, при продолжительной инфузионной терапии необходима одна доза насыщения или более.
Морфин может вызывать высвобождение гистамина, обусловливающее возникновение побочных реакций. Поэтому пациентам с нестабильной гемодинамикой, гистаминопосредованными реакциями или аллергией к морфину в качестве анальгетика рекомендуется фентанил. Он не приводит к высвобождению гистамина, не вызывает перекрестных реакций при аллергии к морфину, быстро выводится. Вводится фентанил путем продолжительной внутривенной инфузии, обычно в дозе 1 - 2 мг/кг в час. В начале лечения обычно требуется одна доза насыщения или более (1-2 мг/кг). В качестве приемлемой альтернативы может использоваться гидроморфон - полусинтетическое производное морфина, обладающее большей анальгетической/седативной потенцией и вызывающее меньшую эйфорию. Начальная доза составляет 0,5 мг/кг, обычно требуется 1 - 2 мг каждые 1 - 2 ч.Больным в критическом состоянии не рекомендуется назначать для рутинной обезболивающей терапии меперидин, агонисты/антагонисты опиатов (бупренофин и др.), нестероидные противовоспалительные препараты.Не рекомендуется использовать у больных в критическом состоянии для рутинной седативной терапии в течение длительного времени следующие препараты: этомидат (амидат), применяемый обычно для анестезии при коротких процедурах, кетамин (кеталар), барбитураты тиопентал (пентотал) и пентобарбитал (нембутал), хлорпромазин (аминазин) и дроперидол.
Кроме того для анальгезии в послеоперационном периде разработано продленное обезболивание без использования наркотических анальгетиков(10) . Методика внутривенной продленной анальгезии анальгином, седуксеном, но- шпой в раннем послеоперацинном периоде дает возможность при меньших дозах препаратов обеспечить полноценный анальгетический эффект.
