
4 курс / Акушерство и гинекология / Реконструктивно_пластическая_хирургия_в_гинекологии,_Рязанцев_Е
.pdf
Раздел 5. Ведение послеоперационного периода после пластических операций на стенках влагалища и тазовом дне
По завершении пластической операции пациентка доставляется в палату интенсивной терапии, где ей через стерильную пеленку прикладывается к промежности пузырь со льдом на 2 часа. Если больная перенесла трансвагинальную экстирпации матки, то лед кладется и на низ живота. В палате интенсивной терапии ведется тщательный контроль над гемодинамикой, функцией мочевыделитслыюй системы и характером выделений из влагалища. После интраоперационного введения антибиотиков цефалоспоринового ряда дальнейшее назначение антибиотиков строго по показаниям. Через 4-6 часов больной разрешается сгибать ноги, но без широкого их разведения и поворачиваться на бок. Как правило, после больших и травматичных пластических операций больные в течение 2-3 дней не могут самостоятельно мочиться. Этим пациенткам целесообразнее ввести на 2 дня катетер Фолея с обязательным промыванием мочевого пузыря утром и вечером теплым раствором фурацилина. При удовлетворительном самочувствии на второй день больная переводится в общую палату. Пациенткам старших возрастных групп со вторых суток послеоперационного периода назначается лечебная гимнастика под руководством врача ЛФК, кроме того, для профилактики гипостатической пневмонии назначается принудительная вентиляция легких путем назначения раздувания детских резиновых шариков. При варикозной болезни нижних конечностей в период предоперационной подготовки и в послеоперационном периоде на нижние конечности накладываются эластичные бинты, им назначается аспирин в дозе 0,25 два раза в сутки, а при наличии показаний — введение фраксипарина. В течение первых трех суток больные находятся на голодной диете. Им разрешается принимать несладкие соки, бульон и жидкий кисель. Приём жидкости не ограничивается. С 3 суток больная переводится на стол № 1 без хлеба. Эта диета сохраняется на протяжении 3 дней с последующим переводом на общий стол с ограничением грубой клетчатки.
Обработка швов на промежности начинается с первых суток послеоперационного периода свежеприготовленным 5% раствором перманганата калия после каждого мочеиспускания, а если больная находится с постоянным катетером, то не менее 3-4 раз в сутки. Швы во влагалище начинают обрабатывать со вторых суток послеоперационного периода. И здесь мы отдаем предпочтение 5% раствору калия перманганата, т.к. он является не

только хорошим антисептиком, но и активно окисляет раневой секрет. Обработку влагалища должен производить лечащий врач. Выполняется эта процедура следующим образом: сначала врач осторожно оттягивает одну из ягодиц и вводит в межягодичную складку ватный или марлевый шарик, плотно прижимая их к коже. Это служит профилактикой затекания раствора между ягодицами. Поле этого в прямой зажим Кохера берется маленький ватный шарик (с лесной орех) таким образом, чтобы бранши инструмента были полностью прикрыты ватой и смачивается в растворе перманганата калия. Затем врач левой рукой бережно разводит малые половые губы и вращательными движениями инструмента вводит во влагалище смоченный раствором шарик. По истечении 1-2 минут вращательными движениями в ту же сторону инструмент извлекается. Если во влагалище много раневого секрета, то ватный шарик приобретает бурую окраску. Обработка швов во влагалище проводится до тех пор, пока ватный шарик не перестанет менять окраску. Эта процедура выполняется один раз в сутки.
На 4 сутки утром (!) пациентке дается слабительное (касторовое масло — 30 мл или 100 мл 25% раствора сульфата магния) и при появлении позывов к дефекации ставится масляная клизма. Швы с промежности снимаются на 5 сутки. Задержка со снятием швов может осложниться их прорезыванием и инфицированием. После получения результатов исследования свертывающей системы крови и общей гемограммы на 7-8 день больной разрешается встать с постели. Подъем с постели осуществляется в следующей последовательности: сначала женщине рекомендуется повернуться на живот, затем спустить ноги с постели и, отжимаясь от постели руками, встать. После вставания с постели женщина не должна предпринимать попыток хождения по палате, а просто спокойно постоять у постели. Она не должна смотреть на пол, т.к. это может вызвать головокружение и даже падение.
Ложиться в постель женщина должна в обратной последовательности. Присаживаться на жесткий стул разрешается с 14 суток послеоперационного периода попеременно на одну и другую ягодицу. Большинству больных следует не только объяснить, но и продемонстрировать, как это делается. Пациентка должна подойти к стулу и повернуться к нему спиной таким образом, чтобы ноги ощутили прикосновение. После этого она должна плотно сжать ягодицы, опереться одной рукой о стул, плавно опуститься на одну ягодицу, после чего необходимо расслабить мышцы. Менять ягодицы следует только через вставание со стула и ни в коем случае не перекатываться с одной ягодицы на

другую. Две недели спустя мы разрешаем присаживаться на жесткий стул на обе сжатые ягодицы, а после плотного соприкосновения со стулом мышцы следует полностью расслабить. Сидеть на жестком стуле рекомендуется в течение 2—3 последующих месяцев.
В течение 6 месяцев женщине не разрешается тяжелый физический труд и подъём тяжестей более 5 кг. Половая жизнь разрешается не ранее чем через 2 месяца после операции. При посещении женской консультации в течение первых двух месяцев не рекомендуется введение влагалищных зеркал и бимануальное исследование.
Раздел 6. Пластические операции на матке
Пластические операции на матке при аномалиях ее развития
Аномалии развития матки встречаются относительно редко. Показанием к оперативному лечению служат: многократные самопроизвольные аборты, реже
— бесплодие. Наиболее часто невынашивание беременности встречается при двурогой матке или наличии неполной перегородки в ее полости. Выбор методики оперативного вмешательства зависит от степени выраженности существующей патологии. Диагноз устанавливается путем УЗИ, гистероскопии, биконтрастной гинекографии и лапароскопии, С нашей точки зрения наиболее информативной следует признать гистерографию, дающую возможность определить толщину имеющейся перегородки. Эффективное оперативное вмешательство возможно лишь в том случае, если оба «рога» матки имеют одинаковую величину.
а). Наиболее распространенной является операция, разработанная Штрассманом. Сущность операции заключается в следующем: 1) для вхождения в брюшную полость лучше использовать нижнесрединную лапаротомию, которая дает более широкий доступ к тазовым органам и облегчает в дальнейшем выполнение кесарева сечения; 2) на каждый из рогов матки накладывается кетгутовая лигатура-держалка, с помощью которых орган приподнимается к ране в брюшной стенке (если это возможно); лигатурыдержалки ассистентом максимально разводятся в стороны, после чего проводится донный разрез, не доходящий 2 см до места вхождения маточных труб. Имеющаяся в полости матки перегородка иссекается ножницами.

Кровоточащие сосуды обшиваются абсорбирующимися лигатурами или коагулируются. Стенка матки после сближения рогов сшиваются двухрядным викриловым швом в сагиттальной плоскости. В целях профилактики аденомиоза обе стенки матки сшиваются поочередно без захвата эндометрия, начиная от шейки матки. В качестве шовного материала лучше использовать викрил метричностью 2-0. Узлы первого ряда швов должны находиться в толще миометрия. При наложении второго ряда швов желательно использовать нашу методику, описанную выше и изображенную на схеме.
Второй ряд швов накладывается таким образом, чтобы на 2-3 мм он перекрывал первый. Как и в первом ряду, узлы швов должны быть обращены в толщу миометрия, что в значительной степени предотвращают образование спаек в послеоперационном периоде.
Перед наложением завершающих швов первого ряда в полость матки следует ввести внутриматочный контрацептив (лучше петля Липса), что может предотвратить образование внутриматочных синехий. При отсутствии петли Липса в полость матки можно ввести отрезок полиэтиленовой трубки от разовой капельницы, свернутый в форме кольца. Удаление контрацептива из полости матки осуществляется через 4-6 недель после операции. На схеме представлена методика наложения второго ряда швов на миометрий.

Рис. 41. Операция метропластики при двурогой матке (операция Штрассмана)
а — рассечение рогов матки; б — иссечение перегородки; в -наложение первого ряда мышечно-мышечных швов; г. — наложение серозно-мышечных швов
б). Если оба рога матки разделены широкой перегородкой и находятся на значительном удалении друг от друга, нами используется модификация операции Штрассмана. Она заключается в следующем: 1) ориентируясь на данные гистерографии, медиальные стенки маток иссекаются разрезами в сагитталь-

Рис. 42. Схема наложения швов на матку (в нашей модификации)
1 — первый ряд швов без захвата эндометрия; 2 — второй ряд швов с погружением узла в миометрий
ной плоскости, но без вскрытия их полостей. У некоторых больных при этом наблюдается значительное кровотечение из-за атипизма строения сосудистой сети. Кровоточащие сосуды следует сразу обшить кетгутом или викрилом. Лигатуры-держалки растягиваются ассистентом в стороны, а хирург тем временем рассекает медиальные стенки маток в продольном направлении до полости и их соединения в области внутреннего зева.
Излишки перегородок осторожно иссекаются ножницами. Завершающий этап операции проводится, как и при типичной операции Штрассмана. Контрацептив из полости матки извлекается также через 4-6 недель, но предпочтительнее это делать в первый день очередной менструации. После описанных операций, родоразрешение проводится путем кесарева сечения, в ходе которого целесообразно бимануально пропальпировать зону шва на матке и определить его полноценность. Тщательное сопоставление сшиваемых тканей обеспечивает высокую полноценность шва на матке и отсутствие видимого рубца.
Важным является вопрос о времени наступления беременности после пластических операций на матке. В этом мы ориентируемся на возраст пациентки. Женщинам до 30 лет рекомендуется тщательная контрацепция в течение года, после чего выполняется контрольная гистерография или гистероскопия.

Рис. 43. Наша модификация операции Штрассмана 1 —рог матки; 2 — сектор иссечения медиальных поверхностей рогов матки
Рис. 44. Наша модификация операции Штрассмана (продолжение) 1 -линия рассечения рогов матки; 2 — пунктиром обозначена линия иссечения излишков ткани маточных рогов
Пациенткам старше 30-35 лет период контрацепции сокращается до 6 месяцев. По описанной методике нами прооперированно 12 пациенток. У 8 из них беременность завершилась операцией кесарева сечения в нижнем сегменте,
у2 — самопроизвольным выкидышем при сроке гестации 11 и 14 недель и еще
у2 пациенток беременность не наступала. В ходе выполнения кесарева сечения
увсех пациенток выявлен атипизм строения сосудистой сети на передней и задней стенках матки (спереди больше, сзади меньше). Артериальные сосуды древовидного строения располагались на поверхности матки в форме «аппликации» и их свободно можно было приподнять пинцетом и даже провести под ними инструмент. В толщу миометрия от них уходили тонкие веточки, которые лигировались и пересекались перед вхождением в полость матки.

Консервативная миомэктомия
Показанием к выполнению консервативной миомэктомии служит молодой возраст пациентки и желание сохранить репродуктивную функцию. Операция выполняется под эндотрахеальным наркозом или перидуральной анестезией в первые дни после окончания очередной менструации. Вхождение в брюшную полость может быть осуществлено любым разрезом, однако мы отдаем предпочтение нижнесрединной лапаротомии, что в дальнейшем облегчает выполнение последующего кесарева сечения. Срединный разрез передней брюшной стенки представляет больший доступ к органу при множественных миоматозных узлах и, особенно при их локализации низко на задней стенке матки.
Направление разреза над миоматозными узлами зависит от особенностей кровоснабжения в различных отделах органа.
После вхождения в брюшную полость хирург правой рукой захватывает и подводит к ране матку. Один из миоматозных узлов прошивается прочной капроновой лигатурой, которая выполняет в дальнейшем роль временной держалки. При большой величине матки и затруднении ее выведения в рану брюшной стенки наиболее целесообразно продлить разрез брюшной стенки.
Предоперационное обследование (УЗИ, чрезматочная флебография) не всегда дают возможность определения количества имеющихся опухолевых
узлов, поэтому перед началом их вылущивания хирург должен тщательно пропальпировать матку для выявления мелких интрамуральных узлов.
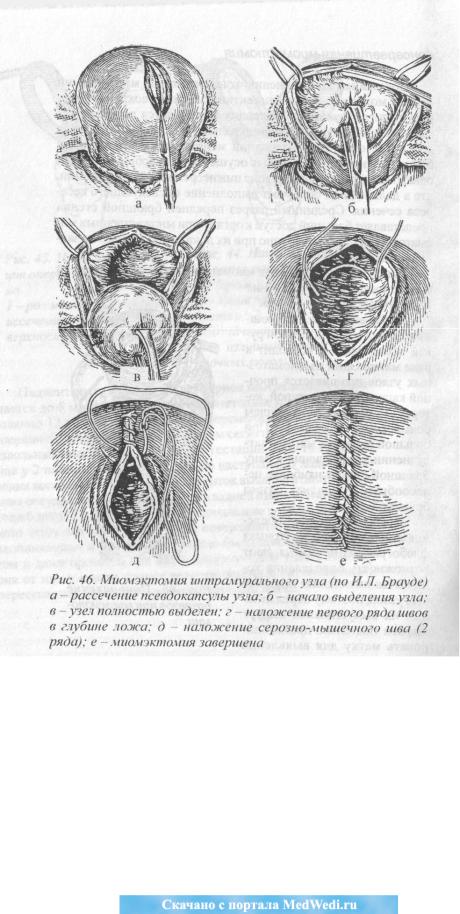
Рис. 46. Миомэктомия интрамуралъного узла (по И. Л. Брауде) а -рассечение псевдокапсулы узла; б — начало выделения узла; в -узел полностью выделен; г.
— натжение первого ряда швов в глубине ложа: д — наложение серозномышечного шва (2 ряда); е — миомэктомия завершена
Начинать удаление опухолей следует с наиболее крупного узла, что в дальнейшем облегчает доступ к более мелким из них. Миомэктомия начинается

с прошивания наиболее выбухающего полюса опухоли прочной капроновой нитью, которая не завязывается, а берется на зажим Пеана и служит держалкой при вылущивании узла. Мы предпочитаем производить очерчивающий разрез, как это показано на рисунке 45. Глубина разреза определяется расхождением краев рассекаемых тканей при сокращении мышечных волокон, в результате чего опухоль начинает выбухать над поверхностью матки. Дальнейшее выделение миоматозного узла лучше производить тупоконечными препаровочными ножницами. Кровотечение чаще всего наблюдается из краев разреза. Для клеммирования кровоточащих сосудов лучше использовать кровоостанавливающие зажимы типа «москит». После удаления миоматозного узла кровоточащие сосуды в глубине ложа следует сразу обшить тонким викрилом. От тщательности гемостаза во многом зависит течение послеоперационного периода и прогноз отдаленных результатов оперативного вмешательства.
Ложе миоматозного узла, как правило, ушивается двухрядным швом из абсорбирующихся шовных материалов (полисорб, дексон и др.). При глубоком ложе узла первый ряд мышечно-мышечных швов накладывается поочередно с обязательным подхватыванием дна раны, но без завязывания нитей. Игла не должна прокалывать эндометрий при близком расположении полости матки. Завязывание нитей начинается после завершения наложения первого ряда швов. Нити завязываются плавным натяжением.
Необходимо следить за тем, чтобы не было прорезания тканей. В обязанности ассистента при этом входит пальцевое сближение сшиваемых тканей. Наложение второго ряда швов мы рекомендуем начинать с вкола иглы из глубины рапы и выкалывать в непосредственной близости от края серозного покрова, как это показано на рисунке (см. рис. 42). На противоположной стороне вкол делается на серозном покрове в 2-3 мм от края, проводится через миометрий и выкалывается у дна раны.
Также как и при наложении первого ряда швов целесообразнее сначала наложить все швы и только после этого присту-
