
Билеты к экзамену 2023 год
.pdf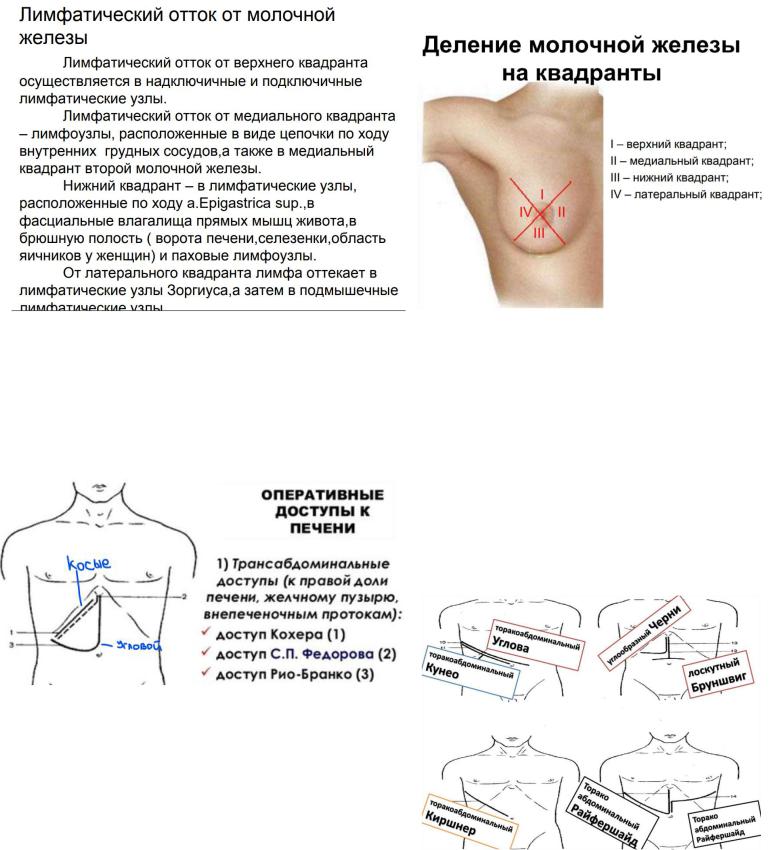
4. Оперативные доступы к печени и желчному пузырю. Холецистэктомия.
Показания: хр. рецидивирующий холецистит (калькулезный и бескаменный), флегмона, гангрена, прободение и рак желчного пузыря.
Положение больного: на спине с валиком под ней. Обезболивание — эндотрахеальный наркоз.
Доступ — косой разрез в правом подреберье параллельно реберной дуге (по Федорову или Кохеру).
Холецистэктомия от шейки
Выделение пузырного протока и пузырной артерии. После предварительного осмотра, пальпации пузыря и элементов печеночнодвенадцатиперстной связки (желчные пути, воротная вена, печеночная артерия), а в случае необходимости — пункции и опорожнения пузыря рассекают брюшину, покрывающую спереди печеночнодвенадцатиперстную связку. Раздвигают клетчатку, выделяют место впадения пузырного протока в общий желчный проток. Выше места впадения пузырного протока отыскивают и выделяют a. cystica, отходящую, как правило, от правой печеночной артерии. Пузырную
артерию перевязывают двумя шелковыми лигатурами и пересекают между ними. Выделяют пузырный проток, который до удаления желчного пузыря обычно используют для интраоперационной холангиографии. Перевязка пузырного протока непосредственно у
места впадения в общий желчный проток недопустима ввиду возможности сужения просвета последнего. Оставление чрезмерно длинной культи пузырного протока может вести к его расширению и образованию в нем камней.
Выделение и удаление желчного пузыря. Разрез брюшинного листка печеночно-двенадцатиперстной связки продолжают в виде двух полуовалов вокруг желчного пузыря. Каждый из лоскутов отсепаровывают, вылущивают пузырь тупым и острым путями и удаляют.
Производят тщательный гемостаз. Листки серозной оболочки над пузырным ложем и вдоль печеночно-двенадцатиперстной связки, рассеченные при выделении пузыря, сшивают узловыми кетгутовыми швами. К ложу пузыря и отверстию сальниковой сумки подводят резиновый дренаж и марлевые тампоны (по показаниям).
Холецистэктомия от дна:
Рассекают брюшинный листок, покрывающий желчный пузырь, по направлению от дна к шейке. Ножницами с закрытыми браншами или зондом Кохера брюшину тупо сдвигают с пузыря (соблюдать осторожность, чтобы не вскрыть просвет пузыря и тем самым не инфицировать брюшную полость). Пузырь в области дна захватывают окончатым зажимом Люэра и подтягивают вверх. После выделения

желчного пузыря из его ложа пузырную артерию пересекают между
двумя лигатурами. Накладывают лигатуру на пузырный проток,
ниже которой его вскрывают и производят интраоперационную холангиографию, после чего удаляют желчный пузырь. Культю
пузырного протока после ее перевязки надежной лигатурой погружают в рассеченную печеночно-двенадцатиперстную связку и перитонизируют. Ушивают ложе желчного пузыря. Подводят дренаж к пузырному ложу и ушивают рану передней брюшной стенки.
5. Пункция коленного сустава (завороты синовиальной оболочки, точки и техника пункции). СМ.ВЫШЕ
Билет №23 1. Топографическая анатомия дельтовидной области. Поддельтовидное
клетчаточное пространство и его сообщения. Плечевой сустав.
Область соответствует месту расположения m. deltoideus, которая покрывает плечевой сустав и верхнюю треть плечевой кости.
Внешние ориентиры: передний и задний края m. deltoideus, ключица и акромиально-ключичное сочленение, акромион и ость лопатки.
Граница:
верхняя идет по линии начала m. deltoideus от наружной трети ключицы, акромиона и наружной трети лопаточной ости,
нижняя проходит по условной горизонтальной линии, соединяющей нижние края m. pectoralis major и m. latissimus dorsi;
передняя и задняя соответствуют краям m. deltoideus.
5.Под m. deltoideus находится
поддельтовидное клетчаточное пространство.
В нем располагается СНП,
состоящий из n. axillaris и a.

circumflexa humeri posterior с сопровождающими венами.
N. axillaris, ветвь плечевого сплетения, располагается проксимально от сопровождающих его сосудов. Проходя через foramen quadrilaterum, он прилежит к подмышечному завороту (recessus axillaris) капсулы плечевого сустава, а затем огибает хирургическую шейку плеча сзади. A. circumflexa humeri posterior в поддельтовидном пространстве анастомозирует с a. circumflexa humeri anterior. Под клетчаткой поддельтовидного пространства располагаются мышцы, непосредственно прилежащие к капсуле плечевого сустава.
Плечевой сустав, articulatio humeri
Он образован головкой плечевой кости, представляющей по форме треть шара, и суставной впадиной лопатки, расположенной на ее наружном углу. В
еличина суставной впадины, cavitas glenoidalis, вчетверо меньше головки плечевой кости. Ее конгруэнтность увеличивается за счет суставной губы, labrum glenoidale, имеющей волокнисто-хрящевую структуру. Суставные поверхности покрыты хрящом, который толще в центре и тоньше у их краев.
Узкая суставная щель проецируется спереди на верхушку клювовидного отростка, снаружи — по линии, соединяющей акромиальный конец ключицы с клювовидным отростком, сзади — под акромионом, в промежуток между акромиальной и остистой частями дельтовидной мышцы.
Суставная капсула прикрепляется
вдоль наружного края labrum glenoidale лопатки и по анатомической шейке плечевой кости.
Капсула укрепляется связками. Наиболее важное значение имеет клювовидно-плечевая связка, lig. coracohumerale. Спереди к капсуле сустава прилежат m. subscapularis, m. coracobrachialis и caput breve m. bicipitis brachii; снаружи — m. deltoideus и tendo capitis longus m. bicipitis brachii; сзади — mm. supraspinatus, infraspinatus et teres minor.
Кровоснабжение сустава осуществляется из аа. circumflexae humeri posterior et anterior, a дополнительно — через rr. deltoideus et acromialis из a. thoracoacromialis. Венозный отток происходит по венам, сопровождающим эти артерии.
Лимфоотток от верхнемедиального отдела сустава осуществляется в надключичные узлы, а от задненижнего — в подмышечные.
Источниками иннервации являются nn. axillaris et suprascapularis.
2.Принципы проведения разрезов в боковом отделе лица (топографоанатомические обоснования).
3.Топографическая анатомия плевры. Синусы плевры.
Плевра представляет собой тонкую серозную оболочку, которая покрывает каждое легкое, срастаясь с ним (висцеральная или легочная плевра) и переходит на внутреннюю поверхность стенок грудной полости, а также отграничивает легкое от образований средостения (париетальная плевра).
Между висцеральным и париетальным листками плевры образуется щелевидное капиллярное пространство — полость плевры, в которой имеется небольшое количество серозной жидкости.
В зависимости от отделов грудной полости, к которым прилежит париетальная плевра, в ней различают реберную, диафрагмальную и средостенную (медиастинальную) плевру.
Передние границы плевры, соответствующие линии перехода реберной плевры в средостенную, на правой и левой стороне расположены несимметрично, что связано с положением сердца, оттесняющим левую плевральную складку.
Справа передняя граница пересекает грудино-ключичное сочленение, направляется вниз до уровны прикрепления хряща 6 ребра к грудине.
Слева передняя граница начинается так же, проходит затем по левому краю грудины до прикрепления к ней хряща 4 ребра, переходя кнаружи, что связано с положением сердца;
Нижние границы плевральных полостей проходят по СКЛ — по 7 ребру, по СПЛ— по 10 ребру, по лопаточной линии — по 11 ребру, по околопозвоночной линии — по 12 ребру.
Задние границы плевральных полостей соответствуют ребернопозвоночным суставам.
Купол плевры выступает над ключицей в область шеи и соответствует сзади уровню остистого отростка 7 шейного позвонка, а спереди проецируется на 2—3 см выше ключицы.
Плевральные синусы составляют часть плевральной полости и образуются в местах перехода одного отдела париетальной плевры в другой. Различают три плевральных синуса.
1.Реберно-диафрагмальный синус — самый большой. Он образуется между реберной и диафрагмальной плеврой и расположен на уровне прикрепления диафрагмы в виде полукруга.
2.Средостенно-диафрагмальный ,
3.Передний и задний реберно-средостенные — значительно меньшей величины и обычно целиком заполняются легкими при вдохе.
4.Внутритазовая анестезия по Школьникову-Селиванову-Цодыксу (показания, техника выполнения).
Показания: перелом костей таза.
Место выполнения – на 1 см кнутри от передней верхней подвздошной кости.
Направление продвижения иглы: вниз и кнутри, «соскальзывая» по крылу подвздошной кости (срез иглы обращен на кость). Глубина введения иглы: 12-14 см. Вводят 0,25 % раствор новокаина в количестве 400 — 500 мл.

Возможные осложнения: повреждение органов и сосудов малого таза (при неправильном выборе места и направления введения иглы), повреждение надкостницы и кости (при неправильном выборе направления введения иглы и ориентации ее среза).
5. Временная остановка кровотечения (пальцевое прижатие) из общей сонной артерии (проекция в сонном треугольнике, синтопия, точка и техника прижатия). СМ.ВЫШЕ
СМ.ВЫШЕ
Билет №24
1. Топографическая анатомия области голеностопного сустава (передний, задний, медиальный, латеральный отделы). СМ.ВЫШЕ
2.Понятие об оперативной хирургии. Этапы хирургической операции. Критерии оценки оперативных доступов по Созон-Ярошевичу. СМ.ВЫШЕ
3.Топография органов женского таза.

4.Резекция тонкой кишки с энтероанастомозом типа «бок в бок».
5.Определение проекционной линии срединного нерва (синтопия, характеристика оперативного доступа в средней трети предплечья).
Проекция на плече:
1.верхняя точка: на границе передней и средней трети ширины подмышечной области;
2.нижняя точка: середина расстояния между медиальным краем сухожилия m. biceps brachii и медиальным надмыщелком плечевой кости.
Проекция на предплечье:
1.верхняя точка: середина расстояния между медиальным краем сухожилия m. biceps brachii и медиальным надмыщелком плечевой кости;
2.нижняя точка: середина расстояния между шиловидными отростками.
N. medianus в сопровождении одноименной артерии, отходящей от a. interossea anterior, располагается в верхней трети предплечья между головками m. pronator teres, а по выходе из этого промежутка перекрещивается с локтевой артерией, находясь спереди от нее. В средней трети нерв лежит между поверхностным и глубоким сгибателями пальцев,

плотно фиксируясь к задней стенке футляра m. flexor digitorum superficialis. В нижней трети срединный нерв располагается непосредственно под собственной фасцией в срединной борозде, sulcus medianus, образованной m. flexor carpi radialis и m. palmaris longus.
Билет №25 1. Топографическая анатомия гортани и шейного отдела дыхательного горла.
Верхняя граница гортани доходит до корня языка, к которому поднимается передняя граница - надгортанник, сзади вход в гортань образуют верхушки черпаловидных хрящей, а с боков — черпаловидно-надгортанные связки, идущие от боковых краев надгортанника к верхушкам черпаловидных хрящей.
Нижняя граница гортани - перстневидный хрящ, кольцо которого спереди пальпируется на уровне 6 шейного позвонка. Между ним и щитовидным хрящом натянута перстнещитовидная связка. Через эту связку производится вскрытие гортани — коникотомия, причем разрез будет зиять только при поперечном рассечении этой связки. Выше перстневидного хряща переднюю стенку гортани образует щитовидный хрящ, который прочно связан с подъязычной костью щитоподъязычной мембраной, membrana thyrohyoidea, прикрытой одноименными мышцами.
