
- •ОГЛАВЛЕНИЕ
- •ОБСТРУКТИВНЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ
- •Хроническая обструктивная болезнь легких (ХОБЛ)
- •Бронхиальная астма (БА)
- •Вопросы для самоконтроля
- •Воспалительные и нагноительные заболевания легких
- •Пневмонии
- •Госпитальная пневмония
- •Вопросы для самоконтроля
- •НЕФРОЛОГИЯ
- •Иммунные заболевания почек
- •Гломерулонефриты
- •Инфекционно-воспалительные заболевания почек
- •Пиелонефрит
- •Хроническая болезнь почек (ХБП)
- •Вопросы для самоконтроля
- •Железодефицитная анемия
- •Меголобластные анемии
- •Гемолитические анемии
- •Наследственные гемолитические анемии, обусловленные изменениями мембраны эритроцитов. Болезнь Минковского-Шоффара
- •Пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы-Микели)
- •Апластическая анемия
- •Вопросы для самоконтроля
- •Острые лейкозы
- •Острые лейкозы
- •Вопросы для самоконтроля
- •Хронические лейкозы
- •Хронический лимфолейкоз
- •Миелопролиферативные заболевания
- •Хронический миелолейкоз
- •Хронический идиопатический миелофиброз
- •Истинная полицитемия
- •Вопросы для самоконтроля
- •Парапротеинемические гемобластозы
- •Общие вопросы
- •Множественная миелома
- •Вопросы для самоконтроля
- •Лимфомы
- •Общие вопросы
- •Лимфогранулематоз
- •Неходжкинские злокачественные лимфомы
- •Вопросы для самоконтроля
- •Геморрагические диатезы
- •Общие вопросы
- •Болезнь Рандю-Ослера-Вебера (наследственная телеангиоэктазия)
- •Болезнь Шенлейн-Геноха (Геморрагический васкулит)
- •Болезнь Верльгофа (Идиопатическая тромбоцитопеническая пурпура, аутоиммунная тромбоцитопения)
- •Гемофилия
- •Вопросы для самоконтроля
- •Ревматоидный артрит (РА)
- •Остеоартроз (ОА)
- •Подагра
- •Реактивный артрит (РеА)
- •Псориатический артрит (ПсА)
- •Анкилозирующий спондилоартрит (болезнь Бехтерева)
- •Системные болезни соединительной ткани
- •Системная красная волчанка (СКВ)
- •Системная склеродермия
- •Дерматомиозит
- •Системные васкулиты
- •Классификация
- •Болезнь Хортона
- •Болезнь Кавасаки
- •Гранулематоз Вегенера
- •Синдром Чарга-Стросса
- •Микроскопический полиангиит
- •Вопросы для самоконтроля
- •Ахалазия кардии
- •Гастроэзофагеальная рефлюксная болезнь
- •Хронический гастрит
- •Язвенная болезнь желудка и двенадцатиперстной кишки
- •Воспалительные заболевания кишечника Болезнь Крона
- •Болезнь Уиппла
- •Неспецифический язвенный колит
- •Вопросы для самоконтроля
- •Заболевания желудочно-кишечного тракта: желчного пузыря, печени и поджелудочной железы
- •Хронический бескаменный холецистит
- •Хронический гепатит
- •Аутоиммунный гепатит
- •Алкогольная болезнь печени (АБП)
- •Цирроз печени.
- •Гемохроматоз
- •Болезнь Коновалова - Вильсона
- •Лекарственные поражение печени
- •Цирроз печени
- •Хронический панкреатит
- •Вопросы для самоконтроля
месяцев) и дает положительные результаты у 60% больных. Проведение спленэктомии не рекомендуется при холодовой гемолитической анемии, поскольку эритроциты с активированным на них комплементом С3b, элиминируются в основном в печени.
3)Цитостатики блокируют образование антител к эритроцитам и назначаются при отсутствии эффекта от глюкокортикоидов и спленэктомии. Рекомендуются азатиоприн 100-150 мг в сутки, циклофосфамид 400 мг через день, 6-меркаптопурин 150-200 мг.
4)Плазмаферез (при 37ºС) показан при аутоиммунной гемолитической анемии с холодовыми антителами.
5)От переливаниий эритроцитарной массы при гемолитической анемии следует максимально воздерживаться, поскольку они могут усилить гемолиз. Проведение трансфузий с использованием трижды отмытых или размороженных эритроцитов возможно
встадии глубокого гемолитического криза, а также при быстром снижении гемоглобина до 30-40 г/л с гипоксией головного мозга и миокарда.
Профилактика. Для профилактики гемолитических кризов при аутоиммунной гемолитической анемии с холодовыми антителами больные должны избегать переохлаждения.
Пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы-Микели)
Определение. Пароксизмальная ночная гемоглобинурия - приобретенная гемолитическая анемия, связанная с дефектом мембраны эритроцитов, обусловливающим повышенную их чувствительность к лизису комплементом сыворотки.
Этиология. В последнее время ее рассматривают как клоновое заболевание, при котором патологическую информацию получает общая клетка – предшественница миелопоэза. В связи с этим при данной патологии одновременно с эритроцитами появляется нестабильность мембраны гранулоцитов и тромбоцитов.
Патогенез. В основе усиленного разрушения клеток лежит изменение структуры оболочки эритроцитов, что вызывает их повышенную чувствительность к воздействию комплемента. Заболевание протекает с внутрисосудистым гемолизом.
Клиника. Приступы гемоглобинурии могут развиваться без видимой причины, их проявлению способствуют гемотрансфузии, прием препаратов железа, вакцинации, инфекции, оперативные вмешательства, физическое перенапряжение. Заболевание проявляется острыми приступами боли в спине, гемоглобинемией, гемоглобинурией (более выражена во время сна), гемосидеринурией. Характерным симптомом гемоглобинурии является также приступ боли в животе, обусловленный тромбозами мелких мезентериальных сосудов. Отмечаются тромбозы и других локализаций. Причиной подобных осложнений служит агрегация тромбоцитов, вызываемая неконтролируемой активацией комплемента.
Дополнительные методы исследования.
I. Общий клинический анализ крови: Помимо изменений, характерных для гемолиза наблюдаются лейкопения за счет нейтрофильных гранулоцитов и тромбоцитопения.
II. Миелограмма: В стеранльном пунктате – раздражение красного ростка, снижение количества мегакариоцитов.
III. Исследования для выявления аномального лизиса эритроцитов в присутствии комплемента, активированного с помощью подкисленной сыворотки. С этой целью используют тест Хема или лизис в гипотонической среде в присутствии сахарозы.
58
IV. Проточная цитометрия. В настоящее время возможна прямая диагностика методом проточной цитометрии, позволяющим определеить отсутствие на эритроцитарной мембране фактора ускорения распада и ингибитора реактивного лизиса.
V. Общий анализ ночной порции мочи. Выявляются уробилиноген и гемосидерин.
Диагноз. Диагностика основана на выявлении аномального лизиса эритроцитов и отсутствии на эритроцитарной мембране фактора ускорения распада и ингибитора реактивного лизиса.
Дифференциальный диагноз. Дифференцировать пароксизмальную ночную гемоглобинурию следует от ряда гемолитических анемий. Значительные трудности представляет диффренциальная диагностика с гемолизиновой формой аутоиммунной гемолитической анемии. Однако при ней количество лейкоцитов повышено, преднизолон оказывает положительный эффект, в сыворотке крови выявляются гемолизины.
Лечение.
1.Переливание эритроцитарной массы
2.Анаболические препараты обладают антикомплементарным действием – неробол по 0,005 г 4 р/д
3.Лечение тромбозов - гепарин 5000 Ед 2-3 р/д п/к 2 нед.
Апластическая анемия
Определение. Апластическая анемия – это заболевание, возникающее в результате повреждения стволовой клетки (предшественницы всех клеток крови) костного мозга, следствием чего является глубокое угнетение трех ростков кроветворения в костном мозге.
Эпидемиология. Апластическая анемия достаточно редкое заболевание (его частота составляет 5 случаев на 1 млн. населения в год), но в то же время одно из самых тяжелых расстройств гемопоэза с летальностью превышающей 80%. Встречается чаще у лиц молодого возраста.
Этиология и классификация. Этиология апластической анемии разнообразна и до конца еще не выяснена. По этиологическому признаку выделяют:
1.Врожденные апластические анемии.
2.Приобретенные апластические анемии: а) идиопатические; б) с известной этиологией.
Возможными причинами заболевания могут быть:
1.Химические агенты: бензол, тринитротолуол, инсектициды;
2.Физическое воздействие - ионизирующее облучение, высокочастотные электромагнитные колебания;
3.Повышенная чувствительность к медикаментозным препаратам: антибиотики – левомицетин, тетрациклин, стрептомицин; сульфаниламиды, нестероидные противовоспалительные - индометацин, фенилбутазон, бутадион; ненаркотические анальгетики, соли золота, барбитураты, некоторые нейролептики, антитиреоидные препараты, противосудорожные средства (карбамазепин), цитостатики, декарис.
4.Заболевания: пароксизмальная ночная гемоглобинурия; вирусные - гепатит, инфекционный мононуклеоз, ВИЧ, воздействие цитомегаловируса, герпеса, парвовирусов; иммунные – болезнь «трансплантат против хозяина», эозинофильный фасциит, тимома, карцинома тимуса.
59
Патогенез. В основе развития апластической анемии лежит несколько патофизиологических компонентов:
1.Внутренний дефект стволовой клетки крови, которому отводится ведущая роль в патогенезе аплазии. В пользу этого говорит частое развитие у больных апластической анемией клональных заболеваниий костного мозга, таких как пароксизмальная ночная гемоглобинурия, миелодиспластический синдром и острый нелимфобластный лейкоз.
2.Иммунная реакция на гемопоэтическую ткань. При этом реакция иммунной системы направлена против антигенов, появляющихся на цитоплазматической мембране стволовой клетки крови в результате мутации в ее генетическом аппарате. В костном мозге и периферической крови больных апластической анемией часто находят активированные цитотоксические Т-лимфоциты, которые способны производить как интерферон, так и фактор некроза опухоли – антипролиферативные цитокины, угнетающие гемопоэз за счет индукции апоптоза в гемопоэтических клетках-мишенях.
3.Дефект поддерживающей функции микроокружения (клеточные и неклеточные элементы, непосредственно не участвующие в кроветворении, но образующие трехмерный структурный матрикс, где стволовые клетки и их потомки пролиферируют и дифференцируются до перемещения в кровоток);
4.Наследственный генетический дефект.
В1994 году была сформулирована концепция о роли противоопухолевого иммунитета
вдальнейшей судьбе дефектной клетки. Если имеет место нормоэргическая реакция иммунной системы, то дефектная клетка элиминируется. Если противоопухолевая защита ослаблена, то из дефектной клетки разовьется неопластический клон - возникнет опухолевое заболевание костного мозга. Если иммунная реакция будет носить гиперэргический характер, то развитие дефектной стволовая клетки будет заблокировано вместе с нормальными стволовыми клетками крови - разовьется апластическая анемия.
Клиника. Основными клиническими синдромами при апластической анемии являются: анемический синдром (описан выше), геморрагический синдром – геморрагическая сыпь (петехии и экхимозы) и кровотечения (носовые, маточные, желудочно-кишечные), а также синдром инфекционных осложнений (присоединение бактериальных, грибковых и, реже, вирусных инфекций).
Дополнительные методы исследования.
I. Общий клинический анализ крови: снижение количества эритроцитов, гемоглобина, ретикулоцитв, тромбоцитов, лейкоцитиов; в лейкоцитарной формуле – относительный лимфоцитоз.
II. Миелограмма: в стернальном пунктате отмечается гипоплазия костного мозга с относительным лимфоцитозом.
III. Трепанобиопсия: Диагноз апластической анемии устанавливают на основании типичной гистологической картины костного мозга, получаемого методом трепанобиопсии гребня подвздошной кости. При гистологическом исследовании костного мозга обнаруживается его замещение жировой тканью (рис. 3.17).
60
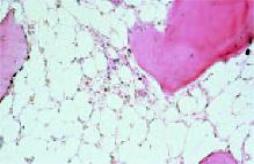
Рис. 3.17. Замещение кроветворной ткани жировой в костном мозге больного апластической анемией.
Диагноз. Методом, подтверждающим диагноз, является трепанобиопсия (см. выше).
Дифференциальный диагноз. Необходимо дифференцировать апластическую анемию с алейкемическими и малопроцентными формами острого лейкоза, мегалобластной анемией. При этом диагностическое значение имеют результаты исследования костномозгового пунктата и трепанобиоптата, в которых при апластической анемии выявляют опустошение костного мозга, при остром лейкозе – бластную метаплазию, а при мегалобластной анемии – мегалобластический тип кроветворения.
Лечение.
1.При использовании иммунодепрессанта Циклоспорина А гематологическая ремиссия достигается у 40-50% больных. Применяется внутрь в виде маслянного раствора или в капсулах в дозе 4 мг/кг/сут в 2 приема в течение нескольких месяцев.
2.Сочетание циклоспорина А и антилимфоцитарного глобулина позволяет добиться ремиссий в 70% случаев.
3.Трансплантация костного мозга от совместимого донора (ремиссии у 80-90% больных). Трансплантацию следует применять у лиц не старше 30 лет и не позднее 3 месяцев
смомента установления диагноза тяжелой аплазии.
4.Заместительная терапия – трансфузии эритроцитарной и тромбоцитарной масс; антибактериальная и противогрибковая терапии; колониестимулирующие факторы – гликопротеиды стимулирующие пролиферацию и дифференциацию клеток-предшественниц гемопоэза различных типов (гранулоцитарный колониестимулирующий фактор – филграстим (стимулирует образование нейтрофилов), гранулоцитарно-макрофагальный – молграмостим, лейкомакс (стимулируют продукцию эозинофилов, нейтрофилов, моноцитов).
5.Спленэктомия и применение глюкокортикостероидов не являются безусловно рекомендованными методами лечения. Однако в некоторых случаях могут приводить к достаточно выраженному положительному клиническому эффекту. Спленэктомию можно рекомендовать при отсутствии положительных результатов от применения других методов лечения и невозможности проведения трансплантации костного мозга.
Прогноз. Течение апластической анемии зависит от степени выраженности угнетения гемопоэза. При умеренном нарушении гемопоэза применение комплексной терапии приводит к длительным ремиссиям вплоть до практического выздоровления больных. При полной аплазии прогноз неблагоприятный.
61
