
- •РАЗДЕЛ № 1
- •Общие вопросы
- •1. Профилактическая направленность оториноларингологии
- •1. Клиническая анатомия наружного уха
- •6. Физиология слухового анализатора. Теория слуха ( см. физиология звукопроведения)
- •Вестибулярный анализатор
- •13. Инородные тела наружного слухового прохода и способы их удаления
- •19 . Особенности лечения среднего отита в стадии. Экссудации. Парацентез при остром гнойном среднем отите. Показания к нему.
- •23. Классификация хронических гнойных средних отитов. Эпитимпанит
- •25. Антротомия, антромастоидотомия и общеполостная операция на среднем ухе
- •29. Отогенные внутричерепные осложнения
- •31. Отогенные абсцессы средней черепной ямки
- •39. Анатомия височной кости, типы строения сосцевидного отростка и их клиническое значение, границы треугольника Шипо
- •Сосцевидный отросток, его полости и клетки
- •РАЗДЕЛ 2-Б ЗАБОЛЕВАНИЯ ГЛОТКИ И ГОРТАНИ
- •2. Строение небных миндалин. Состав, и функции лимфоэпителиального кольца глотки
- •4. Катаральная ангина. Клиника. Диагностика. Лечение
- •7. Ангина при заболеваниях крови
- •Простая форма хронического тонзиллита
- •11. Гипертрофия лимфоэпителиального кольца глотки
- •Симптомы хронического фарингита
- •20. Иннервация гортани. Параличи гортани: миогенные и нейрогенные
- •23. Острый стенозирующий ларинготрахеит (Ложный круп)
- •.Трахеостомия. Показания к ней, техника. Уход за больными после трахеостомии.
- •28. Инородные тела трахеи и гортани
- •30. Клиническая анатомия и топография пищевода. Инородные тела пищевода
- •Симптомы инородного тела пищевода
- •31 Клиническая анатомия паратонзилярного, окологлоточного и заглоточного клетчаточных пространств
- •8. Прогноз гематомы и абсцесса носовой перегородки
- •Врачебная неспециализированная помощь
- •Озена
- •Клиническая картина
- •Вероятные осложнения
- •Диагностика
- •Консервативная терапия
- •Хирургическое лечение
- •20. Сифилитическое поражение верхних дыхательных путей
- •22. Острый и хронический максиллярный синусит
- •23. Острый и хронический этмоидит
- •25 Острый и хронический сфеноидит
- •27. Риногенные внутричерепные осложнения
- •29. Юношеская ангиофиброма носоглотки
- •31. Опухоли носа и околоносовых пазух

31. Отогенные абсцессы средней черепной ямки
Экстрадуральный абсцесс
Отогенный экстрадуральный абсцесс представляется в виде ограниченного гнойного пахименингита, расположенного в области кариозного (остеомиелитного) поражения внутреннего кортикального слоя костной стенки барабанной полости или сосцевидного отростка, граничащего соответственно со средней или задней черепными ямками. Скопление гноя происходит между костью черепа и наружной поверхностью твердой мозговой оболочки; целость ее не нарушена. Экстрадуральный абсцесс в 3/4 случаев развивается как осложнение острого гнойного среднего отита. Способствующими факторами являются хорошо развитая ячеистая система височной кости, наличие перфорированных костных путей (дегисценций), пониженный иммунитет, авитаминоз, аллергия и др. Чаще болеют лица молодого возраста.
Клиническая картина. Экстрадуральный абсцесс может протекать в трех формах: латентной, подострой и острой. Наиболее часто возникает латентная форма, которая маскируется клиническими проявлениями мастоидита или обострения хронического гнойного эпитимпанита. Эта форма нередко обнаруживается во время радикальной операции или мастоидотомии. Подострая форма отличается от латентной появлением приступообразных головных болей на стороне поражения. При этой форме при глубокой пальпации сосцевидной области могут определяться типичные болевые точки.
Острая форма протекает бурно с высокой гектической температурой, иногда приобретающей септический характер, с ознобами, менингеальными симптомами
82
и признаками повышения внутричерепного давления. Именно эта форма часто осложняется генерализованным менингитом и абсцессом мозга.
Диагнозэкстрадурального абсцесса устанавливают на основании наличия упорных головных болей, локализованных в височной области, обильных гнойных выделений из уха со зловонным запахом, резко воспалительных изменений в крови, менингеальных симптомов, данных люмбальной пункции и компьютерной томографии.
Дифференцируют экстрадуральный абсцесс с первичным менингитом (отсутствие отита) и абсцессом мозга (наличие очаговых симптомов).
Лечение исключительно хирургическое: расширенная радикальная операция на ухе, максимальное вскрытие ячеек сосцевидного отростка, обнажение твердой мозговой оболочки, выявление абсцесса и его удаление с последующим дренированием его полости. Грануляции на твердой мозговой оболочке не следует удалять, так как они играют защитную роль. При подозрении на субдуральный абсцесс производят пункцию со стороны нормальной твердой мозговой оболочки в направлении предполагаемого субдурального абсцесса (после тщательного удаления гноя, промывания полости экстрадурального абсцесса дезинфицирующими растворами и обеззараживания места прокола 5% настойкой йода). Одновременно проводят консервативное лечение, как при менингите.
Субдуральный абсцесс
Причины возникновения субдурального абсцесса те же, что экстрадурального. Полость абсцесса находится между твердой и паутинной оболочками и мягкой мозговой оболочкой, прилегающей к мозговой ткани. В средней черепной ямке субдуральный абсцесс возникает при поражении верхней стенки надбарабанного углубления. В задней черепной ямке он образуется как осложнение гнойного лабиринтита, антрита или тромбофлебита сигмовидного синуса.
Патоморфология и патогенез. Субдуральный абсцесс представляет собой один или несколько замурованных в спайках межоболочечных гнойников, содержащих зловонный, зеленоватый, сливкообразный гной. Твердая мозговая оболочка над гнойником истончена, утрачивает естественный голубоватый цвет и становится бледно-желтой или желто-зеленой. Мозговая ткань под абсцессом отечна с явлениями местного энцефалита.
Клиническая картина определяется отношением субдурального абсцесса к источнику инфекции, локализацией абсцесса и его распространенностью. Различают общие, мозговые и очаговые симптомы. Общие симптомы: лихорадка, воспалительные изменения в крови, слабость, повышенная утомляемость, отсутствие аппетита. Мозговые симптомы: упорная постоянная головная боль, преимущественно на стороне абсцесса, тошнота и рвота центрального характера, застойные диски зрительного нерва (повышение внутричерепного давления), менингеальные симптомы и умеренный плеоцитоз в спинномозговой жидкости.. При выраженных мозговых симптомах наблюдаются оглушенность, помрачение сознания, кома.
83
Очаговые симптомы обусловлены местным энцефалитом: при его локализации в средней черепной ямке эти симптомы проявляются легкими пирамидными знаками на противоположной стороне (преходящая слабость или вялый парез верхней конечности). При локализации субдурального абсцесса в задней черепной ямке возникают мозжечковые симптомы (ундулирующий нистагм, нарушение координации движений, адиадохокинез и др.). При локализации субдурального абсцесса в области вершины пирамиды возникают симптомы, характерные для синдрома Градениго.
Диагноз. При выраженных мозговых симптомах диагностика весьма затруднительна; способствует диагностике наличие гнойного процесса в среднем ухе. Уточняющий диагноз может быть поставлен лишь при КТ или МРТ. Окончательный топографо-анатомический диагноз устанавливают лишь на операционном столе.
Прогнозсерьезный, зависящий от своевременности диагностики, вирулентности флоры, общего состояния и состояния иммунной системы организма, наличия или отсутствия других внутричерепных осложнений.
Лечениеисключительно хирургическое путем удаления первичного очага, обнажения твердой мозговой оболочки, ее вскрытия, удаления субдурального абсцесса и нежизнеспособных частей мозговых оболочек, дренирование полости абсцесса и промывание ее растворами антибиотиков с применением их внутримышечно, интралюмбально или субокципитально. Одновременно проводят мероприятия по укреплению общего состояния организма и иммунитета.
Отогенный абсцесс мозга
Локализация отогенного абсцесса мозга чаще всего определяется местоположением воспалительного процесса в системе среднего уха. При антрите и мастоидите, как правило, возникает абсцесс мозжечка, при эпитимпаните — абсцесс височной доли. При распространении инфекции гематогенным путем абсцессы могут возникать и на значительном удалении от первичного очага инфекции. В 80% отогенные абсцессы мозга возникают как осложнения хронического гнойного среднего отита, осложненного холестеатомой и кариесом кости, и составляют 50-60% от числа всех абсцессов головного мозга различного происхождения. Отогенные абсцессы большого мозга встречаются в 5 раз чаще, чем абсцессы мозжечка. Чаще всего эти осложнения встречаются в возрасте 20-30 лет.
К факторам риска у больных хроническим гнойным средним отитом относятся: черепно-мозговая травма, беременность, пневматический тип строения височной кости, предлежание сигмовидного синуса, низкое положение средней черепной ямки, общие инфекции (грипп, пневмония и др.), авитаминоз, иммунодефицитные и дистрофические состояния и т. п.
Клиническая картина. По клиническому течению отогенный абсцесс височной доли является заболеванием трижды «коварным»: в дебюте оно маскируется признаками основного заболевания; второй раз оно вводит в заблуждение своим светлым промежутком (образование плотной защитной капсулы и ликвидация перифокального энцефалита); третья опасность заключается в том, что при продолжаюшемся вялотекущем воспалении в случае возникновения неблагоприятных условий (грипп, ОРЗ, черепно-мозговая травма и др.) процесс
84
вспыхивает с новой силой и нередко завершается летальным исходом, особенно при прорыве гноя в желудочки мозга.
Период выраженных клинических проявлений наступает, как правило, внезапно и характеризуется тремя синдромами: токсическим, мозговым и очаговым.
Токсический синдром проявляется следующими признаками: повышение температуры тела с колебаниями от 37,5 до 40 °С и брадикардией (симптом температурно-пульсовой диссоциации); прекращение гноетечения из уха при нарастании клинических симптомов септического характера; желудочно-кишечные расстройства (запор, отрыжка тухлым); изменения в периферической крови (повышение СОЭ, полинуклеарный лейкоцитоз, нарастающая анемия).
Мозговой синдром определяется нарастанием внутричерепного давления: головная боль с пароксизмами гемикрании, совпадающими с прекращением отореи (дренирование абсцесса). Кризы цефалгии сопровождаются тошнотой и рвотой; брадикардия (40-50 уд/мин при температуре тела 39-40 °С); психические расстройства проявляются либо в форме заторможенности, сонливости, ослабления внимания и памяти при сохранении интеллекта, либо в более глубокой форме со снижением интеллектуальной и мыслительной деятельности, прострацией и др.
У детей могут наблюдаться эпилептиформные припадки; глазные симптомы зависят от размеров абсцесса и степени повышения внутричерепного давления (косоглазие, спонтанный нистагм, анизокория; на глазном дне — застойные диски, венозный стаз, спазм артерий и точечные кровоизлияния); признаки раздражения мозговых оболочек непостоянны и часто ослаблены, однако при сопутствующем гнойном менингите они становятся значительными.
Очаговые симптомы появляются позже и обусловлены распространяющимся перифокальным энцефалитом, отеком и давлением увеличивающимся абсцессом на участки мозга, находящиеся на некотором расстоянии от полости абсцесса. Очаговые симптомы проявляются двигательными, чувствительными расстройствами, нарушениями слуха, речи, обоняния.
Терминальный период наступает при прорыве гноя в желудочки мозга или в субарахноидальное конвекситальное пространство, при сдавлении ствола мозга.
Диагноз острого абсцесса височной доли устанавливают на основании наличия острого или хронического гнойного среднего отита в стадии обострения, внезапного ухудшения общего состояния, появления вышеописанных симптомов и данных МРТ. Клиническая картина хронического абсцесса данной локализации выражена мало. Наблюдается светлый промежуток, который может продолжаться месяцы и годы. Абсцесс может перейти в стадию фиброза с полным выздоровлением. В таких случаях диагноз устанавливают post factum, либо при рентгенографии головного мозга по какой-либо другой причине, либо на аутопсии.
Дифференциальный диагноз проводят с другими отогенными внутричерепными осложнениями, геморрагическим или игяемическим инсультом, энцефалитом, менингитом, опухолями и паразитозами головного мозга. При дифференциальной диагностике никогда не следует исключать менингит, поскольку он в той или иной степени сопутствует абсцессам головного мозга, особенно при их близкой локализации к мозговым оболочкам.
85
Прогнозсерьезен, особенно в острых случаях и у детей, при метастатических абсцессах, локализующихся вблизи желудочков мозга, конвекситального субарахноидального пространства, в стволе мозга, у лиц с иммунодефицитными состояниями (ВИЧ), при диабете, ослабленных хроническими заболеваниями. При своевременном оперативном лечении и соответствующей медикаментозной терапии выздоровление является наиболее частым исходом заболевания.
Лечение проводят в нескольких направлениях: а) санация первичного очага инфекции и абсцесса путем его дренирования в свежих случаях, когда разрыв несформировавшейся капсулы практически неизбежен, либо при наличии плотной капсулы — путем его экстракапсулярного удаления; б) массивная антимикробная терапия с применением антибиотиков; в) мероприятия, направленные на предотвращение или устранение гидроцефалии и отека мозга, укрепление иммунитета и др.; г) устранение нарушений сердечной и дыхательной функции; обеспечение нормального функционирования пищеварительной и выделительной систем, а также полноценного питания перорально или путем парентерального введения современных питательных коктейлей.
32 Отогенные абсцессы задней черепной ямки?задняя черепная ямка –
гипоталамус, мозжечок, мостСредняя черепная ямка – гипофиз, височный отдел мозга, затылочный отдел, зрительный перекрест
33. Тромбоз сигмовидного синуса, отогенный сепсис.
Тромбоз сигмовидного синуса –формирование и последующее инфицирование тромба в просвете венозного синуса вплоть до полной его окклюзии, сопровождаемое воспалением сосудистой стенки
Как правило, причиной тромбоза сигмовидного синуса и следующего за ним сепсиса является гнойное (кариозное) воспаление (обычно с холестеатомой) среднего уха, особенно распространяющееся на сосцевидный отросток. Кариес каменистой части височной кости и другие воспалительные заболевания костей черепа в редких случаях могут вызывать синус-тромбоз.
Клиническая картина. Наиболее часто наблюдается тромбоз сигмовидного и поперечного синусов. Местные симптомы выражены особенно четко при инфицированном тромбе.
Наблюдаются гиперемия и отек мягких тканей над сосцевидным отростком, боли в этой области и болезненность при пальпации, расширение поверхностных вен у заднего края сосцевидного отростка. У ряда больных в редких случаях обнаруживаются изменения со стороны сосудистого пучка на шее, которые сводятся к болезненности яремной вены при пальпации. В более поздней стадии вена прощупывается как твердый тяж, что свидетельствует о ее тромбозе. Увеличение лимфатических узлов по ходу сосудистого пучка бывает при распространении тромба на луковицу или саму яремную вену.
Подъем температуры тела при синус-тромбозе вначале отмечается более чем в половине случаев, затем, в первые часы и дни заболевания, у подавляющего большинства больных развивается картина сепсиса и температурная кривая становится гектической с несколькими перепадами на 1,5—2 °С в течение 1 сут, что свидетельствует о развитии септикопиемии. Температура колеблется от субфебрильной до высокофебрильной (37,5—39,5 °С). Каждое понижение
86
температуры тела сопровождается ознобом (нередко потрясающим больного) и обильной потливостью. При подозрени на сепсис измерение температуры производится через каждые 3 ч, делая исключение на время сна. Безлихорадочное течение синус-тромбоза в редких случаях объясняется как применением антибиотиков, так и особенностями макроорганизма — снижением общей реактивности, например при диабете; поэтому по отсутствию высокой температуры тела нельзя всегда судить о тяжести течения болезни. Вместе с тем следует отметить, что септическая температура вместе с другими проявлениями инфекции может возникнуть раньше других признаков тромбоза и сепсиса. Повышенная температура тела сопровождается тахикардией, в редких случаях при синус-тромбозах бывает урежение пульса, брадикардия является одним из дифференциально-диагностических признаков абсцесса мозга.
Характерным для тромбоза поперечного синуса считается парез VI пары черепных нервов, обусловленный, возможно, отеком твердой мозговой оболочки на основании мозга. При синус-тромбозе, осложненном ограниченным менингитом, возможны парезы и других глазных мышц.
На рентгенограммах височной кости наблюдаются деструктивные изменения сосцевидного отростка, разрушение клеток и часто признаки холестеатомы.
При постановке диагноза необходимы рентгенологические данные, картина крови. Если отсутствует сепсис, красная кровь обычно не изменена. Часто отмечают высокий нейтрофильный лейкоцитоз, сдвиг формулы влево, появление юных форм клеток, всегда увеличеннуюСОЭ. Обязательно производят посев крови на стерильность и при получении микрофлоры — исследуют ее чувствительность к антибиотикам. Забор крови необходимо производить в момент подъема температуры тела, при необходимости его повторяют.
При спинномозговой пункции определяется высокое ликвор-ное давление, но состав цереброспинальной жидкости остается нормальным. Иногда получают ксантохромную цереброспинальную жидкость за счет примеси эритроцитов, что наблюдается при ретроградном распространении тромбоза на вены мозга.
Лечение. Хирургическое лечение при отогенном тромбое сигмовидного синуса и сепсисе, как и при других внутричерепных отогенных осложнениях, проводят безотлагательно. Производят расширенную (т.е. с хирургическим обнажением твердой мозговой оболочки в области средней и задней черепной ямок)
санирующую операцию на среднем ухе, пунктируют верхнее и нижнее колена сигмовидного синуса. Если через иглу кровь не получена, скальпелем вскрывают переднюю стенку синуса и удаляют тромб. В ряде случаев тромбы распространяются так далеко в нижнем и верхнем отделах синуса, что удалить их не удается. Чаще всего и не следует сразу стремиться это сделать, так как элиминация основного очага в среднем ухе и в центральной части синуса, а также антибактериальная терапия оказываются достаточными. Лишь в тех редких случаях, когда септические явления в первые дни после операции не проходят, показаны перевязка внутренней яремной вены или раскрытие поперечного синуса. Антибиотики назначают в максимальных дозах, часто сочетают несколько антибиотиков (выбор их корректируют после получения данных исследования чувствительности микрофлоры к антибиотикам), назначают также антикоагулянты, нистатин, витамины, гемодез, глюкозу, анальгетики, дезинтоксикационную и дегидратационную терапию и др.
87
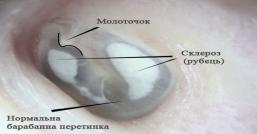
34. Тимпаносклероз
Тимпаносклероз [анат. (membrana) tympani барабанная перепонка + склероз; синоним: псевдоотосклероз, склероотит] — заболевание, характеризующееся разрастанием соединительной ткани в слизистой оболочке среднего уха с последующим ее гиалинозом, обызвествлением и окостенением, что приводит к поражению звукопроводящего аппарата уха и тугоухости.
Вопрос об этиологии и патогенезе тимпаносклероз окончательно не решен. Предполагают, что возникновение изменений в барабанной полости, характерных для тимпаносклероза, может быть связано с аллергическим фоном, на котором протекает воспаление среднего уха. Отохирургами накоплен значительный материал, характеризующий тимпаносклероз как особый вид последствий гнойного среднего отита. Слизистая оболочка среднего уха становится плотной, компактной, вибрационная способность барабанной перепонки и кольцевой связки стремени нарушается, в барабанной полости развиваются спайки, нарушающие подвижность цепи слуховых косточек и барабанной перепонки. На стенках барабанной полости образуются наслоения. При ограниченной форме они занимают отдельные участки барабанной перепонки и стенок барабанной полости, располагаются в ямочке окна преддверия, во входе в пещеру, на поверхности мыса. При распространенной форме практически вся барабанная полость выполнена воскообразной плотной тканью, в которой замурована цепь слуховых косточек. В ряде случаев происходит деструкция стенки канала лицевого нерва, длинной ножки наковальни, стремени. При микроскопическом исследовании выявляются фиброз и гиалиноз, липоидная инфильтрация пораженных тканей, изменения коллагеновых волокон, отложения солей кальция.
Основным симптомом тимпаносклероза является стойкая тугоухость при отсутствии гноетечения из уха. Отоскопическая картина обычно характеризуется наличием в барабанной перепонке обширного перфоративного отверстия с утолщенными краями, через которое иногда можно увидеть типичные для тимпаносклероза наслоения, в ряде случаев имеется обширный атрофический рубец. Наиболее достоверно проявления тимпаносклероза могут быть обнаружены с помощью операционного микроскопа.
Лечение оперативное. Вид вмешательства зависит от характера процесса, его распространенности, степени разрушения слуховых косточек и барабанной перепонки. Во время операции удаляют наслоения, максимально щадя при этом цепь слуховых косточек и слизистую оболочку барабанной полости. После операции подвижность слуховых косточек часто восстанавливается, и процесс обычно не рецидивирует. При распространенном тимпаносклерозе вследствие значительных деструктивных изменений в среднем ухе и возникновении грануляций на месте удаленных тимпаносклеротических наслоений прогноз менее благоприятный. Профилактика заключается в своевременном и рациональном лечении среднего отита.
88
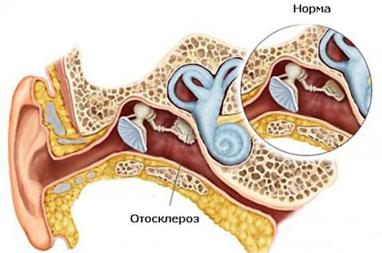
35. Отосклероз
Отосклероз - заболевание, проявляющееся снижением слуха и шумом в ушах, в осонове которого лежит двусторонний ограниченный остеодистрофический процесс в костном лабиринте, сопровождающийся фиксацией стремени в окне преддверия или патологией нейросенсорного аппарата внутреннего уха.
Этиология.
1.Генетическая
2.Метаболические нарушения.
3.Гормональные расстройства
Патогенез.
Морфологическим субстратом его служит ограниченный остеодистрофический процесс, представленный мелкими единичными очагами или одним очагом новообразованной костной ткани в стенках обоих ушных лабиринтов. Эти очаги располагаются относительно симметрично в костных капсулах внутреннего уха и постепенно растут, замещая спонгиозной или плотной, с чужеродной структурой, костью стенку капсулы лабиринта. В значительной части случаев отосклеротический очаг локализуется впереди окна преддверия и при своем росте распространяется на стапедовестибулярное соединение, переднюю ножку стремени и т.д., что нарушает подвижность стремени. При этом возникают тугоухость и шум в ухе, как правило, сначала в одном ухе, а затем, спустя месяцы или годы, — в другом. Такая форма отосклероза называется клинической. При отосклерозе обычно наблюдаются в той или иной степени выраженные дистрофические изменения во многих тканях височных костей, в патологический процесс вовлекаются все отделы стремени.
Клиническая картина и классификация.
Учитывая, что главным проявлением отосклероза служат понижение слуха на оба уха и шум в ушах, а возможности хирургического его лечения зависят от сохранности звуковоспринимающего аппарата, в основу классификации заболевания положена оценка состояния звуковое приятия. По степени его поражения выделяют 3 клинические формы отосклероза;
тимпанальную, смешанную и кохлеарную.
При тимпанальной форме заболевания костное проведение находится в пределах, близких к норме, пороги восприятия звуковых частот по кости от 125 до 8000 Гц не превышают 20 дБ. Обычно воздушное проведение при этом находится на более высоком уровне (воздушные пороги по всей тональной шкале повышены
89
до 50—60 дБ), а костновоздушный разрывравен 30—45 дБ. Если при тимпанальной форме отосклероза хирургическое лечение улучшит звукопроведение до уровня восприятия звука по кости, то с социальной точки зрения слух будет отличным или хорошим.
При смешанной форме отосклероза пороги костного проведения находятся в пределах 21—40 дБ. Обычно кривая костного проведения лишь в какойто части зоны частот доходит до 40 дБ, в то время как на остальные частоты пороги звукопроведения по кости ниже. Костновоздушный интервал на аудиограмме обычно в пределах 30—40 дБ. Улучшение воздушного проведения звука до костного оперативным путем у больных со смешанной формой отосклероза приводит к улучшению слуха до уровня социально хорошего и удовлетворительного.
Кохлеарная форма отосклероза характеризуется более глубоким поражением звуковосприятия: кривая костного проведения в той или иной зоне частот переходит границу 40 дБ. Костновоздушный разрыв здесь также может быть довольно большим — 25—35 дБ, однако хирургическое восстановление воздушного звукопроведения до костного, как правило, не может улучшить слух до полной социальной потребности. Вместе с тем улучшение слуха и в этих условиях приносит больному большое облегчение.
Тимпанальная форма встречается примерно у 37 %, смешанная — у 34 %, кохлеарная — у 29 % больных отосклерозом.
По нарастанию симптомов различают быструю, или скоротечную, форму отосклероза (около 11 % больных), медленную (68 %) и скачкообразную (21 %)
В течении болезни выделяют 3 периода:
1)начальный,
2)выраженного проявления всех основных симптомов и
3)терминальный.
Срок и быстрота наступления этих периодов не имеют четких границ. Болезнь может на многие годы оставаться в начальном или выраженном периоде, а конечный, терминальный,период в большинстве случаев вообще не наступает. В 1м периоде отосклероза появляются односторонний субъективный шум и небольшое понижение слуха, как правило, на одно ухо. В большинстве случаев 1й период продолжается 2—3 года. Второй период характеризуется значительным ухудшением слуха на одно и в меньшей степени на второе ухо, часто с одновременным появлением шума и во втором ухе.
Продолжительность 2-го периода при медленной и скачкообразной формах заболевания может исчисляться десятками лет. Терминальный (3й) период отосклероза, заключающийся в глубокой тугоухости, чаще всего отмечается при скоротечной форме заболевания, когда на первый план
выступают грубые перцептивные поражения функции уха. Лечение в этот период пока остается бесперспективным.
90
Отосклероз является двусторонним заболеванием, однако в редких случаях отосклеротический очаг в одном ухе длительное время не распространяется на кольцевидную связку основания стремени и клинически регистрируется односторонний отосклероз (примерно у 5 % больных).
Типичны жалобы на понижение слуха различной степени и шум в ушах, обычно больше выраженные на одно ухо. Жалобы на головокружение при отосклерозе относительно редки, однако функция вестибулярного аппарата при этом претерпевает определенные изменения. Понижение слуха и шум в ушах чаще нарастают медленно, иногда скачкообразно. В анамнезе характерными для отосклероза могут быть сведения о начале или усилении шума в ушах и понижении слуха во время беременности и после родов. У ряда больных в анамнезе имеются указания на различные факторы, которые предшествовали началу заболевания и могли способствовать его возникновению. Среди них беременность и роды, инфекционные и другие общие заболевания, длительное пребывание в шумных условиях. Те или иные заболевания или факторы могут оказывать активизирующее влияние на начало и течение отосклероза. Из анамнеза нередко выясняется, что близкие родственники больного отосклерозом (родители, дяди и тети, братья и сестры) также страдали тугоухостью.
Диагностика отосклероза
Патогномоничным для отосклероза считают симптом paracusis Willisii, сущность которого состоит в том, что в шумной обстановке (трамвай, автобус, самолет) больные отосклерозом намного лучше слышат разговорную речь. Возникновение этого симптома предположительно можно объяснить расшатыванием стремени сильными звуками низкой частоты и сотрясением его при условии умеренной фиксации в окне преддверия.
При отоскопии часто обнаруживаются широкие слуховые проходы, стенки которых покрыты истонченной, сухой и легко ранимой кожей, отмечаются гипосекреция ушной серы, истончение барабанной перепонки. Иногда отмечают розовое просвечивание через барабанную перепонку (гиперемированный мыс барабанной полости, признак Шварца), что указывает на обильную васкуляризацию (а значит, и активность) отосклеротического очага.
В период выраженных симптомов отосклероза больные хуже слышащим ухом чаще не воспринимают шепотную речь, однако некоторые из них не слышат даже обычной по громкости разговорной речи. Камертон, как правило, больные не слышат, многие лишь в течение короткого времени (2—3 с) воспринимают по воздушному проведению камертон Сш. У большинства больных в 4—5 раз укорочено время восприятия по воздуху тона 2049 Гц, некоторые этот тон совсем не слышат. Здесь особенно важно подчеркнуть, что нарушение восприятия тонов низкочастотных камертонов представляет собой ранний признак отосклероза.
Опыт Ринне при отосклерозе отрицателен у 97 % больных, опыты Федериче (козелково-сосцевидная проба) и Желе отрицательны примерно у 80 % больных. При опыте Вебера латера-лизация звука происходит в сторону с большей фиксацией стремени, при одинаковой его фиксации — в сторону с лучшей функцией кохлеарного аппарата. Большое подспорье в таких случаях — установление латерализации ультразвука. Оно помогает выявить хуже слышащее ухо даже при симметричном слухе на обычных аудиограммах.
91
Вдиагностике отосклероза важное значение имеет определение функционального резерва улитки, который выражается величиной костновоздушного интервала (в дБ) при пороговой аудиометрии. Более чем у половины больных отосклерозом имеется средней величины костно-воздушный интервал (30— 40 дБ), у значительной части улитковый резерв максимальный (более 40 дБ) и лишь у небольшого числа больных он минимальный (20—30 дБ). Все это отражает возможности хирургического лечения заболевания.
Вдифференциальной диагностике отосклероза и нейро-сенсорной тугоухости определенную роль играет исследование слуха с помощью ультразвука. При отосклерозе ультразвук воспринимается при такой же интенсивности, как и в норме или с небольшим увеличением ее, тогда как при нейросенсорной тугоухости восприятие ультразвука ухудшается в 2—3 раза по сравнению с нормой. Исследование состояния вестибулярной функции при отосклерозе, по данным калорической пробы и электронистагмографии, показывает, что у 21 % больных лабиринтная функция близка к норме, у 64 % отмечается гипорефлексия и у 15 % — гиперрефлексия
Лечение отосклероза
Лечение обычно хирургическое, но по существу оно симптоматическое, так как не затрагивает патогенетических факторов развития заболевания, а лишь в той или иной степени устраняет наиболее тягостные симптомы — понижение слуха и шум в ухе. Цель операции — улучшить передачу звуковых колебаний со слуховых косточек на перилимфу.
В настоящее время при отосклерозе наиболее часто используют следующие слухулучшающие операции: стапедопластику с частичной и полной стапедэктомией, стапедопластику поршневым методом. С успехом применяют протезы, изготовленные по такой же форме из хряща ушной раковины пациента. В отдаленном периоде после такой операции на стремени более чем у 80 % больных сохраняется улучшенный слух, у большинства он становится социально пригодным, что подтверждает высокую эффективность хирургического лечения отосклероза.
Стапедопластика показана в I и II стадиях заболевания, очень редко — в III стадии, когда выражена нейросенсорная тугоухость. Операция противопоказана в период активности отосклеротического очага.
Наряду с хирургическим лечением некоторые авторы исследовали возможности консервативного лечения отосклероза. В основе его лежит введение в организм препаратов фтора и магния с целью замещения в очаге костной деструкции кальция и прекращения таким образом патологического процесса в лабиринтной стенке. Назначают электрофорез (фоноэлектрофорез) эндаурально 1 % раствора натрия фторида или 5 % раствора магния сульфата (2 курса лечения по 10 дней), а также витамины D, кальция глюконат и т.д.
92
36. Сенсоневральная тугоухость
Нейросенсо́рная тугоухость (синоним сенсоневральная тугоухость, англ. sensorineural hearing loss) — это потеря слуха, вызванная поражением структур внутреннего уха, преддверно-улиткового нерва (VIII), или центральных отделов слухового анализатора (в стволе и слуховой коре головного мозга).
Классификация.
Тугоухость— ослабление слуховой функции — может быть лёгкой (порог слышимости звуков частотой 500—4000 Гц выше нормы на 50 дБ), средней (50— 60 дБ) и тяжёлой (более 60—70 дБ). В первом случае восприятие разговорной речи происходит с расстояния 4—6 м, во втором — от 1 до 4 м, в третьем — 0,25 —1 м. Ещё большая потеря слуха определяется как глухота. Иногда при повышении порога слышимости разговорной речи до 70—90 дБ говорят о глубокой тугоухости, более 90 дБ — о глухоте.
Этиология.
Генетически обусловленная сенсоневральная тугоухость – наследственная форма заболевания органа слуха. Согласно данным последних исследований более 50 % всех случаев врожденной и ранней детской тугоухости связаны с наследственными причинами.
Приобретенная сенсоневральная тугоухость.
Причины приобретенной сенсоневральной тугоухости могут быть следующими:
-Причины, связанные с беременностью матери и родами: малый вес при рождении или недоношенность, гипоксия плода, родовые травмы, болезни матери
-Ототоксические вещества
-Хронические отиты
-Акустическая травма
93
-Вирусные инфекции: краснуха, корь, свинка, менингит, грипп, цитомегаловирус, токсоплазмоз и др.
-Сосудистые нарушения и болезни обмена: артериальная гипертония, сахарный диабет
-Невринома VIII пары ЧМН
-Черепно-мозговые травмы
-Болезнь Меньера
-Баротравма
-Наследственные факторы
-Пресбиакузис
-Шум, вибрация и др
-Также сенсоневральную тугоухость можно подразделить на прелингвальную , сформировавшуюся в доречевом периоде, и постлингвальную, возникшую уже после формирования речи.
Патогенез.
Такое многообразие этиологических факторов имеет более или менее общий патогенез, в основе которого лежит нарушение микроциркуляции, что приводит к дефициту кислорода, питательных веществ, ионного и кислотно-основного дисбаланса на том или ином уровне слухового анализатора. У большинства больных процесс локализуется в рецепторном аппарате улитки, чаще всего в области основного завитка.
Клиническая картина.
В основном выделяют три группы жалоб: 1 -я — ухудшение слуха на одно или оба уха, которое возникло внезапно или постепенно и не имеет тенденции к периодическому улучшению или ухудшению (флюктуации), нарушение ориентации в отношении источника звука, субъективный шум в поврежденном ухе разной частоты и интенсивности, в основном постоянный; 2-я — с вовлечением в процесс вестибулярной части лабиринта и предцверно-улиткового нерва возникают нарушения равновесия и головокружение — так называемые вестибулярные расстройства; 3-я — общесоматические жалобы. К ним следует отнести головную боль, шум в голове, ухудшение памяти, нарушение трудоспособности, бессонницу.
Диагностические методы исследования у больных с сенсоневральной тугоухостью можно разделить на следующие группы.
1-я группа — аудиологические. Исследование слуховой функции начинают с определения остроты слуха шепотной и разговорной речью. Для камертональных исследований используют опыты Ринне, Вебера, которые позволяют дифференцировать поражение звуковоспринимающего аппарата с нарушением звукопроведения.
94
Из современных аудиологических методов исследования широко используются тональная пороговая и надпороговая аудиометрия, речевая аудиометрия, определение чувствительности к ультразвуку, аудиометрия в расширенном диапазоне частот..
2-я группа — вестибулометрические методы — купулометрия пороговыми и надпороговыми стимулами, битермальная калоризация, исследование оптокинетического нистагма, регистрация вестибулярных вызванных потенциалов.
3-я — отоневрологическое исследование обонятельной и вкусовой чувствительности, роговичного рефлекса, спонтанного нистагма.
4-я — биохимические, реологические, коагуляционные исследования крови, а также изучение иммунологических показателей.
5-я — изучение кровообращения головного мозга и его функциональной активности (РЭГ, ЭхоЭГ, допплерография).
6-я — рентгенологические исследования шейного отдела позвоночника, черепа, височных костей по Стенверсу, а также КТ и МРТ.
Лечение сенсоневральной тугоухостинеобходимо начинать как можно раньше.
Оно должно быть направлено на устранение этиологического фактора с последующим присоединением комплекса патогенетической терапии. Одним из необходимых условий успешного лечения сенсоневральной тугоухости, особенно острой, является обязательная госпитализация. Больных с сенсоневральной тугоухостью инфекционного (бактериального) генеза лечат неототоксическими антибиотиками, применяя дозы, соответствующие возрасту больного. Если выявлена вирусная инфекция, то назначают интерферон, ремантадин, рибонуклеазу. Дезинтоксикационная терапия заключается в назначении растворов реополиглюкина, глюкозы внутривенно капельно. Для устранения гидропса лабиринта проводят дегидратационную терапию (15 % раствор магнезии сульфата). В течение 2 нед. необходимо провести гипосенсибилизирующую терапию (димедрол, пипольфен, супрастин, тавегил, кальция глюконат, аскорбиновая кислота).
Для улучшения реологических свойств и микроциркуляции крови назначают трентал, кавинтон. Применение кортикостероидов значительно улучшает результаты лечения больных с сенсоневральной тугоухостью. Кортикостероиды, кроме противовоспалительного и противоотечного действия, прекращают иммунологические процессы во внутреннем ухе. Положительный эффект наблюдается после приема кортикостероидов больными с сенсоневральной тугоухостью невыясненной этиологии, которая может быть аутоиммунного генеза. Побочное иммуносупресивное действие кортикостероидов нивелируется назначением иммуномодуляторов (вилозен, тималин, Т-активин, тимоген и т. п.).
Патогенетическое лечение заключается в назначении средств, которые обеспечивают улучшение или восстановление обменных процессов и регенерацию нервной ткани. Это витамины группы В, ретинол, токоферол, кокарбоксилаза, АТФ, биогенные стимуляторы, антигипоксанты, средства, улучшающие проводимость нервного импульса в синаптической щели (галантамин, прозерин).
95
При двусторонней хронической сенсоневральной тугоухости с потерей слуха на речевые частоты более 40 дБ (что осложняет речевое общение) подбирается слуховой аппарат, который усиливает звуки речи, способствует установлению речевого контакта и повышает социальную адекватность человека.
Полностью глухих пациентов можно направлять на электронное протезирование улитки. Этот метод хирургической имплантации электродов в улитку является попыткой истинного протезирования нефункционирующего рецепторного аппарата улитки с помощью передачи электрических стимулов на спиральный узел.
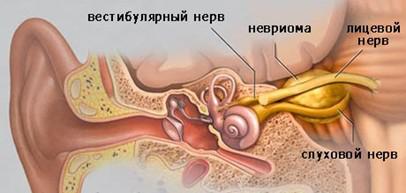
37. Невринома слухового нерва
Невринома слухового нерва (вестибулярная шваннома, акустическая невринома, акустическая шваннома) — доброкачественная опухольневринома, растущая из шванновских клеток слухового нерва, VIII пары черепных нервов.
Клиническая картина
В типичных случаях первым симптомом невриномы является нарушение слуха или, реже, головокружение. Снижение слуха может быть единственным симптомом заболевания, особенно на начальных этапах. В первое время эти нарушения обычно проявляются признаками раздражения слуха на стороне опухоли: больные слышат различные шумы и звуки. Появление шумов обычно предшествует появлению других симптомов. Ощущение шума может прекращаться. Больные иногда долго не замечают ослабления слуха, особенно при отсутствии шума в ушах. Головокружения у больных с невриномами слуховых нервов развиваются и нарастают постепенно. В ряде случаев они носят характер вестибулярных кризов, сопровождающихся тошнотой и рвотой. При объективном обследовании обнаруживают горизонтальный нистагм, более выраженный при взгляде в сторону опухоли. Кохлеарная (несущая слуховые импульсы) и вестибулярная части слухового нерва обычно поражаются одновременно. В некоторых случаях отмечается поражение лишь одной из частей нерва.
Следующим по времени возникновения симптомом являются парестезии и боли в половине лица на стороне опухоли. Боли обычно носят ноющий, тупой характер; в первый период болезни они могут временами усиливаться и затихать. Они
96
являются результатом сдавления невриномой тройничного нерва, проходящего рядом со слуховым. Реже боли носят пароксизмальный характер и в первое время могут ошибочно приниматься за невралгию тройничного нерва или связываться с заболеваниями зубов. По мере того, как нарастает сдавление нерва растущим новообразованием, тригеминальные боли приобретают постоянный характер. Одновременно могут появиться боли в соответствующей половине затылка. Несмотря на сдавление опухолью тройничного нерва, упорные тригеминальные боли наблюдаются редко.
С поражением тройничного нерва также связывают угнетение роговичного рефлекса, слабость и атрофию жевательных мышц. Одновременно либо несколько позже появляются периферический парез лицевого и отводящего нервов на стороне опухоли. Раннее появление периферического пареза лицевого нерва наблюдается при невриномах, располагающихся во внутреннем слуховом проходе. Растущая опухоль встречает сопротивление костей слухового канала, что приводит к усиленному давлению на лицевой нерв. Клинически это сопровождается появлением пареза, потерей вкуса на передних двух третях языка и расстройствами слюноотделения.
Диплопия (двоение в глазах) за счёт поражения отводящего нерва первое время носит преходящий характер и только в дальнейшем становится стойкой.
Дальнейшее развёртывание клинической картины зависит от того, в каком направлении растёт опухоль.
При росте опухоли вверх и кзади возникают симптомы поражения мозжечка. При росте вниз и кзади присоединяются симптомы поражения языкоглоточного и блуждающего нервов (расстройства фонации, глотания, угнетение глоточного рефлекса, а также чувствительности на задней трети языка). В запущенных случаях могут появляться дизартрия, дисфагия, атрофия мышц соответствующей половины языка, парез добавочного нерва.
Несмотря на сдавление прилежащих отделов мозгового ствола и оттеснение его в противоположную сторону, проводниковые двигательные и чувствительные нарушения выражены слабо. Поражение пирамидной системы выражается в повышении рефлексов, появлении патологических стопных рефлексов на противоположной стороне. Выраженные парезы наблюдаются крайне редко.
Повышение внутричерепного давления является поздним симптомом заболевания. Как проявление внутричерепной гипертензии развивается застой сосков зрительных нервов. Вследствие давления на хиазму или зрительные тракты расширенного III желудочка возникают изменения полей зрения (битемпоральная или биназальная гемианопсия, скотомы). С появлением повышенного внутричерепного давления головная боль приобретает общий характер, сосредоточиваясь главным образом во лбу и затылке. К ней присоединяется рвота.
Диагностика
Особенности КТ-картины неврином слухового нерва зависят от величины опухоли. На начальных стадиях основными методами являются отоневрологическое обследование и рентгенография височных костей по Стенверсу.
Лечение
97
Лечение состоит либо в хирургическом удалении новообразования, либо в его облучении. В ряде случаев требует лишь динамического наблюдения. Прогноз во многом зависит от размеров опухоли.
Показания к хирургическому удалению
Появление новых или нарастание существующих симптомов у молодых людей
Увеличение размеров опухоли на контрольных снимках
Продолженный рост после субтотального удаления у молодых пациентов
Увеличение опухоли после радиохирургии
Показания для лучевой терапии или радиохирургии
Увеличение опухолей малых или средних размеров у пожилых больных с нерезко выраженными симптомами
Продолженный рост после субтотального удаления у пожилых больных
Общесоматические заболевания, значительно увеличивающие риск операции
Показания для наблюдения
Длительный анамнез нарушений слуха
Слабо выраженные симптомы у пожилых пациентов
Случайная находка при проведении компьютерной или магнитно-резонансной томографий
Хирургия Выбор метода хирургического удаления зависит от целого ряда факторов, среди которых особо важными являются возраст больного, степень утраты слуха, размер опухоли и степень владения хирургом тем или иным оперативным доступом.
В настоящее время в хирургии неврином слуховых нервов используются 3 вида доступов: доступ к средней черепной ямке, транслабиринтный и субокципитальный доступы. Каждый из доступов имеет свои преимущества и недостатки.
Радиотерапия и радиохирургия
При облучении опухоли не достигается её удаление. Однако в большинстве случаев данные методы лечения позволяют предотвратить дальнейший рост новообразования, избежать оперативного вмешательства (особо актуально у лиц с сопутствующими соматическими патологиями). При небольших размерах невриномы данные методы предпочтительнее хирургических.
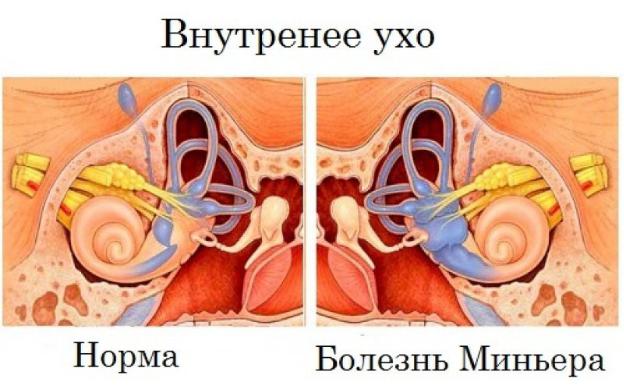
38 . Болезнь Меньера
98
Болезнь меньера –характеризуется периодически возникающими приступами головкружения, сопровождающимися тошнотой и помутнением сознания, но без его потери; расстройством равновесия; появлением после таких приступов более или менее выраженной односторонней тугоухости и шума в ушах.
Болезнь меньера - заболевание внутреннего уха, вызывающее увеличение количества жидкости в его полости. Жидкость давит на клетки, регулирующие ориентацию тела в пространстве и сохранение равновесия.
Причины синдрома Меньера
-Не изучены, наиболее часто предполагают следующие:
-Сосудистые заболевания,
-Последствия травм головы, уха,
-Воспалительные заболевания внутреннего уха,
-Инфекционные процессы.
Патогенез.
увеличение количества жидкости в его полости. Жидкость давит на клетки, регулирующие ориентацию тела в пространстве и сохранение равновесия.
Триада симптомов.
Болезнь Меньера характеризуется классической триадой:
*приступы системного головокружения, сопровождающиеся расстройством равновесия, тошнотой, рвотой и другими разнообразными вегетативными проявлениями;
*прогрессирующее снижение слуха на одно или оба уха;
*шум в одном или обоих ушах.
Диагностика.
основывается на характерных клинических проявлениях и данных аудиометрии. К традиционным равновесным тестам, диагностически довольно надежным, относятся проба Ромберга.
Купирование приступа болезни.
При приступе головокружения рекомендуется лечь и держать голову спокойно, без движений, пока не пройдет приступ. Для уменьшения проявления приступа головокружения могут использоваться антигистаминные препараты (димедрол,
99
супрастин, фенкарол, диазолин, бетасерк, меклозин и т. д.). Для уменьшения тошноты и рвоты во время приступа применяются противорвотные средства (церукал и другие).
При неэффективности консервативного лечения симптомов болезни Меньера применяется хирургическое вмешательство. Цель хирургического лечения - устранить проявления болезни, не повреждая при этом структуру пораженного уха.
В тяжелых случаях выраженного головокружения, которое не устраняется медикаментозными средствами, применяется разрушение вестибулярного аппарата внутреннего уха: хирургическое (лабиринтэктомия) или путем введения в него антибиотиков (химическая абляция). Так как эти методы приводят к глухоте, они являются средствами отчаяния и применяются в самом крайнем случае.
Профилактика.
В большинстве случаев профилактика болезни Меньера невозможна. Однако в некоторых случаях болезнь Меньера может быть спровоцирована черепномозговыми травмами. Поэтому следует всегда надевать шлем при езде на велосипеде или мотоцикле, занятии спортом.
Кроме того, с помощью низкосолевой диеты можно сократить возникновение приступов головокружения. Профилактика болезни Меньера заключается также в ограничении курения табака, употреблении алкоголя и кофе. Уменьшение стресса также оказывает влияние на возможность развития этого заболевания.
Еще одним фактором, провоцирующим развитие болезни Меньера, является аллергия. Поэтому старайтесь избегать аллергенных факторов.
100
