
Neotl_sost_v_diab
.pdf
Государственное образовательное учреждение высшего профессионального образования
«Рязанский государственный медицинский университет имени академика И.П. Павлова» Министерства здравоохранения
и социального развития Российской Федерации
И.И. Дубинина, Л.В. Твердова, С.В. Берстнева
НЕОТЛОЖНЫЕ СОСТОЯНИЯ В ДИАБЕТОЛОГИИ
Учебно-методическое пособие для студентов 5 курса лечебного факультета
Рязань 2011
1
Государственное образовательное учреждение высшего профессионального образования
«Рязанский государственный медицинский университет имени академика И.П. Павлова»
Министерства здравоохранения и социального развития Российской Федерации
Кафедра факультетской терапии с курсами общей физиотерапии, эндокринологии,
клинической фармакологии, профессиональных болезней, гематологии
И.И. Дубинина, Л.В. Твердова, С.В. Берстнева
НЕОТЛОЖНЫЕ СОСТОЯНИЯ В ДИАБЕТОЛОГИИ
Учебно-методическое пособие для студентов 5 курса лечебного факультета специальность «лечебное дело» - 060101
2
Неотложные состояния при сахарном диабете (СД) различаются по этиологии и патогенезу.
Выделяют следующие клинико-метаболические варианты острых осложнений в диабетологии:
диабетический кетоацидоз и кетоацидотическая кома,
гиперосмолярная кома и гиперосмолярное гипергликемическое состояние,
молочнокислый ацидоз (лактат-ацидоз),
гипогликемия и гипогликемическая кома.
ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ И КЕТОАЦИДОТИЧЕСКАЯ КОМА
Диабетический кетоацидоз (ДКА) – это критическое, ургентное состояние при СД, которое развивается вследствие абсолютного дефицита инсулина или выраженной относительной инсулиновой недостаточности, при несвоевременной диагностике и лечении, приводящее к развитию кетоацидотической комы с тяжелыми гормональнометаболическими нарушениями органов и систем.
ДКА, как правило, развивается при декомпенсации СД 1 типа, но вместе с тем редко может развиваться и при СД 2 типа. Это имеет подтверждение в исследованиях отечественных и зарубежных авторов (В.В.Потемкин, 2008, А.М. Мкртумян, 2008).
Этиология
ДКА может развиваться у 10-20% пациентов на момент первичной манифестации заболевания.
Основными факторами развития ДКА являются:
-несвоевременная, поздняя диагностика;
-нарушение режима лечения СД - прекращение введения инсулина или значительное снижение его дозы пациентами, неисправность дозаторов – инъекторов-ручек;
3
-нарушение диеты и недостаточный самоконтроль гликемии;
-сопутствующие заболевания – инфекционные болезни, пиелонефрит, пневмонии при отсутствии увеличения дозы;
-интеркуррентные макрососудистые заболевания – инфаркт миокарда, инсульт;
-(хирургические) оперативные вмешательства и травмы;
-беременность.
Патогенез
В развитии диабетического кетоацидоза основными факторами являются нарастающая инсулиновая недостаточность в организме, вследствие которой усугубляются метаболические нарушения. В ответ на метаболический стресс повышается секреция контринсулярных гормонов (глюкагон, кортизол), обладающих липолитической активностью. Увеличение секреции указанных гормонов при сахарном диабете обусловлено повышенными потребностями организма в энергии, так как использование глюкозы в качестве источника энергии в этих случаях резко лимитировано. Дефицит инсулина резко нарастает по мере прогрессирования кетоацидоза, содержание иммунореактивного инсулина в крови снижено или не определяется.
При недостаточности инсулина уменьшается утилизация глюкозы периферическими тканями. Происходит снижение проницаемости клеточных мембран для глюкозы, уменьшается её внутриклеточное содержание, что приводит к компенсаторному повышению процессов гликогенолиза и глюконеогенеза. Это вызывает значительную гипергликемию и глюкозурию. Вследствие гипергликемии увеличивается осмотическое давление во внеклеточной жидкости и развивается внутриклеточная дегидратация. В результате обезвоживания тканей возникает жажда (полидипсия) и усиливается диурез (полиурия). Нарушение утилизации глюкозы, компенсаторное повышение активности гипоталамо- гипофизарно-надпочечниковой системы ведёт к усилению липолиза. В крови происходит накопление свободных жирных
4
кислот, триглицеридов, холестерина. СЖК поступают в печень, ведут к жировой инфильтрации печени, являются субстратами избыточного синтеза кетоновых тел. В условиях сниженного обмена глюкозы жиры не окисляются до конечных продуктов - углекислоты и воды. Происходит накопление кетоновых тел в крови (ацетоуксусная кислота, β- оксимасляная кислота и ацетон). При инсулиновой недостаточности нарушаются также процессы ресинтеза ацетоацетата в высшие жирные кислоты и недостаточное окисление его в цикле трикарбоновых кислот (цикл Кребса). В результате развивается гиперкетонемия и, как следствие, кетонурия. У здоровых в крови содержание кетоновых тел находится в пределах 0,08-0,43 ммоль/л, при диабетическом кетоацидозе кетонемия достигает 8-9 ммоль/л.
Повышение уровня кетоновых тел в крови сопровождается истощением щелочных резервов крови и нарушением кислотно-щелочного равновесия с развитием ацидоза и снижением рН крови ниже 7,35. Это в свою очередь ведёт
кувеличению парциального давления углекислого газа и накоплению водородных ионов. Возникает метаболический ацидоз. Накопление в крови углекислоты раздражает дыхательный центр, что проявляется дыханием Куссмауля.
Вследствие нарастания кетонемии появляется тошнота, рвота, анорексия. Дефицит инсулина и повышенная секреция контринсулярных гормонов способствует распаду белков (катаболизм – протеолиз) в печени и образованию из них глюкозы в реакциях глюконеогенеза, а также аммиака, мочевины, что приводит к азотемии.
Гипергликемия, гиперкетонемия, гиперазотемия приводят
кнарушениям водно-электролитного обмена, повышению осмотического диуреза, выведению натрия, калия, фосфора, хлора. При полиурии вначале преобладает выделение натрия, поскольку он содержится во внеклеточной жидкости, а затем позднее присоединяется выход калия из клеток и повышенное его выделение с мочой. Развивается выраженное обезвоживание организма, уменьшается объём циркулирующей крови.
5
|
|
|
Инсулиновая недостаточность |
|
|
|
|
|
|
Усиление |
|
|
Подавление |
||
|
распада белков |
Подавление превращений глюкозы |
синтеза липидов |
||||
|
|
|
|
|
|
||
|
|
Увеличение |
|
|
|
|
|
|
|
содержания |
|
Гликогенолиз в |
Повышение |
||
|
аминокислот В |
Гипергликемия |
печени и |
диполиза |
|||
|
|
крови |
|
мышцах |
|
|
|
|
|
|
Глкозурия, |
|
|
|
|
|
|
Повышение |
осмотический |
Тошнота рвота |
Гиперлипемия |
||
|
глюконеогенеза |
диурез |
|
|
|
|
|
|
|
Повышение |
Потеря жидкости |
|
Повышение |
||
|
выделения азота |
и электролитов |
Гипервентиляция |
кетогенеза |
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
Внеклеточная |
Дегидратация |
|
Кетонемия |
|||
|
дегидратация |
|
|
|
|
|
|
|
|
|
|
Метаболический |
|
|
|
|
|
|
|
ацидоз |
|
|
|
|
Потеря калия |
Гиповолемия |
|
Кетонурия |
|||
|
|
клетками |
|
|
Потеря натрия |
||
|
|
|
|
||||
|
|
|
|
Лактацидоз |
|
|
|
|
|
|
Периферические |
|
|
|
|
|
Гипоксия ткани |
нарушения |
Гипоксия тканей |
|
|
|
|
|
|
|
кровообращения |
|
|
|
|
|
|
Абсолютная |
Снижение |
Стимуляция |
|
|
|
|
недостаточность |
кровотока в |
надпочечников |
|
|
|
|
|
|
|
|
||||
|
|
калия |
почках |
|
|
|
|
|
|
Снижение |
|
|
Снижение |
||
|
|
мозгового |
Анурия |
|
чувствительности |
||
|
кровообращения |
|
|
к инсулину |
|||
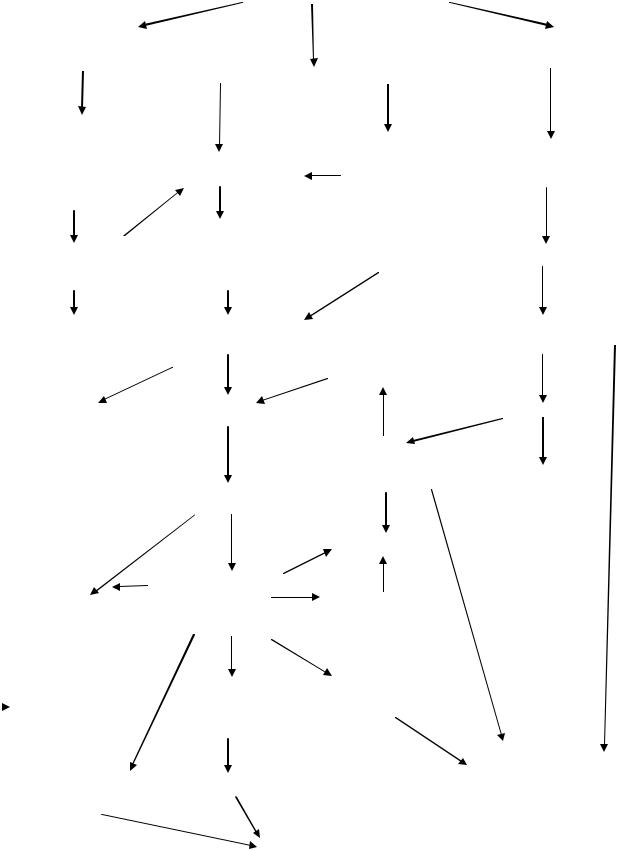
Кома и смерть
Рис. 1. Механизм развития кетоацидотической комы
6
Таким образом, при кетоацидотической коме происходят глубокие метаболические нарушения, декомпенсация углеводного, липидного, белкового, электролитного обмена.
Токсическое воздействие кетоновых тел на клетки центральной нервной системы, угнетение ферментных систем, снижение утилизации глюкозы клетками мозга, кислородное голодание ведёт к нарушению сознания, развитию кетоацидотической комы (рис.1).
Эпидемиология
Частота ДКА при СД 1 типа в Европе и Америке составляет 0,01-0,05 случаев в год. Частота ДКА в Московской области при СД 1 типа составляет 0,2 - 0,26 на 1 больного в год (В.В. Потемкин, 2008). Согласно данным И.И. Дедова, Г.А. Мельниченко, В.В. Фадеева, 2007, частота повторных случаев ДКА при СД 1 типа составляет 5-8 пациентов в год.
Клиника
Кетоацидотическая кома развивается медленно, постепенно в течение нескольких дней.
В развитии диабетического кетоацидоза выделяют три стадии: 1) умеренный кетоацидоз; 2) стадия прекомы или декомпенсированный кетоацидоз; 3) стадия комы (М.И.Балаболкин,1994). В стадии умеренного кетоацидоза типичные признаки декомпенсации сахарного диабета проявляются сухостью слизистых и кожи, жаждой, учащенным диурезом, общей слабостью, утомляемостью, сонливостью, головной болью, снижением аппетита, тошнотой, рвотой, потерей массы тела, запахом ацетона в выдыхаемом воздухе. Если в этой стадии не проводятся необходимые терапевтические мероприятия, метаболические нарушения усугубляются. При декомпенсированном кетоацидозе все симптомы декомпенсации сахарного диабета нарастают, появляются боли в животе, может быть неоднократная рвота, что имитирует картину «острого живота» (диабетический псевдоперитонит), требует проведения дифференциальной
7
диагностики. Причинами выраженной абдоминальной симптоматики являются мелкоточечные кровоизлияния в брюшине, дегидратация последней, значительные электролитные нарушения (гипокалиемия), парез кишечника и раздражающее действие кетоновых тел на слизистую желудочно-кишечного тракта. В связи с выделением жидкости развиваются симптомы обезвоживания - сухость кожи и слизистых. Состояние больного ухудшается.
Выделяют три степени нарушения сознания при диабетическом кетоацидозе:
1.Оглушенность (ступор) - заторможенность, вялость, больные с трудом отвечают на вопросы.
2.Сопор – состояние глубокого сна, реагирует только на сильные раздражители.
3.Кома – сознание полностью утрачено.
Наблюдается шумное глубокое дыхание Куссмауля, сопровождающееся резким запахом ацетона в выдыхаемом воздухе. Снижаются кожные и ахилловы рефлексы, снижен тонус глазных яблок, температура тела. Гипотермия может иметь место даже на фоне инфекционного процесса, что обусловлено ацидозом, периферической вазодилатацией, гипотензией. Пульс учащен, АД снижено. Печень увеличена, болезненна при пальпации, язык обложен густым серым, коричневым налётом. Снижается клубочковая фильтрация почек, что усугубляет ацидоз, так как уменьшается выведение водородных ионов и кетоновых тел. Может развиваться анурия и з - з а токсического поражения почек и нарушения почечной гемодинамики.
Иногда при диабетическом кетоацидозе доминируют симптомы сердечно-сосудистой недостаточности, почечная или энцефалопатическая формы. При развитии гипокалиемии появляются мышечная и общая слабость, нарушение сердечного ритма, парез желудочно-кишечного тракта, судороги в конечностях.
8
Диагностика
Основные этапы диагностики: при начальных проявлениях кетоацидотического состояния (прекоме) необходимо выяснить причину декомпенсации сахарного диабета, уточнить продолжительность и особенности течения заболевания, сведения о методе лечения.
Диагноз кетоацидотической комы основывается на характерной симптоматике, развивающейся декомпенсации сахарного диабета, дегидратации, гипотонии мышц, артериальной гипотензии, наличия запаха ацетона в выдыхаемом воздухе, характерного глубокого дыхания Куссмауля.
Кетоацидотическую кому необходимо дифференцировать с гиперосмолярной и гипогликемической комой. Явления кетоацидоза могут наблюдаться при алкогольной интоксикации, длительном голодании.
Лабораторная диагностика: уровень гликемии - повышение глюкозы в крови от 16-17 ммоль/л до 33 ммоль/л и выше. Наличие глюкозурии, ацетона в моче. Повышенное содержание кетоновых тел в крови до 8,0-9,0 ммоль/л (N 0,9- 1,7 ммоль/л), рН крови снижается до 7,2 и ниже, снижение до 7,0-6,8 - прогностически неблагоприятный признак.
Снижение щелочного резерва крови до 5-10 об% углекислого газа (при норме до 75,0 об%). Нарушение жирового обмена - повышение холестерина, триглицеридов, β- липопротеидов.
Нарушение белкового обмена - повышение остаточного азота, мочевины, креатинина в крови.
В общем анализе крови – лейкоцитоз с нейтрофильным сдвигом влево, ускорение СОЭ. В общем анализе мочи - протеинурия. Водно-электролитные нарушения - умеренная гипонатриемия и более выраженная гипокалиемия. На ЭКГ - метаболические нарушения, характерные признаки гипокалиемии - удлинение интервала QT, инверсия зубца Т.
Основные критерии дифференциальной диагностики коматозных состояний представлены в табл. 5, 6, 7.
9
Лечение
Диабетический кетоацидоз, прекоматозное состояние и кома требуют немедленной госпитализации больного для проведения экстренной медицинской помощи. Необходимо срочное определение гликемии, глюкозурии, кетонемии и кетонурии, кислотно-щелочного равновесия, содержания натрия и калия, креатинина, мочевины, клинического анализа крови и мочи, ЭКГ, неврологическое обследование.
На догоспитальном этапе или в приемном отделении после определения гликемии, глюкозурии, ацетонурии начинают внутривенно капельно инфузию 0,9 % раствора хлорида натрия, при выраженной дегидратации до 1 л/час, инсулин короткого действия 20 ЕД в/м.
Дальнейшее лечение осуществляют в реанимационном отделении или в отделении интенсивной терапии. Лечение ДКА легкой степени при сохраненном сознании и отсутствии тяжелой сопутствующей патологии можно проводить в эндокринологическом или терапевтическом отделении.
В отделении реанимации и интенсивной терапии необходимо проводить мониторинг лабораторных показателей в целях предупреждения осложнений терапии – гипогликемии, гипокалиемии и гипонатриемии. Предлагаются следующие схемы лабораторного мониторинга:
Исследование глюкозы крови 1 раз в час, до снижения гликемии ниже 14 ммоль/л, затем 1 раз в 3 часа
Контроль ацетона мочи и кетоновых тел – 2 раза в первые 2 суток, затем 1 раз в сутки
Натрий и калий в плазме - не менее 2 раз в сутки
Фосфор – только у пациентов при недостаточности питания и хроническом алкоголизме
Остаточный азот, мочевина, креатинин сыворотки – исходно и через 3 дня
Гематокрит, газоанализ и рН – 1-2 раза в сутки до нормализации кислотно-основного состояния
Терапия ДКА направлена на коррекцию основных патофизиологических нарушений.
10
