
Акунц К. Б. - Атлас оперативной гинекологии / ГЛАВА IV - Гистерэктомии
.docГЛАВА IV.
ГИСТЕРЭКТОМИИ.
1. ГИСТЕРЭКТОМИЯ (вариант I)

Рис. 4.1 Висцеральная брюшина удалена от поверхности кровеносных сосудов до уровня круглых связок

Рис. 4.2 Зажимы наложены на левую круглую связку в области угла матки. Края зажима доходят до края переднего листка широкой связки

Рис. 4.3 Зажим накладывается на неваскуляризированную часть заднего листка широкой связки, открывая отверстие в этой области
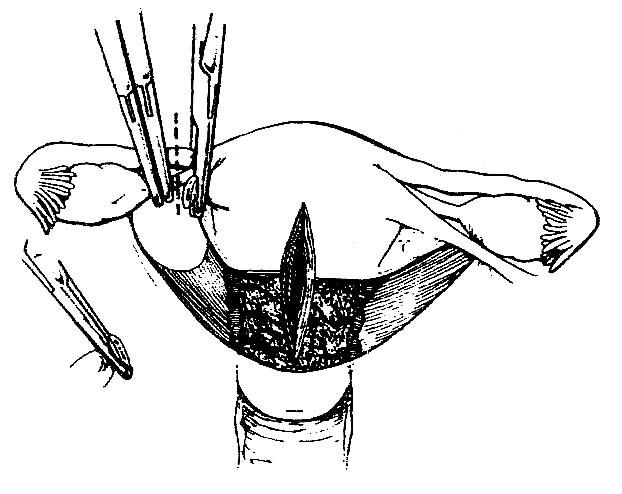
Рис. 4.4 Зажим, наложенный на проксимальную часть круглой связки, перемещается так, чтобы им были захвачены маточная труба, маточно-яичниковая связка и круглая связка. Остальные два зажима, перекрещиваясь с аднексальными структурами, наложены латеральнее от первого зажима

Рис. 4.5 С поверхности сосудистых структур матки удаляется свободная соединительная ткань.. Наверху - прижатая правым зажимом и отсеченная культя придатков
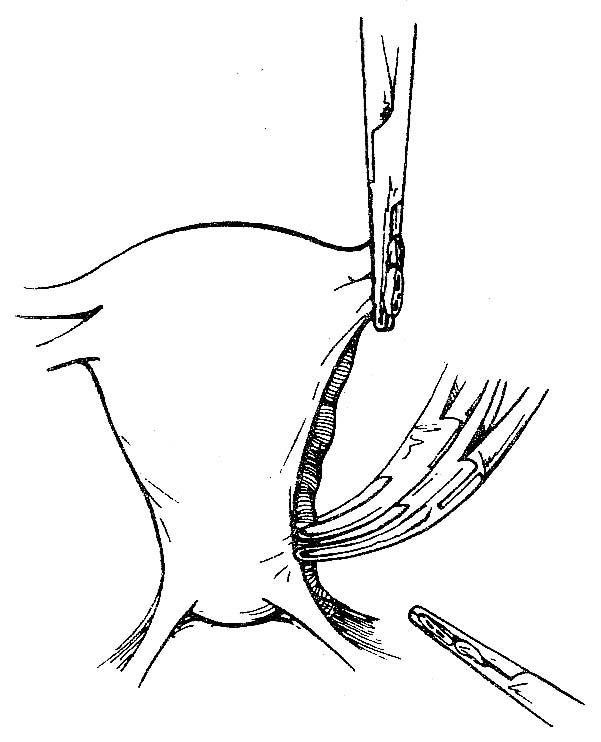
Рис. 4.6 Два зажима наложены на сосудистый узел матки

Рис. 4.7 С целью предупреждения ретроградного кровотечения, выше зажима, наложенного на сосудистую часть матки, расположен еще один зажим

Рис. 4.8 Замена зажимов на правых маточных сосудах первичными круговыми и вторичными фиксирующими швами

Рис. 4.9 Культя круговой связки надежно перевязана поперечными фиксирующими швами

Рис. 4.10 Аднексальная культя на уровне дистального зажима сначала надежно зашивается круговыми швами. Дистальный зажим заменяется поперечными фиксирующими швами

Рис. 4.11 Верхняя правая кардинальная связка захвачена зажимом, затем заменена шовной лигатурой

Рис. 4.12 Маточно-крестцовая связка зажата одной шовной лигатурой (справа). Этой лигатурой можно охватить также и нижнюю часть кардинальной связки

Рис. 4.13 Если есть уверенность, что кардинальная связка рассечена ниже уровня шейки матки, влагалище раскрывается с задней стороны

Рис. 4.14 Передняя и задняя стенки влагалища зажаты зажимами. Рассечен купол влагалища

Рис. 4.15 Слева – поперечным фиксирующим швом охвачены передняя стенка влагалища, культя кардинальной связки, культя lig. uterosacralis, задняя стенка влагалища. Справа -непрерывным швом зашита верхняя часть влагалища
2. ГИСТЕРЭКТОМИЯ (вариант II)

Рис. 4.16 С целью доступности (облегчения) операций, осуществляемых в полости малого таза, производится тракция или ретракция матки, что дает возможность визуализировать круглую связку, трубы и связку яичника

Рис. 4.17, 18 Круглая связка рассечена между двумя лигатурами

Рис. 4.19 Каудальный разрез на брюшине производится несколько. латеральнее. Он продолжается до верхнего края мочевого пузыря

Рис. 4.20 Разрез на брюшине продолжается вниз, параллельно сосудам яичника и латеральнее от них


Рис. 4.21 Продольный перитонеальный разрез продолжается на брюшину с поперечным разрезом, на 1-2 см ниже места перехода брюшины на матку
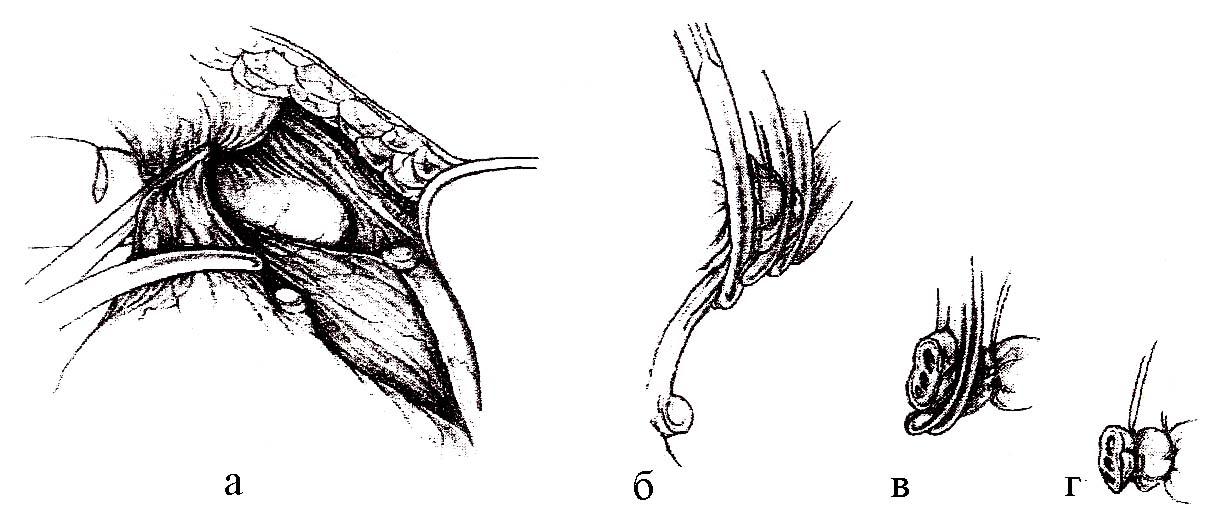
Рис. 4.22 Подвижность мочевого пузыря обеспечивается острым разрезом, произведенным в неваскуляризированной части маточно-крестцового пространства
а - через брюшинное отверстие, за мочеточником отделяются сосуды яичника
б - на проксимальную часть наложены два зажима, а на дистальную часть - зажим более большого размера
в - верхний зажим заменен лигатурой
г - нижний зажим также заменен лигатурой

Рис. 4.25 Для сохранения яичников на брюшине, у средней части трубы и яичниковой связки открывается отверстие

Рис. 4.26 Если матка стала подвижной, становится возможным захват части поперечной связки шейки и сосудов матки зажимами, которые ставятся под 45° углом, с обеих сторон тела матки

Рис. 4.27 Ампутация матки, если матка неподвижна, производится со стороны шейки, выше сосудов матки

Рис. 4.28 Если матка или область шейки неподвижны, то в подобных случаях маточно-крестцовые связки отсекаются отдельно. Брюшина рассекается между маточно-крестцовыми связками

Рис. 4.29 Зажим, которым захвачены верхние отделы боковых связок шейки, ставится параллельно шейке матки

Рис. 4.30 Сделан поперечный разрез на перицервикальной фасции, на 2 см выше верхнего края мочевого пузыря. Подвижность перицервикальной фасции обеспечивается с двух сторон

Рис. 4.31 Рассечение всех боковых шеечных связок говорит о том, что мы на подходе боковым сводам влагалища

Рис. 4.32 Сначала отсекается задняя стенка влагалища. Влагалищный передний разрез производится под зрительным контролем, после чего ставятся зажимы на отсеченный край шейки. Наблюдаемое иногда кровотечение из сосудов влагалища останавливают с помощью зажимов Кохера

Рис. 4.33 Схема направления разрезов при отсечении матки и наложение швов на культю шейки матки

Рис. 4.34 Схема ушивания культи шейки матки после надвлагалищной ампутации,
а - погруженные швы - первый этаж б - второй этаж - соединяющий рану
1. положение швов
2. швы завязаны

Рис. 4.35 Схема наложения швов на брюшину для закрытия культи шейки после надвлагалищной ампутации
1. по способу Lembert
2. по способу Greig Smith
3. по общим правилам

Рис. 4.36 Влагалищная экстирпация матки
Ясно виден переход смещаемой слизистой в неподвижную слизистую, выстилающую шейку матки
1. места перехода

Рис. 4.37 Влагалищная экстирпация матки Широкое зияние разреза в переднем влагалищном своде

Рис. 4.38 Нижний край разреза захвачен пулевыми щипцами и оттянут книзу. Приподнимают верхний край разреза, благодаря чему видны соединительнотканные волокна
-
соединительнотканные волокна между шейкой матки и мочевым пузырем

Рис. 4.39 Пузырно-маточная складка вскрыта. Следует обратить внимание на то, как ассистенты держат инструменты
1. левая рука второго ассистента
2. правая рука первого ассистента
3. левая рука хирурга

Рис. 4.40 Указательный палец слегка приподнимает крестцово-маточные связки, благодаря чему облегчается обкалывание иглой Дешана

Рис. 4.41 Иглу Дешана вкалывают в то место, где ясно выступает кончик указательного пальца

Рис. 4.42 Благодаря большой мобилизации шейки матки, матка низведена сильнее и высоко расположенная пузырно-маточная складка становится легко доступной
1. культя маточной артерии
2. культя параметрия

Рис. 4.43 Тело матки выведено наружу, вследствие чего шейка матки отодвинулась к заднему влагалищному своду
1. фибромиома на теле матки
2. пулевые щипцы, наложенные на шейку матки

Рис. 4.44 Отсечение матки от правых придатков
1. фибромиома в задней стенке матки
2. фибромиома в передней стенке матки

Рис. 4.45 Матка удалена Видны наложенные клеммы, в глубине видны придатки

Рис. 4.46 Фиксация культи придатков к влагалищу
1. культя параметрия
2. культя придатков

Рис. 4.47 Все культи, а также передняя и задняя брюшина зафиксированы к краю раны влагалища

Рис. 4.48 Отверстие в брюшную полость зашито кисетным швом

Рис. 4.49 Связыванием противолежащих лигатур закрывается отверстие в брюшную полость
1. культя придатков
2. культи параметрия
4. ФИБРОМИОМА МАТКИ, МИОМЭКТОМИИ
Рис. 4.50 Фибромиома матки ↓

а - типы
1. субсерозная
2. интрамуральная
3. субмукозная

б - разные расположения
1. в маточном роге
2. интралигаментарное
3. шеечное
4. параовариальное



Рис. 4.51 Атипическое расположение фибромиомы матки
а - fibromyoma retrocervicale
б - fibromyoma retroperitoneale
в - fibromyoma antevesicale
г - fibromyoma subperitoneale
д - fibromyoma paracervicale
e - fibromyoma ligamentosum

Рис. 4.52 Направление разрезов матки (схема)

Рис. 4.53 Линии разреза при отсечении субсерозного узла


Рис. 4.54 Консервативная миомэктомия
а - выделение интрамурально расположенного узла
б - ушивание ложа интрамурально располагавшегося узла
Рис. 4.55 Межпридаточная гистерэктомия, сохраняющая миоэндометриальный лоскут

а - линия разреза на передней стенке матки

б - линия разреза на передней стенке матки

в - резекция передней стенки матки на уровне ее дна

г - резекция миометрия на задней стенке, как можно ближе к эндометрию, вместе с фиброматозными опухолями, включенными в стенку. Выкраивание миоэндометриального лоскута

е - восстановление матки наложением однорядного шва на миометрий

д - прикрепление миоэндометриального лоскута к передней губе перешейка

з - покрытие задних швов стенки матки свободным лоскутом большого сальника

ж - покрытие передней стенки матки мочевым пузырем

Рис. 4.56 Миометрэктомия Келли-Кова-Кроссена
В рамке: линия разреза на передней стенке матки (справа) и линии разреза на задней стенке (слева)

Рис. 4.57 Миометрэктомия Келли-Кова-Кроссена: восстановление матки двухслойными отдельными швами
В рамке: матка до накладывания швов (слева), начало накладывания швов (справа)

Рис. 4.58 Покрытие линии швов, после миометрэктомии, свободным лоскутом большого сальника
В рамке: лоскут сальника полностью покрывает поверхность швов на матке
