
фрамбезия, беджель
.docx-
Трепонематозы
Трепонематозы не принято относить к венерическим болезням. Они передаются неполовым контактным путем. С венерическими заболеваниями их роднит то, что возбудителями всех описанных ниже трепонематозов являются микроорганизмы, похожие на возбудителя сифилиса — бледную трепонему или спирохету, а также то, что некоторые клинические проявления этих болезней напоминают сифилис, лимфогранулему и другие венерические заболевания.
-
Фрамбезия
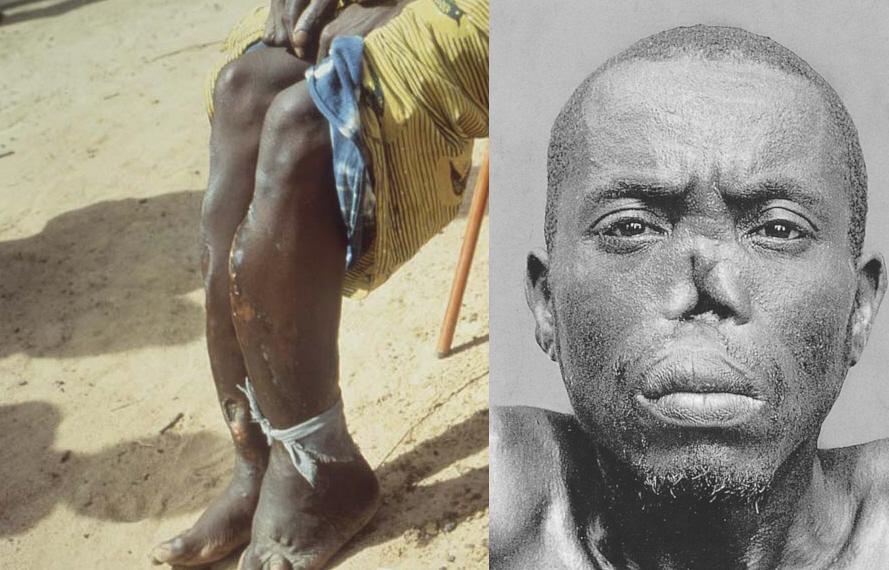
Это самый распространенный трепонематоз жарких стран. Характеризуется высокой контагиозностью, поражением кожи, слизистых оболочек, костей и суставов. Встречается в странах Африки, Азии (Таиланд, Вьетнам, юг Китая, Малайзия, Индия), Центральной и Южной Америки, на островах Карибского моря и экваториальных островах Юго-Восточной Азии, в эндемичных местностях со сменой сухих и влажных сезонов. Возбудитель — Treponema pertenue, открытая в 1905 г., при исследовании в световом микроскопе идентична возбудителю венерического сифилиса, возбудителю эндемичного сифилиса и возбудителю пинты. Заражение фрамбезией возможно при прямом неполовом контакте (попадание содержимого из контагиозных образований на травмированную поверхность кожи или слизистой оболочки), при непрямом контакте (через предметы домашнего обихода). Половое заражение встречается довольно редко (1-2% случаев). Заболеванию подвержены жители сельских местностей (низкий уровень санитарной культуры, недостаток одежды и обуви для детей). Заражение обычно происходит в детском возрасте, взрослые заболевают редко, заражаясь обычно от больных детей.
Симптомы. Инкубационный период после внедрения трепонемы в организм может продолжаться от 9 до 90 дней (в среднем 21 день). В соответствии с международной классификацией, в течении фрамбезии различают 2 стадии: раннюю (первичный и вторичный периоды, латентная форма) и позднюю (третичный период, латентная форма), а также латентную раннюю и латентную позднюю фрамбезию. При этом к поздней фрамбезии относят поражения, возникающие спустя 5 лет и более после инфицирования. Заболевание, развившееся в течение первых 5 лет, называется ранней латентной фрамбезией. Клинические проявления разнообразны, их детальное описание приводится в специальных руководствах. Дифференцируют фрамбезию от импетиго, разноцветного лишая, контагиозного моллюска, чесотки, плоского лишая, тропических язв, подошвенных бородавок, тунгиаза, кожных и кожно-слизистых лейшманиозов, стрептококковых и кандидозных заедов, туберкулеза кожи, лепры, псориаза, сифилиса.
Диагноз устанавливается на основании результатов эпидемиологического обследования очага, типичной клинической картины, исследования под микроскопом отделяемого кожных образований. Серологические реакции положительны и позволяют лабораторно подтвердить диагноз фрамбезии.
Лечение. Эффективен пенициллин и его дюрантные формы. Эффективность противосифилитических препаратов при фрамбезии оказалась значительно выше, чем при сифилисе. Наружно применяют повязки с антисептическими растворами.
Профилактика.
Своевременное выявление больных
активными формами фрамбезии и всех
контактировавших с ними, выявление
больных латентными формами заболевания,
лечение. Необходимо периодически
обследовать жителей сельской местности,
где ранее были отмечены случаи фрамбезии.
Прогноз зависит от того, в какой стадии заболевания начато лечение больного. При больших язвенных поражениях, после заживления которых образуются деформирующие рубцы, обусловливающие контрактуры суставов, а также при тяжелых артрозах, гунду (одно из осложнений фрамбезии, на местном наречии некоторых племен это слово означает «большой нос» — разрастания на носовых костях и носовых отростках верхней челюсти, сопровождающиеся гнойно-кровянистыми выделениями из носа и сильными головными болями), гангозе (гангозно-язвенный деструктивный или мутилируюший ринофарингит, при котором некротизируются мягкие ткани верхней губы, носа, мягкого неба, а также хрящи и кости носа, глотки, лобных пазух, твердого неба) у ряда больных временно или постоянно снижается или теряется трудоспособность.
-
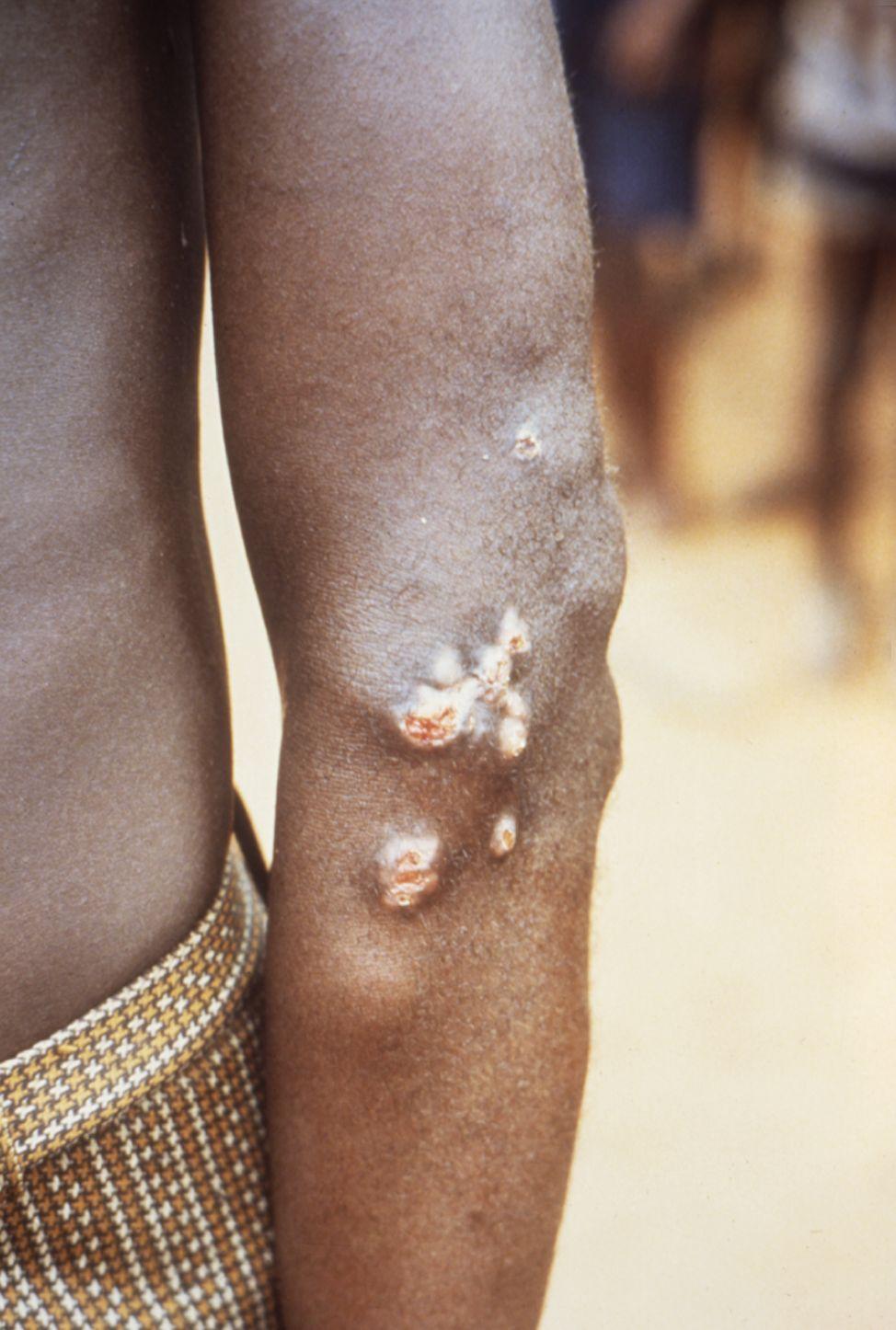 Беджель
Беджель
Иначе заболевание называют эндемическим сифилисом или арабским сифилисом, бытовым сифилисом, детским сифилисом. Другие названия: зухрия, Таир, франги, баляш, скерльво, фирджаль, лата, абулад-жир, джифар, njovera, dichuchva (Зимбабве) и др. Встречается главным образом среди детей, характеризуется поражением кожи, слизистых оболочек, костей, суставов и хрящей. Беджель распространен среди сельских жителей, ведущих кочевой и полукочевой образ жизни в странах Северной Африки, Юго-Западной Азии, Пакистане, Афганистане и др. Заболевание никогда не было распространено в Западном полушарии.
Возбудитель — Treponema pallidum II, идентичная, очевидно, возбудителю венерического сифилиса.
Заражение. Поскольку начальные симптомы при беджеле обычно локализуются на слизистой оболочке полости рта, непрямая передача посредством, к примеру, сосудов для питья, на которые попала живая трепонема, является наиболее частой. Возможна передача при прямом контакте здоровых детей с больными. Специалисты полагают, что значительную роль в переносе заболевания играют мухи.
Симптомы. Инкубационный период длится от 2 до 5 недель, но точно его продолжительность не установлена, так как первичное поражение при беджеле редко обнаруживают. Пятно или бляшка обычно локализуется на слизистой оболочке полости рта или глотки. В клиническом течении заболевания выделяют раннюю стадию, для которой характерны множественные высыпания на коже и слизистых, латентный период продолжительностью от 1 до 3-5 лет, и позднюю стадию с образованием гумм (узлов) с последующим их распадом и образованием язв. Поздние поражения обусловливают тяжелые увечья и деформации, особенно лица, но редко приводят к летальному исходу. Поражений сердечно-сосудистой, нервной систем и глаз, а также передачи заболевания потомству не наблюдалось.
Диагноз. Устанавливается на основании результатов эпидемиологического анализа в очаге, возраста больных, клинических проявлений, обнаружения трепонем в микропрепаратах, положительных результатов серологических исследований. Необходимо различать позднюю стадию беджеля от фрамбезии и венерического сифилиса.
Лечение. Используют пенициллин пролонгированного действия, эритромицин или тетрациклин.
Профилактика. Своевременное выявление больных детей, изоляцию их от здоровых, лечение больных. Обследование контактов. Улучшение бытовых условий, повышение санитарной культуры населения и т.д.
Прогноз при проведении специфической терапии в ранней стадии благоприятный, болезнь излечивается полностью. В поздней стадии при тяжелых разрушениях костей, мягких тканей, развитии гангозы после антибиотикотерапии может потребоваться проведение восстанавливающих хирургических операций.
-
Пинта
Это хронический невенерический трепонематоз, характеризующийся эритематозно-синюшными сквамозными, папулезными высыпаниями, на месте которых позднее появляются участки депигментации. Пинта распространена только в странах Западного полушария; раньше она встречалась в засушливых районах Бразилии, Колумбии, Кубы, Венесуэлы, Мексики. Как фрамбезия и беджель, пинта встречается у жителей отдаленных сельских поселений.
Возбудитель — Treponema carateurn, открытая в 1938 г., по строению идентична всем другим трепонемам — возбудителям сифилиса и фрамбезии. Именно с этим связан частичный перекрестный иммунитет к данным болезням.
Заражение. Пути заражения пинтой точно не установлены. Предполагают, что есть контактный путь заражения, причем заражаются и дети, и взрослые. Основным источником заражения считаются люди от 15 до 30 лет с длительно существующими поражениями кожи.
Симптомы. Инкубационный период продолжается 2-3 недели. На месте внедрения трепонемы развивается поражение кожи в виде узелка или шелушащейся розовой бляшки. Почти всегда эти поражения располагаются на открытых участках кожи (голени, тыльные поверхности стоп, предплечья, кисти, лицо, уши, шея). Со временем они увеличиваются в размерах, увеличиваются и регионарные лимфоузлы. Развиваются типичные для пинты поражения кожи, называемые пинтидами: по внешнему виду это округлые бляшки от 7 до 25 мм в диаметре, с поверхностным шелушением, пигментированные, иногда темного, почти черного цвета, а на кистях и предплечьях желтого или оранжевого. От пинтидов, локализующихся в крупных складках и подвергающихся разъединению, исходит неприятный, зловонный запах. У некоторых больных поражаются слизистые оболочки полости рта, носа, вульвы. На поздних стадиях заболевания, спустя несколько месяцев или лет, пинтиды теряют пигментацию, возбудитель в них уже отсутствует.
Остаются атрофия кожи, депигментированные участки, ладонно-подошвенный гиперкератоз (утолщение рогового слоя эпидермиса).
Диагноз. Устанавливается с учетом эпидемиологического анализа, типичных поражений кожи, обнаружения возбудителя в высыпаниях или пунктатах лимфоузлов, положительной реакции Вассермана.
Лечение. Эффективен пенициллин и его дюрантные формы, противосифилитические препараты. Наружно применяют повязки с антисептическими растворами.
Профилактика. Своевременное выявление больных и всех контактировавших с ними, своевременное лечение. Необходимо периодически обследовать жителей сельской местности, где ранее были отмечены случаи заболевания пинтой.
Прогноз. Пинта не представляет опасности для жизни больного. Прогноз при своевременном лечении благоприятный. Поздняя пинта оставляет косметические дефекты в виде очагов депигментации, атрофии кожи и белых рубцов.
Первичный аффект, или фрамбезийный шанкр (фрамбезома, пианома), формируется на месте внедрения Tr. pertenue Castellani в виде плоского тестоватой плотности узелка или пустулы с папилломатозными разрастаниями, покрытыми казеозным желтовато-зеленым отделяемым или обильным гноем, ссыхающимся в массивные корки. Нередко в основании элемента происходит изъязвление с образованием кратерообразной язвы, дно которой покрыто грануляциями с папилломатозными множественными выростами, чем она напоминает раковую язву. Основание язвы, грануляции и папилломатозные разрастания отличаются сочностью, мягкостью инфильтрата, кровоточивостью. В отделяемом содержится большое количество возбудителей, которые легко обнаруживаются путем микроскопии в темном поле зрения.
Под влиянием мацерации эпителия гнойным отделяемым и внедрения возбудителя в новые входные ворота вокруг первичной формы образуются дочерние, так называемые шанкры-сателлиты, на разных стадиях развития. Последующее их расширение вглубь и по периферии с изъязвлением ткани и гиперплазией сосочков дермы завершается слиянием с образованием крупных конгломератов инфильтративно-язвенного характера с папилломатозными выростами и казеозным отделяемым. Фрамбезомам сопутствуют лимфангиты и лимфадениты – воспалительные, болезненные, часто осложненные вторичной инфекцией. Заживление первичного аффекта происходит разным и путями в зависимости от глубины поражения. Поверхностные фрамбезомы разрешаются с образованием гипопигментированных или гиперпигментированных пятен с легким шелушением. Глубокие узловато-язвенные первичные аффекты оставляют рубцы. Наиболее часто фрамбезомы локализуются на нижних конечностях, кистях рук, полости рта, красной кайме губ, половых органах.
Спустя 3-6 нед от момента возникновения первичного очага наступает первая волна гематогенно-генерализованных ранних высыпаний на коже и слизистых оболочках и инфицирование костей и суставов. Через 3-6 мес. эти проявления самопроизвольно исчезают. Наступает латентный период, который затем сменяется рецидивом ранних фрамбезийных поражений. Рецидивов может быть несколько, причем, чем длительнее инфекция, тем латентный период протяженнее, а высыпания менее обильные. Приблизительно через 5 лет наступает поздняя стадия с узловато-язвенными элементами, которые так же, как и ранние фрамбезийные поражения, могут подвергаться самопроизвольному разрешению через несколько месяцев или лет, сменяясь латентной фазой болезни.
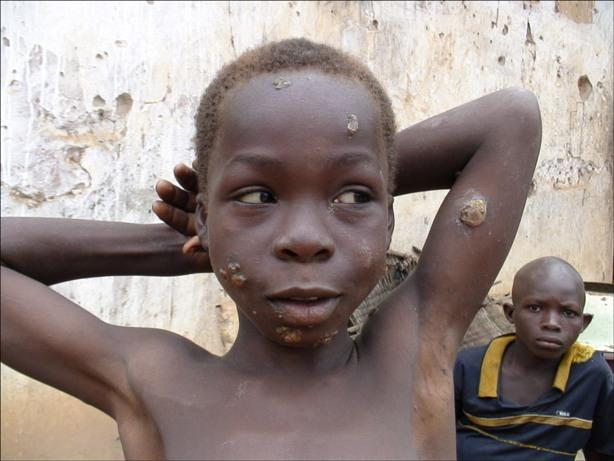
Вторичные высыпания на коже и слизистых оболочках называют фрамбезидами. Ранние фрамбезиды представлены полиморфными морфологическими элементами: эритемато-десквамативными, папулезно-папилломатозными, лихеноидными, гиперкератотическими, эрозивными и эрозивно-язвенными. Локализуются они на любом участке кожного покрова и, как правило, множественные, диссеминированные. Пятнистые фрамбезиды отличаются застойно-бурой окраской, обильным мелкопластинчатым шелушением и склонностью к слиянию. Они существуют недолго, депигментируются в центре, оставляя гиперпигментированную кайму в окружности, затем через 2-4 нед исчезают без следа. Пятнистые фрамбезиды часто сочетаются с ранними папулезными и папилломатозными формами. Папулезные элементы плотные, буровато-красного цвета, шелушатся и при пальпации вызывают ощущение терки. Величина папул варьирует от милиарных до нуммулярных. Часто наблюдаются остроконечные папулы или с папилломатозными разрастаниями. Локализуясь в крупных складках и в области половых органов, они гипертрофируются, эрозируются, напоминая широкие кондиломы у больных сифилисом. Особенно часто пятнисто-сквамозные и папулезные высыпания располагаются на ладонях и подошвах, где образуются выраженный гиперкератоз, трещины, болезненные эрозии, кратерообразные углубления с сухим дном и подрытыми краями. На поверхности трещин и эрозий образуются папилломатозные выросты с гнойным отделяемым, содержащим большое количество возбудителей. Гиперкератотические наслоения, перемежающиеся болезненными трещинами и эрозиями на подошвах, затрудняют движения, что меняет походку больного, из-за чего эта форма болезни получила название «crab yaws» («краб-фрамбезия»).
Поражение костей и суставов в ранней стадии фрамбезии проявляется болезненной припухлостью, отечностью мягких тканей над пораженными костными участками. Явления периостита, остита или остеопериостита длинных трубчатых костей (большеберцовой, лучевой и др.) кратковременны, не сопровождаются изъязвлением и некрозом и через 2-3 нед. бесследно исчезают. За счет гипертрофического остеопериостита большеберцовых и лучевых костей нередко образуются саблевидные голени и дугообразное искривление предплечья. В дальнейшем, в более позднем периоде ранней стадии фрамбезии, возникают гидрартрозы, тендовагиниты, синовиты. У детей особенно часто наблюдаются фаланговые остеопериоститы кистей (полидактилиты) с отечностью и резкой болезненностью, затрудняющими движения. В этом же периоде формируется своеобразное поражение костей носа – гунду. Вследствие остеопериостита костей носа и верхней челюсти с последующей отечной инфильтрацией кожи образуются плотные округлые опухолевидные выступы по обе стороны носа, на щеках, лбу. Опухолевидные образования деформируют кости носа, твердое небо, прорастают в глазницу, затрудняют носовое дыхание. Кожа над опухолью не спаяна с подлежащими тканями, не изъязвлена, безболезненна. Заболевание сопровождается интенсивной головной болью и сукровично-гнойным выделением из носа.
Поздние фрамбезиды кожи, представленные глубокими гуммозными опухолевидными узлами и диффузной инфильтрацией, подвергаются изъявлению, деструкции, рубцеванию. Гуммозно-язвен-ные очаги характеризуются тестоватой плотностью, синевато-бурой или буро-красной окраской, выраженной болезненностью и красными папилломатозными грануляциями. Язвы с четкими, кратеро-образными краями сопровождаются болью.
Дно их неровное со скудным отделяемым среди папилломатозных грануляций. Язвы рубцуются с образованием грубых келоидных выступов и контрактур.
Поражение костей в поздней стадии фрамбезии заключается в развитии гуммозных периоститов, оститов и остеопериоститов с некрозом и деструкцией костной ткани, спонтанными переломами, ложными суставами и инвалидизапией больных. Чаще поражаются кости голеней, предплечий, кистей. Однако нередко в процесс вовлекаются ребра, грудина. Поражение суставов протекает в виде гуммозных артритов с поражением внутрисуставной части эпифизов, хрящей, суставной капсулы и образованием гидрартрозов, синовитов, бурситов с деформациями, анкилозами. При распространении гуммозного процесса на периартикулярную ткань возникают глубоко проникающие, длительно незаживающие язвы, приводящие к инвалидизации больных. Для этой стадии фрамбезии характерен мутилирующий ринофарингит – гангоза (gangosa), представляющий собой гуммозное поражение назофарингеальных структур с частичным или полным разрушением хрящей и костей носа, твердого и мягкого неба, прилегающих мягких тканей лица. Гангоза сопровождается болями в лобной области и сукровичными выделениями из носа, содержащими включения разрушенных костяных частей. Гуммозная инфильтрация распространяется на крылья носа, щеки, верхнюю губу, где видны деформирующие инфильтраты и изъязвления. Процесс заканчивается рубцеванием и уродующими деструктивными разрушениями мягкого и твердого неба, носа, лобной кости с образованием мозговой грыжи. Для поздней стадии фрамбезии характерны также фиброзные околосуставные узловатости, характеризующиеся выраженной плотностью и безболезненностью.
Диагноз основывается на эндемичном характере распространения болезни, обнаружении возбудителя в отделяемом ранних и поздних проявлений фрамбезии, наличии характерных папилломатозных разрастаний, напоминающих ягоды малины, положительных результатах серологических реакций с липидными антигенами и успешных результатах лечения препаратами пенициллина, тетрациклина.
Клиническая картина
Наблюдаются ранние и поздние стадии беджеля (как при фрамбезии и пинте). К ранней стадии относятся инкубационный период, первичные и вторичные высыпания. Завершает течение болезни третичная стадия, сходная с гуммозными проявлениями фрамбезии и сифилиса. Инкубационный период беджеля колеблется от 1-2 недель до 3 месяцев. Первичный признак болезни (беджелоидный шанкр) появляется на месте внедрения возбудителя и дает о себе знать незначительными воспалительными явлениями в виде быстро исчезающего пузырька с прозрачным или мутноватым содержимым. В результате слабой местной тканевой реакции и отсутствия реакции со стороны лимфатических узлов происходит более активное размножение распространение спирохет, и вторичные проявления — беджелиды — формируются в более короткие сроки, чем при фрамбезии и сифилисе. Они распространенные, множественные, симметричные и имеют различную форму: розовато-красные пятна, узелки, гнойнички. Вначале они появляются на слизистых оболочках рта, половых органов и в крупных складках кожи. Их формирование провоцируется травмой, раздражением острой пищей слизистой оболочки полости рта, выделениями и мацерацией эпителия в области заднего прохода и половых органов. Характерной особенностью гнойничковых высыпаний, располагающихся в складках и на слизистых оболочках, является их склонность к мацерации, мокнутию и гипертрофии, как это бывает у больных с вторичным сифилисом. В дальнейшем беджелиды распространяются на туловище и конечности. Здесь они более крупные, плотные, буро-красного цвета, часто обильно шелушатся. В отличие от сифилитических вторичных высыпаний беджелиды сопровождаются зудом, стойко держатся в течение 6-8 месяцев, а иногда до 1 года и более. Постоянно появляются новые высыпания. На месте частичного исчезновения беджелид происходит образованием пигментных или депигментированных, слегка шелушащихся пятен. Гнойнички, поверхностные и глубокие, возникают как проявление недоброкачественного течения процесса. Возможны более серьезные гнойные осложнения (фурункулы, язвы и др.). В ответ на присоединение дополнительной инфекции повышается температура, появляется недомогание, увеличиваются лимфоузлы. У части больных возникают воспаление костей, особенно в области длинных трубчатых костей, с покраснением и отеком кожи. В процессе развития беджелиды частично самопроизвольно исчезают, оставляя на коже следы гиперпигментации или депигментации.
Оставшаяся их часть через неопределенный срок, от 1 года до 3-5 лет, может преобразоваться в третичные гуммозно-узловатые или гуммозно-язвенные высыпания, которые существуют одновременно с вторичными высыпаниями. Склонность к некрозу (омертвению тканей), деструкции (нарушению нормальной структуры тканей) гуммозных беджелидов сближает их с гуммозными поражениями сифилитического характера; однако их отличает не свойственная сифилису тестоватая консистенция, болезненность и эндемическая ситуация. Прорастание гуммозных инфильтратов в глубокие слои подкожной основы с поражением костей, сухожилий и суставов приводит к образованию обширных язв с обильным гнойным отделяемым и свищами. При локализации в области конечностей возникают беджелоидные остеомиелиты, заканчивающиеся рубцами, приводящими к инвалидности. Нередко гуммозный распад в области небных костей, а также глотки и гортани приводит к обезображиванию, обширным изъязвлением с последующей деформацией носоглотки и обезображиванием лица. Гуммозная инфильтрация чаще формируется вокруг рта, на волосистой части головы, ладонях и подошвах. На волосистой части головы наблюдаются шелушение, поредение волос по типу смешанного диффузно-очагового облысения; на ладонях и подошвах утолщается, покрывается болезненными трещинами.
