
- •Фазы кашля.
- •Основные причины кашля у взрослых
- •Диагностический алгоритм для выявления причин хронического кашля
- •Макрота
- •Кровохарканье
- •Характер мокроты при кровохарканье:
- •Кровохарканье и рвота с кровью
- •Виды одышки:
- •Клиническая характеристика механизмов возникновения одышки
- •Одышка при патологии органов дыхания
- •Шкала диспноэ
- •Классификация:
- •Сопутствующие симптомы,
- •Боль в гр.Клетке
- •Осмотр гр клетки:
- •Общие правила осмотра грудной клетки:
- •Грудная клетка, анатомические ориентиры:
- •Форма грудной клетки
- •Патологические формы гр.Клеток
- •Частота дыхания
- •Дыхание Куссмауля
- •Дыхание Чейна-Стокса:
- •Дыхание Грокко.
- •Дыхание Биота.
- •Тип дыхания.
- •Классификация цианоза
- •Пальпация
- •Ригидность.
- •Голосовое дрожание – сила проведения голоса на грудную клетку.
- •При патологических состояниях в легких или плевре голосовое дрожание может быть ослаблено, усилено или отсутствовать
- •Интерпретация результатов определения голосового дрожания
- •Перкуссия легких
- •Звуки в легких
- •Расположение нижних границ легких в норме
- •Аускультация легких
- •Виды дыхания
- •Характеристика основных дыхательных шумов
- •Крепитация
- •Трение плевры.
- •Характеристика побочных дыхательных шумов
- •Бронхофония
- •Список используемой литературы
АНАТОМО-ФИЗИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА СИСТЕМЫ ОРГАНОВ ДЫХАНИЯ
Структура системы органов дыхания включает следующие анато- мические элементы: воздухоносные пути, легочная паренхима, плевра и ее полость, аппарат, обеспечивающий дыхательные движения (ребра с прилегающими костными образованиями, дыхательные мышцы).
Воздухоносные пути человека подразделяют на верхние и нижние. Верхние воздухоносные дыхательные пути включают полость носа, но- соглотку, ротоглотку, гортань; нижние дыхательные пути - трахею и бронхи.
Воздухоносные пути обеспечиваю проведение воздуха в респира- торный отдел легких, и выполняют ряд функций, которые способствуют результативной вентиляции. На поверхности слизистой оболочки возду- хоносных путей постоянно происходит очищение, согревание, увлажне- ние воздуха. Эффективность мукоцилиарного клиренса определяется морфо- функциональной полноценностью реснитчатого и секреторного аппарата слизистой оболочки, желез подслизистой основы, адекватного кровоснабжения и иннервации структур воздухоносных путей. Кроме этого, мукоцилиарный клиренс также зависит от аэродинамики в воз- духоносных путях, турбулентного движения потока воздуха и кашлево- го рефлекса.
Бронхиальное дерево, осуществляющее в основном функцию про- водящих воздухоносных путей, в среднем насчитывает 16 дихотомиче- ских делений бронхов, основная часть которых приходится на ветвления сегментарных бронхов.
На поверхности легочных альвеол происходит непосредственный контакт воздуха окружающей среды с тканевым барьером, через кото- рый осуществляется газообмен. Объем респираторного отдела 3000 мл. Морфофункциональной единицей респираторного отдела является аци- нус, который начинается от терминального отдела бронхиолы. Каждый ацинус содержит до 2000 альвеол, а легкие взрослого человека – до 300 млн. альвеол. Общая площадь альвеолярной поверхности у взрослого человека может достигать 194 м2. Правое легкое состоит из трех долей (верхней, средней, нижней), а левое - из двух (верхней и нижней). Ос-
новными ориентирами проекции долей легких на грудную стенку слу- жат ребра и грудные позвонки. На заднюю поверхность грудной клетки с обеих сторон проецируется верхняя и нижняя доли, граница между ко- торыми проходит по линии, соединяющей точку пересечения IV ребра с задней подмышечной линией и остистый отросток III грудного позвон- ка. На боковой и передней поверхностях левой половины грудной клет- ки граница между верхней и нижней долями левого легкого проходит по линии, соединяющей указанную точку с местом прикрепления IV ребра к грудине. Аналогичная линия на боковой и передней поверхностях правой половины грудной клетки соответствует границе между средней и нижней долями правого легкого, тогда как граница между его верхней и средней долями проходит горизонтально по ходу IV ребра от задней подмышечной линии до правого края грудины (Рис.1).
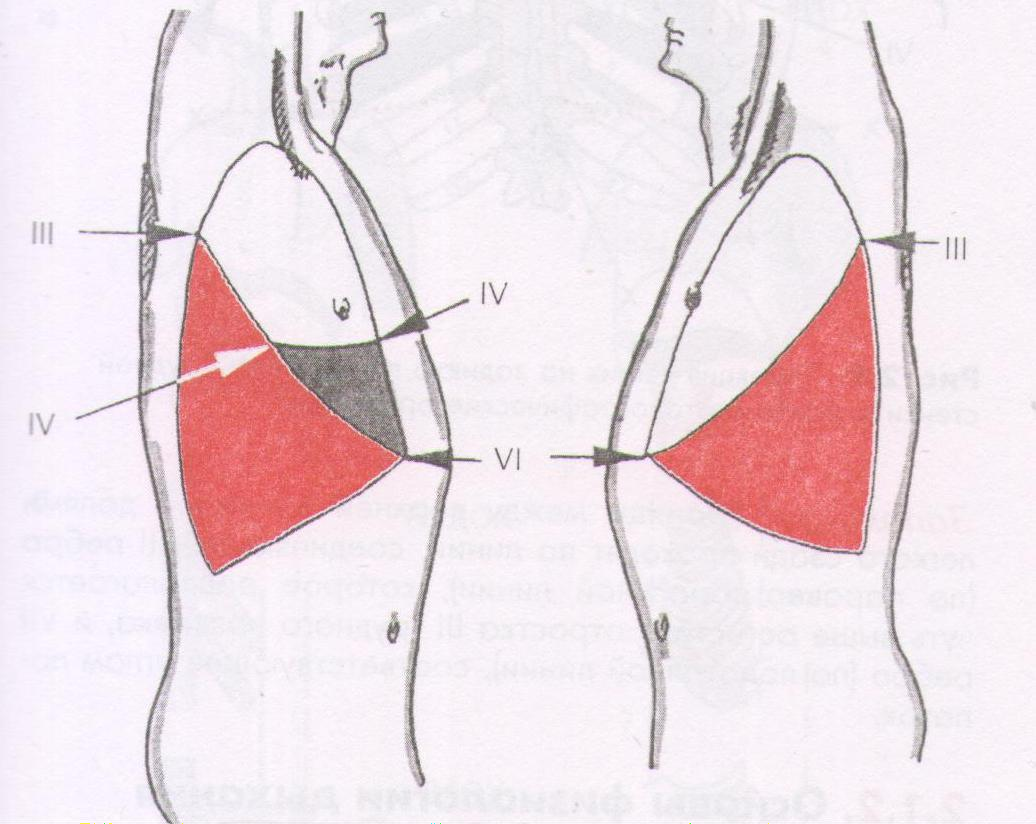
Рис.1. Деление легких на доли
МЕТОДОЛОГИЯ ОБЩЕКЛИНИЧЕСКОГО ИССЛЕДОВАНИЯ
Общеклиническое исследование больного принято подразделять на изучение субъективных данных и объективное обследование. Ком- плексное исследование позволяет сформулировать первоначальную диа- гностическую гипотезу и составить план последующего диагностиче- ского поиска с использованием специальных методов.
К субъективным проявлением заболевания относят жалобы больно- го и сведения об анамнезе. Жалобы больного при патологии легких де- лят на две группы. Первые имеют специфический характер, отражая из- менения органов дыхания. Вторые представляют собой проявления об- щей реакции организма на патологический процесс, отражая степень тяжести заболевания, и имеют скорее прогностическое значение.
Для поражения органов дыхания характерны следующие специфи- ческие (респираторные) жалобы: кашель (сухой или с выделением мокроты), кровохарканье, боли в грудной клетке, одышка (приступы удушья).
ВАЖНО: детальная качественная и количественная характеристика жалоб больного позволяет существенно увеличить их специфичность.
КАШЕЛЬ
КАШЕЛЬ – один из ведущих симптомов заболеваний органов си- стемы дыхания, который наиболее часто отмечается при респираторных инфекциях различной патологии верхних и нижних дыхательных путей, плевры. Кашель может развиться при заболеваниях сердечно - сосуди- стой системы, при патологии желудочно-кишечного тракта, метаболиче- ских расстройствах, а также от некоторых других, более редких причин.
Наиболее распространенные причины кашля:
Острые и хронические заболевания верхних дыхательных путей
Острый бронхит, пневмония, абсцесс легкого, сухой и экссудативный плеврит
Хроническая обструктивная болезнь легких
Туберкулез легких
Опухоли легких, плевры и средостения; сдавление бронхов увеличен- ными лимфатическими узлами и аневризмой аорты
Диссеминированные и фиброзные процессы в легких
Пневмо- и (или) гемоторакс
Экспираторный стеноз трахеи и крупных бронхов (трахеобронхиаль- ная дискинезия)
Инородное тело в дыхательных путях
Коклюш, деструктивная пневмония и туморозный бронхоаденит у детей
Патология органов кровообращения, сопровождающаяся длитель- ным застоем крови в легких (таб. 1).
Кашель классифицируется по характеру (непродуктивный или су- хой, и продуктивный или влажный), по интенсивности (покашливание, легкий и сильный), по продолжительности (эпизодический кратковре- менный или приступообразный и постоянный) (таб. 2).
В зависимости от длительности кашлевого анамнеза выделяют ост- рый, затяжной и хронический кашель. Острым считается кашель про- должительностью не более 3 недель, затяжным – более 3 недель, хрони- ческим – превышающий 3 и более месяца. Острый кашель чаще связан с простудным заболеванием, а хронический - с сочетанием нескольких болезней.
Кашель – это защитный рефлекс, служащий для удаления чуже- родных веществ и патологического секрета из дыхательных путей.
Возникает кашель при раздражении рецепторов блуждающего нерва в кашлевых рефлексогенных зонах, важнейшие из которых расположены в слизистой оболочке гортани, голосовых связок, бифуркации трахеи и в местах деления крупных бронхов (бронхиальных шпор). Количество ре- цепторов в бронхах убывает параллельно уменьшению их диаметра (Рис.2). В мелких бронхах рецепторы кашлевого рефлекса отсутствуют (так называемая «немая» зона), поэтому при избирательном их пораже- нии патологический процесс может длительно протекать без кашля, про- проявляясь только одышкой.
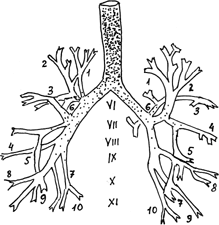
Рис. 2. Плотность расположения кашлевых рецепторов
в трахеобронхиальном дереве (адаптировано из Л.Г. Кузьменко)
Основные раздражители кашлевых рецепторов:
изменения во вдыхаемом воздухе (колебания температуры и влаж- ности, холодный или сухой воздух)
поллютанты
мокрота
назальная слизь
аллергены
воспаление
механические воздействия (инородные тела, давление опухоли)
гипервентиляция.
Частота и интенсивность кашля зависят не только от силы раздра- жителя и его локализации в органах дыхания, но и от возбудимости кашлевых рецепторов. Кашлевой порог имеет индивидуальные различия и может колебаться у одного и того же человека в различные фазы тече- ния болезни. Порог раздражения понижается при простудных заболева- ниях, при этом кашель возникает от незначительных причин, или повы- шается у ослабленных больных, при алкогольной интоксикации.
Раздражения с чувствительных окончаний блуждающего нерва, находящихся в дыхательных путях, или рецепторов плевры передаются
в кашлевой центр продолговатого мозга, где при участии полисинапти- ческих связей ретикулярной формации организуется сложно координи- рованная реакция мышц бронхов, гортани, грудной клетки, живота, диафрагмы. Формирование кашлевого рефлекса находится под контро- лем деятельности коры головного мозга. Кашель может быть подавлен или вызван произвольно.
Рефлекторная дуга кашля включает 5 компонентов:
Кашлевые рецепторы.
Афферентные нервы.
Медуллярный кашлевой центр.
Эфферентные нервы.
Эффекторы (дыхательные мышцы).
Фазы кашля.
Традиционно выделяют три фазы кашля:
инспираторную,
компрессионную,
экспираторную.
Инспираторная фаза. Ей предшествует кашлевое раздражение, характеризующееся субъективным чувством «трахеобронхиального зу- да», за которым следует ощущение в необходимости кашля. Во время рефлекторного открытия голосовой щели происходит глубокий форси- рованный вдох с участием всех инспираторных мышц. Объем выдыхае- мого воздуха может варьировать от 50% дыхательного объема до 50% жизненной емкости легких. Длительность этой фазы около 2 секунд.
Компрессионная фаза. Рефлекторно закрываются верхние дыха- тельные пути, голосовые связки и голосовая щель. Затем происходит резкое сокращение внутренних межреберных и брюшных мышц. Важ- ное значение имеют брюшные мышцы, создающие основную движущую силу. Фаза характеризуется быстрым повышением внутригрудного и внутрибрюшного положительного давления, которое остается повышен- ным приблизительно 0,5 секунды. Величина внутригрудного давления при спокойном дыхании составляет 2–7 мм.рт.ст., а при кашле достигает значений 250–300 мм.рт.ст. Для эффективного откашливания необходи- мо повышение внутригрудного давления минимум до 40 мм.рт.ст.
Экспираторная фаза. Это фаза собственно откашливания. Прибли- зительно через 0,2 секунды после завершения компрессии голосовая щель рефлекторно открывается, создается перепад давления, и турбу- лентный поток воздуха резко выбрасывается из дыхательных путей, увлекая за собой содержимое бронхов. Происходит толчкообразный стремительный выдох, как правило, через рот (носовая полость закрыва- ется мягким небом и язычком). Мокрота вибрирует в дыхательных пу- тях, вызывая характерный кашлевой звук. При этом скорость движения воздуха в дыхательных путях в 20–30 раз превышает таковую при обыч- ном дыхании и составляет в трахее, средних и крупных бронхах 30–40 м/с, в голосовой щели 50–120 м/с. Объемная скорость воздушного пото- ка достигает 12 л/с. Струёй воздуха из дыхательных путей в полость рта увлекаются слизь и скопления элементов, образующих мокроту, а также чужеродные вещества, попавшие в дыхательные пути.
Таблица 1
Основные причины кашля у взрослых
Кашель |
Частые причины |
Редкие причины |
Острый |
Вирусные инфекции респираторного тракта Острый бронхит |
Аллергические реакции Пневмония Аспирация инородного тела Риносинусит Отит Ингаляция токсических газов Обострение БА, ХОБЛ Туберкулез легких Абсцесс легких Новообразования |
Хронический |
Синдром постназального затекания Гастроэзофагеальная рефлюксная болезнь Бронхиальная астма |
Применение ингибиторов АПФ Бронхоэктазы Эозинофильный бронхит Постинфекционный кашель Аспирация инородного тела Бронхогенная карцинома Новообразования Трахеобронхиальная дискинезия Лимфома Психогенный кашель Абсцесс Саркоидоз Туберкулез легких Курение и воздействие других поллютантов |
Таблица 2 |
|
Характеристика кашля при различных заболеваниях |
|
Сухой кашель |
Влажный кашель |
пневмонии;
|
|
Беседуя с больным, ведущей жалобой которого является кашель,
врач должен найти ответы на следующие вопросы.
Почему возник кашель и какова его причина? Связан ли кашель с бронхолегочной патологией или обусловлен экстрапульмональными причинами?
Каковы ведущие патогенетические механизмы кашля и сопут- ствующих симптомов?
Надо ли лечить кашель у больного? Если «да», то какое лечение целесообразно использовать?
Программа диагностических исследований больных с синдромом кашля строится с учетом двух возможных ситуаций:
Кашель отмечается у больного с установленным заболеванием.
Причина кашля неизвестна.
Объем диагностического обследования включает:
ступень: анамнез заболевания, объективный осмотр, рентгенограмма грудной клетки, функция внешнего дыхания, включая бронхопровока- ционный тест, рентгенограмма придаточных пазух носа, осмотр ЛОР- врача с ларингоскопией, бронхоскопия.
ступень: эзофагогастроскопия, эзофагоманометрия, включая прокси- мальный и дистальный 24-часовой мониторинг рН, томография трахеи, аллергические пробы.
ступень: измерение суточного профиля кашлевых толчков.
Обязательные вопросы.
В разделе «Жалобы»: время появления кашля, вероятная причина появления кашля, факторы, влияющие на интенсивность и характер кашля (поллютанты, дым, запахи, аллергены, метеофакторы), кашель чаще ночью или днем, сухой или с мокротой, количество мокроты, отде- ляемое за сутки, характер мокроты, примеси в мокроте, сочетание кашля с хрипами в груди?
В анамнезе жизни: курение, если «да», то стаж курения и количе- ство выкуриваемых сигарет в день, указания на наличие длительного кашеля у родственников, наследственность по туберкулезу, онкопатоло- гии, ХОБЛ, прием медикаментов в связи с другими хроническими забо- леваниями, профессиональные вредности.
Какой кашель должен насторожить врача?
Впервые возникший и непрекращающийся,
С примесью крови,
С мокротой зеленого цвета,
С дистанционными хрипами,
Ночной,
Не контролируемый медикаментами,
Без установленной причины.
Кашель не является специфическим симптомом какой-либо бо- лезни, поэтому при оценке его семиологического значения нужно обращать внимание на ритм, тембр, характер, время появления и обстоятельства, при которых он возникает или которые его сопро- вождают.
По ритму кашля выделяют три формы:
кашель в виде отдельных кашлевых толчков (так называемое по- кашливание) – наблюдается при ларингитах, трахеобронхитах, часто у курильщиков, при начальных формах туберкулеза, иногда у нервных людей;
кашель в виде ряда следующих друг за другом кашлевых толчков, повторяющихся с некоторыми промежутками – легочно-бронхиальный кашель;
приступообразный кашель – наблюдается при попадании в дыха- тельные пути инородного тела, при коклюше, а также при бронхиальной астме, легочных кавернах, поражении бронхиальных лимфатических уз- лов.
По тембру кашель делится на:
громкий, лающий (при поражении гортани, сдавлении трахеи, при истерии);
тихий, глухой (при альвеолярных поражениях);
сиплый (при воспалении голосовых связок).
Время появления кашля помогает установить его причину:
утренний кашель – при хроническом воспалении верхних дыха- тельных путей (нос, носоглотка, придаточные пазухи, зев, гортань, тра- хея);
вечерний кашель – при бронхитах, пневмонии;
ночной кашель – возникающий только ночью, указывает на нали- чие застойной сердечной недостаточности, а также на увеличение брон- хиальных лимфатических узлов, при туберкулезе легких.
С точки зрения условий, при которых кашель возникает, или яв- лений, которыми сопровождается, надо иметь ввиду следующие фор- мы:
кашель, связанный с приемом пищи – предполагает наличие тра- хеопищеводного свища, грыжи пищеводного отверстия диафрагмы или дивертикула пищевода;
возникновение кашля при изменении положения тела – характерно для абсцесса или локализованной бронхоэктазии.
Измерение кашля. К субъективным методам относят ведение больным дневника кашля, в котором регистрируются кашлевые толчки (днем, ночью, на работе) и проводится их суммарная оценка (в баллах).
Существуют 4- и 6-балльные шкалы оценки кашля, основанные на количестве и выраженности кашлевых эпизодов в дневное и ночное время и их влиянии на дневную активность и сон (6-балльная шкала, Hsu J.A., Stone R.B., et al., 1994).
Дневной кашель (баллы)
Нет кашля,
Единичные кашлевые толчки, 2-Редкий кашель в течение дня,
3-Частый кашель, не влияющий на дневную активность, 4-Частый кашель, снижающий дневную активность,
5-Тяжелый кашель, при котором невозможна обычная активность.
Ночной кашель (баллы)
Нет кашля,
Кашель, не прерывающий сон,
Кашель, приводящий к прерыванию сна не более 2 раз, 3-Кашель, приводящий к прерыванию сна более 2 раз,
Частое прерывание сна из-за кашля,
Кашель, не дающий возможности заснуть.
Осложнения кашля. Во время кашля возникает резкое повышение внутригрудного давления, что является ведущим патогенетическим зве- ном развития осложнений.
Одно из наиболее грозных легочных осложнений – развитие спон- танного пневмоторакса. Резкий кашель может вызвать различные по ха- рактеру повреждения грудной клетки: переломы ребер, травмы дыха- тельных мышц (например, передней зубчатой мышцы), миалгии.
Одно из частых легочных осложнений кашля – кровохарканье. Дли- тельный, хронический кашель, вызывающий повышение внутрибрюш- ного давления, является фактором, способствующим увеличению пахо- вых и формированию диафрагмальных грыж.
Повышение внутригрудного давления при кашле вызывает гемоди- намические нарушения: затрудняется приток крови к сердцу, из-за чего нарушается минутный объем сердца, временно уменьшается артериаль- ное давление, происходит повышения венозного давления. При дли- тельном кашле набухают шейные вены. Возможно развитие сердечной аритмии, хотя известны случаи, когда приступ кашля способствовал восстановлению ритма сердца. На схеме 1 представлен диагностический алгоритм для выявления причин хронического кашля (адаптировано из руководства по «Методика обследования здорового и больного ребен- ка», под ред. проф. Т.А. Нагаевой, 2011).
Схема 1
