
- •1. История отечественной хирургии
- •2. Диагноз, определение термина. Основные виды диагноза.
- •3. Диагноз. Определение понятия. Оформление развернутого клинического диагноза.
- •Пример обоснования клинического диагноза больному острой пневмонией
- •4. Диагноз. Виды диагноза по методу построения.
- •5. Диагноз. Виды диагноза по степени обоснованности.
- •7. Оперативный метод лечения и его значение. Пути снижения риска, связанного с применением оперативного лечения. Значение изучения функций организма до операции, во время и после нее.
- •8.Диагноз. Оформление развернутого клинического диагноза.
- •Пример обоснования клинического диагноза больному острой пневмонией
- •9. Роль анамнеза, физикального обследования больного, лабороторных и инструментальных методов в хирургической клинике.
- •10. Грыжи живота. Определение понятия. Элементы грыжи. Классификация по происхождению, локализации, течению.
- •Герниопластика по Лихтенштейну (грыжесечение)
- •Профилактика грыжи живота
- •14.15.Паховые грыжи.
- •17.Грыжи белой линии живота.
- •22. Анатомо-физиологические сведения о желудке и 12-ти перстной кишке. Классификация заболеваний желудка.
- •23. Методика обследования больных с заболеваниями желудка и 12-ти перстной: секреция, моторика, рентгеноскопия, эзофагодуоденогастроскопия, биопсия.
- •24. Методы исследования моторики различных фаз желудочной секреции.(базальной, стимулированной). См выше.
- •25. Язвенная болезнь желудка. Классификация Джонсона. Осложнения извенной болезни.
- •26. Язвенная болезнь желудка.Особенности этиологии и патогенеза язв. Показания к операции и виды оперативных вмешательств.
- •27.Виды операций при язвенной болезни желудка и 12-ти перстной: резекция, дренирующие операции, ваготомия. Методы резекций и ваготомий. Осложнения : ранние и поздние.
- •28. Синдром Меллори-Вейса. Причины. Клиника, диагностика, диф диагностика. Консервативное и оперативное лечение.
- •29. Кровоточащая язва желудка и 12-ти перстной. Патологическая анатомия, патогенез нарушений звеньев гемостаза. Клиника и диагностика, классификация по степени тяжести.
- •30. Кровоточащая язва желудка и 12-ти перстной. Дифференциальная диагностика. Консервативное и оперативное лечение.
- •31.Прободная язва желудка и дпк.
- •32.Симптоматические язвы желудка.
- •33. Пилородуоденальный стеноз. Патогенез, клиника, диагностика. Стадии заболевания. Характер основных нарушений звеньев гомеостаза. Показания к операции и виды оперативных вмешательств
- •34. Предраковые заболевания желудка. Гастрит, полипы, полипоз, хроническая язва желудка. Клиника, диагностика, диф. Диагностика, роль гастроскопии , биопсии и лечения.
- •35.Рак желудка. Эпидемиология, этиология, патологоанатомическая классификация, метастазирование. Стадии заболевания.
- •36. Рак желудка. Показания и противопоказания к радикальным и паллиативным операциям. (резекция желудка, гастрэктомия, расширенные операции, гастростомия).
- •3. Нерезектабельный и генерализованный рак желудка:
- •37. Рак желудка. Химиотерапия и лучевая терапия. Принципы предоперационной подготовки и послеоперационное ведение.
- •39. Эхинококкоз и альвеококкоз печени. Эндемические районы рф. Морфологическая классификация паразитов. Клиника, диагностика, диф диагностика, методы лечения
- •40. Методы исследования больных с заболеваниями желчного пузыря и желчных протоков
- •41. Желчно-каменная болезнь. Эпидемиология, частота. Этиология и патогенез . Клиника, диагностика, диф диагностика, лечение
- •42. Желчно-каменная болезнь. Виды консервативного лечения (экстракорпоральная литотрипсия, медикаментозное растворение камней), показания к операции
- •Улучшение реологических свойств желчи
- •Нормализация моторики жп, тонкой кишки и восстановление проходимости сфинктера Одди, а также сфинктеров общего панкреатического и желчного протоков
- •Восстановление нормального состава кишечной микрофлоры
- •Нормализация процессов пищеварения и всасывания
- •43. Методы операции при жкб, показания. Значение интраоперационных методовисследования для выбора метода операции. Холецистэктомия лапороскопическая; из мини-доступа
- •44. Осложнения желчно каменной болезни: холедохолитиаз, рубцовый стеноз большого дуоденального сосочка, протяженные стриктуры протоков, причины развития осложнений.
- •45.Осложнения желчно-каменной болезни. Дооперационная и интраоперационная диагностика. Лечение. Показания к холедохотомии и методы ее завершения. Эндоскопическая паппилотомия.
- •46.Механическая желтуха, как осложнение жкб, причины развития. Клиника, диагностика, дифференциальная диагностика, патогенез нарушений основных звеньев гомеостаза
- •47.Жкб. Медикаментозная терапия при механической желтухе, методы детоксикации. Холемические кровотечения, принципы лечения.
- •48. Эндоскопические методы лечения больных с механической желтухой( папиллотомия, литоэкстракция, назобилиарное дренирование, эндобилиарная литотрипсия.
- •49. Острый холецистит. Этиология и патогенез. Классификация.Клиника, диагностика, дифференциальная диагностика.
- •50.Острый холецистит. Этиология, патогенез, клиника, диагностика, лечение консервативное, оперативное. Показания к экстренным операциям.
- •51.Осложнения острого холецистита: перитонит, подпеченочный абсцесс, эмпиема желчного пузыря, холангит. Клиника, диагностика, лечение.
- •52. Рак желчного пузыря и желчевыводящих путей. Факторы, способствующие развитию. Клиника, методы диагностики, методы хирургического лечения.
- •53. Анатомо-физиологические сведения о поджелудочной железе. Классификация заболеваний.
- •54. Травмы Поджелудочной. Клиника, диагностика. Особенности хирургического лечения.
- •55. Острый панкреатит. Определение понятия. Этиология, патогенез, классификация. Патологическая анатомия. Клиника, периоды течения прогрессирующего панкреонекроза.
- •57.Гнойные осложнения острого панкреатита. Клиника. Диагностика. Лечение и исходы заболевания.
- •58. Хронический панкреатит. Кисты пж. Этиология, патогенез хронического панкреатита, классификация, клиника, диагностика и лечение.
- •59. Кисты пж : истинные и ложные. Этиология, патогенез, клиника, дифференциальная диагностика, хирургическое лечение (виды дренирования).
- •60. Рак пж. Клиника, диагностика, диф диагностика. Радикальные и паллиативные операции.
- •61. Анатомо-физиологические сведения о тонкой кишке, классификация заболеваний тонкой кишки.
- •62. Аппендицит. Анатомо физиологические сведения о слепой кишке и червеобразном отростке. Особенности клиники в зависимости от расположения отростка.
- •64. Осложнения острого аппендицита: аппендикулярный инфильтрат, периаппендикулярный абсцесс, межкишечный, поддиафрагмальный и тазовый абсцесс, пилефлебит. Клиника.
- •66. Хронический аппендицит: классификация.
- •67. Толстая кишка анатомо-физиологические особенности строения . Классификация заболеваний. Методика обследования больных.
- •68. Ранения толстой и тонкой кишки. Клиника, диагностика, принципы хирургического лечения.
- •69.Дивертикулы тонкой и толстой кишки. Классификация, диагностика ,осложнения. Хирургическое лечение.
- •70. Пороки развития толстой кишки.
- •Геморрой.
- •78.Трещина прямой кишки.
- •79. Полипы прямой кишки.
- •80. Врожденные пороки развития прямой кишки.
- •81. Рак прямой кишки.
- •82. Рак прямой кишки. Методы операций.
- •100. Острый гнойный перитонит. Методы экстрокорпоральной детоксикации организма. Роль организации экстренной помощи в ранней диагностике и лечении перитонита. Исход лечения.
27.Виды операций при язвенной болезни желудка и 12-ти перстной: резекция, дренирующие операции, ваготомия. Методы резекций и ваготомий. Осложнения : ранние и поздние.
При резекции желудка удаляют обычно дистальную часть его (дистальная резекция). Непрерывность желудочно-кишечного тракта восстанавливают по различным модификациям Бильрот-I, Бильрот-П или по Ру. Удаление значительной части тела желудка производят для снижения ки-слотопродукции за счет уменьшения зоны расположения обкладочных клеток, продуцирующих соляную кислоту. Естественно, при этом удаляют язву и весь антральный отдел, продуцирующий гастрин.
При резекции желудка во время его мобилизации неизбежно пересекают желудочные ветви блуждающих нервов вместе с сосудами малой и большой кривизны. Резекция желудка практически всегда сопровождается селективной ваготомией, выполняемой вслепую, без выделения пересекаемых желудочных ветвей вагуса.
После удаления 2/3 желудка раньше, как правило, накладывали гастроеюнальный анастомоз позади поперечной ободочной кишки на короткой петле (по Бильрот-Н в модификации Гофмейстера—Финстерера). Это в большинстве случаев приводит к рефлюксу содержимого двенадцатиперстной кишки в желудок, к развитию рефлюкс-гастрита и рефлюкс-эзофагита. Некоторые хирурги предпочитают накладывать анастомоз впереди ободочной кишки, используя длинную петлю тонкой кишки. Между приводящей и отводящей петлями (по Бальфуру) накладывают энтероэнтероанастомоз для устранения рефлюкса содержимого приводящей петли кишки (желчь, панкреатический сок) в культю желудка. Однако и в этом случае наблюдается, хотя и менее выраженный, рефлюкс. В последние годы предпочтение отдают гастроеюнальному Y-анастомозу на выключенной по Ру петле. Этот способ более надежно предотвращает рефлюкс желчи и панкреатического сока в культю желудка, возникновение рефлюкс-гастрита и последующую метаплазию эпителия, уменьшает вероятность развития рака культи желудка в последующем.
Стволовая ваготомия
Сейчас уже данное вмешательство производится очень редко, так как оно сопряжено со множеством неприятных побочных действий.
При анестезии, позволяющей достигнуть полной релаксации, производится левосторонняя верхняя парамедианная лапаротомия до мечевидного отростка. Участок брюшины, переходящей с диафрагмы на кардию, рассекается в поперечном направлении, пищевод тупым путем, пальцами освобождается от окружающих его образований, затем вокруг него обматывают резиновую трубку. При сильном оттягивании пищевода вниз с помощью этой трубки напрягаются ветви блуждающего нерва. Эти ветви, натянутые, словно струны, проходят к кардии, пищевод обычно при этом расслаблен.
Оттягива якардию вниз, натягивают ветви блуждающего нерва, который становится хорошо прощупываемым. В ходе эмбрионального развития происходит ротация желудка вправо, в результате чего левый блуждающий нерв оказывается на
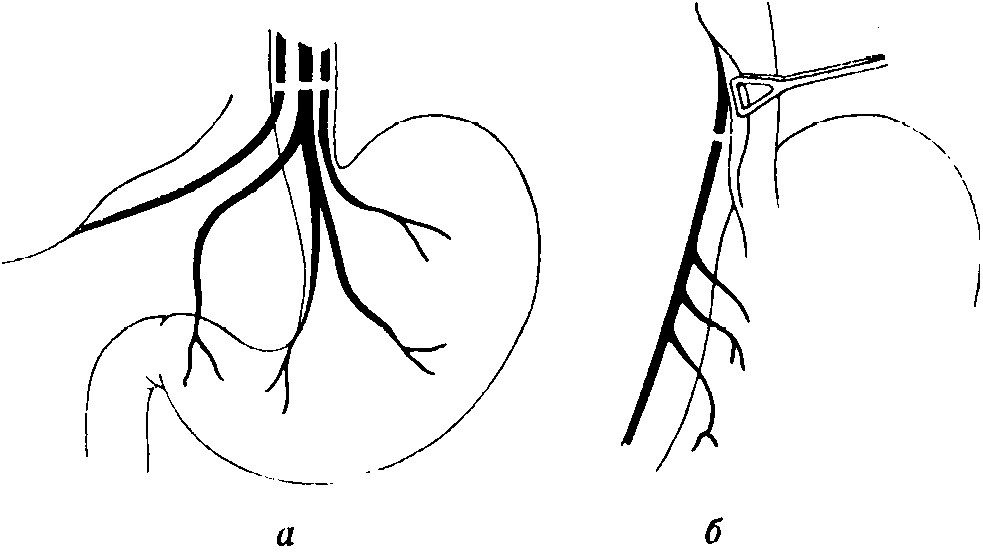
Рис. 5-169. Стволовая ваготомия. Рассечение переднего (левого) блуждающего нерва (а) и заднего (правого) блуждающего нерва (б)
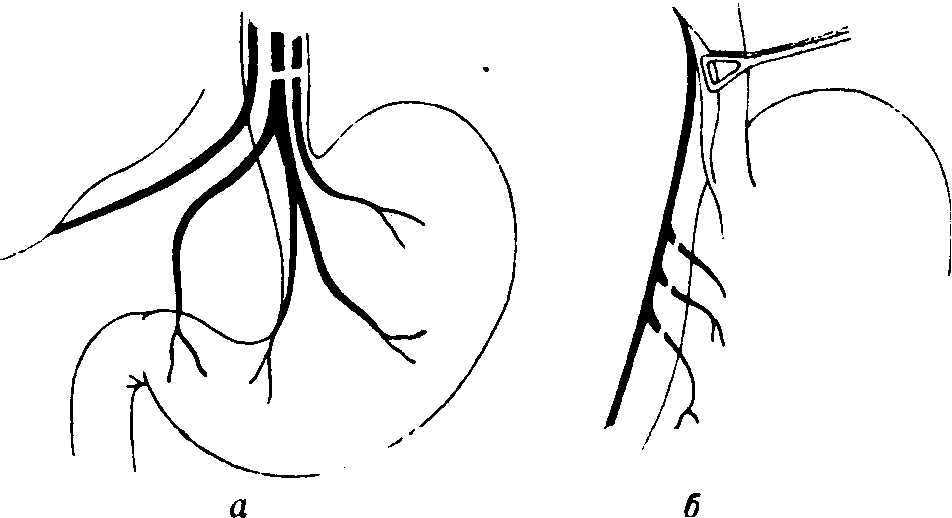
Рис. 5-170. Селективная желудочная ваготомия. Пересечение переднего (левого) блуждающего нерва (а) и заднего (правого) блуждающего нерва (б)
передней, а правый —на задней поверхности пищевода. Эти нервы натянуты, круглые, палец ощущает их как перекатывающиеся шнурочки. Около переднего блуждающего нерва, несколько влево от него, как правило, проходит к желудку 2—3 придаточные веточки(рис. 5-169).
При стволовой ваготомии из всех обнаруженных ветвей нерва иссекается участок длиной в 2— 3см. Небольшие волокна блуждающего нерва могут быть обнаружены с помощью окраски нервов поLee.Изготовляется раствор лейкометиленовой синьки (метиленовая синька 0,4,аскорбиновая кислота 7,01,бикарбонат натрия 1,68,дистиллированная вода до 100,00)или введенный вместо него Schreiber 10%раствор индигокармина. Оголенную, освобожденную от брюшины конечную часть пищевода натирают кусочком марли, смоченном этим раствором, после чего это место протирают насухо. Нервные волокна получают синеватую окраску.
Стволовая ваготомия может быть произведена при трансторакальном доступе, торакотомия производится в таком случае в VIIмежреберье слева.
Селективная гастральная ваготомия
Суть вмешательства состоит в пересечении всех ветвей блуждающего нерва, идущих к желудку, остальные его ветви нужно щадить.
Выделяется кардия желудка, над ней рассекается брюшина, пищевод охватывается резиновой трубкой и оттягивается вниз.
От переднего блуждающего нерва 12веточки идут к воротам печени (rami hepatici),они проходят в печеночно-желудочной связке (малом сальнике), близко от нижней поверхности печени. От заднего блуждающего нерва, как правило, отходит 1ветвь (ramus coeliacus)к чревному узлу, это самая толстая ветвь нерва, а потому она легко распознается. Эта ветвь проходит к чревному узлу в желудочно-поджелудочной складке, около левой желудочной артерии, однако идет в направлении, противоположном артерии.
Прослеживая ход печеночных и чревной ветвей блуждающих нервов, а также отыскивая место их «впадения» в ворота печени и в чревный узел, производят препаровку и отводят эти ветви вправо. Все остальные ветви блуждающих нервов, которые идут к передней и задней поверхности желудка, пересекаются. Суть операции иллюстрируетрас. 5-170.
Селективная проксимальная ваготомия
Этот способ вмешательства отличается от вышеописанного тем, что при нем щадятся те ветви блуждающих нервов (rami aiitrales),которые оба нерва дают к антральной области. В Советском Союзе эта операция изучаласьГ. Л. РатнеромиИ. М. Березиным (1967), 10. Е. Березовым (1968), В. С. МаятомиЮ. М. Панцыревым.Бесчисленное количество вариантов прохождения ветвей блуждающих нервов (Hliffl)не позволяет разработать строго определенный план проведения операции.

Рис. 5-171. Селективная проксимальная ваготомия. Пересечение переднего (левого) блуждающего нерва (а) и заднего (правого) блуждающего нерва (б)
Лишь путем очень тщательной и терпеливой пре-паровки можно отделить друг от друга ветви, подлежащие перерезке и сохраняемые. Большую помощь оказывает окраска нервов. Помогает и натяжение отдельных ветвей, при этом легче определить, какая ветвь, в каком направлении идет.
Некоторые хирурги изменили технику этого вмешательства. По границе между телом и ант-ральной частью желудка, строго придерживаясь хода малой его кривизны, препарируют в направлении кардии. Малый сальник шаг за шагом, между лигатурами полностью отделяется от малой кривизны, вплоть до правого края кардии. Эта манипуляция производится в нескольких слоях. Отсюда препаровку продолжают влево по передней и задней поверхности пищевода до левого края кардии, пересекаются все волокна, которые проходят от пищевода к желудку экст-рамускулярно(рис. 5-171).
Дренажная операция
Как самостоятельное вмешательство эта операция никогда не производится, ее применяют лишь исключительно как дополнение к вагото-мии. При проксимальной резекции желудка волокна блуждающих нервов, идущие к культе желудка (антральной его части, привратнику), также оказываются рассеченными, а потому и при этом виде вмешательства обоснована пластика привратника. Цель этой операции —предупредить спазм привратника желудка и возникающий в результате его стаз желудка.
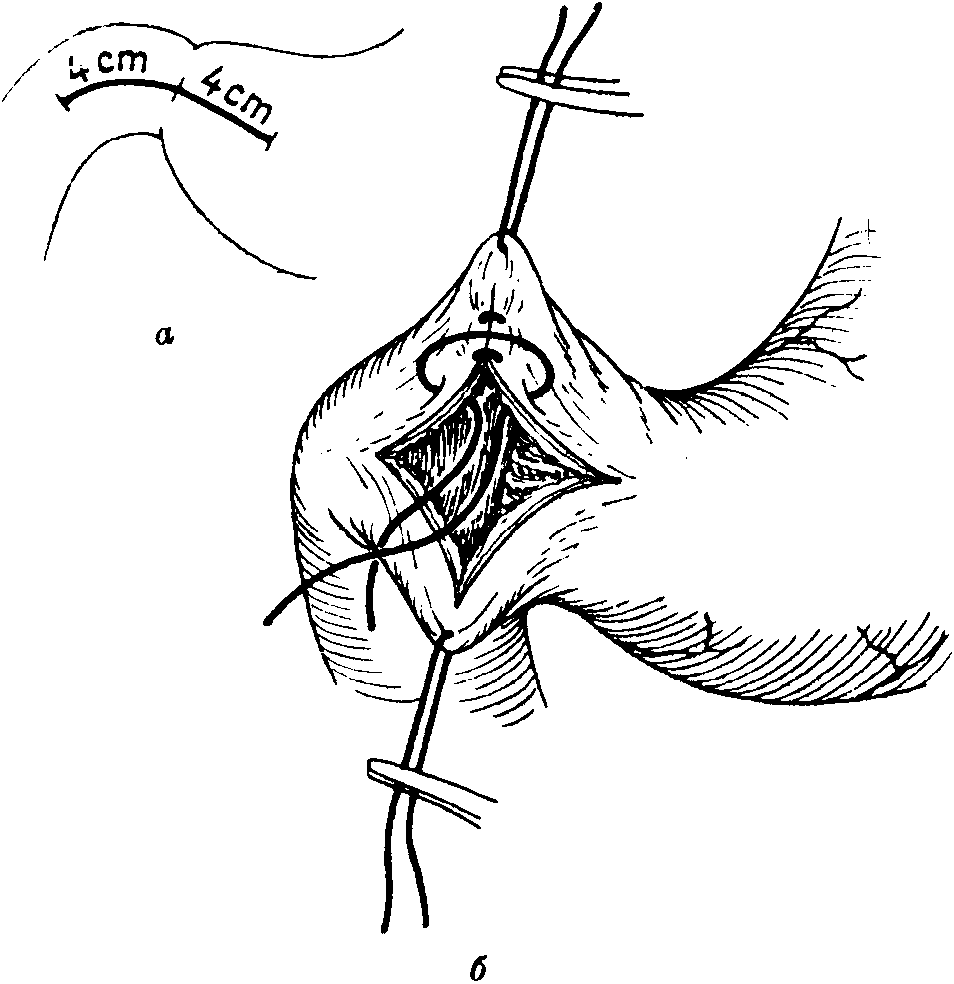
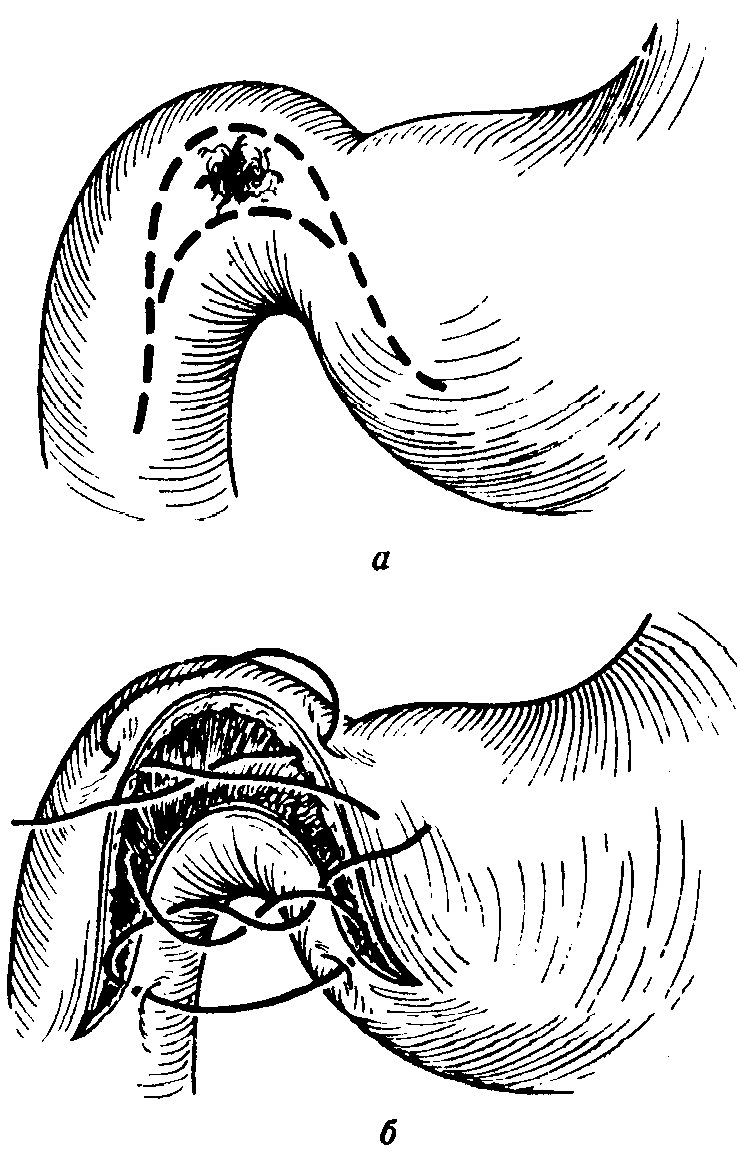
Рис. 5-П2. Пластика привратника желудка по Heineke-Mikulicz. Продольный разрез (а) и поперечный шов (б)
Рис. 5-173. Пластика привратника желудка по Finney. п-образный разрез (а) ч гастродуоденостомия (б)
Из множества вариантов (пластика привратника, гастроэнтероанастомозы) по всему миру распространился метод пластики привратника по Heineke—Mikulicz (1888) и различные его разновидности.
Ход операции следующий. Выполняется продольный примерно 8 cjk-овый разрез через привратник, приблизительно половина его приходится на антральную часть, а вторая половина — на двенадцатиперстную кишку (рис. 5-172а). (L. SzaM считает более благоприятным разрез длиной в 2,5—3 см, поскольку после поперечного ушивания такого разреза на малой и большой кривизне не возникает карманов.) Гипертрофическая часть привратника, приходящаяся на линию разреза, или же язва передней стенки иссекаются. С помощью двух держалок рана привратника растягивается, ее края оттягиваются вверх и вниз, в результате чего она из продольной становится поперечной (к продольной оси желудка).
Швы накладываются по оригинальному способу Heineke—Mikulicz двумя рядами: внутренний ряд швов завязывается в просвете и накладывается кетгутом, наружный ряд швов — узловатый — серо-серозные швы. Модификация этого способа, выполненная Weinberg, состоит в том, что во избежание сужения накладывается только один ряд швов, — это узловатые серо-серозные швы, при которых края раны вворачиваются внутрь (рис. 5-1726).
В последнее время все больше сторонников модификации, проведенной Aust: по всей длине пред-
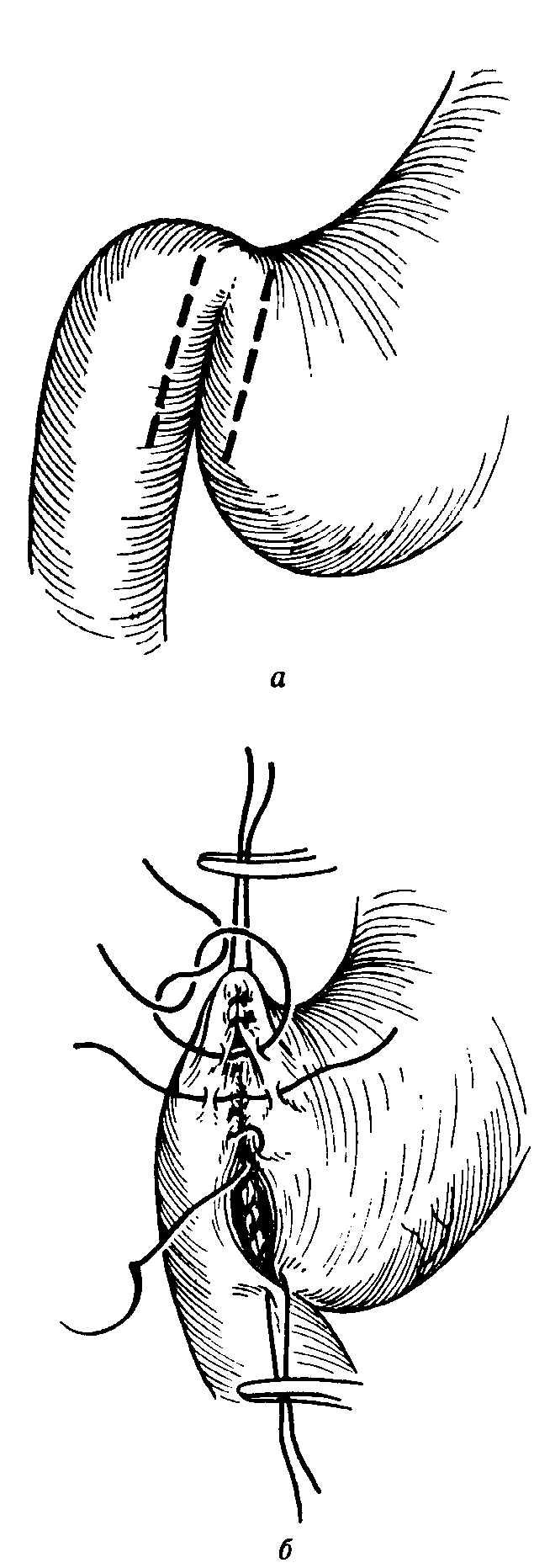
Рис. 5-174. Пластика привратника желудка по Jaboulay. Разрез на желудке и двенадцатиперстной кишке (а) и гастродуоденостомия (б)
полагаемого разреза рассекается только серо-мускулярный слой, слизистая не повреждается. После этого продольный разрез также преобразуется в поперечный и ушивается узловатыми серо-серозными швами.
Некоторые хирурги отдают предпочтение пластике привратника по Finney (1902).При таком способе вмешательства препилорическая часть желудка и начальный отрезок двенадцатиперстной кишки вскрывается П-образным швом, между названными участками накладывается анастомоз по способу «бок в бок»(рис. 5-173).В определенных случаях, например, при тяжелом стенозе привратника, вызванном каллезной язвой, хорошо зарекомендовала себя на практике и гастродуоденостомия по Jaboulay (1892)(рис. 5-174).
Осложнения после операций на желудке
Ранние (перитонит, кровотечение, несостоятельность швов культи 12-перстной кишки или анастомоза, гастроплегия после ваготомии).
Поздние (демпинг-синдром, гипогликемический синдром, синдром приводящей петли, послеоперационный панкреатит, пептическая язва, анастомозит, агастральная алиментарная дистрофия, диарея).
Летальность при плановых ваготомиях – 0-1% больных, при плановых резекциях – 2-5%. Инвалидность после ваготомии - до 5%, после резекций – до 20%. Рецидивы после резекций – 2-5%, после ваготомии – 5-10 % больных.
