
диссертации / 79
.pdf81
пользованы шагающий тест Фукуды и проба Квикса, которые не требуют спе-
циального инструментального оснащения.
Выявление анатомических особенностей морфологических структур, ко-
торые изначально могут являться условием или причиной для возникновения клинических проявлений или тех морфологических изменений, которые могут формироваться в течение болезни потребовало проведения идентификации ана-
томических образований полученных в результате проведения лучевых методов исследования. Следующим этапом было сопоставление имиджей морфологиче-
ских структур, полученных при использовании лучевых методов исследования с их морфологическим субстратом на анатомическом материале (антропологи-
ческое исследование). В результате сопоставления графических изображений и анатомических образований появляется возможность выработки критериев для проведения диагностических действий. Использовали неразрушающие средства контроля, одним из которых являются методы лучевой диагностики.
3.2 Частные характеристики групп обследованных лиц по результатам собственных исследований
Частные результаты собственных исследований представлены тремя еди-
ными направлениями. В основу этого единства положены специфические кли-
нико-неврологические проявления ФБМН и ШОХ, встречающиеся в практике врачей различных специальностей.
Для проведения дифференциально-диагностических мероприятий, а так же наблюдения и оценки эффективности лечебных процедур использовали ма-
нуальное тестирование, пробы Квикса и шагающицй тест Фукуды, а кроме то-
го, УЗДГ, ЭМГ, рентгенографию и томографию.
Для выявления сходства и различий форм клинико-неврологических про-
явлений и их морфологических субстратов при ФБМН и ШОХ были сопостав-
лены вид и частота выявленных функциональных биомеханических и дегенера-
тивно-дистрофических изменений с пространственно-метрическими характери-
82
стиками антропометрических результатов исследования краниовертебральной
области.
3.2.1. Основные специфические клинико-неврологические проявления при ФБМН и ШОХ
Оценка основных специфических клинико-неврологических проявлений при ФБМН и ШОХ, наиболее часто встречающихся при нарушениях функций верхних отделов позвоночника, затрудняет диагностический процесс для вра-
чей различных специальностей.
Появлению нарушений функций верхних отделов позвоночника при ФБМН и ШОХ способствовало пребывание больных в определенных условиях или после непосредственного действия некоторых факторов, либо сочетании условий и провоцирующих факторов. Возникновению и развитию сходных клинических проявлений у больных с ФБМН и ШОХ способствуют как сход-
ные факторы, которые имеют разный удельный вклад, а так же их совместное и единовременное действие, или несовпадающие по действиям по месту и време-
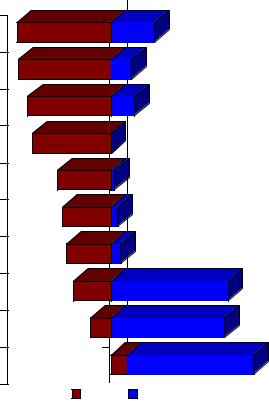
ни факторы. Основные факторы и условия представлены на диаграмме 3.4.
Нами установлено, что больные с ФБМН наиболее часто (55,2%) связы-
вают возникновение чувствительных и двигательных нарушений с движения-
ми, достигающими предельно возможных амплитуд, некомфортным, нефизио-
логическим положением головы и шеи во время сна и отдыха.
Наиболее частым провоцирующим фактором для возникновения голов-
ных болей, а так же болей в шейном отделе позвоночника пациенты считают некомфортное или нефизиологическое положение головы и шеи во время рабо-
ты (54,4%). Биомеханические нарушения в дугоотростчатых суставах возника-
ют, как следствие изменения статической и кинетической функции суставов,
что подтверждается нашими инструментальными методами и совпадает с ре-
зультатами исследования других исследователей [25, 26, 45, 278]. Эти же нару-
шения возникают при недостаточно координированной работе мышц кранио-
83
вертебрального региона, что удалось подтвердить инструментальными метода-
ми. Нескоординированная работа мышц приводит к ущемлению капсулы суста-
ва и его менискоидных элементов и в других отделах позвоночника [25, 27, 45, 50, 71, 278].
Диаграмма 3.4 Основные факторы и условия, способствующие возникновению и развитию болезни при ФБМН и ШОХ (в %)
Движения достигающие предельно возможных амплитуд
Некомфортное, нефизиологическое положение во время сна и отдыха
Эмоциональное напряжение
Диспноэ во сне и храп
Изменение длительности сна
Стоматологическая вмешательства
Mensis, склонность к гиперэстрогенэмии
Физическое перенапряжение мышц плечевого пояса
Метеофакторы (ветер, сырость, холод)
Профессиональная деятельность требующая вынужденного положения головы и шеи (флексия, экстензия)
55,2 |
25,5 |
|
54,4 |
11,8 |
|
|
|
|
48,8 |
13,7 |
|
|
|
|
46,2 |
0 |
|
|
|
|
31,5 |
2 |
|
|
|
|
28,6 |
3,9 |
|
|
|
|
26,3 |
5,7 |
|
|
|
|
21,9 |
|
68,6 |
12,1 |
|
66,7 |
|
9,3 |
74,5 |
ФБМН |
ШОХ |
|
Возникновению ФБМН предшествовали: эмоциональное напряжение у
48,8%, а так же уменьшение или увеличение продолжительности сна и у 31,5%
больных. Эти факторы приводят к повышению тонуса мышц шеи и плечевого пояса, что сопровождается нарушениями работы мышечных ансамблей, приво-
дит к изменению осанки головы и нарушает привычные для индивида кинети-
ческие паттерны головы, шеи и плечевого пояса.
По словам 38,4% пациентов с ФБМН диспноэ во сне и храп, с возникно-
вение парестезий в затылочной области головы, головные боли, боли в области краниовертебрального перехода и шейном отделе позвоночника непосред-
ственно связаны. Пациенты отмечают, что возникновение парестезий в заты-
84
лочной области головы, головных болей и болей в области краниовертебраль-
ного перехода часто сопровождается чувством дискомфорта в области гортани,
отечностью мягкого неба, утренним изменением голоса. Исследования Р.В. Бу-
зунова, В.А. Ерошиной, И.В. Легейда (2007) указывают, что снижение тонуса мышц мягкого неба способствует обструкции воздухоносных путей по клапан-
ному механизму, препятствуя выполнению вдоха или существенно его затруд-
няя. На фоне общей мышечной гипотонии во сне для выполнения вдоха возни-
кает необходимость осуществить дополнительный вдох, для чего требуется включение вспомогательной мускулатуры, в том числе мышц разгибателей го-
ловы и шеи, что способствует нескоординированной работы мышц краниовер-
тебрального перехода. По нашему мнению возникновению ФБ в шейном отделе позвоночника дополнительно способствует длительное перенапряжение и не-
гармоничное включение мышц шеи, которое продолжается в течение несколь-
ких часов во время сна. Эти пациенты, как правило, отмечают не только ощу-
щение разбитости, вялости после сна, отсутствие чувства отдыха, но подчерки-
вают, что процесс сна является одним из важных провоцирующих факторов развития головной боли.
Кроме того, 31,5% больных с ФБМН после эмоционального напряжения отмечают, что головные боли сопровождаются вегетативными нарушениями в виде повышения АД, гипергидрозом, сердцебиениями и нарушениями ритма сердца.
У 111 человек (28,6%) с ФБМН и 2 (3,9%) с ШОХ, не имевших ранее неврологических проявлений в виде головных болей, болей в шейном отделе позвоночника и несистемных головокружений связывают их появление с про-
ведением вмешательств по поводу болезней зубов (К02.1 по МКБ-С-3). Эти клинические проявления дебютировали только спустя 3-6 месяцев после осу-
ществленного лечения зубов. После лечения у стоматологов на первых этапах пациенты длительное время испытывали неудобство при окклюзии зубов, а
спустя некоторое время пациенты отмечали появление напряжения и болезнен-
ности жевательных мышц, щелчков и боли в височно-нижнечелюстных суста-
85
вах. В дальнейшем, через 3-6 месяцев после лечения у стоматологов, у пациен-
тов исподволь появлялись боли в затылочной и краниовертебральной области,
которые сопровождались появлением разнообразных вегетативных реакций.
Эти боли и вегетативные реакции плохо купировались приемом медикаментов различных фармакологических групп. Коррекция методами мануальной тера-
пии способствовала исчезновению болей, но периоды ремиссии были непро-
должительными. Устранение чувствительных и вегетативных нарушений уда-
валось только после повторного, индивидуально определенного и дополни-
тельного лечения у стоматологов.
У 75 (26,3%) пациенток с ФБМН связывают появление головных болей,
болей в шейном отделе позвоночника с фазами менструального цикла. Женщи-
ны отмечали, что нарушения чувствительности, как правило, возникали за один
– два дня до начала менструального цикла, либо во время mensis, а боль сопро-
вождалась напряжением и болезненностью мышц краниовертебральной обла-
сти, ограничением объема движений в шейном отделе позвоночника.
Возникновение нарушений чувствительности и вегетативных проявлений
21,9% больных с ФБМН связывают с физическим перенапряжением мышц пле-
чевого пояса. Физическое перенапряжение часто сочеталось с нефизиологиче-
ским положением головы и/или шеи. Боли возникали либо во время выполне-
ния нагрузки, либо непосредственно после ее завершения. Боль была четко ло-
кализованной, сопровождалась возникновением вынужденного положения и ограничением выполнения движения в каком-либо направлении.
Неврологические проявления в виде вегетативных и чувствительных нарушений 12,1% больных с ФБМН связывают с действием метеофакторов.
Больные указывают, что появлению болей предшествовало сочетанное локаль-
ное действие холодного сырого ветра на затылочную область и шею.
Только 9,3% больных с ФБМН связывают возникновения клинических проявлений с профессиональной деятельностью, требующей вынужденного по-
ложения головы и шеи – флексии, экстензии, ротации. Пациенты отмечают, что
86
они изначально не могут длительно сохранять вынужденное положение головы и шеи, и, зная о болезнетворном влиянии этих факторов, либо делают частые перерывы в работе, либо меняют положение и совершают "разминочные" дви-
жения.
В противоположность больным с ФБМН, у больных ШОХ установлена иная структура основных факторов и условий, способствующих возникновению и развитию болезни.
У больных ШОХ структура основных факторов и условий, способствую-
щих возникновению и развитию болезни, представлена иначе.
Профессиональную деятельность, как причину возникновения клиниче-
ских проявлений указали 74,5% больных ШОХ. Пациенты отмечали, что их профессиональная деятельность требует вынужденного положения головы и шеи – флексии, экстензии, ротации, латерофлексии. Особенностью этих паци-
ентов являлось то, что они могли в течение одного – двух часов выполнять ра-
боту в вынужденном положении, не испытывая при этом болезненности и утомления. Боль появлялась после окончания работы спустя 2-3 часа, а иногда на следующий день. Боль постепенно усиливалась и сопровождалась ограниче-
нием объемов движения в нескольких или во всех направлениях, но после раз-
минки боль значительно уменьшалась или исчезала и возобновлялась только после продолжительной физической нагрузки плечевого пояса, либо после от-
дыха. Некоторые больные отмечали самостоятельное уменьшение боли в тече-
ние нескольких дней, а у некоторых – боль сохранялась, либо усиливалась, что послужило причиной обращения за медицинской помощью.
Появление жалоб, которые могут быть расценены врачом как чувстви-
тельные и вегетативные нарушения, 68,6% больных ШОХ отмечают не сразу, а
спустя несколько часов после работы. Зона болезненных ощущений не имеет четких границ и характеризуется их изменчивостью. Боль имеет свойство рас-
пространяться по корешковому типу, но не достигает дистальных отделов ин-
нервации. Возникновению боли у этих пациентов дополнительно способствуют
87
движения, достигающие предельно возможных амплитуд (25,5%). Физическое перенапряжение мышц, в том числе – шейно-плечевого пояса, приводит к нарушению сократимости мышц, изменению механизмов энергообеспечения,
что сопровождается заменой расщепления АТФ, креатинфосфата и углеводов на расщепление белков и липидов (Болевые мышечные синдромы в области плечевого пояса, руки и грудной клетки: Метод. рекомендации для врачей-
курсантов - Е.С. Заславский. - Новокузнецк, 1982. - 70 с.; Веселовский В.П.
Формы люмбоишалгии. / Автореф. дисс. докт. мед. наук - М. 1977.-31с.). Авто-
ры указывают, что в этих участках мышц постепенно накапливаются продукты метаболизма протеинов, которые позже трансформируются в зоны фиброза.
Появлению чувствительных и вегетативных нарушений у 66,7% больных ШОХ предшествовало действие метеофакторов: ветра, холода, сырости. Появ-
лению болей предшествовало как общее охлаждение, так и локальное сочетан-
ное действие ветра, холода, сырости. Неврологические нарушения при воздей-
ствии этих факторов возникали на следующий день или через день, развивались постепенно, не имели четко очерченных границ. Действие этих факторов может привести к изменению сократительной способности мышц и нарушению гар-
моничной работы мышечного ансамбля. В мышцах нарушается микроциркуля-
ция, что может сопровождаться появлением участков асептического воспале-
ния, в которых позже возможно формирование зон с признаками миодистрофии
(31, 149).
На некомфортное, нефизиологическое положение во время сна и отдыха,
как причину появления болей в шейном отделе позвоночника и голове, указы-
вают 11,8% больных ШОХ. Но пациенты отмечали, что ухудшению состояния,
как правило, предшествовало либо действия ветра, холода, сырости, либо фи-
зическое перенапряжение мышц плечевого пояса, либо эмоциональное напря-
жение.
Диспноэ во сне и храп, изменение длительности сна, стоматологические вмешательства, mensis (склонность к гиперэстрогенемии) существенного зна-
88
чения для возникновения неврологических нарушений у больных ШОХ не име-
ли и составили 17 человек.
Нами были проведены дополнительные исследования для выявления клинических параллелей между неврологическими проявлениями при ФБМН и ШОХ в зависимости от уровня локализации морфо-функциональных наруше-
ний в шейном отделе позвоночника.
Для больных с неврологическими проявлениями и локализацией ФБМН на уровне C0-I, CI-II, CII-III ПДС наиболее важными провоцирующими факторами оказались: эмоциональное напряжение, диспноэ во сне и храп, изменение дли-
тельности сна, некомфортное, нефизиологическое во время сна и отдыха, mensis. Эти провоцирующие факторы способствуют развитию мышц кранио-
вертебральной области. Появление рефлекторного гипертонуса мышц кранио-
вертебральной области сопровождается существенным возрастанием частоты возникновения ФБ в регионе C0-I, CI-II, CII-III ПДС, по сравнению с расположен-
ными в ПДС CIII-IV, CIV-V, CV-VI, CVI-VII, CVII -ThI.
У больных с неврологическими проявлениями с локализацией ФБ на уровне CIII-IV, CIV-V, CV-VI, CVI-VII, CVII -ThI провоцирующее действие оказывали: профессиональная деятельность, требующая вынужденного положения головы и шеи (флексия, экстензия), физическое перенапряжение мышц плечевого поя-
са, движения, достигающие предельно возможных амплитуд, метеофакторы.
Таким образом, в группе больных неврологическими проявлениями ФБМН ведущая роль среди провоцирующих факторов принадлежит пяти ос-
новным факторам: 1) движения, достигающие предельно возможных амплитуд; 2) некомфортное, нефизиологическое во время сна и отдыха; 3) стоматологиче-
ские вмешательства; 4) физическое перенапряжение мышц плечевого пояса.
Провоцирующее действие этих факторов может усиливаться разными условия-
ми такими как: эмоциональное напряжение, изменение длительности сна, mensis и метеоусловиями (ветер, сырость, холод), диспноэ во сне и храп.
89
У больных ШОХ возникновению обострений способствуют следующие факторы: 1) профессиональная деятельность, требующая вынужденного поло-
жения головы и шеи; 2) физическое перенапряжение мышц плечевого пояса; 3)
локальное или общее сочетанное действие ветра, сырости и холода; 4) движе-
ния, достигающие предельно возможных амплитуд; 5) некомфортное, нефизио-
логическое или вынужденное положение во время отдыха, или выполнения не-
которых видов работ, особенно с вынужденным длительным сохранением по-
ворота головы или шеи.
ФБМН являются этапом развития изменений в опорно-двигательном ап-
парате: от стадии функционального напряжения к морфологическим изменени-
ям. На этапе функционального напряжения биомеханические нарушения явля-
ются обратимыми, а морфологические изменения еще не могут быть выявлены при помощи аппаратно-инструментальных методов. Клинические проявления при ФБМН и ШОХ возникают в одних и тех же ПДС и фенотипически сходны.
При этом в патологический процесс вовлекаются разные морфологические эле-
менты ПДС, развиваются разные биомеханические и патоморфологические со-
стояния, в связи с чем лечение неврологических проявлений требует разных подходов, то есть, каждой из этих категорий пациентов присущи собственные клинические особенности.
Все клинические особенности проявляются сообразно выделенным видам патологических изменений – ФБМН и ШОХ.
При этом жалобы на нарушение чувствительности: боль, парестезии, ди-
зестезии, гипералгезии, гипестезии отмечали все пациенты обеих групп.
В то же время - изменения со стороны вегетативной нервной системы в виде лабильности АД, нарушения ритма сердца, слезотечения и ринорреи отме-
чены у 53,1% больных с ФБМН и у 35,3% - ШОХ. Для больных с ФБМН были свойственны отек слизистой оболочки носового хода с одной стороны, гипере-
мия склер глаз, как правило, на стороне боли. Для больных обеих групп было характерно чувство повышенной утомляемости, которая часто сопровождается
90
астенией. У больных этих групп нарушение сна с явлениями диспноэ было от-
мечено в 38,4% при ФБМН и в 21,6% - при ШОХ.
Клинические неврологические проявления при ФБМН сопровождаются большей выраженностью возникающих сопутствующих вегетативных наруше-
ний, чем при ШОХ. Эти проявления возникают при ФБМН остро, а для ШОХ характерно хроническое течение.
Клинических проявлений сопровождаются изменениями стороны и цен-
тральной, и периферической нервной системы, как при биомеханических нару-
шениях, так и дистрофических изменениях в шейном отеле позвоночника:
Дебют клинических проявлений у 12,4% больных с ФБМН и у 5,9% боль-
ных ШОХ проявлялся вегетативными, сосудистыми нарушениями, головокру-
жениями, нарушениями координации и другими. Первоначально эти наруше-
ния могут проявляться как самостоятельные, но спустя некоторое время обяза-
тельно сопровождаются нарушениями чувствительности, преимущественно в виде боли или появлением триггерных зон.
Принципиально, все составные компоненты клинических проявлений остаются без изменения на всем протяжении болезни. Однако их значимость в разные периоды болезни существенно меняется.
3.2.2 Основные факторы и условия, способствующие возникновению и развитию болезни при ФБМН и ШОХ
Причиной обращения к неврологу, прежде всего, являются нарушения чувствительности в области головы, шеи и плечевого пояса; вегетативные и со-
судистые нарушения; головокружения и нарушения координации.
В клинической практике существует устоявшееся мнение, что основой для возникновения клинических нарушений являются морфологические изме-
нения в тканях ПДС, которые являются производными адаптивных процессов и
