
- •1. Клиническая анатомия груди. Техника хирургических операций на грудной стенке
- •2. Грудная клетка. Слои
- •3. Гнойные заболевания молочных желез
- •Грудная клетка. Слои
- •Гнойные заболевания молочных желез
- •Лактационный мастит
- •Профилактика лактационного мастита реализуется в двух основных направлениях:
- •Нелактационный мастит
- •Торакотомия
Профилактика лактационного мастита реализуется в двух основных направлениях:
1) Подготовка сосков к кормлению в дородовом периоде + гигиенические процедуры во время кормления
2) Борьба с лактостазом в случае его возникновения
Нелактационный мастит
Как следует из названия, воспалительный процесс в этом случае развивается в нелактирующей молочной железе. При сходстве с лактационным маститом в этиологии (бактериальная инфекция, чаще всего золотистый стафилококк) патогенез этих форм воспаления ткани молочной железы во многом различен. Наиболее частым фоном, на котором развивается нелактационный мастит, является такое распространенное в современном мире заболевание как фиброзно-кистозная мастопатия. Она может существовать многие годы, не вызывая существенных жалоб у пациенток. При присоединении инфекции (нагнаиваются кисты) все в одночасье меняется. Острый воспалительный процесс заставляет большинство пациенток незамедлительно обратиться к врачу. В диагностике заболевания помимо клинических данных (покраснение, уплотнение, боль, повышение температуры) основное значение имеют ультразвуковое исследование и пункция. Выраженность воспаления при нелактационном мастите, как правило, меньше, чем при лактационном, что нередко приводит к попыткам длительного консервативного лечения в амбулаторных условиях. Оно редко бывает достаточно эффективным. В лучшем случае воспалительный процесс из острой фазы переходит в хроническую. Нелактационный мастит также характеризуется типичной локализацией: параареолярная или субареолярная область (именно там обычно находятся наиболее крупные кисты). В некоторых случаях при гнойном нелактационном мастите нет одиночных или множественных нагноившихся крупных кист. Может формироваться достаточно больших размеров воспалительный инфильтрат, который на разрезе (в процессе операции) представляет собой пропитанные гноем соты (множественные мелкие кисты). Такая форма заболевания является более сложной для традиционной диагностики (ультразвуковое исследование выявляет инфильтративные изменения без полостей и участков абсцедирования). Лечение нелактационного мастита хирургическое. Важным моментом является удаление всех воспалительно измененных участков молочной железы (вместе с нагноившимися кистами) с обязательным морфологическим исследованием иссеченного материала. Подобный подход является очень важным в связи с тем, что иногда под маской воспалительного процесса в молочной железе развивается злокачественная опухоль — рак.
При хирургическом лечении любых форм мастита необходимо учитывать и косметические аспекты, связанные с возможным формированием послеоперационных деформаций молочных желез, грубых рубцов.
Профилактика нелактационного мастита в основном базируется на своевременной диагностике и лечении (консервативном и хирургическом) фиброзно-кистозной мастопатии.
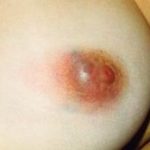
Рис. 1. Гнойный нелактационный мастит. Нагноение субареолярной кисты левой молочной железы.
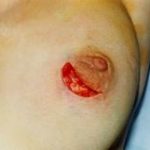
Рис. 2. Вид раны после вскрытия гнойника и иссечения кисты.
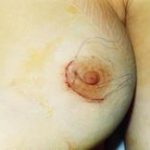
Рис. 3. Через 5 дней после первой операции наложен косметический шов.
Торакотомия
Торакотомия - оперативный доступ к органам грудной полости путем послойного рассечения грудной стенки.
Доступы к органам грудной полости подразделяются на две группы (рис. 17.7, 17.8):
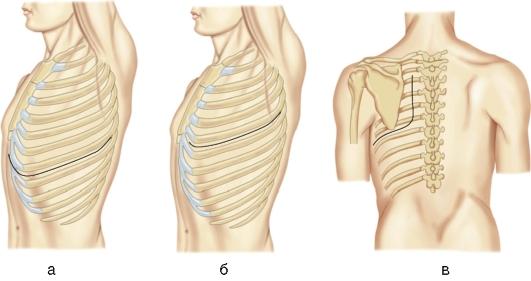
Рис. 17.7. Оперативные доступы к легкому:
а - передне-боковая торакотомия; б - боковая торакотомия; в - задне-боковая торакотомия
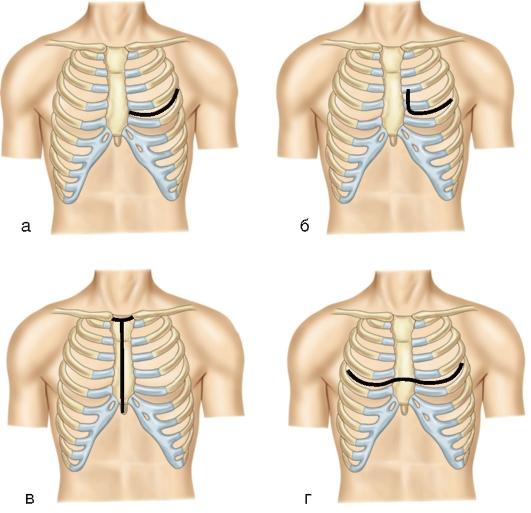
Рис. 17.8. Оперативные доступы к сердцу:
а, б - передние левосторонние доступы; в - продольная стернотомия; г - чрездвухплевральный доступ
1) чресплевральную торакотомию - доступ в плевральную полость к легкому, а также через плевральную полость к органам средостения;
2) внеплевральную торакотомию (экстраплевральную) - доступ к органам средостения без рассечения плевры.
Выполняют как право-, так и левостороннюю чресплевральную торакотомию с рассечением межреберья, при необходимости проводят резекцию ребра или пересечение смежных ребер.
Способы чресплевральной торакотомии:
• передне-боковые (верхняя, средняя, нижняя);
• задне-боковые (средняя, нижняя); боковая;
• чрездвухплевральный доступ с поперечной стернотомией (доступ по Бакулеву-Мешалкину).
Внеплевральная торакотомия:
• продольная стернотомия (трансстернальная) - оперативный доступ к органам переднего средостения и магистральным сосудам, при котором проводят рассечение грудины. Различают полную продольную, частично продольную, продольно-поперечную и поперечную стернотомию;
• околопозвоночная внеплевральная торакотомия по И.И. Насилову, Г.А. Баирову.
Основные доступы к органам грудной полости:
• передне-боковая торакотомия;
• боковая торакотомия;
• задне-боковая торакотомия;
• продольная стернотомия;
• чрездвухплевральный доступ с поперечной стернотомией. Передне-боковые и задне-боковые доступы имеют свои особенности, достоинства и недостатки.
Наименее травматичной для мышц грудной стенки является передне-боковая торакотомия, при которой не пересекают широкие мышцы спины. Передне-боковой доступ наиболее косметичен, особенно для женщин. При передне-боковом доступе в наименьшей степени нарушаются функции второго легкого и сердечно-сосудистой системы, так как во время операции средостение смещается в здоровую сторону незначительно. При положении больного лежа на спине уменьшается возможность затекания мокроты в бронхиальное дерево этого легкого, что облегчает проведение наркоза.
Передне-боковой доступ малотравматичен, обеспечивает широкий доступ к сосудам корня легкого. Разрез дает достаточный доступ
ко всем отделам легкого. Этот доступ представляет лучшую возможность войти в грудную полость и ориентироваться при наличии сращений висцеральной и париетальной плевры в задне-боковых отделах грудной полости и по диафрагме.
Передне-боковая торакотомия по П.А. Куприянову
Обезболивание: наркоз.
Положение больного: лежа на спине с подложенным валиком со стороны операции. Руку больного на стороне операции фиксируют так, чтобы плечо было расположено под прямым углом.
Техника выполнения. Разрез начинают на уровне III ребра, несколько отступив кнаружи от парастернальной линии, опускают по дуге до проекции четвертого межреберья и проводят до средней или задней подмышечной линии. В вертикальной части разреза следует несколько отступить кнаружи от парастернальной линии и пересечь волокна грудинного отдела большой грудной мышцы с таким расчетом, чтобы затем при ушивании раны иметь достаточно мышечной ткани для наложения второго ряда швов. У женщин разрез проходит под молочной железой, отступив на 2 см от нижней складки. Молочную железу отводят кверху. Горизонтальную часть разреза проводят по верхнему краю V ребра, чтобы избежать повреждения межреберных сосудов.
По рассечении кожи, подкожной клетчатки и поверхностной фасции рассекают пригрудинные и реберные волокна большой грудной мышцы, в задней части разреза отсекают прикрепление передней зубчатой мышцы (m. serratus anterior) и далее раздвигают ее волокна. В задней части разреза отводят кнаружи передний край m. latissimus dorsi. После рассечения межреберных мышц рассекают fascia endothoracica и париетальную плевру. В медиальном углу раны надо остерегаться повреждения a. thoracica interna. Для предупреждения этого необходимо вести разрез под контролем пальца, не доводя на 2-3 см до края грудины. После вскрытия плевральной полости в рану вводят ранорасширитель. При необходимости выполняют резекцию ребра или пересечение двух смежных ребер.
Выбор метода торакопластики. Эффективность торакопластики
Результаты торакопластики во многом зависят от правильного выбора метода операции. Как известно, в настоящее время единого метода торакопластики не существует. В каждом случае должны быть учтены все особенности процесса — его протяженность, топография основного очага — каверны, ее величина, характер ее стенок — и в соответствии со всеми данными должен быть выбран наиболее подходящий вариант торакопластики. В целях максимального щажения непораженных участков легкого в настоящее время гораздо чаще применяется ограниченная торакопластика, оказывающая влияние только на пораженные участки. Однако слишком уменьшать размеры торакопластики не следует. Нужно всегда помнить, что не вполне эффективная, вследствие недостаточных ее размеров, торакопластика трудно поправима даже при повторных или дополнительных операциях. Если каверна расположена ближе к передней стенке грудной клетки, то обычная задняя торакопластика никогда в таких случаях не может дать полного эффекта, и необходимо или с самого начала применять переднюю торакопластику, или к задней торакопластике добавлять резекцию нескольких ребер спереди.
То же самое следует сказать и относительно больших, а также медиально расположенных каверн, хотя бы они и прилежали ближе к задней стенке. В этих случаях даже самая обширная задняя торакопластика без резекции передних отрезков ребер нередко остается безрезультатной. Следовательно, в каждом случае с самого начала должен быть правильно выработан план операции с учетом всех особенностей процесса. Течение послеоперационного периода может оказать большое влияние на результаты операции. Если послеоперационный период протекает с осложнениями, особенно тяжелыми, то в большинстве случаев это сказывается отрицательно на результатах операции. Нагноения раны, глубокие нагноившиеся гематомы, вызывающие длительную интоксикацию, подрывают силы больного и сопротивляемость организма. Особое значение имеют развивающиеся после торакопластики пневмонии, которые часто сводят к нулю результаты операции и являются причиной тяжелого прогрессирования процесса, а нередко и гибели больного. Даже в случае благоприятного разрешения указанных осложнений они все же ставят под угрозу окончательные результаты операции. В тех случаях, когда по плану операция производится в два или три этапа, осложнения задерживают осуществление следующего этапа, что также может неблагоприятно отразиться на результатах операции. Нередко осложнения, развивающиеся после торакопластики, являются следствием грубой техники оперирующего, недостаточно хорошо проведенной анестезии. Торакопластика больше чем какая бы то ни было операция требует мягкой техники, бережного обращения с тканями и совершенной анестезии.
