
- •АСФИКСИЯ ПЛОДА
- •Асфиксия – это отсутствие эффективного газообмена в легких сразу после рождения, неспособность ребенка
- •Этиология
- •Этиология
- •Патогенез острой А.:
- •Прогрессирование гипоксии и ацидоза приводит к открытию прекапиллярных сфинктеров, децентрализации кровообращения: снижается АД,
- •Патогенез хронической А.:
- •Шкала Апгар (В. Апгар, 1952 г.)
- •Клиническая оценка
- •А. средней степени тяжести – оценка через 1 мин. составляет 4 - 6
- •Клиническая картина А. средней
- •При аускультации сердца выявляют тахикардию, приглушенность тонов.
- •Клиническая картина тяжелой А.:
- •Клиническая картина тяжелой А.:
- •Лечение А.:
- •Принципы оказания помощи ребенку при асфиксии:
- •А-шаг реанимации (1 этап)
- •А-шаг реанимации (1 этап)
- •В положении ребенка на спине со слегка запрокинутой головой («поза для чихания») вновь
- •А-шаг реанимации (1 этап)
- •В-шаг реанимации (2 этап)
- •В-шаг реанимации (2 этап)
- •С-шаг реанимации (3 этап)
- •Если в течение 30 сек. вентиляции и массажа эффекта нет, то следует стимулировать
- •D-шаг реанимации (4 этап) – метаболическая терапия:
- •При гипогликемии: 20% глюкоза 2-4 мл/кг в/в струйно и т.д..
- •ПЕРИНАТАЛЬНЫЕ
- •Перинатальный период:
- •Определение
- •ПАТОГЕНЕЗ
- •ПАТОГЕНЕЗ
- •Этиологические причины ПП ЦНС (Гузева В.И., 1998)
- •КЛАССИФИКАЦИЯ ПП ЦНС
- •Этиология ПП ЦНС:
- •ишемические поражения ЦНС:
- •Гипоксически-геморрагические поражения ЦНС: (характерны для недоношенных)
- •Травматические
- •Метаболические и токсические нарушения:
- •Инфекционные поражения ЦНС:
- •Степень тяжести ПП ЦНС:
- •Синдромы острого периода:
- •Синдромы восстановительного периода:
- •Возможные исходы:
- •Клиническая картина острого периода ПП ЦНС:
- •Синдром
- •Синдром угнетения
- •Гипертензионный синдром
- •Судорожный синдром
- •Сопор – ребенок гиподинамичен, не реагирует на осмотр. Сохранены реакция зрачков на свет,
- •Диагностика ПП ЦНС:
- •6.Осмотр окулиста (выявление застойных
- •11.По показаниям – ядерный магнитный резонанс (ЯМР).
- •Лечение ГИ поражений ЦНС:
- •3. Охранительный режим – профилактика охлаждения, перегревания, ограничение излишних травмирующих и раздражающих влияний
- •6.Профилактика и лечение ацидоза, гипогликемии, гипокальциемии,
- •Терапия отека мозга:
- •4. Ноотропные препараты: пирацетам (ноотропил) в с.д. 200-300 мг/кг per os – нормализует
- •Терапия судорожного синдрома:
- •Терапия геморрагического
- •Терапия восстановительного
- •Посиндромная терапия в восстановительном периоде:

В положении ребенка на спине со слегка запрокинутой головой («поза для чихания») вновь проводят отсасывание содержимого рото- и носоглотки, производят щелчок по подошве. При неэффективности начинают
ВВЛ с помощью мешка Амбу
комнатным воздухом.
Длительность 1 этапа – 20 – 25 секунд.

А-шаг реанимации (1 этап)
При появлении у ребенка адекватного дыхания (после санации и стимуляции) следует определить ЧСС и если она более 100 в 1 мин., а кожные покровы розовые, то следует прекратить реанимационные мероприятия и организовать наблюдение в последующие часы жизни.
Если ЧСС менее 100 в 1 мин., угнетено дыхание, кожные покровы окрашены меконием, генерализованный цианоз или бледность кожи - такой ребенок нуждается в проведении ВВЛ или ИВЛ.

В-шаг реанимации (2 этап)
Начинают этап вентиляцией с помощью маски (д.б. адекватного размера) и дыхательного мешка Амбу (размер 500 мл) с манометром. Задаются возрастные физиологические параметры ВВЛ (ЧД – 40-60 в 1 мин., давление на вдохе – 20-25 см водн. ст., скорость потока воздушной смеси – 5-8 л/мин).
Длительность 2 этапа – 20 секунд.
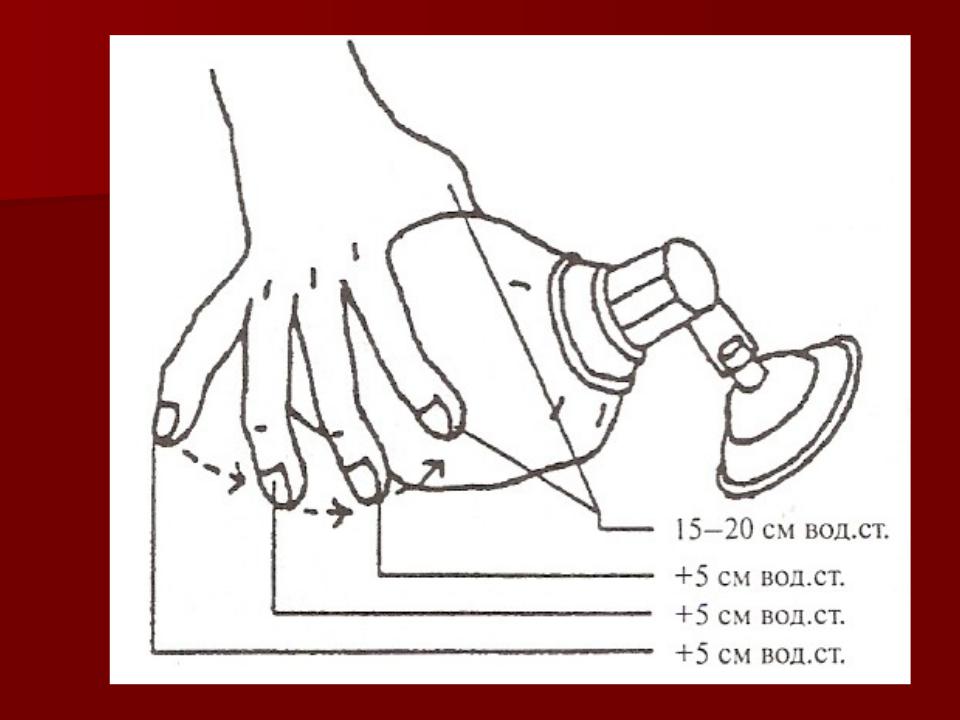

В-шаг реанимации (2 этап)
Показания для эндотрахеальной интубации и перевода ребенка на ИВЛ:
1.Околоплодные воды имеют вид «горохового супа», т.е. содержат частички мекония, кожные покровы прокрашены меконием.
2.Неэффективность ВВЛ (мешок+маска) в течение 2-х минут, на что указывает ЧСС<100 в 1 мин.
3.Брадикардия ЧСС<60 в 1 минуту через
30 секунд после начала ВВЛ.
4.Гестационный возраст менее 28 нед., т.к. этим детям необходимо вводить сурфактант по причине его дефицита.

С-шаг реанимации (3 этап)
Проводится терапия гемодинамических нарушений. Если ЧСС<80, начинают наружный массаж сердца на фоне ВВЛ (100% О2) или ИВЛ.
Наружный массаж сердца. Надавливают 2 пальцами (указательный и средний) на нижнюю треть грудины, но не на мечевидный отросток (угроза разрыва печени) на 1,5-2 см вниз с частотой 90 - 120 в 1 мин.

Если в течение 30 сек. вентиляции и массажа эффекта нет, то следует стимулировать сердечную деятельность 0,01% р-ом
адреналина в дозе 0,1 мл/кг –
вводят эндотрахеально или в вену пуповины (адреналин разводят физраствором 1:1). Введение адреналина можно повторить через 5 минут до 3-х раз. Одновременно продолжают ИВЛ и непрямой массаж сердца.

D-шаг реанимации (4 этап) – метаболическая терапия:
При метаболическом ацидозе вводится 4% р-р натрия гидрокарбоната 2-4 мл/кг
При гиповолемии вводятся волемические препараты: альбумин или плазма 10-15 мл/кг, физраствор 10 мл/кг.
При пониженном АД показаны адренергические препараты (вазопрессоры): допамин 5-7 мкг/кг/мин часто в сочетании с добутрексом.

При гипогликемии: 20% глюкоза 2-4 мл/кг в/в струйно и т.д..
При отсутствии эффекта от реанимационных мероприятий (центральный цианоз, глубокая или нарастающая брадикардия) они
могут быть прекращены через 20
минут после рождения ребенка.
