
Лекция / Гломерулонефрит
.pdf
Быстропрогрессирующий гломерулонефрит (БПГН, экстракапиллярный пролиферативный ГН с полулуниями, экстракапиллярный ГН, ГН с полулуниями, подострый злокачественный ГН) - клинико-лабораторный, морфологический синдром, характеризующийся сверхвысокой активностью ГН, быстропрогрессирующей почечной недостаточностью с развитием терминальной уремии в сроки от нескольких недель до нескольких месяцев. Морфологически это экстракапиллярный с эпителиальными и фибриноидными полулуниями ГН, в более чем 50% гломерул. Полулуния являются характерным признаком БПГН, однако они могут сопутствовать не только данному заболеванию.
61

БПГН может как представлять собой самостоятельное заболевание клубочков, так и сопутствовать ряду нефропатий. Различают первичный БПГН и вторичный, ассоциированный с различными инфекционными, системными заболеваниями, опухолями. БПГН как вариант первичного ГН диагностируется в 3-5% случаев, чаще у детей школьного возраста.
62

Патогенез
БПГН идиопатический связывают с образованием антител к базальной мембране, иммунокомплексным повреждением клубочков. При отсутствии иммунных депозитов патогенез заболевания связывают с антителами в плазме против цитоплазмы нейтрофилов, лизосом моноцитов.
Морфологически определяется картина пролиферативного экстракапиллярного ГН с эпителиальными и фибриноидными полулуниями. Полулуния обнаруживаются в боуменовой капсуле в 50-100% гломерул. Выявляются фибриновые депозиты, тромбоз отдельных капилляров, гиалиноз полулуний и фиброз интерстиция.
63

Клиническая картина
БПГН - это гломерулярное заболевание с протеинурией, гематурией, эритроцитарными цилиндрами, сопровождающееся быстрой потерей почечных функций, повышением креатинина в течение нескольких дней или недель. Первыми симптомами заболевания часто являются отечный синдром, макрогематурия, стойкое и значительное повышение АД, олигурия, анемия и острая почечная недостаточность. БПГН отличает высокая степень активности. Летальный исход наступает через несколько недель и месяцев от начала заболевания. Прогноз заболевания зависит от своевременной и адекватной терапии.
64

Нефротический синдром – клинико-
лабораторный симптомокомплекс, характеризующийся:
•массивной протеинурией (>2-3г/л и более или белок/креатинин мочи >2 мг/л),
•гипопротеинемией,
•гипоальбуминемией (<25 г/л),
•гиперлипидемией
•выраженными отеками до степени анасарки.
При смешанной форме нефротического синдрома к вышеизложенным клиническим и лабораторным признакам может присоединяться артериальная гипертония и/или гематурия.
65

Нефротический синдром может наблюдаться
при любой морфологической форме ГН, однако у детей отмечается определенная зависимость морфологических причин нефротического синдрома от возраста.
Для детей раннего возраста наиболее характерны минимальные изменения (79,6%), второй по частоте встречаемости морфологической формой является фокально-сегментарный гломерулосклероз (ФСГС) (17,8%) и только около 2,6% приходится на долю мезангиопролиферативного ГН (МезПГН).
У детей старшего возраста процентное соотношение различных морфологических форм изменяется за счет снижения частоты встречаемости нефротического синдрома с минимальными изменениями и увеличения количества детей с ФСГС и других пролиферативных форм ГН.
66
 проницаемости гломерулярного фильтра для белка
проницаемости гломерулярного фильтра для белка
ПРОТЕИНУРИЯ
Гипопротеинемия, ОТЕКИ гипоальбуминемия
Компенсаторная
гиперлипидемия
67

Клиническая картина НС
Первым клиническим симптомом, заметным для больного и окружающих, являются отеки. Они могут развиться постепенно или же стремительно, достигнув степени анасарки.
Периферические отеки выявляются в области век, лица, поясничной области и половых органов, могут распространяться на всю подкожную клетчатку, растягивая кожу до образования striae distensae. В это время у больных могут образовываться транссудаты в серозные полости: одноили двусторонний гидроторакс, асцит, гидроперикард; возможно развитие отека легких.
68
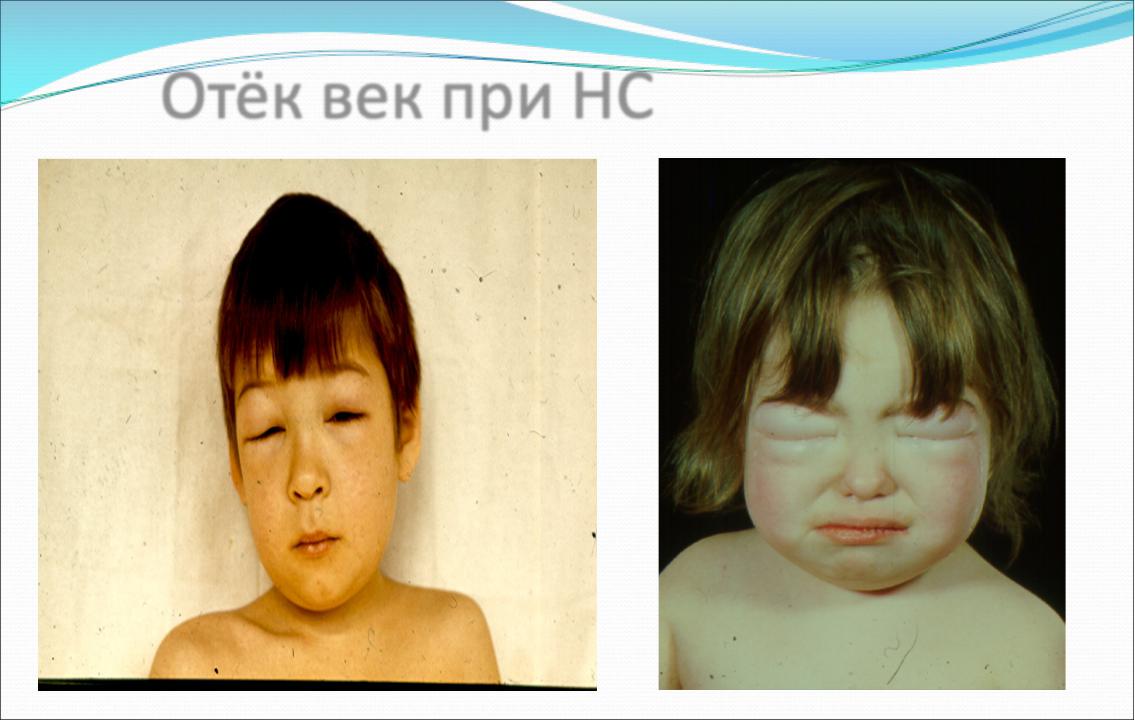
Отёк век при НС

Отёк мошонки при НС
