
- •II. Топографическая анатомия и оперативная хирургия конечностей
- •18. Клиническая анатомия локтевого сустава. Суставные поверхности, места прикрепления капсулы сустава, связочный аппарат и слабые места капсулы. Кровоснабжение и иннервация сустава. Пункция сустава.
- •I. Тыл кисти
- •II. Ладонная поверхность
- •21. Топографическая анатомия пальцев кисти. Слои и их характеристика, топография костно-фиброзных каналов и синовиальных влагалищ сухожилий сгибателей пальцев. Понятие о реплантации пальцев и кисти.
- •I. Ладонная поверхность пальцев, facies palmares digitorum
- •II. Тыльная поверхность пальцев, facies dorsales digitorum
- •22. Топографическая анатомия ягодичной области. Границы, слои и их характеристика, сосуды и нервы, клетчаточные пространства и пути распространения гнойных затеков.
- •23. Топографическая анатомия областей бедра. Границы, слои, мышечно-фасциальные ложа, сосудисто-нервные пучки, мышечная и сосудистая лакуны и их содержимое, бедренно-подколенный канал.
- •24. Хирургическая анатомия бедренного канала. Проекция, отверстия, стенки, анатомические предпосылки образования бедренных грыж. Операции при бедренных грыжах, понятие о «короне смерти».
- •I. Передняя область голени, regio cruris anterior
- •II. Задняя область голени, regio cruris posterior
- •I. Топография тыльной поверхности стопы (dorsum pedis)
- •II. Топография подошвенной поверхности стопы (dorsum pedis)
- •Подапоневротическое пространство
- •33. Операции на нервах. Блокада нерва, невротомия, резекция нерва, пластические и реконструктивные операции на нервах.
- •34. Шов нерва. Виды, способы и техника операции. Анатомо-физиологическое обоснование: строение нерва, регенерация и стадии восстановления.
- •35. Операции при флегмонах конечностей. Топографо-анатомическое обоснование локализаций и распространения флегмон и затеков, расположение и техника разрезов.
- •37. Операции при панариции: подкожном, ногтевом, тендовагините. Показания, топографо-анатомическое обоснование, виды и техника операций.
- •38. Ампутации и экзартикуляции. Определение, показания, классификация, виды и способы, этапы и общая техника, ампутационная культя.
35. Операции при флегмонах конечностей. Топографо-анатомическое обоснование локализаций и распространения флегмон и затеков, расположение и техника разрезов.
Ответ.
Топографо-анатомические обоснования путей распространения гнойных процессов
Гнойные процессы развиваются и распространяются в подкожной и межмышечной клетчатке, по ходу футляров сосудисто-нервных пучков, по фасциальным футлярам и межфасциальным щелям, через межмышечные промежутки и т.д.
Все возможные пути распространения гноя из первичного очага в соседние области разделить на две группы: первичные и вторичные.
Первичными путями называют такие, по которым распространение гноя происходит без разрушения анатомических структур и элементов, по мере постепенного «расплавления» клетчатки в естественных межфасциальных и межмышечных промежутках, нередко в направлении действия силы тяжести. Соединительная ткань, жировая клетчатка является тем locus minoris resistentiae, по которому распространяется гной.
Распространение гноя по вторичным путям сопровождается разрушением анатомических элементов и структур, прорывом из одних относительно замкнутых фасциальных футляров или межмышечных промежутков в соседние.
Первичные пути распространения гнойных процессов
Основные первичные пути распространения гнойных процессов определяются направлением фасций, вдоль которых «растекается» гной (гнойный затек).
Фасции отличаются друг от друга структурно-функциональными особенностями, которые являются отражением процесса развития.
В соответствии с учением В.Н. Шевкуненко, в зависимости от источника происхождения различаются основные группы фасций: соединительнотканные, мышечные, целомические и параангиальные.
Механизм развития фасций соединительнотканного, а также мышечного происхождения различен. Соединительнотканные фасции могут развиваться за счет уплотнения соединительнотканных оболочек вокруг движущихся мышечных групп и отдельных мышц. Возникновение параангиальных фасций по механизму сходно с развитием фасциальных футляров вокруг движущихся мышц. Параангиальные фасции представляют собой производное рыхлой клетчатки, которая вокруг пульсирующих сосудов постепенно уплотняется и образует фасциальные влагалища для крупных сосудисто-нервных пучков.
Мышечные фасции образуются: 1) за счет перерождения концевых отделов мышц, постоянно находящихся под действием силового напряжения в плотные соединительнотканные пластинки-растяжения (ладонный апоневроз, подошвенный апоневроз, апоневроз наружной косой мышцы живота и др.); 2) за счет полной или частичной редукции мышц и замещения их соединительной тканью (лопаточно-ключичная фасция шеи).
Развитие фасций целомического происхождения связано с формированием первичной зародышевой полости. Они, в свою очередь, подразделяются на две подгруппы:
Фасции первично-целомического происхождения, возникающие на ранних стадиях эмбриогенеза и в дальнейшем образующие соединительнотканные оболочки полостей (внутришейная, внутригрудная и внутрибрюшная фасции).
Фасции вторично-целомического происхождения, возникающие вследствие преобразования первичных целомических листков (позадиободочная, предпочечная фасции).
Особенности гнойных процессов, локализующихся в фасциальных футлярах для групп мышц
Фасции, развивающиеся за счет уплотнения соединительной ткани вокруг движущихся мышц, образуют футляры для групп мышц-синергистов. В соответствии с этим в разных областях верхней или нижней конечности имеется различное число футляров.
На плече два футляра: передний - для мышц-сгибателей, задний - для трехглавой мышцы плеча. На предплечье различают три футляра - латеральный (m. brachioradialis), задний (мышцы-разгибатели) и передний (мышцы-сгибатели).
На бедре выделяют футляры для мышц-сгибателей, мышц-разгибателей и приводящих мышц; на голени - для мышц-сгибателей, мышц-разгибателей и малоберцовых мышц.
На особенности клинических проявлений при развитии гнойного процесса в футляре для какой-либо группы мышц оказывают влияние следующие топографо-анатомические особенности:
Несоответствие относительно большого внутреннего объема всего футляра, включающего группу мышц (этот объем достигает нескольких десятков кубических сантиметров) и сравнительно небольшой вместимости щелевидного пространства между фасцией и мышцами.
Мышцы, находящиеся в фасциальном футляре, богаты кровеносными и лимфатическими сосудами с хорошо развитым микроциркуляторным руслом. Они представляют собой большую резорбтивную поверхность, обусловливающую всасывание токсинов и выраженность общих симптомов воспаления.
Значительная толщина стенки фасциального футляра делает практически невозможным переход гнойного процесса из одного футляра в другой и способствует ограничению процесса областью, соответствующей локализации данного футляра.
Особенности гнойных процессов, локализующихся в фасциальных футлярах для отдельных мышц
Примерами футляров для отдельных мышц могут служить фасциальные влагалища на шее - для грудино-ключично-сосцевидной мышцы; на бедре - для тонкой мышцы, портняжной мышцы и др.
К топографо-анатомическим особенностям футляров названных мышц следует отнести:
Сравнительно поверхностное расположение, чем определяется большая выраженность местных симптомов, четко определяемая инфильтрация (уплотнение тканей и появление утолщения под кожей, соответствующего форме соединительнотканного футляра).
Вследствие замкнутости и сравнительно небольшого объема фасциального футляра при экссудации и постепенного накопления гноя происходит повышение давления внутри него, что может привести к сдавлению питающих мышцу сосудов и нервов и быстрому нарастанию ишемического болевого симптома. В тяжелых случаях ишемия мышцы может перейти в некротическую фазу.
Воспалительная инфильтрация и отек тканей, вызывающие компрессию сосудисто-нервных пучков и нервных окончаний внутри замкнутого фасциального футляра, приводят к ригидности соответствующей мышцы. Например, при развитии флегмоны футляра грудино-ключично-сосцевидной мышцы одним из симптомов будет кривошея, при развитии флегмоны влагалища тонкой мышцы - приведение бедра и т.д.
Значительная длина отдельных мышц, прикрепляющиеся нередко в разных областях, превращает их футляры в «готовые» пути для гнойных затеков, при прорыве гноя из расположенных по соседству очагов. Например, точками прикрепления грудино-ключично-сосцевидной мышцы, с одной стороны, является сосцевидный отросток, а с другой - яремная вырезка грудины и медиальный отдел ключицы. При гнойном мастоидите в случае несвоевременного оказания хирургической помощи возможен прорыв гноя в верхнюю часть влагалища грудино-ключично-сосцевидной мышцы и образование затека на грудную стенку вплоть до развития остеомиелита грудины. Аналогичные затеки могут происходить по влагалищу портняжной мышцы (из области живота и тазовых костей до колена). Таким образом, одной из топографо-анатомических особенностей фасциальных футляров является их большая протяженность, определяющая так называемый «прыгающий» характер распространения гнойного процесса.
Несмотря на замкнутый характер мышечных футляров, в их стенках всегда имеются отверстия, через которые к мышцам подходят сосудисто-нервные пучки («мышечные ворота»). Эти отверстия являются «слабыми местами», через которые может происходить прорыв гноя в соседние фасциальные футляры. Практически важно отметить, что «ворота», как правило, на поверхности ближайшей к магистральному сосудисто-нервному пучку.
Механизм распространения гнойных затеков, близкий к описанному для фасциальных футляров, включающих группы мышц или отдельные мышцы, наблюдается при проникновении гноя в межмышечные соединительнотканные щели. Последние имеют наибольшее значение в тех отделах конечности, где мышцы располагаются в несколько слоев, а покрывающие их фасции представлены сравнительно тонкими «разрыхленными» листками.
К таким межмышечным промежуткам, в первую очередь, следует отнести клетчаточное пространство Пирогова, расположенное в нижней трети предплечья на границе с запястьем. Оно ограничено, квадратным пронатором сзади и глубоким сгибателем пальцев спереди; выше пронатора заднюю стенку его образует нижний отдел межкостной перепонки. Значение пространства Пирогова заключается в том, что сюда может прорываться гной при поражениях лучевой и локтевой синовиальных сумок из синовиальных влагалищ сухожилий сгибателей и клетчаточного пространства через канал запястья. Оно может вместить до 250 мл гноя.
Из пространства Пирогова гной может распространиться по предплечье и дальше в проксимальном направлении вдоль межмышечных промежутков, отслаивая длинный сгибатель большого пальца кисти и глубокий сгибатель пальцев от костей и межкостной перепонки. При этом гной по межмышечным промежуткам может также образовать затек в щель между глубоким и поверхностными сгибателями пальцев и далее вниз по клетчатке, окружающей срединный нерв или локтевой сосудисто-нервный пучок.
Распространение гнойного процесса, по межмышечным промежуткам может иметь и более сложный характер. В частности, при осложненном гнойном коксите возможно распространение гноя и образование затеков по следующим межмышечным промежуткам:
между подвздошно-поясничной мышцей и крылом подвздошной кости;
из-под внутреннего края подвздошно-поясничной мышцы вдоль передней поверхности лобковой кости, отслаивая или отделяя от нее гребенчатую мышцу, в ложе приводящих мышц бедра;
по наружной запирательной мышце в ягодичную область (под большую ягодичную мышцу);
по верхней поверхности наружной запирательной мышцы на запирательную перепонку, оттуда через запирательный канал в малый таз;
по задней поверхности лобковой кости ниже пограничной линии по пристеночной клетчатке малого таза;
из малого таза в подвздошную ямку (с отслойкой брюшины и фасции от подвздошно-поясничной мышцы) с образованием подвздошной забрюшинной флегмоны; отсюда - поясничная забрюшинная флегмона;
из шестого затека гной может проникнуть между мышцами живота и брюшиной, а иногда под кожу живота;
из-под наружного края подвздошно-поясннчной мышцы под прямую мышцу бедра с образованием затека между ней и промежуточной широкой мышцей;
из-под внутреннего края подвздошно-поясничной мышцы под портняжную мышцу с образованием затека вдоль бедренных сосудов;
из-под наружного края подвздошно-поясничной мышцы в наружный межмышечный промежуток бедра, где проходят ветви бедренного нерва и наружной окружающей бедро артерии;
из десятого затека гной может проникнуть кверху, под среднюю или малую ягодичную мышцу.
Некоторыми характерными особенностями отличаются первичные пути распространения гнойных процессов, образованные сухожильными растяжениями (апоневрозами) и широкими фасциальными листками, «замещающими» редуцированные мышцы.
Наиболее типичными и практически значимыми являются ладонный и подошвенный апоневрозы. Как для одного, так и для другого характерны:
Ячеистая структура, возникающая за счет переплетения продольных и поперечных прочных фиброзных волокон. При этом ячейки (отверстия) между волокнами апоневрозов имеют разнообразную форму и величину. Наиболее крупные, так называемые комиссуральные отверстия, служат для прохождения мелких сосудов из глубоких слоев в поверхности и достигают в диаметре 2-3 мм.
Сравнительно прочная связь названных апоневрозов посредством многочисленных соединительно-тканных перемычек с кожей. Этими перемычками подкожная жировая клетчатка разделена на отдельные ячейки.
Наличие выраженной подапоневротической жировой клетчатки, в которой располагаются сухожилия длинных мышц-сгибателей и сосудисто-нервные пучки.
Отмеченные особенности строения апоневрозов определяют направления возможных путей распространения гнойных процессов на ладони и подошве. При поверхностном гнойном очаге (кожа, подкожная клетчатка) распространение гноя в подкожной клетчатке над апоневрозом ограничено соединительно-тканными перемычками.
В связи с этим вначале серозный, а затем гнойный экссудат, не имея возможности прорваться сквозь плотную кожу наружу, распространяется в глубину, как бы «проваливаясь» через комиссуральные отверстия - в подапоневротическое и подсухожильное клетчаточные пространства ладони и стопы.
При распространении гнойного процесса через мелкоячеистые структуры ладонного или подошвенного апоневрозов формирующийся абсцесс имеет вид «запонки» или «песочных часов». При этом поверхностная часть абсцесса мала и ограничена соединительно-тканными перемычками между кожей и ладонным (подошвенным) апоневрозом. В то же время глубокая часть абсцесса широко распространяется в подапоневротическом пространстве ладони или подошвы, вдоль сухожилий и сосудисто-нервных пучков.
Грубой ошибкой при операции является вскрытие только поверхностной части гнойника в виде «запонки» без широкого рассечения апоневроза для дренирования скрытого в глубине основного гнойного очага.
Условия распространения гнойных процессов по ходу фасций, образовавшихся в результате полной или частичной редукции мышц, в основном сходны с таковыми для апоневрозов.
Ориентация таких фасциальных листков в плоскости, как правило, параллельной поверхности соответствующей области, определяет распространение флегмоны по всей ширине фасции, что сопровождается постепенным нарастанием местных симптомов воспаления (эффект «растекания»). В отличие от апоневрозов, фасциальные пластинки не имеют сквозных отверстий, в связи с чем гнойный процесс, как правило, не выходит за пределы соответствующего клетчаточного слоя. Кроме того, фасции, образовавшиеся на месте редуцированных мышц, по краям фиксированы к костным выступам, что способствует отграничению гнойника от соседних областей.
В качестве примера можно привести глубокий листок собственной фасции шеи (3-я фасция шеи или лопаточно-ключичная фасция), образовавшийся вследствие редукции единого мышечного пласта (m. cleidohyoideus) и натянутый между подъязычной костью, яремной вырезкой грудины и ключицей. Вместе с поверхностным листком собственной фасции (2-й фасцией) этот листок образует замкнутое надгрудинное клетчаточное пространство.
Распространение гнойных процессов по параангиальным футлярам характеризуется некоторыми отличиями, которые обусловлены особенностями анатомического устройства.
Эти особенности были впервые подробно описаны Н.И.Пироговым в книге «Хирургическая анатомия артериальных стволов и фасций» (1837) и впоследствии получили название «трех законов Пирогова».
Первый закон констатирует, что все сосудистые влагалища образованы «волокнистой» (по Н.И.Пирогову), то есть плотной соединительной, тканью и представляют собой удвоение стенки (чаще задней) мышечных влагалищ. Например, влагалище для сосудисто-нервного пучка плеча образовано задней стенкой влагалища двуглавой мышцы плеча, влагалище сосудисто-нервного пучка бедра - задней стенкой портняжной мышцы и т. д.
Второй закон Пирогова касается формы сосудистого влагалища. В поперечном сечении соединительно-тканное влагалище имеет треугольную («призматическую») форму, что обусловливает особую прочность и жесткость его конструкции.
Третий закон подчеркивает фиксацию сосудистых влагалищ к костям конечностей. По описанию Н.И.Пирогова, одна из граней влагалища, как правило, «находится в посредственном или непосредственном соединении с близлежащими костями». Так, например, отрог соединительнотканного футляра соединяет влагалище сосудов плеча с плечевой костью. Влагалище общей сонной артерии связано с поперечными отростками шейных позвонков и т.д.
Таким образом, параангиальные соединительнотканные футляры имеют сравнительно толстые и прочные стенки, образующие трехгранное пространство, в котором проходят сосудисто-нервные пучки, окруженные рыхлой клетчаткой. Футляры имеют постоянную ориентированность вдоль оси конечности благодаря жесткой фиксации к подлежащим костям.
Указанные обстоятельства имеют значение для понимания характера распространения гнойных процессов по параангиальным футлярам и некоторых клинических проявлений.
Замкнутость соединительнотканного футляра, плотность его стенок и тесное прилегание к элементам сосудисто-нервного пучка обусловливает возможность быстрого перехода гнойного процесса на стенки артерии, вены и поражения нерва.
Рыхлая клетчатка, расположенная по всей протяженности сосудисто-нервного пучка и замкнутая вместе с ним внутри практически нерастяжимого параангиального футляра, обусловливает быстрое распространение гноя вдоль футляра. Этому способствует своеобразный «капиллярный эффект» в просвете футляра, возникающий благодаря пульсации в нем артерии, которая при пульсовых расширениях как бы проталкивает гной по всей длине влагалища сосудисто-нервного пучка.
При этом распространение гнойного процесса по соединительно-тканным футлярам сосудисто-нервных пучков возможно как от центра к периферии (от проксимального к дистальному отделу конечности), так и в противоположном направлении - от периферии к центру (от дистального к проксимальному отделу).
Особенности путей распространения гнойных процессов по фасциям первичного целомического происхождения
К фасциям первичного целомического происхождения относятся фасции, выстилающие изнутри полости тела, - «эндофасции»:
fasciae endocervicalis, - ШЕЯ
endothoracica, - ГРУДЬ
endoabdominalis, - ЖИВОТ
endopelvina. - ТАЗ
При генетическом тождестве указанных фасций сходными чертами обладают и слои клетчатки, примыкающие к этим фасциям. Указанное обстоятельство предопределяет возможность широкого распространения («растекания») гнойного процесса по плоскости фасциальных листков, выстилающих полость, а иногда и переход из одной полости в другую.
В частности, флегмоны предвисцерального пространства шеи, наблюдаемые при осложненных повреждениях гортани, трахеи, при воспалительных процессах в области дна ротовой полости могут распространиться на клетчатку переднего средостения.
При флегмонах ретровисцерального пространства гной по ходу листков внутришейной фасции легко может распространиться на клетчатку заднего средостения.
При заднем медиастините распространение гноя возможно вдоль ребер между fascia endothoracica и плеврой по подплевральной клетчатке. Отсюда гной может перейти на забрюшинную клетчатку через щелевидные промежутки между мышечными пучками диафрагмы, над XII ребром (trigonum lumbocostale) и далее «растекаться» по забрюшинной клетчатке вдоль fascia endoabdominalis вплоть до пристеночной клетчатки малого таза (fascia endopelvina).
К особенностям распространения гнойного процесса по клетчатке вдоль фасций первичного целомического происхождения следует отнести возможность затеков гноя в направлении не только сверху вниз, но и снизу вверх, чему способствует присасывающее действие дыхательных движений диафрагмы.
Особенности распространения гнойных процессов в клетчаточных пространствах, примыкающих к фасциям вторичного целомического происхождения
Под фасциями вторичного целомического происхождения следует понимать соединительно-тканные пластинки, образовавшиеся вследствие редукции и преобразования эмбриональных брыжеек внутренних органов в процессе онтогенеза.
Примерами таких фасций (вторично-целомических) являются позадиободочная фасция (фасция Тольдта), забрюшинная фасция (с ее пред- и позадипочечными листками), так называемая ligamentum pulmonale в грудной полости.
Процесс развития этих фасций проходит через несколько стадий, что может быть прослежено на примере развития позадиободочной фасции. На ранней стадии развития примитивная толстая кишка имеет длинную дорсальную первичную брыжейку, которая непосредственно связана с париетальной брюшиной на задней стенке брюшной полости. В дальнейшем происходит смещение толстой кишки и ее первичной брыжейки в латеральную сторону и кзади. В результате этого смещения спереди от почек оказываются лежащими три листка первичной брюшины (париетальный и два листка брюшины, образующих брыжейку). На заключительной стадии происходят «склеивание» примыкающих друг к другу листков брюшины, редукция мезотелиального покрова и образование фасциальной пластинки, располагающейся кпереди от почек и кзади от ободочной кишки (забрюшинная фасция, fascia preranalis, fascia retrocolica). Из листка брыжейки, сохранившего мезотелиальный покров, образуется окончательная (дефинитивная) брюшина, проходящая кпереди от почки и забрюшинной фасции. Схожий процесс наблюдается и при формировании позадипочечной фасции.
Между fascia retrorenalis и preranalis находится слой клетчатки, окружающий почку, околопочечная клетчатка, или жировая капсула почки, которая соединяется с околомочеточниковой клетчаткой. Между забрюшинной (предпочечной) фасцией и задней поверхностью ободочной кишки образуется околотолстокишечное пространство (paracolon).
Paranephron и parauretheron составляют вместе обособленный слой клетчатки, который книзу по мочеточнику достигает клетчатки, располагающейся около мочевого пузыря.
Воспалительные процессы могут локализоваться в разных слоях забрюшинной клетчатки и, в зависимости от топографии, носят соответствующее название - паранефриты, параколиты и др.
Распространение гнойного процесса по указанным клетчаточным пространствам отличается следующими особенностями:
Поражением не только клетчатки, окружающей соответствующий орган (жировой капсулы), но и возможностью затеков по ходу фасциальных листков в параорганную клетчатку другого органа, как правило, относящегося к той же анатомической системе (например, при паранефрите - распространение на околомочеточниковую и околопузырную клетчатку, при параколите - «растекание» вдоль всей ободочной кишки и т.д.).
Гнойный процесс редко выходит за пределы слоя, ограниченного фасциальными листками (забрюшинная, околопочечная или околоободочная клетчатка поражается, как правило, обособленно).
Распространением гноя как в нисходящем, так и в восходящем направлениях.
При гнойных процессах, развивающихся в полостях тела (грудной, брюшной, тазовой), возможно образование затеков в соседние области по ходу фасциальных листков, сосудисто-нервных пучков и межмышечных промежутков за пределы полости, ограниченной целомическими фасциями. Это происходит через анатомические отверстия, ограниченные костно-связочными и мышечными элементами. Наиболее значимыми являются большое седалищное, запирательное отверстия, паховый и бедренный каналы, которые соединяют клетчатку полости живота и таза с соответствующим клетчаточным пространством ягодичной области, переднемедиальной и задней поверхностями бедра. Над подвздошным гребнем в поясничной области расходящиеся волокна мышц образуют trigonum lumbale, становящийся иногда местом прорыва на поверхность гнойников забрюшинной клетчатки и т.д.
Проникновение гноя через такие отверстия нередко характеризуется так называемым «эффектом проваливания», вызванным быстрым перемещением (прорывом) гноя через крупные отверстия. При выборе доступа для дренирования следует иметь в виду, что направление затека совпадает с направлением проходящих через отверстие сосудов и нервов, а также учитывать гидростатический фактор (стекание гноя в направлении силы тяжести).
Вторичные пути распространения гнойных процессов
К вторичным путям распространения гнойных процессов относятся те, которые образуются вследствие разрушения (гнойного расплавления) анатомических элементов. Этот процесс во многом связан с вирулентностью микроорганизмов, их протеолитической активностью. Вместе с тем, имеют значение локализация гнойного очага, а также особенности строения тех или иных структур у данного субъекта. Однако, несмотря на многообразие клинических проявлений и анатомических вариантов, можно отметить некоторые закономерности распространения гнойных процессов вторичными путями.
Топографо-анатомические особенности вторичных путей распространения гнойных процессов определяются принципом «где тонко, там и рвется», в связи с чем важно знать наименее прочные места (locus minoris resistentio) в капсулах суставов, футлярах мышц, фасциях и т.д. «Слабые» места фасциальных футляров мышц, как правило, располагаются на задних стенках.
Как было установлено еще Н.И. Пироговым, формирование соединительнотканных футляров сосудисто-нервных пучков происходит именно из задней стенки мышечных футляров. Так, например, футляр сосудисто-нервного пучка бедра сформирован отрогом фасциальной задней стенки футляра портняжной мышцы. Футляр сосудисто-нервного пучка плеча образован отрогом задней стенки футляра двуглавой мышцы плеча и т.д.
В месте соединения влагалища сосудисто-нервного пучка со стенкой мышечного футляра наблюдается разрыхление фасциальной пластинки, что и определяет ее относительно меньшую прочность. К этому следует добавить, что ветви сосудов и нервов, снабжающие мышцы, также подходят к ней через отверстие в задней стенке футляра (co стороны основного пучка). Таким образом, здесь анатомически «предуготовлены» слабые места. Поэтому при скоплении гноя в мышечных футлярах и значительном повышении давления чаще всего происходит разрыв именно общей соединительнотканной стенки и переход гнойного процесса из мышечного в сосудистое вместилище.
Слабые места капсул суставов были описаны В.Ф.Войно-Ясенецким, который установил, что в тех участках, где к капсуле тесно прилегают сухожилия, наблюдается ее истончение за счет значительного уменьшения фиброзных пучков. В частности, в области сухожилия длинного сгибателя большого пальца возле таранной кости капсула голеностопного сустава лишена подкрепляющих ее фиброзных пучков, сухожилие мышцы касается непосредственно синовиальной оболочки голеностопного сустава, что и определяет возможное место разрыва при распространении гнойного процесса.
Для понимания возможных осложнений тендовагинитов сухожилий сгибателей пальцев следует учесть, что в местах соприкосновения синовиальных влагалищ (например, общего синовиального влагалища сгибателей и влагалища сухожилия большого пальца кисти) перегородка между указанными вместилищами выражена в капсуле запястья слабо, что может обусловливать ее разрушение и формирование U-образной флегмоны.
Среди слабых мест, способствующих образованию затеков, следует отметить также отверстия в межкостных мембранах, служащих для прохождения сосудов и нервов (например, отверстие в межкостной мембране между костями голени для передней большеберцовой артерии; отверстие в верхнем отделе межкостной мембраны предплечья для задней межкостной артерии и под квадратным пронатором для прободающей ветви передней межкостной артерии). Заслуживает внимания также возможность распространения гнойных затеков при остеомиелитах эпифизов трубчатых костей по внутрисуставным связкам (крестообразным в коленном суставе, круглой связке в тазобедренном суставе). Учитывая, что связки отделены от суставной полости синовиальной оболочкой, проникновение инфекции может происходить по связке вдоль клетчатки, окружающей находящиеся в ней сосуды, без прорыва в сустав. Этому процессу способствуют продольные трещины кости при посттравматических остеомиелитах. Появление абсцесса в эпифизе бедренной кости при остеомиелите большеберцовой или в тазовых костях при очаге в бедренной создает иногда впечатление метастазирования, поскольку гнойный очаг как бы «перепрыгивает» через суставную полость.


Хирургические доступы для вскрытия поверхностно расположенных гнойников (абсцессов) не представляют больших затруднений. Такие гнойники вскрывают в области наиболее выраженной флюктуации, избегая при этом возможного повреждения крупных сосудов или нервных стволов. Более трудной задачей являются оперативные доступы для вскрытия глубоких флегмон.
Выбор рационального оперативного доступа в таких случаях определяется топографо-анатомическими особенностями расположения фасциально-мышечных футляров данной области и межмышечных клетчаточных пространств, направлением крупных сосудов и нервов в области предполагаемого разреза.
Прежде чем произвести разрез по поводу флегмоны, определяют проекционную линию расположения сосудисто-нервного пучка на данном участке (разрез всегда проводится вне проекционной линии сосуда). Затем устанавливают границы соответствующего фасциально-мышечного футляра в области флегмоны, что практически совпадает с выпуклостью той или иной группы мышц. Избегают проводить разрезы через область суставов, за исключением случаев поражения самого сустава. Надо помнить о том, что флегмонозный процесс резко изменяет анатомические соотношения тканей.
Разлитую флегмону сначала вскрывают небольшим разрезом через мягкие ткани в области ясно выраженной флюктуации, а затем расширяют разрез до необходимых размеров в безопасном направлении.
Основным правилом при вскрытии гнойных очагов является создание свободного оттока гноя, вскрытие всех карманов и дренирование, как основной полости, так и ее карманов.

Разрезы при гнойных заболеваниях ВЕРХНИХ КОНЕЧНОСТЕЙ
Разрезы при флегмонах предплечья
В области предплечья флегмоны чаще локализуются в фасциальных ложах сгибателей и разгибателей. В зависимости от локализации гнойного очага избирают соответствующий вид разреза, который обеспечил бы возможность эвакуации гноя и дренирования фасциально-клетчаточных пространств. При этом необходимо учитывать положение лучевого и локтевого сосудисто - нервного пучка.


Разрезы при флегмонах плеча и надплечья
Гнойные процессы могут локализоваться в переднем фасциальном ложе сгибателей или в заднем ложе разгибателей, а также во влагалище сосудисто - нервного пучка по медиальной поверхности плеча. Флегмоны переднего фасциально-мышечного ложа вскрывают большей частью двумя параллельными разрезами длиной 10—12 см по обеим сторонам двуглавой мышцы.
Флегмоны фасциального ложа разгибателя также вскрывают двумя разрезами по задней поверхности плеча. Для доступа к гнойному очагу рассекают кожу с подкожной клетчаткой и фасцию, проходят в глубину по краям трехглавой мышцы, оттягивая ее в сторону; в некоторых случаях мышцу приходится расслаивать по ходу волокон.
Околососудистые (паравазальные) флегмоны вскрывают через фасциальное ложе двуглавой мышцы, отступя на 2 см кнаружи от проекционной линии плечевой артерии.
Флегмоны поддельтовидного клетчаточного пространства могут распространяться в подмышечную впадину, подлопаточное, надостное, подостное и субпекторальное клетчаточные пространства. Поэтому необходимо добиваться хорошего дренирования гнойной полости. Флегмоны в этой области вскрывают разрезами по переднему или заднему краю дельтовидной мышцы. Рассекают при этом кожу с подкожной клетчаткой и собственную фасцию дельтовидной мышцы, обнажают край мышцы и тупым инструментом проникают в поддельтовидное пространство. Следует помнить, что разрезы по заднему краю дельтовидной мышцы сопряжены с опасностью повреждения подмышечного нерва. Нерв вступает здесь в мышцу в точке пересечения линии, проведенной вниз от заднего края акромиона, с задним краем дельтовидной мышцы. Чтобы хорошо дренировать околосуставные гнойники, применяют продольные разрезы через дельтовидную мышцу, ближе к переднему краю ее, где повреждение ветвей подмышечного нерва не наблюдается.
Субпекторальные флегмоны вскрывают разрезом по нижнему краю большой грудной мышцы от внутренней поверхности плеча до уровня IV и V ребра.
Рассекают кожу с подкожной клетчаткой и собственную фасцию; последнюю оттягивают книзу, край мышцы — кпереди и тупым путем, чаще пальцем, проникают под мышцу. При этом следует придерживаться задней поверхности мышцы, чтобы не попасть вместо субпекторального пространства в подмышечную ямку. Необходимо обследовать клетчатку, расположенную под малой грудной мышцей, где также могут быть скопления гноя.
Флегмоны подмышечной впадины вскрывают разрезом, проходящим несколько кзади от проекционной линии подмышечной артерии. В тяжелых случаях при распространении флегмоны в глубокое субпекторальное клетчаточное пространство под грудино-ключичную фасцию для обеспечения достаточного дренирования полости производят дополнительно рассечение большой и малой грудных мышц.
Флегмоны предлопаточной щели чаще всего вскрывают разрезом по медиальному краю лопатки. Разрез кожи длиной 8-10 см проводят параллельно позвоночному краю лопатки; пересекают на этом участке трапециевидную, ромбовидную и переднюю зубчатую мышцы. Рану разводят крючками и проникают в щель между передней поверхностью лопатки и грудной стенкой.
Разрезы при гнойных заболеваниях НИЖНИХ КОНЕЧНОСТЕЙ
Распространение гнойных процессов на нижней конечности происходит так же, как и на верхней конечности, по лимфатическим и кровеносным сосудам, по межфасциальным щелям и клетчаточным пространствам.
Поэтому и принципы оперативных доступов для вскрытия гнойных очагов на верхней и нижней конечностях идентичны: разрезы, как правило, проводят вблизи линии проекции сосудисто-нервного пучка, по краям крупных мышц с таким расчетом, чтобы не повредить сосудов и нервов и получить необходимый доступ в фасциально-мышечные футляры или межмышечную клетчатку, где преимущественно локализуются гнойные процессы. Общим правилом также является дренирование гнойных очагов — дренажные трубки нельзя проводить вблизи крупных сосудов и нервных стволов во избежание пролежней.
Разрезы при флегмонах стопы
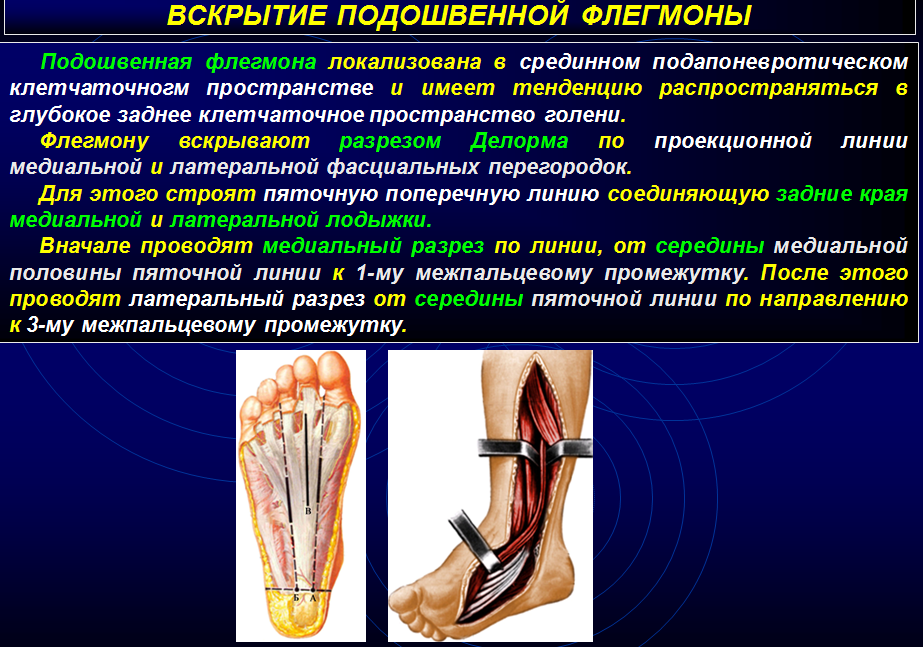
Наибольшую опасность представляют флегмоны костно-фасциального ложа, так как они имеют тенденцию распространяться в заднее глубокое клетчаточное пространство голени. Вскрытие подошвенных флегмон большей частью производят боковыми разрезами: по медиальному либо по латеральному краю свода в зависимости от того, где более выражены явления отека. Не рекомендуется применять срединные разрезы, так как подошвенный апоневроз сужает просвет раны и затрудняет дренирование гнойной полости.
Разрезы по Делорму. Разрезы проводят соответственно медиальной и латеральной апоневротическим перегородкам. Для определения направления перегородок проводят поперечную линию на уровне заднего края медиальной лодыжки, т. е. на 4-5 см кпереди от заднего края пятки.
Проведя разрез от середины указанной линии по направлению к третьему межпальцевому промежутку, вскрывают латеральный канал. Разрезом от середины медиальной половины поперечной линии в направлении первого межпальцевого промежутка вскрывают медиальный апоневротический промежуток.
После рассечения подошвенного апоневроза крючком оттягивают в сторону апоневроз вместе с коротким сгибателем пальцев и проникают в расположенную под этой мышцей полость абсцесса. При медиальном разрезе необходимо остерегаться повреждения среднего подошвенного нерва.
Разрезы при флегмонах голени
Оперативные доступы к фасциально-клетчаточным пространствам голени мало, чем отличаются от разрезов, применяемых для доступов к передней и задней большеберцовым артериям. Отличие их заключается в том, что при флегмонах производят более широкое рассечение мягких тканей, обеспечивающее необходимое дренирование гнойной полости.
Вскрытие глубокого ложа сгибателей голени производят по медиальному краюбольше берцовой кости, отступя на 1—2 см кзади. Рассекают собственную фасцию голени, оттягивают назад m. gastrocnemius, частично отсекают и оттягивают m. soleus от места его прикрепления к большеберцовой кости и проникают в глубокое ложе сгибателей. После вскрытия гнойника вставляют дренаж.
Разрезы при флегмонах бедра
Флегмоны в области бедра могут локализоваться в клетчатке сосудистого влагалища, в межмышечных фасциально-клетчаточных пространствах и в отдельных фасциально-мышечных футлярах. В зависимости от локализации процесса избирают соответствующий разрез. При разрезах необходимо избегать рассечения мышц (гнойники вскрывают через межмышечные промежутки). В случае расположения гнойника в пределах одного фасциально-мышечного футляра достаточно бывает рассечь фасцию, образующую этот футляр.
Флегмоны сосудистого влагалища вскрывают на протяжении бедра одним или двумя разрезами по медиальному краю портняжной мышцы ориентируясь по проекционной линии бедренной артерии. Разрезы проводят вне этой линии, чтобы не повредить сосуд.
Для вскрытия переднего ложа (ложе четырехглавой мышцы) рекомендуют отдельные разрезы кожи по передненаружной поверхности бедра. После рассечения широкой фасции бедра тупым инструментом проникают в щель между прямой мышцей бедра. При глубоких, так называемых параоссальных, флегмонах (вокруг бедренной кости) производят два разреза по латеральному и медиальному краю прямой мышцы бедра. Проникают инструментом в клетчаточный промежуток между этой мышцей и m. Vastus lateralis, далее расслаивают m. intermedius до кости.
Фасциальное ложе приводящих мышц вскрывают продольными разрезами по переднемедиальной поверхности бедра, отступя на 2-3 см медиально от линии проекции бедренного сосудисто-нервного пучка. После рассечения собственной фасции расслаивают тупым путем приводящие мышцы бедра и проходят инструментом или пальцем по медиальному краю длинной приводящей мышцы проникая под нее.
Вскрытие гнойных затеков и межмышечных флегмон на задней поверхности бедра, находящихся в ложе сгибателей, производят продольными разрезами по латеральному краю бицепса бедра или по ходу полусухожильной мышцы. Клетчаточное пространство, в котором проходит седалищный нерв, обычно вскрывают в стороне от линии проекции нерва.
36. ОПЕРАЦИИ НА КОСТЯХ. Остеотомия, резекция кости, экстра- и интрамедуллярный остеосинтез, шов кости, склеивание, ультразвуковая сварка, компрессионно-дистракционный остеосинтез, костная пластика. Их сущность. Достижения отечественной хирургии в разработке способов остеосинтеза.
Ответ.
Операции на костях составляют важную часть крупного раздела современной медицины – ортопедии и травматологии.
Самым заметным достижением в этой области явилось рождение и развитие в 60-70 годах компрессионно-дистракционного метода лечения переломов и деформаций конечностей. Основоположником этого выдающегося метода явился наш отечественный хирург Илизаров Г.А.
Анатомо-физиологические данные
Различают 3 основных типа костей - губчатые, плоские и трубчатые, каждый из которых имеет свои особенности строения и патологии.
Например, для позвонков, тела которых имеют типичное губчатое строение, характерны компрессионные переломы.
Плоские кости мозгового черепа при ударе могут снаружи оказаться целыми, в то время как внутренняя стекловидная пластинка - lamina vitrea, может расколоться и повредить своими острыми краями твердую мозговую оболочку с кровеносными сосудами и привести, в конечном счете, к скрытому эпидуральному или субарахноидальному кровоизлиянию.
Длинные трубчатые кости чаще всего подвергаются травмам с переломами, локализующимися в разных местах кости. Часть переломов относится к типичным (например, перелом лучевой кости при падении на вытянутую руку, перелом лодыжек и т.д.). В трубчатых костях различают диафиз, метафиз и эпифиз. В соответствии с этим различают диафизарные, эпифизарные и метафизарные переломы.
Кость состоит из 2-х компонентов - неорганического и органического. Неорганическая часть представлена кальциевыми апатитами и содержит 99% всего Са и 90% фосфора в организме. Важно подчеркнуть, что кости являются основным депо Са и Р, с помощью которого поддерживается динамическое постоянство этих ионов в крови и в организме в целом. Органическая часть состоит из соединительной ткани - коллагена и эластина.
Соотношение органической и неорганической частей имеет возрастные особенности. Характерным для пожилых людей является остеопороз, который связан с особой хрупкостью костей и такими типичными видами старческой патологии как переломы шейки бедра. У детей с превалирующими органическими компонентами характерны переломы по типу "зеленой веточки", а также "эпифизеолиз" - перелом или отрыв в области метафизарной пластинки или иными словами в зоне роста.
Главной проблемой костной патологии является проблема регенерации, восстановления целости костной ткани. Успешное заживление костного перелома предполагает по крайней мере 5 условий!!:
1) отсутствие интерпозиции мягких тканей в зоне перелома;
2) прочное и плотное соприкосновение костных отломков;
3) сохранность надкостницы;
4) сохранность кровоснабжения костных отломков;
5) полноценный кальциевый обмен.
Какие формы патологии костей требуют оперативного вмешательства?
I группа - врожденные заболевания и деформации конечностей, позвоночника, костей груди и таза;
II группа - травматические повреждения - переломы, сдавления и т.д.;
III группа - опухоли - злокачественные и доброкачественные.
Рассмотрим типичные операции на костях.
1. Остеотомия – рассечение кости, применяется:
1) для исправления положения конечности;
2) для удлинения или укорочения конечностей;
3) для удаления части кости или получения трансплантата.
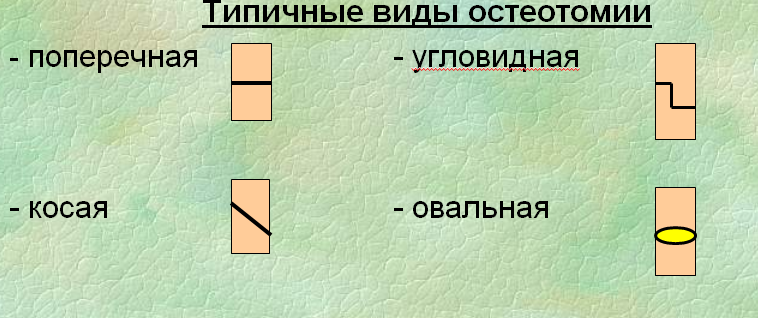
Типичными видами остеотомии являются поперечная, косая, угловидная и овальная. Типичными остеотомиями для исправления невправимого вывиха бедра в тазобедренном суставе при так называемом соха vara являются клиновидная, окончатая по Кочеву и угловая по Репке. Корригирующая остеотомия проводится при Х-образном искривлении ног в коленном суставе, так называемом genu valgum и при "самоваровидном" искривлении - genu varum ("гену ва-рум - самоварум"). При genu valgum проводится надмыщелковая остеотомия бедра. При genu varum производят остеотомию костей голени по Зацепину. Остеотомия проводится в проксимальном отделе os tibia и в дистальном отделе os fibula. При искривлении голени, так называемом crus varum, проводят или крестообразную или сегментарную остеотомию или окончатую по Кочеву.
2. Трепанация кости – вскрытие костной полости, применяется для:
- удаления секвестров, опухолей;
- оперативного доступа к очагу остеомиелита.
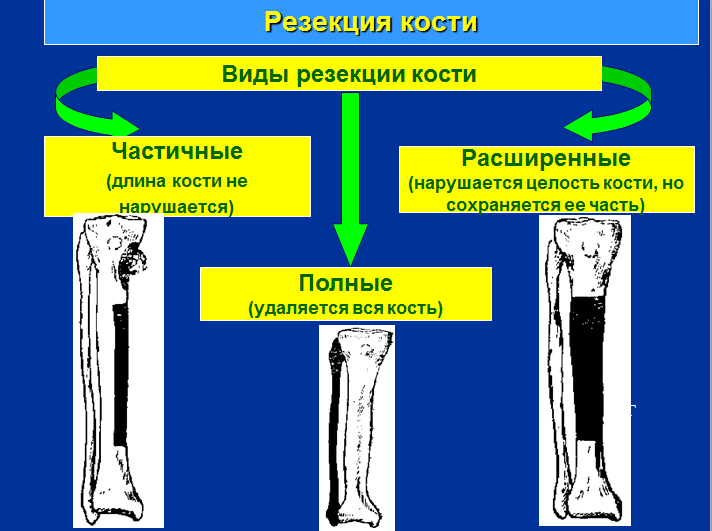
3. Резекция кости – удаление части кости (опухоль, омертвение кости при остеомиелите, забор аутотрансплантата).
Виды:
Краевая резекция - удаление ограниченного патологического процесса в пределах края кости.
Сегментарная резекция — применяется при опухолях и обычно выполняется поднадкостнично с удалением пораженного сегмента кости. После удаления части кости или оставляют дефект или производят костную ауто- или аллопластику.
Временная резекция производится с целью расширить операционное поле и открыть доступ к отделам расположенным глубже (например, резекция ребра для доступа к легкому). После основной операции временно резецированная кость возвращается на место.
Окончательная резекция проводится для удаления вместе с костью патологического очага (например, резекция плечевой кости по поводу опухоли).
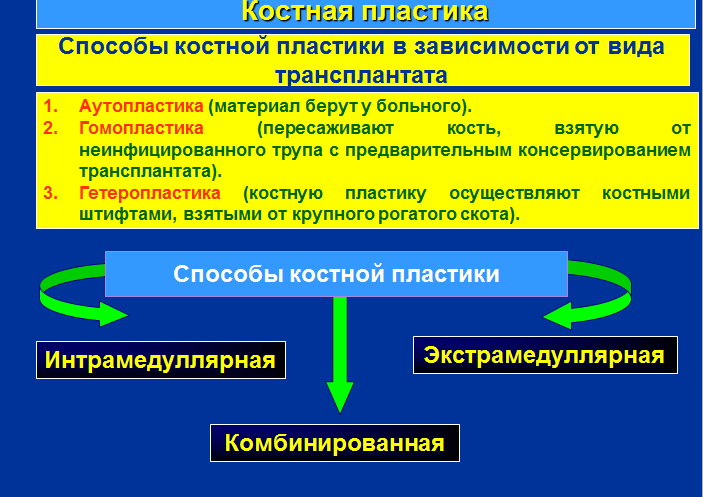
4. Костная пластика (син. остеопластика) – замещение дефекта кости ауто- и аллотрансплантатами применяется при
- врожденных или приобретенных дефектах костей;
- лечении ложных суставов и замедленной консолидации переломов.
Лечение переломов костей конечностей:
- консервативное – репозиция отдолмков, иммобилизация, гипс, вытяжение;
- оперативное – ОСТЕОСИНТЕЗ:
экстрамедуллярный (накостный)
интрамедуллярный (внутрикостный)
компрессионно-дистракционный
Остеосинтез – соединение и фиксация костей. Производится 3 основными способами:
1) накостными (экстрамедуллярными);
2) внутрикостными (интрамедуллярными);
3) компрессионно-дистракционными с помощью аппаратов.
1. Наиболее старые - накостные или экстрамедуллярные способы включают фиксацию отломков проволокой с натягивающей петлей, применение винтов (шурупов) и металлических пластинок Лена.
Недостатки:
- снижение репаративных процессов в тканях (нарушение кровоснабжения из-за сдавления надкостницы);
- обширное рассечение мягких тканей и наличие в них инородного тела;
- длительное пребывание больного в пассивном состоянии;
2. Интрамедуллярный остеосинтез предполагает введение в костномозговой канал металлических штифтов, с помощью которых прочно фиксируются костные отломки. Недостатком такого синтеза является необходимость проведения 2-х операций: введение штифта и после консолидации перелома его извлечение. Этот метод был предложен немецким хирургом Кюнчером в 1940 г. и получил широкое применение при лечении переломов бедренной, плечевой и других костей, включая переломы ключицы.
Методы введения штифта:
- без вскрытия области перелома под контролем рентгеновского аппарата;
- с обнажением отломков кости разрезом мягких тканей и их репозицией в открытой ране – проведение штифта под контролем глаза.
Преимущества:
- раннее начало движений в конечности (через 2 недели больной ходит на костылях)
Недостатки:
- возможность нарушения трофики костного мозга;
- нарушение формирования эндостальной костной мозоли;
- необходимость проведения двух операций (введение штифта и его извлечение).
3. Чрезкостный компрессионно-дистракционный остеосинтез производится с помощью специальных приспособлений в виде аппаратов Илизарова, Гудушаури, Волкова-Оганесяна, Калнберза и др.
Суть метода заключается в том, что с помощью ряда чрезкостных спиц, закрепленных в кольцах или дугах, костные отломки могут быть разведены или сближены, или изменено их положение. Таким путем можно ускорить заживление костных отломков, удлинить конечность, устранить те или иные деформации. Главное преимущество этого способа - устранение необходимости дополнительной иммобилизации конечностей. При монтаже аппарата производят 3 основные действия:
1) проведение спиц через проксимальный и дистальный отломки кости;
2) закрепление спиц в кольцах;
3) установка соединительных стержней.
Монтируют от 2 до 4 колец, что позволяет почти немедленно после операции активно пользоваться конечностью.
Недостатки:
- трудности наложения при избыточной массе тела;
- требует постоянного контроля.
Швы на кости
Показания: при свежих переломах костей в условиях полной асептичности раны отломки костей можно скрепить с помощью швов. Шов на кости применяют в основном при косых переломах.
Требования к швам кости:
- точное соприкосновение костных отломков;
- плотное сопоставление отломков;
- прочная, надежная фиксация швами отломков на весь период, необходимый для полного сращения;
- сохранение надкостницы в зоне шва;
- широкий оперативный доступ к месту наложения шва;
- наружная иммобилизация конечности до полной консолидации костной мозоли;
- широкий оперативный доступ к месту наложения шва;
- высвобождение концов кости из мягких тканей;
- выведение (по возможности) концов кости из раны;
- обработка концов кости и придание им конгруэнтной формы;
- тщательный гемостаз в ране.
Хирургические инструменты: проволока, винты, пластинки, штифты из специальной нержавеющей стали.
Шовный материал: для проведения шовного материала шилом, тонким сверлом или шаровидным бором в кости предварительно проделывают отверстия (каналы).
В качестве шовного материала используют проволоку из специальных немагнитных, нержавеющих сортов стали (марки 1Х18Н9Т, ЭП-400, ЭК-2, ЭЯТ-1), нихрома, титана, тантала диаметром 0,7 - 0,8 мм. Возможно также применение хромированного кетгута и синтетических нитей (капрон, летилан, лавсан и др.) сечением 0,7-1 мм.
Существуют следующие варианты шва кости:
- круговой узловой шов (швы);
- П-образный шов;
- восьмиобразный (крестообразный) шов;
- трапециевидный шов;
- комбинированный шов.
Ультразвуковая сварка костей. Костные отломки склеивают циакрином, а затем подвергают воздействию ультразвука. Костную стружку, смешанную с циакрином, обрабатывают ультразвуком в процессе наплавки кости и заполнения крупных дефектов.
