
Полезные материалы за все 6 курсов / Учебники, методички, pdf / Шапошников_Травматология_и_ортопедия_2_том
.pdf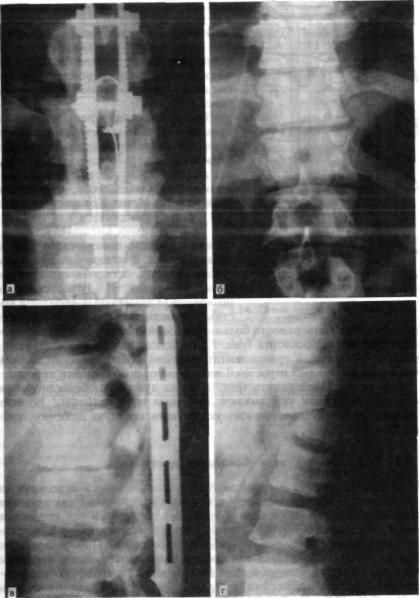
Рис. 1.12. Спондилограммы.
а — компрессионный перелом Thxi, вывих Thxn! б — переднсзадняя проекция: увеличено расстояние между остистыми отростками Thxi—ТЬхн; в — спондилодез пластинами; г — боковая проекция.
51
устанавливают на остистые отростки и фиксируют винтами. В конструкции ХНИИОТ-2 крючья пластин подводят под дуги выше- и нижележащих от поврежденных позвонков. Во всех слу чаях следует фиксировать по два смежных поврежденному позвонка (рис. 1.12; 1.13).
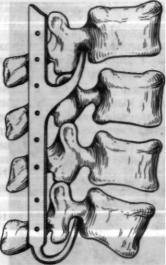
Задняя фиксация позвоночника с помощью металлоконструкций может дополняться спондилодезом с примене нием костных трансплантатов. Наибо лее широко пользуются модификация ми методов Козловского, Босворта и Мейердинга. Метод Козловского (рис. 1.14) чаще применяется как паллиа тивное оперативное вмешательство при спондилолистезе поясничного отдела позвоночника. В подготовленное ложе
Рис. 1.13. Схема установки пла- П ^ н я крестца, остистых отростков и
стин хНииот. |
дужек до уровня III—IV поясничных |
позвонков укладывают П-образный ко стный трансплантат, взятый из передневнутренней поверхности большеберцовой кости в верхней ее поло
вине. При методе Босворта (рис. 1.15) на подготовленное ложе укла дывают Н-образный трансплантат, нижний конец которого должен упираться в остистый отросток I поясничного позвонка или крестец.
При методе Мейердинга (рис. 1.16) на дужки по обеим сторонам остистых отростков укладывают линейные трансплантаты. Во всех случаях дополнительно можно укладывать костную щебенку, губ чатую кость.
1.8.2. Операции из заднебокового доступа
Заднебоковой доступ в грудном отделе позвоночника используется в виде предложенной Менаром костотрансверзэктомии для дренажа паравертебральных абсцессов и удаления секвестров тел позвонков при их туберкулезном поражении. В поясничном отделе применя ются различные варианты люмбовертебротомий. При доступе по Менару (рис. 1.17) разрез выполняют паравертебрально, послойно рассекают кожу, клетчатку, фасции, мышцы. Резерцируют соответ ственно уровню поражения суставные отростки и задние отделы I—II ребер. После отслойки плевры становится доступной для дре нирования, удаления казеозных масс, секвестров заднебоковая по верхность тел грудных позвонков.
Доступ по Базилевской (рис. 1.18) позволяет выделить остистые отростки, дужки, поперечные отростки и латеральные массы тел позвонков. Удалив дужки, поперечные отростки, можно выполнить заднебоковую декомпрессию спинного мозга.
52
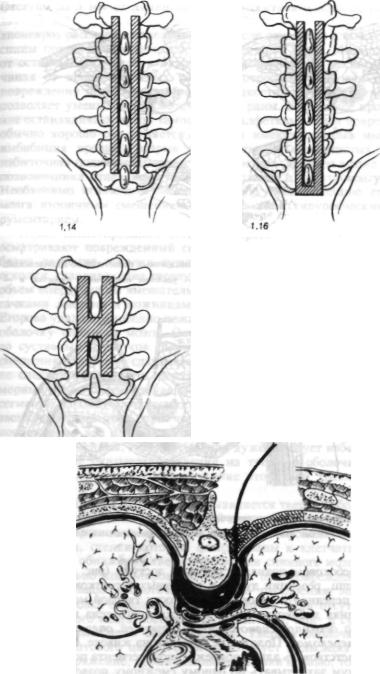
Рис 1.14. Схема операции по методу Коз ловского.
Рис. 1.15. Схема операции по методу Босворта.
Рис 1.16. Схема операции по методу Мейердинга.
1.15
Рис. 1.17. Схема костотрансверзэктомии по Менару.
53
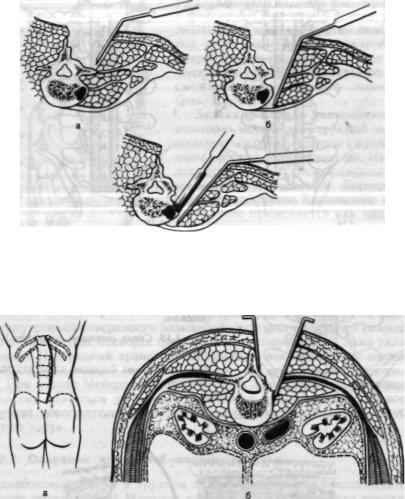
Рис. 1.18. Этапы оперативного доступа к телам поясничных позвонков по Базилевской.
а — обнажение остистых отростков и дужек; б — удаление поперечного отростка; в — углубление в тело позвонка.
Рис 1.19. Заднебоковой поднадкостничный доступ к телам поясничных позвонков,
а — линия разреза мягких тканей; б — зона доступа, горизонтальная плоскость.
При заднебоковом под надкостничном доступе (рис. 1.19) после отслойки мышц, резекции дужек и суставных отростков становятся доступными передняя и боковая поверхности твердой мозговой обо лочки, передняя и боковая части поврежденного тела позвонка.
Методика декомпрессивно-стабилизирующей операции при ос ложненных переломах. Положение больного на животе. Разрез кожи должен соответствовать длине поврежденного сегмента позвоночника и как минимум захватывать по одному смежному позвонку. Разрез кожи, клетчатки, фасции выполняют над линией остистых отростков.
54
Отступя до 5 мм от линии остистых отростков и параллельно ей с двух сторон рассекают апоневроз. В верхнем и нижнем углах раны апоневроз рассекают поперечно, что после отделения длинных мышц спины позволяет максимально развести края раны. Мышцы спины от остистых отростков и дужек отделяют широким распатором на чиная от неповрежденных остистых отростков и дужек до зоны повреждения поднадкостнично. Поднадкостничное отделение мышц позволяет уменьшить кровотечение из раны. Возникшее кровотече ние останавливают тугой тампонадой салфетками. Зона повреждения обычно хорошо определяется, так как имеются разрыв мышц, их имбибиция кровью, разрыв над остистых и межостистых связок, избыточная подвижность остистых отростков. Мышцы в зоне травмы позвоночника отделяют с помощью ножниц и электрокоагулятора. Необходимо исключить дополнительную травматизацию спинного мозга вторичным смещением отломков либо хирургическим инст рументарием.
После скелетирования остистых отростков и дужек тщательно осматривают поврежденный сегмент позвоночника, выявляют сво бодно лежащие осколки дужек, суставных и остистых отростков, осколки, сдавливающие твердую оболочку спинного мозга, уточняют объем оперативного вмешательства. Остистые отростки удаляют ку сачками Листона и ножницами Купера. Щипцами типа Бохардта, Егорова удаляют свободно лежащие осколки, сдавливающие твердую оболочку спинного мозга. Остатки поврежденных дужек удаляют до суставных отростков. Если нет перелома суставных отростков, смещения отломков, сдавливающих спинной мозг, резекцию дужек не следует производить далее суставных отростков, так как чрез мерный объем операции увеличивает нестабильность поврежденного сегмента, создает предпосылки для вторичного смещения тел по звонков. Кроме того, при чрезмерном удалении дужек возможно повреждение вен с последующим обильным, трудно останавливае мым кровотечением. При скусывании дужек следует избегать грубых движений, не оказывать давления на твердую оболочку спинного мозга инструментарием во избежание вторичной травмы спинного мозга.
После удаления дужек в ране выявляется твердая оболочка спин ного мозга, прикрытая эпидуральной клетчаткой, которая при травме чаще всего пропитана кровью. В клетчатке проходят внутрипозвоночные вены, стенки которых фиксированы к клетчатке. При не обходимости обнажения твердой оболочки спинного мозга вены сле дует тщательно коагулировать, так как при повреждении их воз никает обильное кровотечение. После расслоения эпидуральной клетчатки видна твердая мозговая оболочка. При отсутствии сдав лен и я спинного мозга костными фрагментами, эпи- и субдуральной гематомой отмечается его пульсация. Твердая оболочка спинного мозга серо-матового цвета. Если отсутствует пульсация последней, имеются напряжение, пропитывание оболочки кровью, то производят вскрытие ее. Разрез выполняют по средней линии длиной 1—2 см. При выявлении субдуральной гематомы, кисты, участков размоз-
55
жения спинного мозга с образованием де трита разрез твердой мозговой оболочки расширяют, чтобы можно было произве сти полную ревизию поврежденного уча стка мозга. Кровь удаляют с помощью отсоса. Участки со свободным мозговым детритом отмывают охлажденным изото ническим раствором хлорида натрия. Ес ли нет участков размозжения спинного мозга, развития отека, твердую мозговую оболочку ушивают наглухо.
|
|
В случаях дефекта твердой мозговой |
|
|
оболочки, опасности развития отека моз |
|
|
га производят пластику фасциальным ло |
|
|
скутом. Во всех случаях необходим ос |
|
|
мотр передней стенки твердой оболочки |
|
|
спинного мозга для исключения передне |
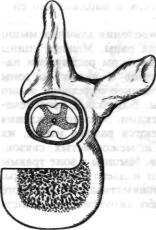
Рис. 1.20. Схема |
резекции |
го сдавления спинного мозга разорванным |
дужки, суставного отростка и |
диском или осколками тела позвонка, его |
|
тела позвонка при |
переднем |
задневерхним краем. |
сдавлении твердой |
оболочки |
При удалении 2—3 дужек оператив |
спинного мозга. |
|
|
|
|
ное вмешательство должно завершаться |
стабилизацией поврежденного сегмента позвоночника металлоконструкциями. Предпочтение следует отда вать фиксаторам ХНИИОТ, типа Харрингтона.
Если необходимы заднебоковая декомпрессия спинного мозга и стабилизация поврежденного сегмента позвоночника в грудном от деле, можно использовать экстраплевральный доступ, разработанный в Новокузнецком институте усовершенствования врачей (рис. 1.20).
Вначале из заднего доступа с обнажением остистых отростков и дужек устраняют заднее сдавление спинного мозга. Для ликвидации переднего сдавления твердой мозговой оболочки доступ расширяют за счет пересечения длинных мышц спины и резекции ребра длиной до 4—5 см. От боковой поверхности тела позвонка отслаивают плевру. Резецируют суставной отросток. Таким образом становится доступной боковая поверхность тела. Приподнимая и отодвигая твер дую мозговую оболочку (кверху и к средней линии), можно с помощью узких долот, острых ложечек произвести удаление высту пающих кзади и сдавливающих спереди мозг осколков тела позвонка. Затем удаляют диски, боковую поверхность компримированного тела и замыкательные пластины смежных тел. Межтеловой спондилодез осуществляют аутоили аллотрансплантатами. При введении транс плантата возможно пересечение корешка.
1.8.3. Операции из переднебокового доступа
Шейный отдел позвоночника. Передний доступ к телам позвонков позволяет полностью удалить диск и тело (тела) позвонка, выполнить переднюю декомпрессию спинного мозга и передний спондилодез в
56
шейном отделе позвоночника. Показанием к операции являются невправленные застарелые вывихи позвонков и переломовывихи, компрессионные и оскольчатые переломы в шейном отделе (ослож ненные и неосложненные), разрывы дисков, нестабильность позво ночника после травмы либо дегенеративных процессов, воспали тельные заболевания тела и дисков, опухоли тела, остеохондроз позвоночника с образованием остеофитов, грыж диска. Таким об разом, передний доступ позволяет выполнить радикальные деком- прессивно-стабилизирующие операции на телах шейных позвонков.
Операцию выполняют под эндотрахеальным наркозом в положе нии больного на спине, голова повернута в сторону, противополож ную разрезу, под лопатки подкладывают валик высотой до 10 см. Из-за возможности повреждения возвратного нерва лучше пользо ваться левосторонним доступом. Чаще используется доступ по Ро занову.
Разрезом по переднему краю кивательнои мышцы рассекают кожу, подкожную клетчатку, поверхностую фасцию. Затем вскры вают переднюю стенку влагалища кивательнои мышцы, мышцу оттягивают кнаружи. Остро и тупо входят в пространство между сосудисто-нервным пучком и срединными образованиями шеи. После расслоения тонкого слоя клетчатки, пересечения лопаточно-подъ- язычной мышцы обнажают предпозвоночную фасцию и рассекают по оси — обнажается передняя поверхность тел позвонков. В свежих
Рис. 1.21. Спондилограммы (профиль).
а — компрессия тела Суц, сцепившийся вывих Су|, перелом остистого отростка Су|! б — после открытого вправления переломовывиха, переднего корпородеза Суц-Тп|.
57
случаях в поврежденном сегменте отмечаются кровоизлияние, рас слоение передней продольной связки (реже разрыв), снижение вы соты диска, его разрыв. Во всех сомнительных случаях необходим рентгенологический контроль с маркировкой дисков иглой. Выкра ивают П-образный лоскут в области поврежденного сегмента, вклю чающий диск и по х1 г тел выше- и нижележащего позвонков. С помощью специальных фрез, тонких долот удаляют поврежденный диск, замыкательные пластинки смежных позвонков до задней про дольной связки, чтобы полностью устранить сдавление спинного мозга. Вывих устраняют с помощью тракции по оси с последующим переразгибанием. В образовавшийся дефект вводят аутотрансплантат, взятый из крыла подвздошной кости больного. Размер транс плантата должен быть на 3—4 мм больше размера дефекта между позвонками. Трансплантат фиксируют трансоссально лавсановыми швами к выше- и нижележащим позвонкам. Ушивают лоскут пе редней продольной связки. Рану послойно ушивают наглухо. Послеоперационная фиксация воротником Шанца, в последу ющем — ортопедическими корсетами или гипсовой повязкой (рис. 1.21).
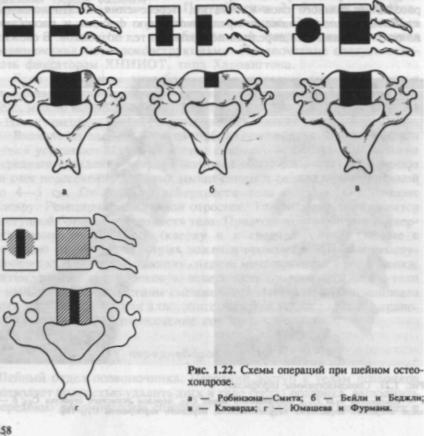
Наиболее распространены методики оперативного вмешательства при шейном остеохондрозе по Робинзону—Смиту, Кловарду, Бейли и Беджли, Юмашеву, Фурману (рис. 1.22).
Грудной и поясничный отделы позвоночника. Из переднебокового доступа возможно осуществление стабилизирующих операций при неосложненных переломах позвонков. При смещении костных фрагментов в сторону позвоночного канала выполняют декомпрес- сивно-стабилизирующие операции.
Показания к переднему спондилодезу при неосложненных пере ломах грудных и поясничных позвонков:
а) раздробленные, «взрывные» переломы тел позвонков; б) вертикальные переломы тел позвонков;
в) компрессионные клиновидные переломы III степени тяжести; г) оскольчатые переломы со смещением задневерхнего фрагмента; д) застарелые переломы с выраженным болевым синдромом, не
поддающиеся консервативному лечению; е) увеличение кифотической деформации после консервативного
лечения;
ж) нестабильность поврежденного сегмента позвоночника после консервативного лечения с болевым синдромом.
Переднее сдавление спинного мозга. Наиболее распространен ным методом при оперативном лечении осложненных нестабильных компрессионных переломов с развитием типичного переднего (дав ления спинного мозга (клином Урбана) является выполнение пере дней декомпрессии спинного мозга и переднего расклинивающего корпородеза аутоили аллотрансплантатами.
Преимуществом передней декомпрессии спинного мозга является то, что доступ осуществляется через компремированное тело по звонка. Это позволяет исключить дополнительную травматизацию спинного мозга хирургическим инструментарием во время опера тивного вмешательства. Одномоментное выполнение переднего рас клинивающегося корпородеза приводит к восстановлению правиль ных анатомических взаимоотношений поврежденного сегмента по звоночника.
Основные переднебоковые доступы к телам грудных и пояс ничных позвонков. Доступ к телам первых двух грудных позвонков лучше осуществлять спереди, как и к нижнешейному отделу по звоночника. При необходимости декомпрессии спинного мозга на уровне Thi—Thin указанный доступ расширяют за счет продольного рассечения рукоятки грудины или вычленением ключицы. Отслаи вают фасцию и максимально разводят края раны; сосудисто-нервный пучок отводят кнаружи. Увеличение операционного поля за счет рассечения грудины позволяет манипулировать на телах Thi—Thm. При отведении сосудов и разведении раны возможно повреждение верхнего купола плевры, который идет от грудино-ключичного со членения косо вниз к средней линии соединения рукоятки с телом грудины.
Доступ к телам Thiv—Thvii. Для выделения переднебоковой поверхности IV—VII грудных позвонков используют правосторонний
59
переднебоковой чресплевральный доступ по межреберью соответст вующего поврежденного позвонка. Особенностью данного доступа является то, что с целью получения удобного для манипулирования на телах обзора поврежденного сегмента (ширина и глубина раны, угол операционного действия) следует резецировать ребро, распо ложенное выше поврежденного тела позвонка, остеотомировать ни жележащее ребро, а также отсечь мышцы, прикрепляющиеся к углу лопатки (широчайшая мышца спины, частично большая и малая ромбовидные мышцы). Отведя угол лопатки к средней линии и кверху, максимально ранорасширителем разведя края раны, полу чают возможность выделить переднебоковые поверхности от I до VII позвонка. При повреждении двух и более тел позвонков, чтобы расширить операционный доступ, следует под надкостниц но остео томировать у шейки нижерасположенное ребро. Для выделения переднебоковой поверхности тел рассекают плевру на уровне по врежденного сегмента, тупо отслаивают ее кнутри и кнаружи, вы деляют и перевязывают (можно коагулировать) сегментарные сосу ды. Переднюю продольную связку Н-образно рассекают и отслаивают от тела позвонка. Следует помнить, что на переднебоковой повер хности тел расположена выступающая полуокружностью дуга не парной вены. Чтобы избежать ее повреждения, необходимо пред варительно перевязать и пересечь межреберные вены в зоне по вреждения тел позвонков, что позволяет отвести непарную вену к средней линии без непосредственной ее перевязки. При оскольчатых переломах со сдавлением вены осколками, частичном ее поврежде нии целесообразно перед манипуляцией на телах позвонков пред варительно перевязывать вену выше и ниже повреждения.
Доступы к телам средних и нижних грудных позвонков. Про изводят разрез по межреберью на один сегмент выше поврежденного позвонка. По линии кожного разреза рассекают поверхностную фас цию, широчайшую и нижнюю зубчатую мышцы спины. По средней линии разрез доходит до длинной мышцы спины. Рассекают меж реберные мышцы (при необходимости можно резецировать ребро). При максимальном разведении краев раны становится доступной переднебоковая поверхность поврежденного позвонка и смежных с ним тел.
При переломах XII грудного позвонка и необходимости передней декомпрессии спинного мозга разрез проводят по десятому межре берью. Для увеличения операционного поля и доступа к телу XII грудного и I поясничного позвонков дополнительно пересекают внутригрудную фасцию и латеральные ножки диафрагмы — обна жается заднебоковая и переднебоковая поверхности нижних грудных и I поясничного позвонков.
Доступ к Thxii—La. При переломах тела I поясничного позвонка, необходимости передней декомпрессии спинного мозга важен доступ, обеспечивающий возможность манипуляций на переднебоковой по верхности как минимум XII грудного и первых двух поясничных позвонков. Это достигается использованием чресплеврально-чрезди- афрагмального забрюшинного доступа к телам позвонков. Разрез
60
