
Prezentaciya (8)
.pdf
Черепно-мозговая травма: определение, клиника,
диагностика, экстренная медицинская помощь, тактика
Заслуженный врач Республики Мордовия,
главный специалист по скорой медицинской помощи Минздрава Республики Мордовия
к.м.н. Свешников К.А.

Определение и классификация
Черепно-мозговая травма – это механическое повреждение костей черепа и/или его содержимого (головного мозга, мозговых оболочек, сосудов и черепных нервов).
I. Классификация по опасности инфицирования:
—открытая ЧМТ – ЧМТ с наличием ран мягких тканей головы и повреждением апоневроза или переломом основания черепа с кровотечением, назальной и/или ушной ликвореей;
—закрытая ЧМТ – ЧМТ без указанных повреждений.
II. Классификация по глубине повреждения:
—проникающая ЧМТ – с повреждением твёрдой мозговой оболочки;
—непроникающая ЧМТ – без повреждения твёрдой мозговой оболочки.
III. Классификация по выраженности повреждения мозговой ткани и клиническо-му течению (клиническая классификация):
—сотрясение головного мозга;
—ушиб головного мозга (I, II, III степени);
—сдавление головного мозга.
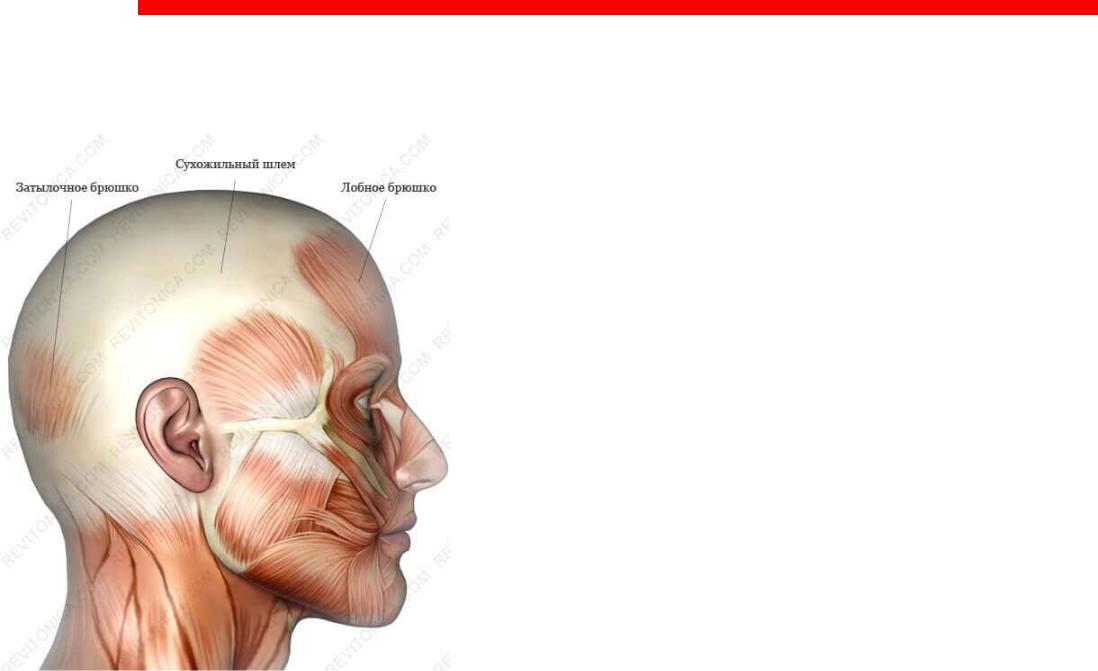
Открытая и закрытая ЧМТ
Выделение открытой и закрытой ЧМТ характеризует вероятность проникновения инфекции и развития воспалительного процесса в полости черепа.
Апоневроз («сухожильный шлем») покрывает бóльшую часть свода черепа. Между апоневрозом и костями свода черепа находится прослойка соединительной ткани, в которой проходят кровеносные сосуды, в частности, эмиссарные вены (от лат. emissarium – «отводной канал»). Эти вены соединяют вены оболочек головного мозга, синусы твёрдой мозговой оболочки с венами кожных покровов головы. Эмиссарные вены относительно широкие, тонкостенные, бесклапанные. При повреждении апоневроза нарушается герметичность полости черепа, что создаёт условия для проникновения инфекции через просвет эмиссарных вен на оболочки и вещество головного мозга.
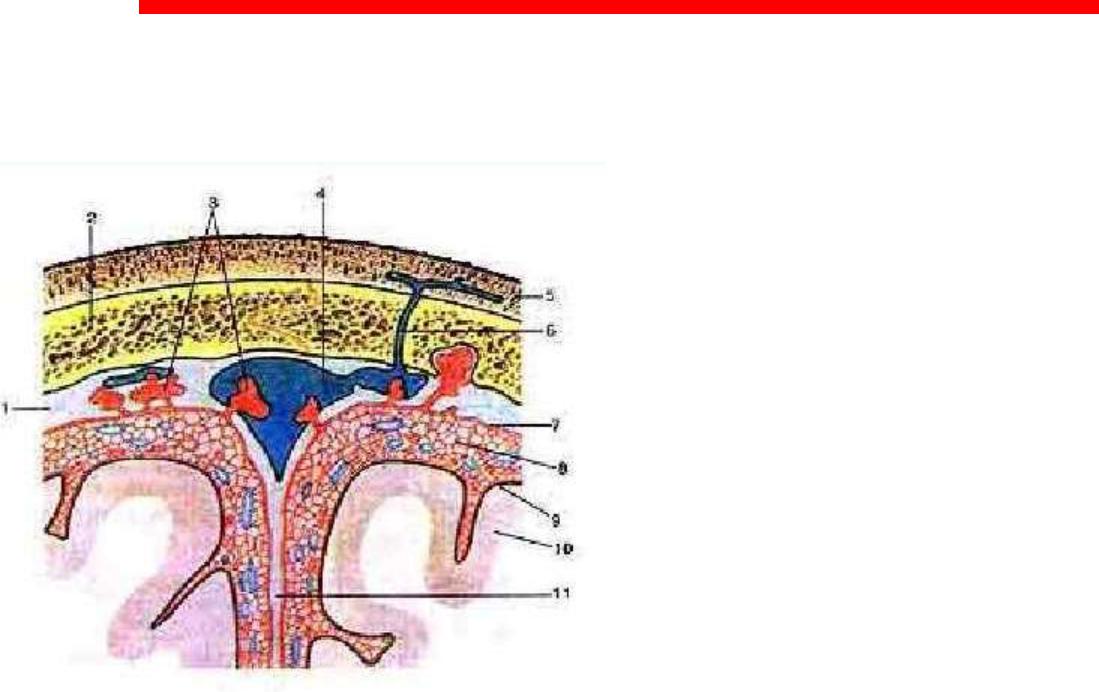
Проникающая и непроникающая ЧМТ
Выделение проникающей и непроникающей ЧМТ характеризует глубину повреждений.
При повреждении твёрдой мозговой оболочки в 400 раз возрастает вероятность образования внутричерепной гематомы, а в последующем – возрастает риск развития посттравматического арахноидита и образования эпилептогенного очага.

Сотрясение головного мозга: определение
Сотрясение головного мозга – обратимое функциональное поражение головного мозга без макроскопических (структурных) изменений. Сотрясение головного мозга (СГМ) диагностируют у 80% пострадавших с ЧМТ.
Опорные диагностические признаки: факт травмы, утрата сознания после травмы, кратковременная амнезия, общемозговая симптоматика, вегетативные и вестибулярные нарушения.

Сотрясение головного мозга: клиника
Факт травмы можно подтвердить при выявлении ран, кровоизлияний в области головы. Утрата сознания после травмы при сотрясении головного мозга продолжается не более 15 минут.
Амнезия (от греч. amnesia – забывчивость, потеря памяти) – утрата способности запоминать, сохранять и воспроизводить приобретённые знания (например, текущие события).
При ЧМТ можно выявить три вида амнезии:
—ретроградную (пострадавший не помнит событий, предшествующих травме);
—конградную (пострадавший не помнит момент травмы и в последующем может её отрицать);
—антероградную (пострадавший не помнит событий после травмы).
Выявление антероградной амнезии – это надёжный признак ЧМТ, так как сознание к человеку возвращается только тогда, когда он способен запоминать! Поэтому для диагностики ЧМТ у пострадавшего на этапе СМП очень важен опрос очевидцев происшествия.

Сотрясение головного мозга: клиника
Общемозговая симптоматика: головная боль, тошнота, рвота.
Рвота может возникать ещё до полного восстановления сознания у пострадавших, поэтому является одним из первых и надёжных клинических признаков ЧМТ.
После восстановления сознания 95% пострадавших предъявляют жалобы на головную боль различной интенсивности, которая может усиливаться в положении стоя, при ярком свете и при движении глаз, кроме того, у пострадавших сохраняется тошнота, которая может усиливаться при изменении положения тела, возможна повторная рвота.
Вестибулярные нарушения возникают вследствие нарушения функции ствола мозга в момент травмы, являются чётким признаком ЧМТ и могут быть выявлены у большинства пострадавших.
Характерными вестибулярными нарушениями являются: головокружение, мелкоразмашистый нистагм (при отведении глаз на 30◦) в течение 2 – 3 суток после травмы, неустойчивость в позе Ромберга (положение стоя со сдвинутыми вместе стопами, закрытыми глазами и вытянутыми вперёд руками), промахивание при выполнении пальце-носовой пробы, симптом Гуревича (при слежении глазами за неврологическим молоточком, движущимся сверху вниз – пошатывание и падение вперёд, снизу вверх – пошатывание и падение назад), симптом ГуревичаМанна (при движении глаз за колебательными движениями неврологического молоточка во фронтальной плоскости
– усиление головной боли, нередко усиление тошноты и головокружения, ухудшение общего само-чувствия пациента).
Вегетативные нарушения: в первые 1 – 2 часа после травмы характерен внешний вид пострадавшего: лицо бледное, влажное (в этом случае необходимо исключать сочетанную травму и кровопотерю!), выявляется брадикардия, повышение или снижение АД (возможно выявление разницы систолического АД на руках более 20 мм рт.ст.), замедление дыхания. В последующие несколько суток вегетативные нарушения проявляются нарушением сна.

Ушиб головного мозга: определение
Ушиб головного мозга – макроскопическое (структурное) разрушение вещества головного мозга и сосудов, которое выявляется при компьютерной томографии и проявляется длительной утратой сознания, более выраженными общемозговыми, вестибулярными и вегетативными нарушениями, чем СГМ, стойкой очаговой неврологической симптоматикой и нередко субарахноидальным кровоизлиянием.
В зависимости от расположения, глубины и протяжённости повреждения головного мозга различают три степени тяжести ушиба мозга: I, II, III.

Ушиб головного мозга лёгкой степени: клиника
Ушиб головного мозга I (лёгкой степени) характеризуется: утратой сознания от 15 минут до 1 часа с последующим медленным восстановлением, чётко выраженной общемозговой симптоматикой, вестибулярными нарушениями, мягкой очаговой неврологической симптоматикой (асимметрия мышечного тонуса, снижение чувствительности, неравномерность рефлексов и т.д.), которая сохраняется до двух недель. На догоспитальном этапе по клинической картине трудно дифференцировать СГМ и ушиб головного мозга I.
В стационаре дифференциальная диагностика проводится на основании компьютерной томографии (выявление структурных повреждений мозга, выявление переломов костей черепа).

Ушиб головного мозга средней степени: клиника
Ушиб головного мозга II (средней степени) характеризуется: утратой сознания до 4 – 6 часов с последующим постепенным восстановлением в течение суток, выраженной амнезией длительностью несколько суток, многократной рвотой, сильной головной болью, кратковременным нарушением жизненно-важных функций (значительное повышение АД в сочетании с брадикардией, тахипноэ), отчётливой очаговой неврологической симптоматикой, которая сохраняется от 3 – 5 недель до 6 месяцев. В раннем посткоматозном периоде возможны расстройства психики.
У пострадавших с ушибом головного мозга II всегда развивается отёк-набухание головного мозга. При развитии субарахноидального кровоизлияния могут быть выявлены менингеальные симптомы, у 50 – 60% пострадавших выявляют переломы костей черепа.
NOTA BENE! Характерной чертой ушиба головного мозга средней степени тяжести является неустойчивость механизмов компенсации нарушений жизненно-важных функций в остром периоде травмы и вероятность углубления этих нарушений при несвоевременно начатом или неадекватном оказании помощи.
