
- •Занятие 30 микробиологическая диагностика чумы, туляремии, бруцеллёза, сибирской язвы (окончание). Микробиологическая диагностика спирохетозов Контрольные вопросы
- •IV фаза (3-4 неделя) – формирование нестерильного иммунитета, нарастание антител в крови,
- •V фаза (4-5 неделя) – освобождение организма от возбудителя.
- •II. По клиническим признакам:
- •1 Острое и подострое течение.
- •2.Хроническое течение.
II. По клиническим признакам:
1 Острое и подострое течение.
а). Эритемная форма.
б). Безэритемная форма с преимущественным поражением:
нервной системы - сердца - суставов.
2.Хроническое течение.
а) Непрерывное.
б) Рецидивирующее с преимущественным поражением: нервной
системы - суставов - кожи - сердца.
III. По тяжести: тяжёлая, средней тяжести, лёгкая.
Признаки инфицированности: серонегативная, серопозитивная.
Стадии боррелиоза Лайма:
• 1 – изолированная мигрирующая эритема;
• 2 – локальная диссеминированная инфекция;
• 3 – генерализованная диссеминированная
инфекция.
Клинические проявления в 3 стадии:
I стадия 2-3 недели – у 80 % пациентов на месте укуса развивается первичная эритема. Возбудитель в подкожно жировой клетчатке в месте эритемы.3-20 см, бледно-розового или ярко-красного цвета, в центре бледнее, чем по переферии, также отмечается гриппоподобный симптомокомплекс, лимфаденит.
II стадия кардио-неврологическая и суставная 5-6 недели от начала – диссеминация возбудителя по лимфатической и кровеносной системам в органы и ткани (лимфо- и плазмоцитарные инфильтраты), циркуляция боррелий в составе циркулирующих иммунных комплексов вызывает развитие локальных васкулитов и окклюзий сосудов. Особенно характерно поражение суставов (у 60 % пациентов). За счет формировавшихся иммунных комплексов – АУ заболевания
III стадия – через несколько месяцев или лет поражается нервная система (менингиты, менингоэнцефалиты, мононевриты), сердечно-сосудистая система (кардиты, тромбозы артерий и др.), суставы (артриты), кожа (вторичная эритема, атрофические акродерматиты и т.д.)
Иммунитет. Постинфекционный иммунитет – гуморальный, видоспецифический, нестойкий, непродолжительный (через несколько лет возможно повторное заражение). Специфическая профилактика и лечение не разработаны. Назначают антибиотики тетрациклинового ряда, пенициллин, цефалоспорины.
Диагностические критерии при мигрирующей
эритеме
• Медленный центробежный рост (чаще, чем
быстрое распространение красноты или
стабильные размеры в течение нескольких
недель).
• Кольцевидный тип с просветлением в
центре (73%) характерен для Европейской
части России, гомогенный - для Северного
Уральского региона.
•В центре элемента - отчётливый след от
укуса.
•Локализация - подмышки, пах, под грудью,
подколенная ямка или на границе открытых
участков с одеждой (голеностопные
суставы, локти, кисти).
•Минимальные субъективные ощущения в
области кожной эритемы (жжение, зуд).
Микробиологическая диагностика: материалы для исследования в разные периоды болезни, обнаружение возбудителя, серологическая диагностика.

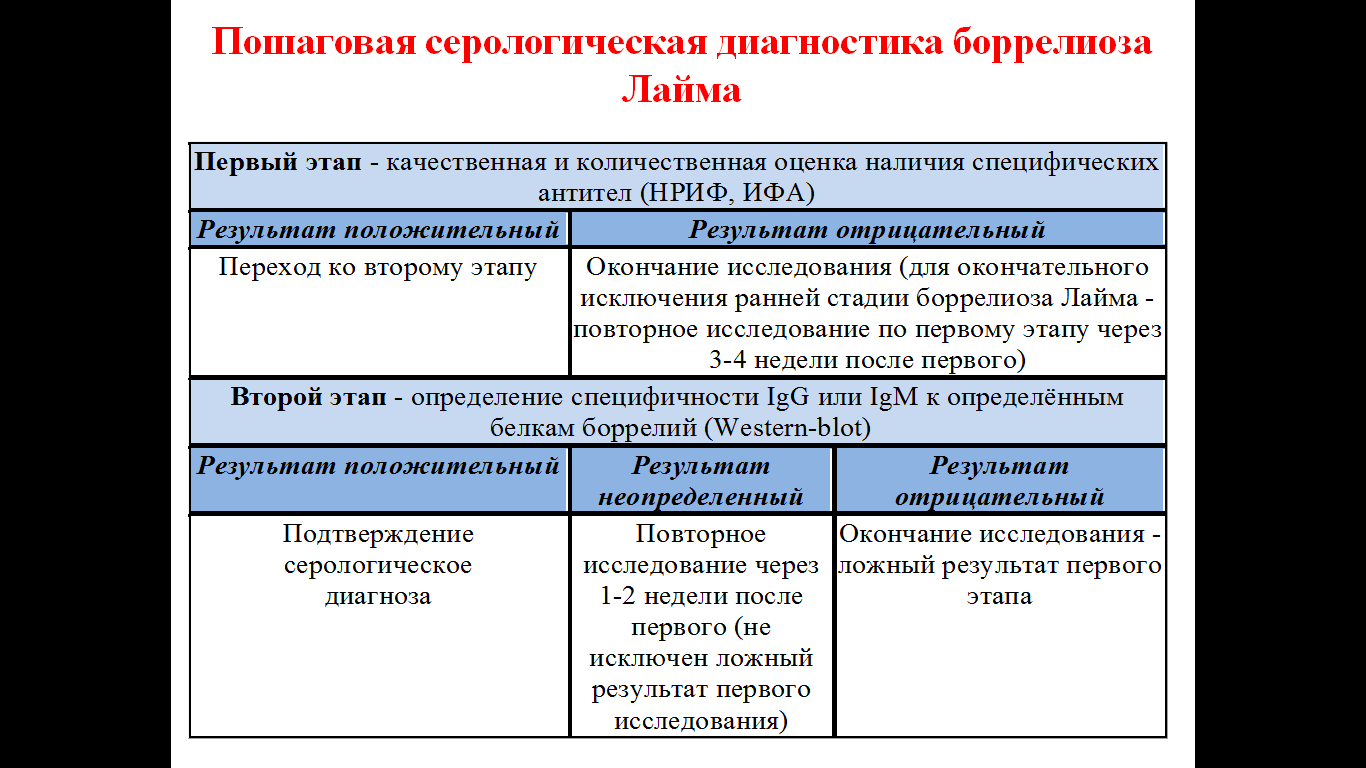
Препараты для лечения.

Возбудитель сифилиса: название по-латыни, к какой группе микроорганизмов относится. Морфология, характер движения, отношение к окраске, чем оно объясняется? Отличие бледной трепонемы от сапрофитических трепонем; способы окраски препаратов; морфология трепонем в окрашенных препаратах.
Порядок – Spirochaetales
Семейство – Spirochaetaceae
Род – Тreponema (от греч. trepo – вращаться, nemo – нить) включает 10 видов
Вид – Тreponema pallidum
, назвали его из-за плохой способности окрашиваться «бледной трепонемой».
Имеют удлиненное штопорообразное извитое гибкое тело размером 0,09-0,5х5-20 мкм, первичные постоянные завитки (от 8 до 12), расположенные на равном расстоянии друг от друга. От каждого конца клетки отходят три периплазматических жгутика, обуславливающие плавное движение трепонемы. Спор и капсул не образуют, но при неблагоприятных условиях могут превращаться в цисты и L-формы.
Грамотрицательные, но плохо окрашиваются анилиновыми красителями, по Романовскому-Гимзе – в слабо-розовый цвет (от лат. pallidum – бледная), осуществляют метод серебрения по Морозову (окрашиваются в коричневый или почти черный цвет) и негативное контрастирование по Бурри, наиболее эффективное изучение в темнопольном или фазовоконтрастном микроскопе.
При исследовании живых трепонем в темном поле зрения они отличаются от сапрофитных спирохет: они тоньше, совершают плавные волнообразные движения, сгибаются под углом, при этом положение завитков остается неизменным.
Способ биологического окисления, среды для культивирования; «культуральные» и «тканевые» трепонемы, различие между ними; отношение к температуре, высушиванию, дезинфицирующим веществам.
Микроаэрофилы (непатогенные трепонемы – строгие анаэробы), оптимальная температура – 35-37 С, рН 7,2. Бледную трепонему не культивируют на питательных средах, хотя при добавление к питательным средам почечной, мозговой ткани или асцитической жидкости на 3-5 сутки вырастают мелкие колонии, но “культуральные” штаммы трепонем изменяют свою морфологию (становятся более грубыми, короткими, полиморфными), утрачивают иммуногенность и патогенность. Трепонемы хорошо растут, не теряя своих иммунногеных и патогенных свойств в тестикулах кроликов, в куриных эмбрионах (“тканевые” штаммы), что используется для выделения и изучения возбудителя от больных.
Биохимически малоактивны: могут разлагать некоторые сахара (глюкозу, галактозу, сахарозу, мальтозу, маннит) с образованием кислоты, образуют индол и сероводород, разжижают желатин, восстанавливают нитрат серебра в металлическое серебро, что придает тканям черную или темно-коричневую окраску.
Антигенная структура.
Сложная, выделяют термолабильные белковые, термастаб. полисахаридные и липопротеидные антигены. Липопротеидные антигены являются перекрестно-реагирующими антигенами, идентичны липидам сердечной мышцы
человека и крупного рогатого скота (быков).
Факторы патогенности.
Токсины – эндотоксин (ЛПС клеточной стенки).
Ферменты патогенности не выявлены;
Структурные и химические компоненты клетки: высокая подвижность за счет жгутиков,
адгезины (белки наружной мембраны) и фактор, противостоящий фагоцитозу.
Чувствительны к воздействию факторов внешней среды: УФЛ, высушиванию, высоким температурам (при 40C в течение 1 часа теряют патогенные свойства, при 550C погибают через 15 мин, 1000C – мгновенно); дез. растворы в рабочих концентрациях оказывают губительное действие в течение 4-5 минут; выдерживают низкие температуры (при замораживании сохраняются до 1 года); чувствительны к солям тяжелых металлов (ртути, висмута, мышьяка) и антибиотикам (пенициллин, эритромицин, карбеницилин и др. )
Заболевание у человека: источник инфекции, входные ворота, пути заражения. Иммунитет при сифилисе, его особенности, проявления.
Антропоноз. Введением заразного материала экспериментально удается воспроизвести сифилис у обезьян, кроликов и хомяков.
Источник инфекции – больной человек. Бактерионосительства при сифилисе не бывает.
Механизмы передачи инфекции:
Контактный (пути – половой, непрямой контактный и трансфузионный);
Вертикальный (путь – трансплацентарный).
Входные ворота: слизистые оболочки половых органов, ротовой полости, кожа с нарушением целостности и т.д.
Инкубационный период – 3-4 недели (21-24 дня, max 90 дней). Возбудитель размножается во входных воротах и регионарных лимфатических узлах.
Патогенез и клинические особенности.
I. Первичный сифилис: в месте внедрения образуется твердый шанкр (от франц. chancre – язва) – безболезненная язва с плотным основанием розовая и блестящая корочки нет язва через 6 дней исчезает бесследно, отмечается регионарный лимфаденит. Первичные период длится 6-7 недель и делится на 2 фазы:
1 фаза (первые 3 недели) – первичные серонегативный сифилис;
2 фаза (с 4 недели) – первичный серопозитивный сифилис.
II. Вторичный сифилис (фаза генерализованной спирохетемии): наступает через 6 недель после появления твердого шанкра и продолжается 2 года (3-6) лет, по лимфотическим сосудам попадают в кровь и поражают внутренние органы и нервную систему. Характерный симптом – розовато-красные папулезно-розеолезные и пустолезные высыпания (сифилиды) на коже. Сифилиды на шее в виде ожерелья, на лбу в виде венца. Сыпь симметрична. Она не чешется и не шелушится. Исчезает бесследно. (вторичный свежий сифилис). Больной в этот период особенно заразен – Тreponema pallidum находится в высыпаниях, слюне, сперме и т.д. Благодаря иммунного ответа большинство спирохет погибает, что обуславливает периодическое исчезновение высыпаний (латентный период образуются L-формы в сифилических бляшках), а часть спирохет образует цисты, сохраняющиеся в стенке кровеносных сосудов, лимфатических узлах и внутренних органах. При снижении напряженности иммунитета возвращаются в вегетативные формы и высыпания появляются вновь (вторичный рецидивирующий сифилис).
III. Третичный период (висцеральный сифилис): продолжительность 10 лет; развивается через 3-4 года при отсутствии лечения, во внутренних органах появляются специфические гранулемы – гуммы (от лат. gummi – камедь), склонные к распаду и рубцеванию. Поражается костно-хрящевая ткань (например, перегородка носа), стенки крупных сосудов. Развивается ГЗТ. Продолжительность периода – 8-20 лет. Больной малозаразен для окружающих, и серологические реакции могут быть отрицательными.
IV. Четвертичный период (нейросифилис): через 8-15 лет развивается специфическое поражение ЦНС (прогрессирующий паралич, спинная сухотка, сифилис мозга). В этот период в спинномозговой жидкости обнаруживают высокие титры специфических антител.
Инфицирование плода от больной матери в 25% случаев приводит к выкидышам и в 75% – развивается врожденный сифилис. Различают:
ранний врожденный сифилис – клинические симптомы появляются сразу после рождения (папулезно-розеолезные высыпания, сифилитическая пузырчатка, остеохондриты, поражения внутренних органов и нервной системы (менингиты, энцефалиты);
поздний врожденный сифилис (в возрасте 5 лет и старше) – характеризуется триадой Хетчинсона: поражение глаз (кератит), «бочкообразные зубы», глухота, искривление большеберцовых костей в виде «саблевидных голеней».
Иммунитет.
Постинфекционный иммунитет – клеточный, нестерильный, непродолжительный (возможны повторные заболевания), развивается ГЗТ. Суперинфекции нет. Иммунитет - клеточный, способствует локализации возбудителя в гранулемах. Антитела образуются, но не обладают защитным действием. При риинфекции отсутствует первая стадия и начинается с того мометна на котором закончилось прошлое с когого момента начали лечить.
Методы прямого выявление возбудителя сифилиса: материалы для исследования, способы обнаружения возбудителя.
Возбудителем сифилиса - хронической инфекции со специфическим поражением кожи, внутренних органов и нервной системы, является бледная трепонема (Treponema palladium). Методы лабораторной диагностики этой инфекции зависят от ее стадии.
Материалом для микроскопического исследования при сифилисе являются отделяемое твердого шанкра, пунктат лимфатических узлов, отделяемое слизистых оболочек и кожи при вторичном сифилисе, а также сыворотка крови и спинномозговая жидкость для серологической диагностики.
Методы диагностики сифилиса
прямые и непрямые (косвенные) методы;
трепонемные (специфические) и нетрепонемные
(неспецифические) методы;
отборочные (скрининговые) и подтверждающие
(диагностические) методы.
Прямые трепонемные методы определения T. pallidum:
• микроскопия в тёмном поле зрения;
• заражение кроликов;
• культуральная диагностика;
• методы амплификации нуклеиновых кислот – ПЦР.
Нетрепонемные тесты МР и РСК с кардиолипиновым антигеном:
антитела, определяемые в нетрепонемных тестах, появляются
через 1-4 недели после формирования шанкра (через 1-1,5 месяца
после инфицирования);
низкая чувствительность при первичном, третичном и позднем
латентном сифилисе;
ложноположительные результаты, у беременных женщин – до
27% от общего количества положительных результатов;
чувствительность кардиолипиновых тестов при первичном
сифилисе составляет около 70%, при вторичном – до 100%;
негативация результатов наступает быстрее, чем в других тестах
(контроль излеченности): через 3-4 месяца в 4 раза, через 6-8
месяцев в 8 раз.
Трепонемные тесты
• Позволяют выявить антитела к собственным
специфическим антигенам трепонем:
– РПГА – реакция пассивной гемагглютинации;
– РИФ абс – абсорбция флюоресцирующих антител;
– ИФА – иммуноферментный анализ.
Реакции для серо- и ликвородиагностики сифилиса:
микрореакция преципитации (РМП или МР) с кардиолипиновым антигеном
(флоккуляционные тесты), а также VDRL, RPR, TRUST и другие модифика-
ции – отборочные тесты;
реакция пассивной (непрямой) гемагглютинации (РПГА – TRHA, TRRA).
Антиген из культуральных или патогенных бледных трепонем;
реакция иммунофлюоресценции (РИФ) в следующих модификациях: РИФ-
абс, РИФ-ц, РИФ с капиллярной кровью из пальца. Антиген – патогенная
бледная трепонема штамма Никольса;
комплекс серологических реакций на сифилис (КСР): РСК с трепонемным и
кардиолипиновым антигенами и МР. РСК можно заменять на ИФА или
РПГА;
иммуноферментный анализ (ИФА) и его модификации, иммуноблотинг.
Антиген из культуральных или патогенных бледных трепонем;
реакция иммобилизации бледных трепонем (РИБТ или РИТ) используются
по определённым показаниям. Антиген – патогенные бледные трепонемы
штамма Никольса.
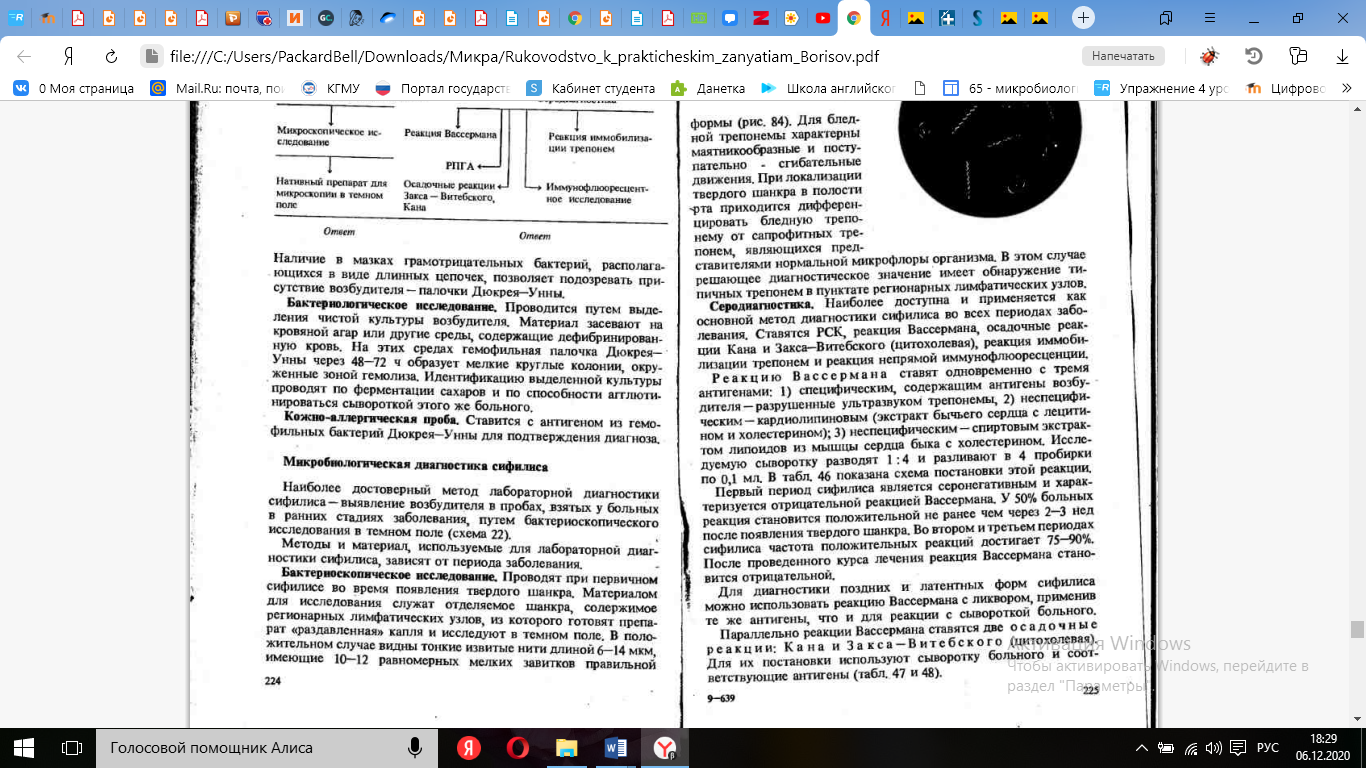
Микроскопический метод (темнопольная микроскопия с высокой разрешающей способ-ностью) обычно применяется при первичном сифилисе при исследовании отделяемого твердого шанкра. Бледная трепонема имеет 8-12 равномерных мелких завитков правильной формы, обладает характерным плавным штопорообразным вращательно-поступательным, маятникообразным, сгибательным и контрактильным движением. На половых органах встречаются непатогенные Treponema refringens и Treponema balantidis, а в полости рта Treponema microdentium и Treponema buccalis, которые необходимо дифференцировать по морфологическим свойствам от бледной трепонемы. В силу этих обстоятельств темнопольной микроскопия желательно подвергнуть пунктат регионарных лимфатических узлов. Применяется также дифференциация Treponema palladium от непатогенных трепонем методом люминесцентной микроскопии с моноклональными или поликлональными антителами, который является одновременно экспресс-методом диагностики сифилиса
Бактериологический метод диагностики сифилиса не применяется в связи с трудностью культивирования бледных трепонем и отсутствием эффективных питательных сред.

Серодиагностика сифилиса: в какие периоды заболевания проводится; какие серологические реакции применяются для диагностики сифилиса? Какие реакции применяются в качестве скрининговых и подтверждающих тестов? Какие тесты применяются для контроля эффективности лечения?
Для обнаружения возбудителя в материале из сифилидов, полученном из поражённых участков наружных половых органов, заднего прохода, кожи и слизистой оболочки полости рта, а также инфицированных лимфатических узлов, применяют:
1) микроскопию в тёмном поле;
2) реакцию прямой иммунофлюоресценции (для образцов из поражений в полости рта или из других очагов, где возможна контаминация трепонемами-комменсалами);
3) полимеразную цепную реакцию (ПЦР).
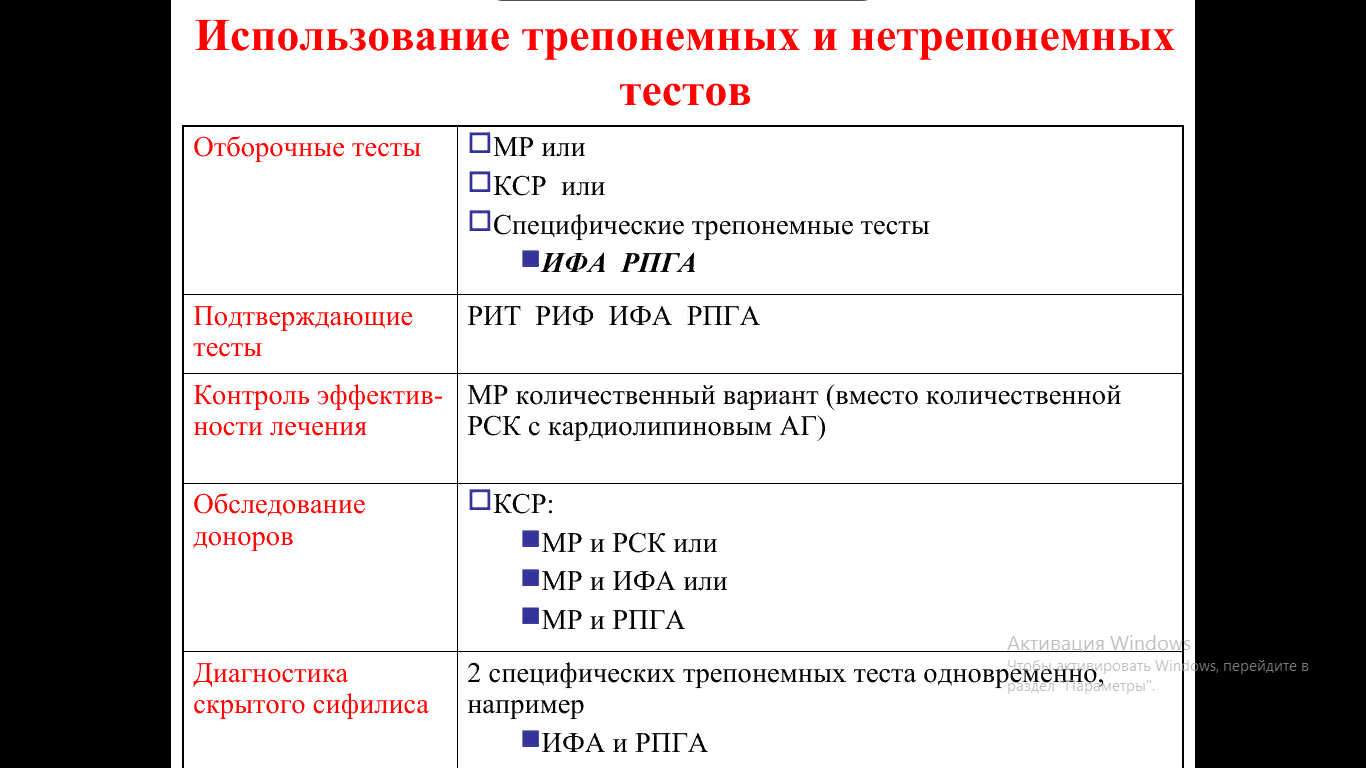
Серологические тесты на сифилис подразделяются на:
а) нетрепонемные тесты: реакция микропреципитации с кардиолипиновым антигеном (РМП), тест ВДРЛ (VDRL - Venerеal Disease Research Laboratory), тест быстрых плазменных реагинов (РПР) и их варианты;
б) трепонемные тесты: реакция пассивной гемагглютинации (РПГА), реакция иммунофлюоресценции (РИФ), иммуноферментный аннализ (ИФА), реакция иммобилизации бледных трепонем (РИТ), иммуноблоттинг (Western blot);
в) специфические тесты для определения антител класса IgM к T.pallidum: 19S IgM-РИФ-абс., ИФА и иммуноблоттинг для определения IgM-антител к T. pallidum.
Для скрининговых (отборочных) обследований населения на сифилис следует использовать:
1) реакцию микропреципитации (РМП) или РПР/ВДРЛ в сочетании с РПГА;
2) ИФА на IgG или суммарные трепонемоспецифические иммуноглобулины;
3) РИФ-абс. или IgM-ИФА при подозрении на первичный сифилис.
В случае если какой-либо из скрининговых тестов окажется положительным, используют любой из специфических подтверждающих трепонемных тестов:
1) РПГА, ИФА, РИФабс (или другой трепонемный тест, например, РПГА, если ИФА используется как скрининговый метод; ИФА, если в ка-честве скринингового используется РПГА);
2) иммуноблоттинг на IgG к T.pallidum, если подозреваются ложно-положительные результаты РПГА или РИФ.
Для контроля эффективности лечения используют РМП, РПР или ВДРЛ в количественном варианте.
Как забирается и пересылается материал для серодиагностики сифилиса.
Кровь для исследования на РСК, РИФ и РИТ берут из локтевой вены натощак шприцем или одной иглой (самотёком). Шприц и игла должны быть после стерилизации промыты изотоническим раствором натрия хлорида (нельзя промывать водой, спиртом, кислотами, щелочами). В чистую сухую пробирку забирают 5–7 мл крови. Кровь для исследования экспресс-методом берут из пальца или из локтевой вены.
При необходимости для исследования в отдалённых лабораториях можно вместо крови пересылать сухие сыворотки. Для этого на следующий день после взятия крови сыворотку отделяют от сгустка. Затем набирают 1 мл сыворотки в шприц и выливают её в виде двух отдельных кружков на полоску писчей бумаги, вощаной бумаги или целлофана. На полоске бумаги с высушенной при комнатной температуре сывороткой надписываются фамилия, имя, отчество больного, возраст, дата взятия крови. Бумага свёртывается в виде аптечного пакетика для порошка. Пакетики вкладываются в конверт вместе с сопроводительным списком фамилий и указанием предполагаемого диагноза. Конверт немедленно отправляется почтой или нарочным в ближайшую серологическую лабораторию, занимающуюся серодиагностикой сифилиса. Срок годности сыворотки для южных окраин России не более 5 дней, для остальной части – 10 дней.
Препараты для диагностики и лечения сифилиса.
Специфическая профилактика и лечение не разработаны.
Неспецифическое лечении.
Раньше применялись соли тяжелых металлов: препараты висмута (биохинол, пентабисептол), производные мышьяка (сальварсан, неосальварсан) и йода (йодит натрия и калия).
На сегодняшний момент в основном применяют антибиотики пенициллинового ряда.
