
- •Ташкентский государственный стоматологический институт
- •ПЛАН ЗАНЯТИЯ
- •Онкологическая настороженность врача
- ••При уходе за полостью рта необходимо обращать внимание не только на состояние зубов
- ••Следует обращать особое внимание на предраковые состояния слизистой оболочки полости рта, губы и
- •ЛУЧЕВЫЕ ХЕЙЛИТЫ И СТОМАТИТЫ
- ••Клинические признаки поражения слизистой оболочки рта при лучевой терапии новообразований челюстно-лицевой области:
- ••Острая лучевая болезнь развивается после
- •Лучевой стоматит
- •Лучевой хейлит
- •ПАРАНЕОПЛАСТИЧЕСКИЕ ЗАБОЛЕВАНИЯ КОЖИ
- ••В клинической картине многих злокачественных новообразований нередко возникают синдромы, не связанные непосредственно с
- •БУЛЛЕЗНЫЙ ПЕМФИГОИД
- •Клиника типичных проявлений Буллезного Пемфигоида включает две фазы:
- •ДИАГНОСТИКА
- •Клинические проявления Буллезного Пемфигоида наблюдались при:
- •Рубцующийся пемфигоид
- •Слизистая рта.
- •ДЕРМАТОМИОЗИТ
- •Кожные изменения
- ••Злокачественные опухоли у больных с Дерматомиозитом наблюдаются в 5-7 раз чаще, а, по
- •Исползованная литература
ПАРАНЕОПЛАСТИЧЕСКИЕ ЗАБОЛЕВАНИЯ КОЖИ
•В клинической картине многих злокачественных новообразований нередко возникают синдромы, не связанные непосредственно с локализацией самой опухоли или ее метастазами. Это так называемые паранеопластические синдромы (ПС) — неспецифические неонкологические заболевания, возникающие под влиянием злокачественного процесса, но не вследствие прямого воздействия опухоли на ткани и органы, а в результате ее опосредованного влияния на обменные, биохимические и иммунные реакции, происходящие в организме. По данным различных авторов, ПС наблюдаются у 4–60 % больных злокачественными новообразованиями. Как правило, ПС возникают задолго или одновременно с развитием злокачественной опухоли, часто исчезают после удаления новообразования и появляются вновь при рецидивах и метастазах.
•Выдающийся французский онколог А. Денокс в 1964 г. дал следующее клиническое определение этому процессу: «Опухолевое заболевание является
обязательным условием для возникновения паранеопластического синдрома, но непосредственное присутствие опухолевых клеток не обязательно»
БУЛЛЕЗНЫЙ ПЕМФИГОИД
•Основным триггерным механизмом для возникновении буллезного пемфигоида являются лекарственные препараты: производные пенициллина, ибупрофена, эналаприла, фуросемида, нейролептиков, пеницилламина. Однако, стоит отметить, что установить связь между буллезным пемфигоидом и их приемом удается не всегда.
•Сегодня ведущей патогенетической теорией буллезного пемфигоида признана аутоиммунная. Она основывается на выработке антител класса IgG к трансмембранному антигену, ассоциированному с lamina lucida и гемидесмосомами базальных кератиноцитов (буллёзный пемфигоидный антиген). В связи с таким расположением иммуноглобулина пузырь локализуется субэпидермально
Клиника типичных проявлений Буллезного Пемфигоида включает две фазы:
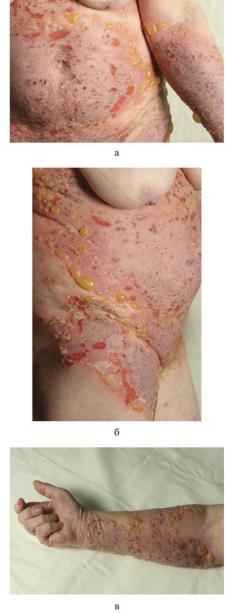
•Предпузырная (небуллезная) фаза. Кожные проявления БП могут быть полиморфны. В данной фазе заболевания признаки и симптомы часто неспецифичны — от умеренного и сильного зуда до появления экзематозных и/или уртикарных высыпаний, которые могут сохраняться в течение нескольких недель или месяцев. Эти неспецифичные кожные симптомы могут оставаться в качестве единственных признаков заболевания.
•Пузырная (буллезная) фаза характеризуется развитием пузырей на визуально здоровой или гиперемированной коже вместе с уртикарными или инфильтрированными узелками и бляшками. Эти пузыри напряженные, до 1—4 см в диаметре, содержат прозрачную серозную жидкость и могут сохраняться в течение нескольких дней, оставляя эрозированные или покрытые корками участки. Преимущественно поражаются сгибательные поверхности конечностей.
ДИАГНОСТИКА
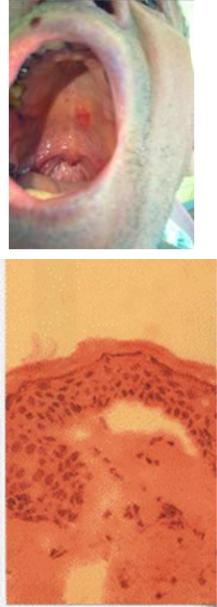
Диагностика буллезного пемфигоида основана на выявлении клинических признаков заболевания и обнаружении IgG антител к белкам компонентов базальной мембраны кожи [6]:
При гистологическом исследовании биоптата кожи со свежим пузырем выявляют субэпидермальную полость с поверхностным инфильтратом в дерме, состоящим из лимфоцитов, гистиоцитов и эозинофилов, что не всегда позволяет отличить буллезный пемфигоид от других заболеваний с субэпидермальным расположением пузыря (герпетиформный дерматит Дюринга, приобретенный буллезный эпидермолиз).
Для выявления IgG к белкам компонентам базальной мембраны кожи проводится
иммуногистохимическое исследование биоптата видимо непораженной кожи больного, при котором обнаруживают линейное отложение IgG и/или C3 компонента комплемента в области базальной мембраны. При необходимости дифференциальной диагностики с приобретенным буллезным эпидермолизом проводится дополнительное иммунофлюоресцентное исследование биоптата кожи, предварительно расщепленного выдерживанием в 1М растворе хлорида натрия в течение 1 суток. Это исследование позволяет выявить отложение IgG в верхней части (покрышке) полости, образовавшейся в зоне дермо-эпидермального соединения.
Клинические проявления Буллезного Пемфигоида наблюдались при:
•- В-клеточной лимфоме,
•карциноме почки,
•раке матки,
•толстой кишки [42];
•- меланоме, раке мочевого пузыря, легкого [3].
•E. Сozzani (2001) наблюдал 32 пациента с Буллезным пемфигоидом; у шести из них было выявлено онкозаболевание .
•А.А Каламкарян. с соавт. (1984) отмечают , что у больных Буллезным Пемфигоидом, выявили опухоли: - ЖКТ – в 95,2 % случаев; - гениталий – в 4,8 %.
Рубцующийся пемфигоид
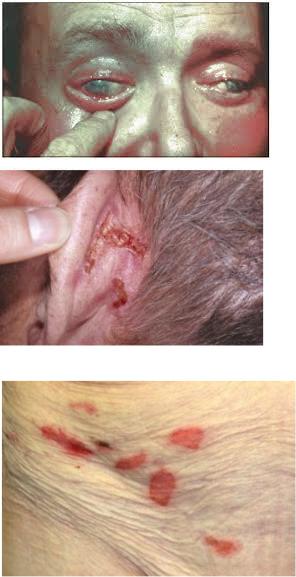
•Хроническое заболевание с образованием пузырей, которое приводит к рубцеванию и поражает преимущественно конъюнктивы и слизистые оболочки. Заболевание редкое, болеют чаще женщины (2:1), оно не имеет этнических взаимосвязей и проявляется обычно у лиц старше 60 лет.
•Этиопатогенез. Имеющиеся в настоящее врямя в распоряжении морфологические и иммунологические данные указывают на тесную взаимосвязь с буллезным пемфигоидом. В пользу этой версии свидетельствует и наличие пациентов, у которых имеет место генерализованные буллезные высыпания очень похожие на буллезный пемфигоид. Однако неизвестно, направлен ли иммунный ответ при рубцующемся пемфигоиде против одного антигена или против антигенного комплекса в базально-мембранной зоне, локализация, распределение и функция которого отличаются от антигена буллезного пемфигоида. Почему рубцующаяся атрофия возникает на слизистых неизвестно. Возможно эти антигены имеют в Lamina lucida особое функциональное значение для заживления эпидермальных ран.
•Клиника. У 90% предпочтительно поражаются конъюнктивы и слизистая оболочка рта, хотя заболевание может охватывать и слизистую носа, глотки, гениталий и анальной области. Кожные проявления имеют место у 25% пациентов.
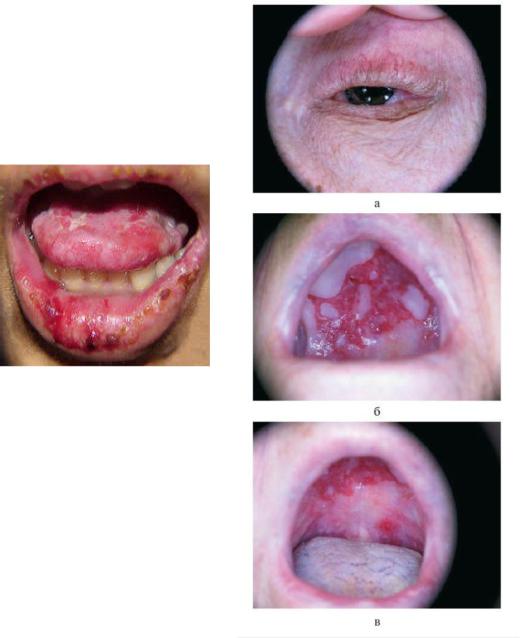
Слизистая рта.
•И здесь возникают рецидивирующие пузыри, которые быстро вскрываются и ведут к болезненным, оставляющим при заживании рубцы эрозиям. При локализации на уздечке языка рубцовое сморщивание приводит к ограничению подвижности языка, при локализации поражений на мягком небе, дугах миндалин и слизистой щек может возникнуть мукозогенный тризм с ограниченим возможности приема пищи.
•На других слизистых, например вульве, могут также образоваться похожие рубцовые адгезии, синехии или стенозы.
•В отличие от глаз и слизистой рта изменения на коже встречаются только у 25% пациентов и протекают легко. На одном или в нескольких местах на эритематозном основании образуются рецидивирующие и часто геморррагические пузыри, которые имеют прочную покрышку и заживают также с образованием атрофических, чаще всего гиперпигментированных рубцов. При локализации на волосистой части головы развивается рубцовая алопеция по типу псевдопелады Брока. Очень редко имеют место диссеминированные приступообразные высыпания пузырей, как при буллезном пемфигоиде.
ДЕРМАТОМИОЗИТ
•Дерматомиозит — тяжелое прогрессирующее системное заболевание соединительной ткани, скелетной и гладкой мускулатуры с нарушением её двигательной функции, кожных покровов в виде эритемы и отёка сосудов микроциркуляторного русла с поражением внутренних органов, нередко осложняющееся кальцинозом и гнойной инфекцией.
Кожные изменения
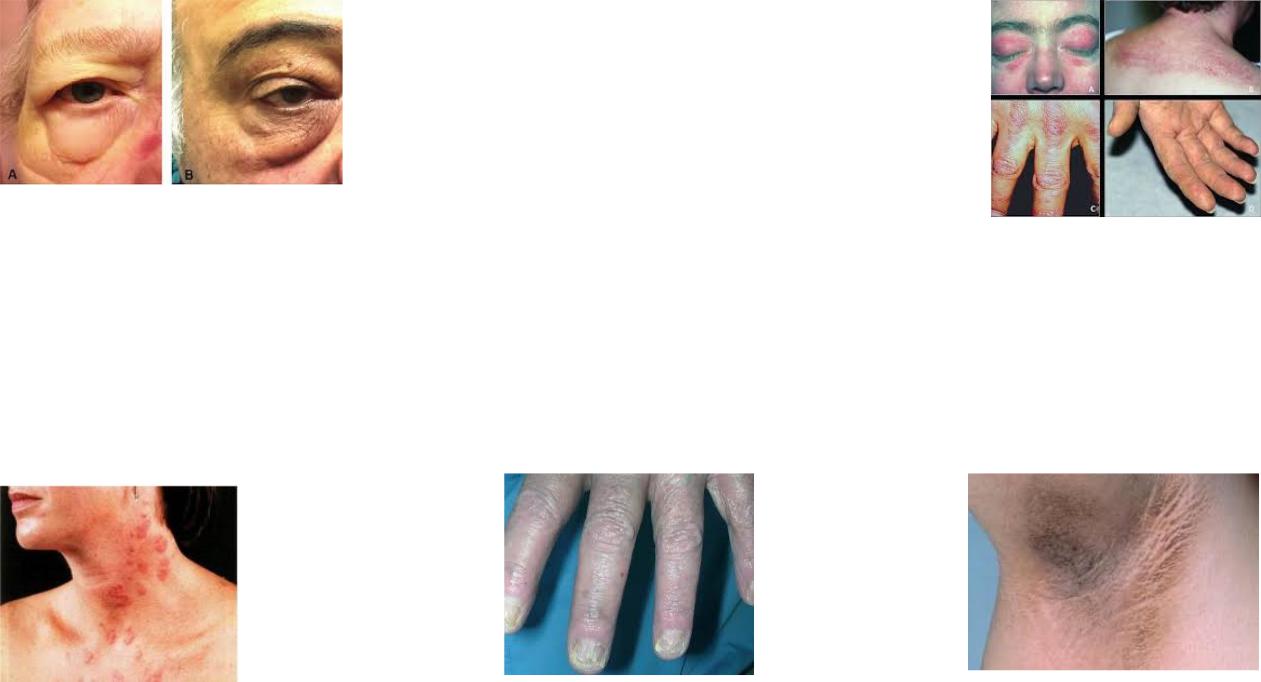
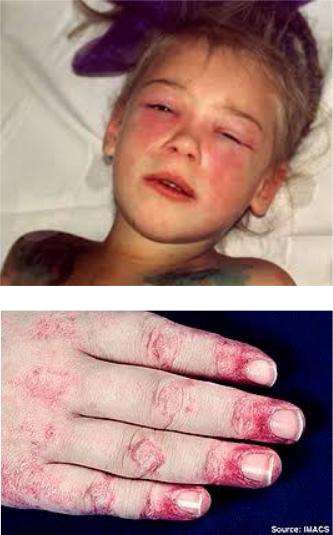
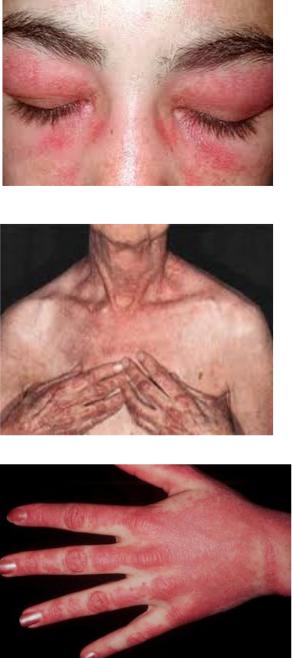
•Классическими кожными проявлениями являются симптом Готтрона и гелиотропная сыпь.
•Симптом Готтрона — появление красных и розовых, иногда шелушащихся узелков и бляшек на коже в области разгибательных поверхностей суставов (чаще межфаланговых, пястнофаланговых, локтевых и коленных). Иногда симптом Готтрона представлен только неярким покраснением, впоследствии полностью обратимым.
•Гелиотропная сыпь — представляет собой лиловые или красные кожные высыпания на верхних веках и пространстве между верхним веком и бровью (симптом «лиловых очков»), часто в сочетании с отёком вокруг глаз. Сыпь может располагаться также на лице, на груди
и шее (V-образная), на верхней части спины и верхних отделах рук (симптом «шали»), животе, ягодицах, бёдрах и голенях. Часто на коже у больных появляются изменения по типу ветки дерева (древовидное ливедо) бордово-синюшного цвета в области плечевого пояса и проксимальных отделов конечностей.
•Ранним признаком заболевания могут быть изменения ногтевого ложа, такие как покраснение околоногтевых валиков и разрастание кожи вокруг ногтевого ложа. Кожные проявления при ДМ чаще предшествуют поражению мышц в среднем несколько месяцев или даже лет. Изолированное поражение кожи в дебюте встречается чаще, чем поражение мышц и кожи одновременно.
