
Лекции / Kurs_lektsiy_po_patofiziologii_Ch_2_2018
.pdfгут функционировать как опсонины, т.е. способны обеспечивать прилипание антигенов к фагоциту: одна часть C3b связывается с белками
иполисахаридами на микробной поверхности, другая – взаимодействует с CR1 рецепторами фагоцитов, B-лимфоцитов и дендритных клеток для усиления фагоцитоза. Установлено, что фактор C3b не взаимодействует с клетками собственного организма, но обладает способностью взаимодействовать с микробными клетками. C3a и C5a компоненты увеличивают экспрессию C3b рецепторов на фагоцитах
иповышают их метаболическую активность.
4.Лизис грамотрицательных бактерий и клеток человека, име-
ющих чужеродные эпитопы. Установлено, что комплекс С5b6789n функционирует как мембран-атакующий комплекс, обеспечивающий формирование пор в клетках-мишенях с последующим разрушением грамотрицательных бактерий и собственных клеток организма, пораженных вирусом, а также опухолевых клеток и др.
5.Удаление вредных иммунных комплексов из организма. Факто-
ры C3b и (в меньшей степени) C4b помогают удалять вредные иммунные комплексы. Затем происходит уничтожение вредных иммунных комплексов фиксированными фагоцитами селезенки.
СРБ служит первой линией защиты, его действие направлено на связывание и деградацию экзогенных антигенов или продуктов деструкции собственных клеток. САА заполняет некротизированные ткани, формируя реактивный, транзиторный, поствоспалительный амилоид. Однако не у всех больных с высоким содержанием САА формируется амилоидоз. В сыворотке крови, возможно, существует фактор, вызывающий деградацию АА-фибрилл.
Исключительная чувствительность СРБ к стимулам ООФ, а также его способность к изменению в широких границах и легкость в измерении его содержания привели к тому, что концентрацию плазменного СРБ используют для точного мониторинга тяжести воспаления и эффективности лечения болезни. Напротив, некоторые заболевания (например, системная красная волчанка) ассоциируются с относительно низким содержанием плазменного СРБ.
Сывороточный амилоид А (САА) – коллективное название, данное семейству полиморфных белков, кодируемых множественными генами, обнаруженными у различных млекопитающих. Средняя молекулярная масса САА составляет 11 000–14 000. Индуктором синтеза САА служит ИЛ-1. В тканях определяют тканевой амилоидный протеин А (АА-протеин), его предшественники – САА. Функцио-
99
нально САА представляет собой небольшие аполипопротеины, быстро соединяющиеся при развитии ООФ с третьей фракцией липопротеидов высокой плотности. САА увеличивает связывание третьей фракции липопротеидов высокой плотности с макрофагами в процессе воспаления, одновременно уменьшая связывание этих липопротеидов с гепатоцитами. Предполагают, что САА может перестраивать третью фракцию липопротеидов высокой плотности и действовать как сигнал к переориентированию их от гепатоцитов к макрофагам, способным затем поглощать холестерин и липидные осколки в местах некроза. Избыток холестерина может, таким образом, перераспределяться для использования в тканях или экскретироваться ими. Другая предполагаемая защитная роль САА – ингибирование тром- бин-индуцированной активации тромбоцитов, а также ингибирование «кислородного взрыва» в нейтрофилах, что предотвращает повреждение тканей кислородными продуктами.
САА, так же как и САР, – типичный пример плазменных белков, полезных при кратковременном ООФ, но оказывающих нежелательное действие при хроническом воспалении. Вторичный (или реактивный) амилоидоз – редкое следствие различных хронических или повторных воспалительных болезней, например, лепры, туберкулеза, системной красной волчанки и ревматоидного артрита. Он характеризуется фатальным отложением нерастворимых белковых волокон в различных тканях, в том числе в селезенке, печени и почках. Вторичные амилоидные депозиты состоят в основном из амилоида А, образующегося, возможно, в процессе протеолиза из прекурсора САА.
Амилоид Р (АР), образующийся из САР, связывается с отложениями амилоида А и всеми другими формами амилоидных депозитов, включая присутствующие при болезни Альцгеймера. Также амилоид Р действует как ингибитор эластазы, что, возможно, играет позитивную роль в защите отложений амилоида от расщепления протеолитическими энзимами.
Синтез белков острой фазы контролируют медиаторы воспаления, некоторые из них специфически регулируют транскрипцию человеческих белков острой фазы. В ответе индивидуальных генов белков острой фазы отмечена значительная гетерогенность.
К воспалительным медиаторам, регулирующим синтез белков, кроме ФНОа, ИЛ-1, ИЛ-6 и ИЛ-11, относят ИФН-γ, LIF (фактор ингибирования лейкемии), OSM (онкостатин М), CNTF (цилиарный нейротрофический фактор), TGF-β (транформирующий фактор роста
100
β), а также глюкокортикоиды. Относительно недавно показано, что инсулин и акадаиковая кислота действуют как ингибиторы цитокиновой индукции некоторых белков острой фазы. Характерная особенность ООФ: ИЛ-1 и ФНОα стимулируют через ЦНС синтез глюкокортикоидов корой надпочечников, что в совокупности с действием ИЛ-1 и ФНОα приводит к синтезу белков острой фазы печенью.
2.9. Основные изменения в периферической крови при ответе острой фазы
Основные изменения в периферической крови при ООФ сопровождаются, в частности, ускорением СОЭ, развитием лейкоцитоза и лимфоцитоза.
Ускорение СОЭ сопровождается повышением содержания фибриногена и глобулинов в крови при одновременном снижении концентрации альбуминов. Это возможно при воспалительных, особенно гнойных, процессах, бактериальных инфекциях, ревматизме, лептоспирозе, опухолях с распадом ткани, диспротеинемиях. При вирусных инфекциях, туберкулезе, брюшном тифе и паратифе повышение СОЭ может запаздывать. СОЭ увеличивается как при обширных, так и при локальных воспалительных, инфекционных, ревматических и опухолевых процессах, сопровождающихся дис-протеинемиями.
Лейкоцитоз и его вид при ООФ зависит от вида и стадии основного заболевания. Чаще развивается выраженный нейтрофильный лейкоцитоз с регенеративным ядерным сдвигом лейкоцитарной формулы влево. Последний возникает при различных бактериальных инфекциях, ревматизме, скарлатине, пневмониях и др. Нейтрофильный лейкоцитоз выявляют и при многих неинфекционных процессах (в частности, при различных опухолях, особенно с метастазами в кости, интенсивных термических и механических травмах, интоксикациях, инфаркте миокарда, уремии, диабетической коме и др.), он сопровождается ядерным сдвигом лейкоцитарной формулы влево (регенеративным или регенеративно-дегенеративным). В лейкоцитах нередко обнаруживают различные токсические морфологические изменения (пикноз ядер, токсическую зернистость цитоплазмы, базофильные тельца Князькова-Деле и др.).
Следует отметить, что некоторые инфекции протекают с лейкопенией: брюшной тиф, паратиф, бруцеллез, лихорадка Денге, болезнь Фелти, туберкулез селезенки, гистоплазмоз, корь, краснуха, грипп.
101
Эозинофильный лейкоцитоз может развиваться при различных аллергических заболеваниях и реакциях (при трихинеллезе, эозинофильном легочном инфильтрате, фибропластическом париетальном эндокардите Леффлера, метастазирующей экзокринной аденоме поджелудочной железы, шистозомиазе).
Базофильный лейкоцитоз развивается при различных опухолях, особенно злокачественных, гемобластозах и др.
Моноцитарный лейкоцитоз отмечают при инфекционном мононуклеозе, возвратном тифе, болезни Калаазар, эозинофильной лихорадке, а также в некоторых стадиях септического эндокардита, оспы, эпидемического паротита, лимфогранулематоза.
Лимфоцитоз также зависит от вида и стадии основного заболевания. Он может быть связан с увеличением количества малых лимфоцитов, например при брюшном тифе (особенно в стадии выздоровления), бактериальной пневмонии, бруцеллезе и др. Лимфоцитоз обычно выявляют при различных хронических инфекциях: бактериальной инфекции, туберкулезе, сифилисе, ревматизме, герпетической инфекции, хламидиозе. Лимфоцитоз с увеличением средних и больших лимфоцитов с широкой базофильной цитоплазмой характерен для вирусных пневмоний и гепатитов.
КОНТРОЛЬНЫЕ ВОПРОСЫ
1.Перечислите и кратко охарактеризуйте основные теории воспаления.
2.Дайте определение понятия «воспаление».
3.Назовите и охарактеризуйте местные признаки воспаления, дайте классификацию воспаления и кратко охарактеризуйте его виды.
4.Перечислите основные процессы (компоненты) воспаления, и отметьте их значение для организма.
5.Дайте определение понятия «альтерация», назовите и охарактеризуйте основные виды альтерации.
6.Перечислите последовательность нарушений периферического крово- и лимфообращения в очаге воспаления.
7.Дайте определение понятия «экссудация» и назовите основные пути выхода экссудата в очаг воспаления.
8.7. Дайте определение понятий «эмиграция» лейкоцитов и назовите основные пути выхода разных лейкоцитов в очаг воспаления.
9.Каковы основные виды экссудатов и чем они принципиально отличаются от транссудатов?
102
10.Назовите и охарактеризуйте основные патогенетические факторы экссудации.
11.Назовите и охарактеризуйте основные стадии эмиграции лейкоцитов.
12.Дайте определение понятия «пролиферация», и отметьте механизмы пролиферации.
13.Назовите и охарактеризуйте клеточные, плазменные и промежуточные (лейкоцитарные) медиаторы.
14.Какова роль цитокинов и лейкокинов в развитии местных и системных изменений при воспалении?
15.Каково влияние воспаления на организм?
16.Назовите местные и общие приспособительные и разрушительные изменения при воспалении.
17.Каково влияние реактивности организма в развитии воспаления?
18.В чем проявляется защитно-приспособительное значение воспаления?
19.Перечислите и охарактеризуйте основные принципы профилактики и терапии воспаления.
20.Кто, когда и для обозначения каких изменений в организме впервые предложил термин «острая фаза»?
21.Что называется ООФ и каково его биологическое значение?
22.Дайте определение понятия «цитокины», какие клетки организма их синтезируют.
23.Какие клетки и ФАВ участвуют в формировании первичного и вторичного иммунного ответа?
24.Назовите основные биологические эффекты ООФ.
25.Какова роль фактора некроза опухолей альфа (ФНОα) в развитии ООФ?
26.Какова роль интерлейкина-1 (ИЛ-1) в развитии ООФ?
27.Какова роль интерлейкина-6 (ИЛ-6) в развитии ООФ?
28.Что следует понимать под термином «белки острой фазы»?
29.Назовите основные виды белков острой фазы и перечислите зависимые от них основные физиологические функции.
30.Какие основные изменения отмечаются в периферической крови при ООФ?
103
ЛЕКЦИЯ 11
ПАТОФИЗИОЛОГИЯ ЛИХОРАДКИ
На уровне целостного организма воспаление, как правило, сопровождается лейкоцитозом, активацией СОЭ, реакцией (ответом) острой фазы и развитием лихорадки.
1. ПОНЯТИЯ «ЛИХОРАДКА». ОТЛИЧИЕ ОТ ГИПЕРТЕРМИИ
Термин «лихорадка» (от лат. febris и греч. pyrexia, что означает жар, горячка, «лихая радость», средство очищения организма) – один из древнейших в медицине.
Лихорадка, как и воспаление, – типовой патологический процесс, часто встречающийся при различных заболеваниях (инфекционных, травматических, онкологических и др.), которые сопровождаются повреждением клеточно-тканевых структур организма и характеризуются повышением температуры тела. В древней медицине, вплоть до прошлого века, лихорадкой именовали отдельные нозологические формы с выраженным подъемом температуры тела (лихорадка Папатачи, Ку-лихорадка, желтая лихорадка и др.).
В современном понимании лихорадка – эволюционно сформированная типическая преимущественно защитно-приспособительная реакция высших гомойотермных животных и человека на пирогены, характеризующаяся повышением температуры тела вследствие временной активной перестройки аппарата теплорегуляции на более высокий уровень функционирования.
Повышение температуры тела характерно и для перегревания организма – гипертермии. Принципиальные отличия лихорадки от гипертермии представлены в табл. 4.
Гипертермия, в отличие от лихорадки, обычно вызывается не пирогенами, а повышением температуры окружающей среды, нарушением механизмов химической терморегуляции (повышением теплообразования), нарушением механизмов физической терморегуляции (ограничением теплоотдачи) или их сочетанием.
Развитие гипертермии ускоряется и усиливается при следую-
щих условиях: 1) высокая влажность воздуха; 2) низкая скорость движения воздуха; 3) длительное нахождение в герметично изолирующей одежде или помещении; 4) интенсивная и продолжительная фи-
104

зическая работа; 5) психоэмоциональный стресс; 6) употребление большого количества пищи (особенно белковой); 7) нарушения центрального, регионарного и микроциркуляторного крово- и лимфообращения; 8) различные виды дизрегуляционной патологии и т.д.
Таблица 4 Отличия лихорадки от перегревания организма
Отличительные |
Лихорадка |
Перегревание организма |
|||||
признаки |
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
Повышение температуры |
||
|
|
|
|
|
окружающей среды или |
||
|
|
|
|
|
действие |
химических |
|
|
|
|
|
|
веществ |
|
|
Этиология |
|
Пирогены |
|
(токсинов, ядов), вызы- |
|||
|
|
|
|
|
вающих в организме эф- |
||
|
|
|
|
|
фект разобщения |
окис- |
|
|
|
|
|
|
лительного |
фосфорили- |
|
|
|
|
|
|
рования |
|
|
|
|
|
|
|
|||
|
|
Активная перестройка |
Нарушение |
(поврежде- |
|||
Патогенез |
|
аппарата |
теплорегу- |
ние) аппарата теплорегу- |
|||
|
|
ляции |
|
|
ляции |
|
|
|
|
|
|
|
|
|
|
Изменения |
в |
Зависят |
от |
стадии |
Относительно постоянны |
||
организме |
|
развития |
|
|
|||
|
|
|
|
|
|
||
|
|
|
|
|
|
||
Биологическое |
|
Обычно |
положитель- |
Отрицательное, |
повре- |
||
значение |
|
ное, |
|
защитно- |
ждающее |
|
|
|
|
приспособительное |
|
|
|
||
|
|
|
|
|
|
||
Развитие в |
|
У высших |
гомойо- |
У всех организмов |
|
||
филогенезе |
|
термных организмов |
|
|
|
||
|
|
|
|
|
|
||
Развитие в |
|
К концу первого года |
|
|
|
||
онтогенезе |
|
жизни (по мере созре- |
В любом возрасте |
|
|||
у человека |
|
вания ЦНС) |
|
|
|
|
|
|
|
|
|
|
|
|
|
При гипертермии даже незначительное (на десятые доли градуса, а, тем более, на 1-3 градуса) повышение температуры тела (яд-
105
ра), несмотря на активизацию процессов теплоотдачи и снижение процессов теплообразования, сопровождается развитием следующих нарушений: 1) состояния субъективного и объективного дискомфорта, значительно более выраженного, чем при лихорадке; 2) поведения, работоспособности, жизнедеятельности; 3) функционирования регуляторных, исполнительных и метаболических систем; 4) развития дегидратации организма, сгущения крови, расстройств микроциркуляции, различных видов обмена веществ, развитием гипоксии, ацидоза и других нарушений.
2. ЭТИОЛОГИЯ ЛИХОРАДКИ
Лихорадку вызывают пирогены (от греч. pyrоs, pyretos – огонь, жар; genesis – происхождение), их действие усиливается при неблагоприятных внешних и внутренних условиях. По происхождению различают экзогенные и эндогенные пирогены.
Экзогенные пирогены (первичные) представлены липополи-
сахаридами (ЛПС), а также белками и различными белковолипидными и белково-углеводными комплексами различных микроорганизмов (вирусов, микоплазм, риккетсий, бактерий, грибов, простейших и др.).
Липополисахаридные мембранные комплексы и, прежде всего,
липоид А, входящие в состав оболочек микроорганизмов (особенно грамотрицательных бактерий), обладают наибольшей пирогенной активностью. Они вызывают лихорадку у человека в дозе 1 мкг/кг. У кроликов, более чувствительных к ЛПС, последние даже в дозе 0,01– 0,001 мкг/кг способны вызвать лихорадку. Общеизвестно, что ЛПС термостабильны, не обладают специфической токсичностью и антигенностью. При многократном применении ЛПС развивается толерантность. Их пирогенная активность, как правило, не зависит от патогенности микроорганизмов. Из ЛПС оболочек микроорганизмов получают стандартные пирогенные препараты (пирогенал, пирексаль, пиромен и др.).
Белки микроорганизмов также обладают пирогенной активностью, но в значительно (в 1 000 раз) меньшей степени по сравнению с ЛПС.
Пирогены неинфекционной (немикробной) природы (чужеродные белки, их комплексы, органические и другие вещества, способные вызвать воспаление) также обладают определенной пирогенной активностью.
106
Экзогенные пирогены проявляют свою пирогенную активность через образование в организме эндогенных пирогенов (первичных и вторичных).
Первичные эндопирогены образуются в организме под влиянием разнообразных патогенных факторов, способных вызвать повреждение клеточно-тканевых структур, образование продуктов распада клеток, развитие воспаления, аллергию, реакцию иммунной системы и системы фагоцитов (макро- и микрофагов).
Вторичные эндопирогены образуются, главным образом активированными моноцитами (как циркулирующими, так и фиксированными), тканевыми макрофагами, а также нейтрофильными гранулоцитами, клетками-киллерами (NK-клетками), Т- и В-лимфоцитами.
К эндопирогенам относят высоко активный ИЛ-1, ИЛ-6, а также менее активные ИЛ-3, ИНФ-γ, ФНОα, катионные белки, колониестимулирующие факторы. Они вызывают развитие лихорадочной реакции в дозе 1 нг/кг массы тела.
Вторичные эндопирогены термолабильны, нетоксичны, не обладают антигенными свойствами. Они не только вызывают, но и поддерживают лихорадку. Кроме того, они обладают антитоксическим, антибактериальным и антивирусным действием.
Можно утверждать, что любая лихорадка в конечном итоге всегда реализуется с участием вторичных эндопирогенов.
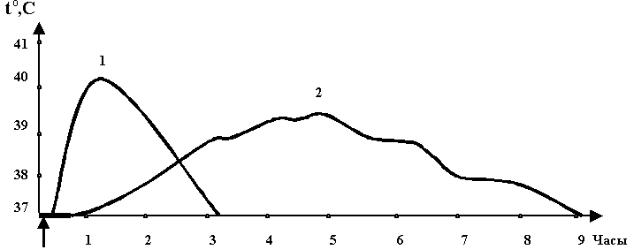
Рис. 5. Характер температурных кривых при введении кролику интерлейкина-1 (1) и липополисахаридного комплекса (2)
(стрелкой обозначено введение пирогенов)
107
Следует отметить, что кривые температуры тела при введении в
организм экзо- и эндопирогенов отчетливо различаются. Это можно проиллюстрировать в опыте на кролике (рис. 5). Так, после внутривенного введения ИЛ-1 в дозе 100 нг/кг температурная кривая имеет монофазный дозозависимый характер при минимальном латентном периоде, в то время как после введения экзогенного пирогена (например, очищенного липополисахаридного комплекса пирогенала в дозе 1 мкг/кг) подъем температуры тела происходит после выраженного латентного периода, температурная кривая не имеет строгой монофазности, повышенная температура тела держится несколько часов.
3. ЭВОЛЮЦИЯ ЛИХОРАДОЧНОЙ РЕАКЦИИ
Если проследить развитие лихорадки у животных и человека в процессе эволюции, то можно обнаружить, что в процессе фило- и онтогенеза лихорадочная реакция постепенно развивается и совершенствуется.
Становление лихорадочной реакции в процессе филогенеза
(т.е. в процессе перехода животных от менее организованных к более сложно организованным) доказывается тем, что у низших животных (с несовершенной регуляцией теплообмена) способность лихорадить меньше, чем у высокоорганизованных животных (с более совершенной терморегуляцией).
У низших животных лихорадочная реакция зависит от температуры окружающей среды. У высших эта реакция развивается даже при значительных колебаниях температуры внешней среды. Чувствительность к дозам пирогенов возрастает по мере развития и совершенствования нервной системы, достигающего максимума у человека.
Становление лихорадочной реакции в процессе онтогенеза
определяется, прежде всего, тем, что эта реакция зависит от степени созревания, развития нервной системы в процессе онтогенеза. Это можно подтвердить тем, что большинство животных рождаются с недоразвитой нервной системой. Такие животные начинают реагировать на введение пирогенов типичной лихорадочной реакцией, когда созревают нервные (особенно гипоталамические) центры. Так, у котенка и крольчонка она развивается к концу первого месяца, у щенка
– на 2-м месяце жизни.
108
