
Балистика / Боевая хирургическая травма
.pdfпервой), занимающая всю фазу сжатия; в этой стадии действует динамический напор вол- ны на всю поверхность от центра взрыва.
Врезультате воздействия на человека ударной волны возникают повреждения следующих типов: 1) от непосредственного воздействия ударной волны; 2) от действия на человека предметов окружающей среды и 3) от ударов тела человека об окружающие предметы.
Меньшее значение в механизме минно-взрывного ранения имеют повреждения осколками боеприпаса, образующимися в результате его дробления. Основная масса осколков имеет массу от 3,5 до 8 г, а начальную скорость — от 50 до 400 м/с. Неправильная форма осколков способствует быстрой утрате ими кинетической энергии. Поэтому клиническое значение имеют ранения, сопровождающиеся повреждением полостей, кровеносных сосудов и жизненно важных органов.
Термическое воздействие взрывных боеприпасов проявляется ограниченными по площади ожогами, локализующимися, как правило, в зоне взрыва. Большое клиническое значение имеют ожоги лица и верхних дыхательных путей.
Воздействие токсических продуктов взрыва реализуется в закрытых помещениях,
технике и других замкнутых пространствах, а клиническими провлениями его являются отравления окисью углерода, реже — окисью азота и другими га-зами.
Врезультате воздействия на человека факторов взрыва взрывных устройств в его организме возникает целый ряд разнообразных по механизму повреждений, составляющих суть минно-взрывного ранения. Минно-взрывные ранения в большинстве случаев являются множественными и сочетан-ным,и по локализации и комбинированными по механогенезу.
Патогномоничным признаком минно-взрывного ранения является вз(рывное разрушение наружных частей тела либо разрушение или отрыв сегмента (ов) конечности (ей) при соприкосновении с взрьшным устройством.
Разрушение — полная либо частичная утрата жизнеспособности тканевых массивов, не подлежащая восстановлению в конкретных условиях. Применительно к сегментам конеч- ности — полное прекращение магистрального кровотока, перелом костей и повреждение мягких тканей более чем на 1/2 окружности.
Неполный отрыв — разрушение сегмента конечности, при котором сохранилось соединение дистального и проксимального отделов кожным либо кожно-мышечным лоскутом.
Отрыв — полное отчленение сегмента конечности.
Морфологические изменения в зоне действия ударной волны соответствуют общим закономерностям огнестрельной раны и характеризуются тремя зонами.
Первая — зона разрушения или отрыва — образуется в результате бризантного действия ударной волны на поражаемый участок тела. Она представляет собой больших размеров зияющую рану (например, ягодичной области) либо участок разрушения или полного отчленения сегмента (ов) конечности (ей). Протяженность первой зоны — от 5 до 35 см, а морфологическим субстратом являются разнообразной формы кожные лоскуты, массивы поврежденных мышц, оголенные кости, сосуды, сухожилия. Для этой зоны характерно обильное загрязнение тканей, закопчение и ожог.
Вторая — зона первичного некроза — образуется в результате бризантного действия ударной волны, действия высокой температуры, пламени, раскаленных газов. Это ткани, прилежащие к первой зоне и полностью утратившие жизнеспособность. Морфологически вторая зона характеризуется очаговыми кровоизлияниями, распространяющимися прокси- мально на значительном протяжении по паравазальным, па-раневральным, межмышечным и околофасциальным пространствам; сплошными и очаговыми некрозами подкожной жировой клетчатки, мышц, сухожилий, костей; многоосколь-чатыми переломами либо скелетированием кости на значительном протяжении; тромбозом магистральных сосудов; ожогом мягких тканей и кости. Протяженность зоны сплошного некроза составляет от 3
11
до 6 см, очагового — 5—15 см в проксимальном направлении. Нежизнеспособные ткани должны быть полностью удалены во время хирургической обработки раны.
Третья — зона вторичного некроза — образуется в результате как бризантного, так и фугасного действия ударной волны. Она имеет мозаичный характер по выраженности изменений, их характеру и протяженности. Макроскопически третья зона характеризуется паравазальными, параневраль-ными, межмышечными
кровоизлияниями, участками с пониженной кровоточивостью и яркостью тканей; микроскопически — различными видами нарушений микроциркуляции, деструкцией клеток и внутриклеточных элементов. Поскольку вторичный некроз — процесс динамический, основной задачей лечения является создание в ране благоприятных условий для жизнедеятельности клеток и восстановления микроциркуляции.
Как и при огнестрельных ранениях, в ответ на минно-взрывное ранение организм мобилизует общие и местные защитные реакции, которые по характеру и фазности однотипны для огнестрельной травмы и отличаются лишь интенсивностью. В то же время раневой процесс при минно-взрывных ранениях имеет ряд особенностей. Их обусловливают следующие факторы ранения.
1.Острая массивная кровопотеря, возникающая как в результате наружного
кровотечения при отрывах конечностей и внутреннего кровотечения при проникающих ранениях полостей, так и вследствие выключения из кровотока разрушенных либо оторванных сегментов конечностей. Объем крово-потери при минно-взрывных ранениях у
35% раненых составляет 1,0—1,5 м, у 50% — 1,5—2,0 л и у 15% — более 2,0 л.
2.Ушибы сердца в результате фугасного действия взрывного боеприпаса либо вследствие воздействия окружающих предметов. Ушибы сердца возникают в 17% случаев и харак- теризуются морфологически очаговыми кровоизлияниями в миокарде и эпикарде,
очаговыми нарушениями кровообращения с последующим формированием очагов
некроза и дистрофических нарушений. Клиническими проявлениями ушиба сердца являются: тахикардия, лабильность артериального давления с тенденцией к гипотонии и рефрактерность его к инфузионно-трансфузионной терапии, аритмия пульса. Электрокардиографические признаки ушиба сердца: появление экстрасистол, нарушение внутрижелудочковой проводимости (по типу блокад), инверсия зубца Т или смещение сег- мента 5 — Т выше изолинии. В соответствии с ЭКГ изменениями выделяются инфарктоподобная и стенокардическая формы. Ушибы сердца значительно утяжеляют течение раневого процесса при минно-взрывных ранениях и в лечебно-тактическом
плане являются показанием к уменьшению объема инфузионно-трансфузионной терапии |
|
либо проведениюее через аорту, к назначению интенсивной кардиотропной терапии и |
|
отсрочке оперативных вмешательств на конечностях. |
|
3. Ушибы легких. |
Механизм возникновения их аналогичен ушибам сердца. Ушибы |
легких сопровождают минно-взрывные ранения в 18% случаев. Макроскопически они ха- |
|
рактеризуются разрывами висцеральной плевры и легочной ткани, очаговыми |
|
кровоизлияниями, |
краевыми ателектазами; микроскопически — интерстициальным |
отеком, |
участками ателектазов, тромбозом легочных капилляров и множественными |
||
микрокровоизлияниями. Клиническими проявлениями ушиба |
легких |
являются: |
|
одышка, цианоз, реже — кашель, кровохарканье; рентгенологическими — усиление легочного рисунка, снижение пневматизации легочной ткани. Ушибы легких также
утяжеляют течение раневого процесса и являются показанием к ограничению инфузионно-трансфузион-ной терапии либо ее осуществлению в аорту через бедренную артерию, а также проведению ее с отрицательным водным балансом за счет применения салуретиков, осмотических и онкотических диуретиков.
4. Сочетанный характер ранения, как за счет фугасного действия ударной волны, так и за
счет воздействия окружающих предметов и многочисленных осколков первичного и вторичного происхождения.
12
Наиболее часто (72%) при минно-взрывных ранениях повреждается голова. В большинстве случаев повреждения соответствуют нетяжелым черепно-мозговым травмам и ранениям. В то же время у 29% отмечаются ушибы головного мозга, у 5% — ранения лица и глаз, у 7% — проникающие осколочные ранения, а в 3,5% случаев развивается сдавление головного мозга.
В49% при минно-взрывных ранениях повреждается грудь. Помимо ушибов легких и сердца у половины раненых выявляются переломы ребер, а у 9% — проникающие ране- ния груди. В 40% случаев повреждения груди сопровождаются гемо- либо пневмотораксом.
Повреждения живота встречаются у 10% раненых с мин-но-взрывными ранениями. Закрытые повреждения (42%) проявляются преимущественно повреждением паренхиматозных органов (печень, селезенка, почки), а при осколочных ранениях чаще повреждаются полые органы.
В26% случаев отрывы сегментов конечностей сопровож-
даются открытыми или закрытыми переломами костей верхних и нижних конечностей, в 7% случаев — проникающими осколочными ранениями суставов.
Сочетанный характер минно-взрывного ранения в большинстве случаев определяет всю лечебную тактику по принципу лечения сочетанных травм: активная ранняя хирурги- ческая диагностика повреждений различных областей тела, раннее устранение жизнеугрожающих последствий травмы, восстановление жизненно важных функций,
рациональная последовательность выполнения оперативных вмешательств на различных областях тела.
5.Ранний травматический эндотоксикоз, источником которого является разрушенная часть тела. Эндотоксикоз развивается в результате одновременного поступления в крово- ток продуктов распада тканей, ферментов, биологически активных веществ, сгустков крови, крупнодисперсного жира и т. п. Проходя через легочные капилляры, они воздействуют на альвеолярную мембрану, способствуя развитию респираторного дистресс-синдрома взрослых, жировой эмболии. Развитию этих процессов способствуют кровопотеря, ушиб сердца и ушиб легких. В тактическом отношении большое значение имеют раннее выявление эндотоксикоза, устранение его источника и предупреждение развития тяжелых легочных и системных осложнений.
6.Комбинированный характер воздействия поражающих факторов взрыва. При минно-
взрывных ранениях разрушения участков тела либо отрывы сегментов конечностей сочетаются с различными по механогенезу повреждениями (открытые и закрытые травмы, осколочные ранения), термическим (ожоги) и химическим (отравления угарным газом,
окисью азота и т. п.) поражениями. В тактическом отношении большое значение имеют ожоги лица и верхних дыхательных путей, поскольку сопровождаются острой дыхательной недостаточностью; роль отравлений значительно возрастает при взрывах в замкнутых пространствах.
Множественные очаги повреждений, острая кровопотеря, ушиб сердца и легких, ранний травматический эндотоксикоз являются основными патогенетическими факторами минно- взрывного ранения. Взаимодействуя между собой, они усугубляют друг друга и формируют порочные патологическиекруги, составляющие суть патогенеза минно- взрывного ранения. Поэтому основная цель лечения минно-взрывных ранений — своевременное устранение патологических факторов и их причин, а также превентивное воздействие на те звенья патогенеза, которые участвуют в формировании порочных кругов.
ВЗРЫВНЫЕ ТРАВМЫ
Взрывными травмами называются открытые или закрытые травмы, возникающие в
результате метательного действия взрывного боеприпаса и воздействия на человеческое тело окружающих предметов на открытой местности либо в замкнутом пространстве.
13
При заброневом действии взрывных боеприпасов характер и тяжесть поражения зависят от факта повреждения бортов или днища бронетехники. При пробитии брони на человека воздействуют следующие поражающие факторы.
1.Воздушная ударная волна.
2.Осколки боеприпасов и вторичные снаряды, образующиеся при разрушении брони.
3.Высокоскоростные и высокотемпературные газовые потоки и частицы расплавленного металла.
4.Пламя.
5.Токсические продукты взрыва и горения. Воздействие ударной волны воспринимается
человеческим телом как ударное ускорение. В зависимости от механогенеза взрывной травмы и
плотности тканей в человеческом теле выделяются четыре части, реагирующие на ударное ускорение независимо друг от друга: дорсальная (голова, шея, позвоночник); торакальная (сердце, легкие, грудная стенка); абдоминальная (печень, желудок, кишечник); конечности.
Биомеханические реакции тела человека на воздействие ударных ускорений бывают двух типов:
внутрисистемная деформация тела в виде распространяющихся в гетерогенной среде механических колебаний комплексов органов и их частей;
смещение тела и его части относительно опоры с возможным вторичным соударением с преградой (ами).
Импульс ударного ускорения, воздействуя на рецепторный аппарат органов и тканей, приводит к интенсивному афферентному воздействию на центральную нервную систему, вызывает сокращение скелетной и гладкой мускулатуры, деформации и смещения внутренних органов, сосудов с циркулирующей кровью. Наиболее уязвимыми к ударным ускорениям являются внутренние органы со слабой фиксацией: сначала сердце, затем — легкие, органы брюшной полости. Поскольку скорость распространения волн деформации по плотным тканям и органам наиболее высока, биомеханические эффекты ударных
ускорений прежде всего и наиболее вероятно реализуются в опорных структурах и органах, тесно с ними связанных: головном и спинном мозге, а также в кровеносных сосудах.
В целом взрывная травма, возникающая при пробитии брони, по характеру является множественной и сочетанной. Наиболее часто повреждаются кости конечностей, позвоночник, головной мозг, сердце, легкие, кровеносные сосуды и органы брюшной полости. Важным компонентом взрывной травмы в бронетехнике являются ожоги и отравления газами. В таких случаях взрывная травма является комбинированным поражением. При сочетании механических повреждений с осколочными ранениями следует говорить о комбинированной травме.
При непробитии брони ведущим поражающим фактором являются ударные ускорения опоры (днища, сиденья) и стенок бронетехники. Кинетическая энергия взрыва расходуется не только на разрушение преград, но также на их деформацию и перемещения. На членов экипажа в этих случаях действуют остаточная энергия, передающаяся за счет сотрясения и колебания преград, а также генерированная воздушная ударная волна, многократно отраженная от стенок, и шумы высокой интенсивности, наносящие баротравмы органу слуха. Повреждения вторичными снарядами возникают редко.
Следовательно, взрывная травма при непробитии брони представляет собой сочетанные механоакустические травмы. При этом механический компонент проявляется переломами нижних конечностей, черепно-мозговой травмой, ушибами сердца, легких, органов брюшной полости и их сочетанием.
14
ОРГАНИЗАЦИЯ МЕДИЦИНСКОЙ ПОМОЩИ И ЛЕЧЕНИЕ ПРИ БОЕВОЙ ХИРУРГИЧЕСКОЙ ТРАВМЕ
В условиях оказания медицинской помощи раненым с огнестрельными и минно- взрывными ранениями важным методом лечения является хирургическая обработка раны. Чем раньше выполнена хирургическая обработка, тем лучше исход лечения. В условиях
ведения боевых действий сроки выполнения хирургической обработки ран вынужденно затягиваются, что связано с тактической обстановкой и особенностями эвакуации раненых. Поэтому в военно-полевых условиях основное значение приобретают профилактические мероприятия, объединяемые по значимости в три группы.
Первая—-устранение жизнеугрожающих последствий травм (остановка кровотечения, устранение асфиксии, тампонады сердца, напряженного и открытого пневмоторакса, возмещение объема циркулирующей жидкости) и восстановление жизненно важных функций.
Вторая — предупреждение развития травматического шока и других нарушений жизненно важных функций в процессе эвакуации.
Третья — предупреждение развития раневой инфекции.
Эти мероприятия последовательно выполняются на всех этапах медицинской эвакуации и наращиваются по мере продвижения (раненых в тыл.
ПЕРВАЯ ПОМОЩЬ
Первая помощь выключает следующие мероприятия:
устранение асфиксии при ранениях, травмах или ожогах головы (открывание рта роторасширителем, выведение языка языкодержателем, очистка полости рта и глотки салфеткой, введение воздуховода и поворот раненого на бок для эвакуации); остановку наружного кровотечения из раны (при профуз-ных артериальных
кровотечениях накладывается жгут, при умеренных венозных либо капиллярных — давящая повязка из индивидуального перевязочного пакета); устранение открытого пневмоторакса (закрытие раны
груди стерильной салфеткой из индивидуального первязочного пакета и прорезиненной оболочкой пакета поверх салфетки); закрытие ран всех локализаций асептической повязкой (одна подушечка индивидуального
перевязочного пакета накладывается на входное, другая — на выходное отверстие ра- невого канала, после чего они фиксируются бинтом этого же пакета); транспортную иммобилизацию конечностей при переломах костей, ранениях суставов,
повреждениях магистральных сосудов, ожогах, отморожениях и обширных повреждениях мягких тканей (верхняя конечность фиксируется к туловищу ремнем, бинтом либо гимнастеркой, нижняя — фиксируется к здоровой конечности); обезболивание (внутримышечное введение всей дозы анальгетика, находящегося в шприц-тюбике аптечки индивидуальной).
ДОВРАЧЕБНАЯ МЕДИЦИНСКАЯ ПОМОЩЬ
Доврачебная медицинская помощь включает следующие мероприятия:
устранение асфиксии при ранениях, травмах или ожогах головы (открывание рта роторасширителем, выведение языка языкодержателем, очистка полости рта и глотки салфеткой, введение воздуховода и поворот раненого на бок для эвакуации); остановку наружного кровотечения из раны (подбинтовы-вание промокших от крови
повязок, наложение жгута при продолжающемся наружном кровотечении,
перекладывание неправильно наложенных жгутов и замена подручных средств остановки кровотечения на табельные жгуты);
пункцию периферической вены и налаживание системы для внутривенного введения кровезамещающих жидкостей в процессе эвакуации при острой кровопотере и шоке (полиэтиленовый контейнер с кровезаменителем кладется под спину раненого, игла фиксируется пластырем);
15
транспортную иммобилизацию конечностей лестничными шинами при переломах костей, ранениях суставов, повреждениях магистральных сосудов, ожогах, отморожениях, об- ширных повреждениях мягких тканей, отрывах и разрушениях конечностей;подбинтовывание или наложение асептических повязок на раны; обезболивание (внутримышечное 'Введение анальгетика); обогрев, питье (при отсутствии ранения живота).
ПЕРВАЯ ВРАЧЕБНАЯ ПОМОЩЬ
Первая врачебная помощь включает следующие мероприятия:
устранение асфиксии при ранениях, травмах головы и шеи, ожогах лица (в дополнение к вышеперечисленному — инту-бания трахеи, трахеостомия), коникотомия, устранение острой дыхательной недостаточности путем подачи кислорода через маску, ваго- оимпатической новокаиновой блокады при повреждениях органов груди, сегментарной параве,ртебральной новокаиновой блокады при множественных переломах ребер; при неэффективности этих мероприятий—интубация трахеи и искусственная вентиляция легких;
устранение напряженного пневмоторакса путем пункции или дренирования плевральной полости во II межреберье по срединно-ключичной линии;
устранение открытого пневмоторакса путем герметизации плевральной полости с помощью специального табельного устройства либо пятислойной повязки С. И. Банайтиса; остановку наружного кровотечения, а при остановленном — контроль жгута с целью
снятия жгутов, наложенных без показаний; остановки кровотечения прошиванием, пере- вязкой сосуда в ране, тугой тампонадой рамы; временной рециркуляции конечности при необходимости повторного наложения жгута;
восполнение кровопотери путем капельного либо струйного внутривенного введения кровезамещающих растворов в перевязочной (800—1200 мл) одновременно с выполнением других мероприятий, а также подключение контейнера с кро- везамещающим раствором для последующей инфузии в процессе эвакуации; капиллярную пункцию мочевого пузыря при повреждениях уретры; новокаиновые блокады (проводниковые, футлярные, в об-
ласть перелома) и транспортная иммобилизация конечностей табельными средствами при переломах костей, ранениях суставов, повреждениях магистральных сосудов и нервов, об- ширных повреждениях мягких тканей;
ампутацию сегментов конечностей при их неполных отрывах и разрушениях с последующей транспортной иммобилизацией; снятие повязки, туалет, дегазацию кожи и раны 5% раствором хлорамина либо
дезактивацию кожи и раны, промывание раны растворами антисептиков, паравульнарное введение антибиотиков, введение антисептиков в рану, наложение новой асептической повязки на раны, зараженные ОВ либо РВ, а также на раны, обильно загрязненные землей либо сопровождающиеся обширным повреждением мягких тканей (в последнем случае без дегазации и дезактивации); внутримышечное введение антибиотиков (пенициллин 500000 ЕД при обычных ранениях и 1000000 ЕД при обширных ранах);
подкожное введение столбнячного анатоксина (0,5 мл однократно); внутримышечное введение анальгетиков.
КВАЛИФИЦИРОВАННАЯ МЕДИЦИНСКАЯ ПОМОЩЬ
Показания к оказанию раненым квалифицированной медицинской помощи определяются в процессе медицинской сортировки в сортировочно-эвакуационных отделениях. Мак-
симальная объективность медицинской сортировки при массовом поступлении раненых достигается с помощью диагностического алгоритма, реализованного в сортировочной шкале «ВПХ-Сорт» (табл. 3).
16
После балльной оценки указанных 5 симптомов баллы суммируются и на основе суммарного балла выносится сортировочное заключение.
При значении суммарного балла — 5 — раненый подлежит эвакуации после подготовки в сортировочно-эвакуационном отделении.
При значении суммарного балла от 9 до 21 раненому показано оказание
квалифицированной хирургической или реаниматологической
помощи.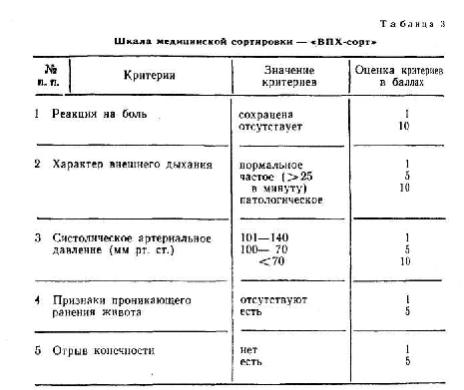 При значении суммарного балла от 22 до 26 раненому показана интенсивная терапия по
При значении суммарного балла от 22 до 26 раненому показана интенсивная терапия по
восстановлению жизненно важных функций с расчетом суммарного балла через каждые 0,5 ч: при положительной динамике выполняются все мероприятия квалифицированной хирургической и реаниматологической помощи, при отрицательной — раненому осуществляется симптоматическая терапия.
При значении суммарного балла 27 и более — раненый нуждается в симптоматической терапии в силу крайней степени тяжести состояния.
Квалифицированная медицинская помощь раненым и пораженным с боевой хирургической травмой решает три основные задачи.
Первая задача — восстановление жизненно важных функций, то есть спасение жизни раненых.
Для реализации этой задачи выполняются неотложные хирургические вмешательства (операции по жизненным показаниям) и проводится полный комплекс мероприятий ин- тенсивной терапии.
Неотложные хирургические вмешательства выполняются при::
ранениях и травмах головы и шеи, сопровождающихся асфиксией (трахеостомия) либо наружным кровотечением (остановка наружного кровотечения); первичная хирургическая обработка раны головного мозга не проводится;
ранениях и травмах груди, сопровождающихся тампонадой сердца (торакотомия — перикардиотомия, ушивание раны сердца); продолжающимся внутриплевральным кровотечением (торакотомия — остановка кровотечения из сосудов грудной стенки или средостения; при кровотечении из раны легкого — хирургическая обработка, остановка кровотечения и ушивание раны легкого); большим и средним гемотораксом (дренирование плевральной полости плотной силиконовой либо полихлорвиниловой
17
трубкой диаметром 10 мм в в VII межреберье по средней подмышечной линии и реинфу- зия крови); напряженным пневмотораксом (дренирование плевральной полости плотной силиконовой или полихлорвиниловой трубкой диаметром 5—6 мм во II межреберье по сре-динно-ключичной линии); открытым пневмотораксом (хирургическая обработка раны грудной стенки, дренирование плевральной полости во II и VII межреберьях, промывание плевральной полости растворами антисептиков через дренажи, первичное ушивание раны
грудной стенки без натяжения краев путем выкраивания хорошо васкуляризированных кожно-мышечных лоскутов и их перемещения в раневой дефект, перекусывания и перемещения выше- и нижележащих ребер; при невозможности ушивания без натяжения краев — рана герметизируется мазевой салфеткой, полиэтиленом и липким пластырем); механических и взрывных травмах груди, сопровождающихся множественными двойными переломами ребер с формированием переднего либо передне-бокового реберного клапана (при переднем — введение двух стержней из комплекта КСТ-1 в грудину на глубину 10 мм и любой способ вытяжения; при передне-боковом — надреберное проведение спиц диаметром 2—2,5 мм длиной 300 мм в вертикальном направлении с упором их концов на ключице и реберных дугах);ранениях и травмах живота, сопровождающихся продолжающимся внутрибрюшным кровотечением (лапаротомия -окончательная остановка кровотечения путем восстановления кровотока в магистральных сосудах, перевязки мелких сосудов; спленэктомия; хирургическая обработка, остановка кровотечения, ушивание и дренирование ран печени, почки, под- желудочной железы; при тяжелых повреждениях почки — нефрэктомия); эвентрацией органов брюшной полости либо выраженными признаками перитонита (лапаротомия— операции на органах брюшной полости в зависимости от характера их повреждения); ранениях таза, сопровождающихся артериальным наружным кровотечением (выделение внутренней подвздошной артерии по Н. И. Пирогову на стороне ранения, временное пре- кращение кровотока в ней, рассечение раны таза, выявление источника кровотечения, перевязка кровоточащего сосуда, возобновление кровотока либо перевязка внутренней подвздошной артерии, хирургическая обработка и дренирование раны таза); неогнестрельных механических и взрывных травмах таза, сопровождающихся
множественными переломами костей переднего и заднего полуколец и интенсивным внутритазовым кровотечением (введение стержней в лонные (2) и подвздошные кости (4) с обеих сторон, устранение краниального смещения поврежденной половины таза путем ручного или скелетного вытяжения на операционном столе, максимальное сведение крыльев подвздошных костей и фиксация стержней рамочным аппаратом комплекта КСТ- 1);
ранениях и травмах конечностей, сопровождающихся наружным кровотечением из магистральных сосудов (выделение проксимального отдела бедренной, плечевой или подключичной артерии типичным доступом, временное прекращение кровотока, рассечение раны, выявление источника кровотечения — перевязка или восстановление
магистральных сосудов либо временное восстановление магистрального кровотока с помощью сосудистых протезов комплекта КСТ-1, возобновление магистрального кровотока; хирургическая обработка раны, дренирование; иммобилизация при переломе кости— стержневым аппаратом комплекта КСТ-1, без перелома — транспортной шиной); разрушениях и отрывах сегментов конечностей, сопровождающихся продолжающимся наружным кровотечением из разрушенных костей, несмотря на наложенный жгут (ампу- тация); ранениях и открытых травмах, сопровождающихся развитием анаэробной инфекции
(вторичная хирургическая обработка ран либо ампутация сегментов конечностей).
При восстановлении жизненно важных функций раненого неотложное хирургическое вмешательство является основным реанимационным мероприятием. Оно проводится немедленно без предоперационной подготовки. Операции предшествуют лишь интубация
18
трахеи, искусственная вентиляция легких и катетеризация подключичной либо бедренной вены.
Консервативные мероприятия интенсивной терапии также начинаются немедленно и выполняются одномоментно с оперативным вмешательством. В особо тяжелых случаях после выполнения основного этапа операции (например, после остановки внутриполостного кровотечения), оперативное вмешательство может быть временно
остановлено до относительной стабилизации жизненно важных функций методами консервативной интенсивной терапии, после чего продолжено и завершено в полном объеме.
Во всех случаях неотложное оперативное вмешательство завершается полноценной хирургической обработкой и дренированием раны (обязательным является хирургическая обработка как входного, так и выходного отверстий раневого канала).
Консервативные мероприятия интенсивной терапии осуществляются и после неотложного оперативного вмешательства до полной либо относительной стабилизации жизненно важ- ных функций.
В остром периоде травмы программа интенсивной терапии строится на основе объективной оценки тяжести состояния. Для этого используются специальные шкалы «ВПХ-СП» — оценка тяжести состояния раненого при поступлении в лечебное учреждение и «ВПХ-СГ»—оценка тяжести состояния раненого в процессе интенсивной терапии (табл. 3, 4 приложения). В соответствии с летальностью и частотой возникнове- ния осложнений травмы, объективные баллы тяжести состояния и традиционные градации соотносятся следующим образом (табл.
4).
Методика объективной оценки тяжести состояния раненых по шкале «ВПХ-СП» построена по типу диагностического алгоритма, является базовой частью обследования раненых, позволяет определить состояние основных систем жизнеобеспечения организма (центральной нервной системы, системы дыхания, кровообращения и крови) и своевременно выявить нарушения, происшедшие в них в результате ранения. В со-
ответствии с выявленными нарушениями в системах жизнеобеспечения осуществляется программа интенсивной терапии.
В целом мероприятия интенсивной терапии схематично могут быть представлены следующим образом.
19
1.Восстановление функции центральной нервной системы. Для восстановления функции
центральной нервной системы при ранениях и травмах головного мозга возможности квалифицированной медицинской помощи минимальны. Они сво-
дятся лишь к подготовке раненых к эвакуации и состоят в остановке наружного кровотечения из покровных тканей головы и восстановлению внешнего дыхания путем интубации трахеи либо выполнения трахеостомии.
Для восстановления функции центральной нервной системы после гипоксии различного происхождения, шока и кро-вопотери, избыточной афферентной импульсации из множе- ственных очагов повреждений применяются следующие мероприятия:
инфузионная терапия ,в режиме умеренной дегидратации общим объемом до 3 л в сутки с использованием кристалло-идных растворов, 30% раствора глюкозы (на 250 мл 38 ЕД инсулина общим объемом 500—1000 мл), реополиглюкина или реоглюмана; при развитии отека головного мозга дегидратация осуществляется за счет салуретиков (лазикс 60— 100 мг), осмодиуретиков (маннитол 1 г/кг в виде 6—7% раствора), онкодиуретиков (альбумин
1г/кг); полноценная центральная аналгезия путем внутримышечного введения фентанила по 0,1
мг 4—6 раз в сутки, дропе-ридола 5,0 мг 3—4 раза в сутки, внутривенного введения нат- рия оксибутирата 2,0 г 4 раза в сутки; внутривенное введение пирацетама 20% 5,0 мл 4 раза в сутки, сермиона (ницероголина)
4,0 мг 3—4 раза в сутки, солкосерила 10,0 мл капельно в первые сутки, в последующие — по 6,0—8,0 мл; постоянная ингаляция увлажненного кислорода.
2.Восстановление функции системы дыхания. Прежде всего мероприятия должны быть направлены на устранение основной причины дыхательных расстройств — асфиксии, пневмоторакса, гемоторакса, внутриплеврального кровотечения, парадоксальных движений грудной стенки, аспирации путем санации верхних дыхательных путей.
Кроме того, выполняются:
обезболивание путем проведения ваго-симпатической либо сегментарной паравертебралыной блокады; постоянная ингаляция увлажненного кислорода;
интубация трахеи и искусственная вентиляция легких при нарастании явлений острой дыхательной недостаточности доШ степени (частота дыхательных движений 35 и более в минуту, патологические ритмы дыхания, цианоз, потливость.
При развитии дыхательной недостаточности в результате ушибов легких, что часто наблюдается при минно-взрывных ранениях, взрывных травмах, сочетанных ранениях и травмах, на первый план выступают следующие мероприятия:
ограничение объема инфузионно-трансфузионных средств, вводимых через малый круг кровообращения, до 2—2,5 л; при необходимости больших объемов инфузионно- трансфузи-онной терапии ее необходимо проводить через большой круг кровообращения
путем постановки катетера в аорту через бедренную артерию и проведения инфузии с помощью аппаратов для прямого переливания крови; длительная полноценная многоуровневая аналгезия, достигаемая ретроплевральной
блокадой (введение через каждые 3—4 ч 15 мл 1% раствора лидокаина через катетер, установленный в ретроплевральное пространство); центральная аналгезия, осуществляемая внутримышечным введением фен-танила 4—6 раз в сутки по 0,1 мг; нейровегетативная блокада — введение по 5,0 мг дроперидола 3 раза в сутки внут- римышечно; проведение инфузионной терапии в режиме гемодилюции (0,8 л 5% раствора глюкозы, 0,4
л раствора Рингера, 0,4 л реополиглюкина); при этом гемотрансфузии выполняются до обеспечения гематокрита 0,32—0,34 л/л; применение реологически активных препаратов (реополи-глюкин, реоглюман),
дезагрегантов (трентал, аспизол), прямых антикоагулянтов (гепарин до 20000 ЕД в сутки); применение эуфиллина 10,0 мл 2,4% раствора внутривенно 2—3 раза в сутки;
20
