
- •Семиотика, синдромология и клиническая диагностика болезней сердца с основами кластерного анализа
- •Обнинск
- •Глава 1.Расспрос больного……………………………………………………….6
- •Глава 2. Данные объективных методов исследования………………………....8
- •Глава 3. Основные синдромы в кардиологии………………………………….27
- •Глава 4 Электрокардиографический метод исследования…………………….61 4.1 Характеристика нормальной экг…………...………………………61
- •Предисловие
- •Глава 1 расспрос больного
- •1.1 Жалобы больного
- •1.2 Особенности анамнеза при заболеваниях сердца
- •Глава 2 данные объективных методов исследования
- •2.1 Общий осмотр
- •2.2 Осмотр и пальпация области сердца и крупных сосудов
- •2.3 Перкуссия
- •1. Передняя срединная линия
- •2. Парастернальная линия
- •3. Срединноключичная линия
- •Интерпретация некоторых данных перкуссии сердца:
- •2.4 Аускультация сердца
- •Правила проведения аускультации сердца
- •Механизм возникновения тонов сердца
- •Характеристика тонов в 5 точках аускультации (рис. 8)
- •1. Примеры изменения громкости основных тонов
- •II тон усилен вследствие:
- •Последовательность оценки аускультации сердца
- •2.5 Исследование артериального пульса и его характеристика
- •2.6 Аускультация сосудов
- •Глава 3 основные синдромы в кардиологии
- •3.1 Синдром поражения миокарда
- •Синдром кардиомегалии
- •Дилатация левого предсердия
- •Синдром сердечной недостаточности
- •Кластер симптомов левожелудочковой недостаточности
- •Кластер симптомов левопредсердной недостаточности
- •Кластер симптомов правожелудочковой недостаточности
- •Синдром тотальной сердечной недостаточности
- •Хсн II а стадии, IV фк синдром нарушения ритма и проводимости
- •Синдром кардиалгии
- •3.2 Заболевания с ведущим синдромом поражения миокарда
- •3.3 Синдром поражения эндокарда (sd клапанных поражений)
- •3.2.1. Стеноз митраного клапана
- •3.2.2. Недостаточность митрального клапана
- •3.2.3. Стеноз аортального клапана
- •3.2.4.Недостаточность аортального клапана
- •3.2.5. Недостаточность трикуспидального клапана
- •3.2.6. Стеноз трикуспидального клапана
- •3.4 Заболевания с ведущим синдромом поражения эндокарда
- •Диагностические критерии ревматизма
- •Синдром поражения миокарда.
- •Синдром поражения эндокарда.
- •3.5 Синдром поражения перикарда
- •Кластер симптомов тампонады (сдавления) сердца и крупных венозных стволов:
- •3.6. Синдром артериальной гипертензии.
- •Классификация гипертонической болезни
- •Синдромы при гипертонической болезни
- •1.Синдром артериальной гипертензии
- •2.1. Синдром поражения миокарда:
- •1.Синдром артериальной гипертензии.
- •2.1.Синдром поражения миокарда:
- •Осложнения гипертонической болезни:
- •3.7 Синдром коронарной недостаточности
- •Ишемическая болезнь сердца
- •5.2. Инфаркт миокарда без зубца q (мелкоочаговый, nQ-им).
- •Синдром поражения миокарда
- •Классификация инфаркта миокарда:
- •Глава 4 электрокардиографический метод исследования
- •4.1 Характеристика нормальной экг
- •4.2 Порядок анализа экг
- •4.3 Электрокардиографическая диагностика
- •4.3.1. Нарушения ритма и проводимости
- •Эктопические ритмы (гетеротопные), обусловленные преобладанием автоматизма эктопических центров
- •Эктопические ритмы, не связанные с нарушением автоматизма
- •Нарушения ритма, при которых наличие очагов патологической импульсации сочетается со снижением автоматизма синусного узла
- •4.3.2. Электрокардиографическая диагностика гипертрофии желудочков и дилатации предсердий
- •Гипертрофия левого желудочка
- •4.3.3. Экг диагностика ибс
- •Контрольные вопросы
- •Пример решения клинических задач
- •3. Установите соответствие
- •Ответы на тестовые задания:
- •Список дополнительной литературы
- •Семиотика, синдромология и клиническая диагностика болезней сердца с основами кластерного анализа Учебное пособие для студентов
Синдром поражения миокарда
Кардиомегалия: при инфаркте миокарда с Q остро развивается миогенная дилатация левого желудочка. Некротизированный миокард подвергается механическому растяжению, что ведет к острому изменения геометрии левого желудочка – его трансформации из эллипса в сферу.
Кластер разнообразных нарушений ритма и проводимости является облигатным признаком ОИМ и в наиболее легких случаях проявляется в виде синусовой тахикардии, синусовой брадикардии, экстрасистолии, A-V блокады I степени. В тяжелых случаях развиваются угрожающие жизни нарушения ритма вплоть до фибрилляции желудочков.
Острая сердечная недостаточность
Степень острой сердечной недостаточности может быть оценена по классификации Killip:
I – признаки острой сердечной недостаточности (хрипы, III тон) отсутствуют, летальность – 6%;
II – влажные хрипы менее, чем над 50% легочных полей или выслушивается III тон, летальность – 17%;
III – влажные хрипы более, чем над 50% легочных полей (отек легких), летальность – 38%;-75%
IV – кардиогенный шок, летальность – 81-95%.
Кардиогенный шок
Шок (от франц. choc) - остро развивающийся патологический процесс, обусловленный действием сверхсильного раздражителя и характеризующийся нарушением деятельности ЦНС, обмена веществ и главное ауторегуляции микроциркуляторной системы, что ведет к деструктивным изменениям органов и тканей, в результате чего развивается полиорганная недостаточность (ПОН).
ПОН (определение) – это тяжелая неспецифическая стресс-реакция организма, недостаточность двух и более функциональных систем, универсальное поражение всех органов и тканей организма агрессивными медиаторами критического состояния с временным преобладанием симптомов той или иной органной недостаточности - сердечной, легочной, почечной и др. Основной особенностью ПОН является неудержимость развития повреждения органа жизнеобеспечения или системы до такой глубины, после достижения которой приходиться констатировать неспособность органа функционировать в интересах поддержания жизненно важных функций вообще и сохранения своей структуры, в частности. Непосредственными факторами, определяющими выраженность полиорганной дисфункции, являются различная способность органов противостоять гипоксии и снижению кровотока, характер шокового фактора и исходное функциональное состояние самого органа.
Кардиогенный шок развивается в ответ на острое снижение объма сердечного выброса (минутный объем сердца, т.е. объем крови, выбрасываемый желудочками за 1 мин). Он бывает при инфаркте миокарда, при быстро образующихся дефектах клапанов сердца или при гемоперикарде с тампонадой сердечной сорочки. Снижается центральное венозное и желудочковое диастолическое давление. Изменения аналогичны тем, что бывают при гиповолемии и связаны с падением кровяного давления и снижением кровенаполнения тканей.
Кардиогенный шок проявляется следующими симптомами:
Систолическое артериальное давление снижается чаще всего ниже 80 мм рт. ст., пульсовое давление снижено до 25 - 20 мм рт. ст.
Гипоперфузионный синдром:
- холодная бледная мраморная кожа
- холодный пот
- олигоурия мене 20 мм/час, анурия
- нарушение сознания
- лактацидоз
Отсутствие улучшения состояния после снятия болевого синдрома и применения О2
Смертность при кардиогенном шоке достигает 80 %.
Кардиогенный шок необходимо отличать от острой сосудистой недостаточности.
Острая сосудистая недостаточность развивается в результате острого падения сосудистого тонуса и расширения периферического сосудистого русла (венул и артериол), что ведет к резкому уменьшению притока крови к сердцу и нарушению питания всех органов и тканей. Проявляется: обмороком, коллапсом.
Обморок
Легкая форма сосудистой недостаточности. Это острая, кратковременная ишемия мозга в связи с нарушением нейро-гуморальной регуляции сосудистого тонуса.
Причины:
Кардиальные:
при полной поперечной блокаде - приступы Морганьи-Эдемса-Стокса,
при аортальном стенозе во время нагрузки,
при стенозе устья легочной артерии,
при выраженной легочной гипертензии;
Экстракардиальные причины:
при раздражении каротидного синуса, при сдавлении сонных артерий;
при кашле (после продолжительных приступов кашля нарушается венозный приток в условиях повышенного внутригрудного давления);
при переходе в вертикальное положение - ортостатическая гипотензия (падение артериального давления);
при нарушениях питания,
при переутомлении, испуге, в душном помещении, при перегревании.
Клинические проявления:
Внезапно наступает головокружение, слабость, потеря сознания.
Кожные покровы бледные, конечности холодные на ощупь.
Дыхание поверхностное, замедленное.
Остро падает артериальное давление.
Пульс редкий 40 - 50 ударов в минуту, малый, слабого наполнения и напряжения, тоны сердца глухие.
Коллапс
Характеризуется резким падением сосудистого тонуса или быстрым уменьшением массы циркулирующей крови, что приводит к уменьшению венозного притока к сердцу, падению артериального и венозного давления, гипоксии мозга и угнетению жизненно важных функций организма.
Основные причины:
острые тяжелые инфекции (крупозная пневмония, брюшной, сыпной тифы и др.);
острая кровопотеря;
болезни эндокринной и нервной системы (опухоли и др.);
экзогенные интоксикации (отравления окисью углерода, фосфорорганическими соединениями);
острые заболевания органов брюшной полости;
Клинические проявления:
Внезапно развивается ощущение общей слабости, головокружения, зябкости, озноба, жажды.
Больной в сознании, вялый, заторможенный.
Черты лица заострены, конечности холодные, кожные покровы и слизистые бледные с цианотическим оттенком.
Малый и слабый учащенный пульс, вены спавшиеся, АД пониженно.
Сердце не расширено, тоны глухие, иногда аритмичны.
Дыхание поверхностное, учащенное.
Диурез снижен.
Хроническая сосудистая недостаточность
Причины чаще не установлены, играют роль конституционные, нервно-психические факторы. Выраженных расстройств кровообращения как правило не бывает.
Клинические появления: периодически возникающая слабость.
Резорбционно-некротический синдром:
повышение температуры до 370 -380С, реже до 390С, наступает на 2-ой день и держится в зависимости от обширности инфаркта от нескольких дней до 1 - 2 недель,
Лейкоцитоз с 1-2 дня до значения10-12 х 109/л, снижение с 3-4 дня,
СОЭ повышается с 4-5 дня,
Характерные клинико-биохимические изменения в крови (рис.24)
СРБ (++)
Фибриноген >4,5 г/л
АСТ – через 8 - 48 часов часов увеличение выше нормы 0,45 ммоль/л) в 2 и более раз;
ЛДГ1 - через 24-48 часов увеличение более 30% от суммарного уровня ЛДГ;
КФК-МВ - через 8-48 часов повышение более 220 ммоль/л;
Т
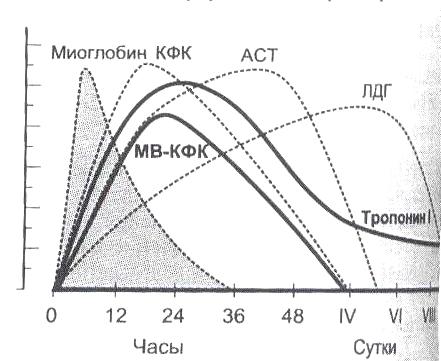 ропонин
T
или I
повышаются через 3-4 часа. Повышенный
уровень сохраняется до 14 дней.
ропонин
T
или I
повышаются через 3-4 часа. Повышенный
уровень сохраняется до 14 дней.
__________________________
Рис. 25
Динамика активности в крови кардиоспецифических ферментов у больного после инфаркта миокарда. КФК – креатинифосфокиназа, МВ-КФК – МВфракция КФК, АСТ – аспартатаминотрансфераза, ЛДГ - лактатдегидрогеназа.
И нструментальная диагностика.
Э ХО-KC позволяет обнаружить зону нарушения локальной сократимости (гипокинезия, акинезия, дискинезия), снижение глобальной сократимости, нарушение диастолической функции. При крупноочаговом инфаркте миокарда возможна эхо-локация зоны инфаркта, очерченной демаркационной линией.
Радиоизотопная диагностика позволяет выявить «немые» зоны миокарда.
