- •РОССИЙСКИЙ УНИВЕРСИТЕТ ДРУЖБЫ НАРОДОВ МЕДИЦИНСКИЙ ИНСТИТУТ
- •План:
- •Кожный лейшманиоз
- •Лейшманиоз
- •В Европе небольшое количество больных регистрируют в Греции, Италии, Испании, Португалии и на
- •Этиология
- •Эпидемиология
- •Источником возбудителей антропонозного кожного лейшманиоза является больной человек, зоонозного — мелкие млекопитающие (песчанки).
- •Обобщённая схема жизненного цикла лейшманий и эпидемиологических циклов лейшманиозов
- •Патогенез
- •Клиническая картина
- •На месте внедрения лейшманий в кожу появляется первичная гладкая папула розового цвета, величиной
- •Локализуются лейшманиомы обычно на открытых участках кожи верхних и нижних конечностей, на лице.
- •Диагностика
- •Гистологически в первые 6–8 мес. инфильтрат гранулемы состоит из эпителиоидных и гистиоцитарных элементов,
- •Лечение
- •Рифамицин назначают внутрь по 0,3г 2-3 раза в день за 30-40 мин до
- •Динамика кожного процесса
- •Профилактика
- •Список литературы

РОССИЙСКИЙ УНИВЕРСИТЕТ ДРУЖБЫ НАРОДОВ МЕДИЦИНСКИЙ ИНСТИТУТ
КАФЕДРА КОЖНЫХ И ВЕНЕРИЧЕСКИХ БОЛЕЗНЕЙ
КОЖНЫЙ
ЛЕЙШМАНИОЗ
:

План:
Введение
Этиология
Эпидемиология
Патогенез
Клиническая картина (Симптомы)
Диагностика
Дифференциальная диагностика
Лечение
Профилактика
Список литературы

Кожный лейшманиоз
(leishmaniosis cutis)
Синонимы : ашхабадская язва, язва пендинская, Боровского болезнь
Трансмиссивное протозойное заболевание, вызванное лейшманиями (Leishmania tropica), эндемичное для районов тропического и субтропического климата, где природным очагом являются грызуны, развивающееся после укусов человека москитами, инфицированными лейшманиями, характеризующееся поражениями кожи с образованием бугорков, узлов, их изъязвлением и рубцеванием.

Лейшманиоз
распространен преимущественно в тропических и субтропических странах. Наиболее активные очаги лейшманиоза расположены в Северной и Центральной Африке (Марокко, Алжир, Тунис, Ливия, Египет, Эфиопия, Судан и др.) и в Азии (Сирия, Ирак, Израиль, Иордания, Турция, Иран, Саудовская Аравия, Пакистан, Индия и Афганистан).
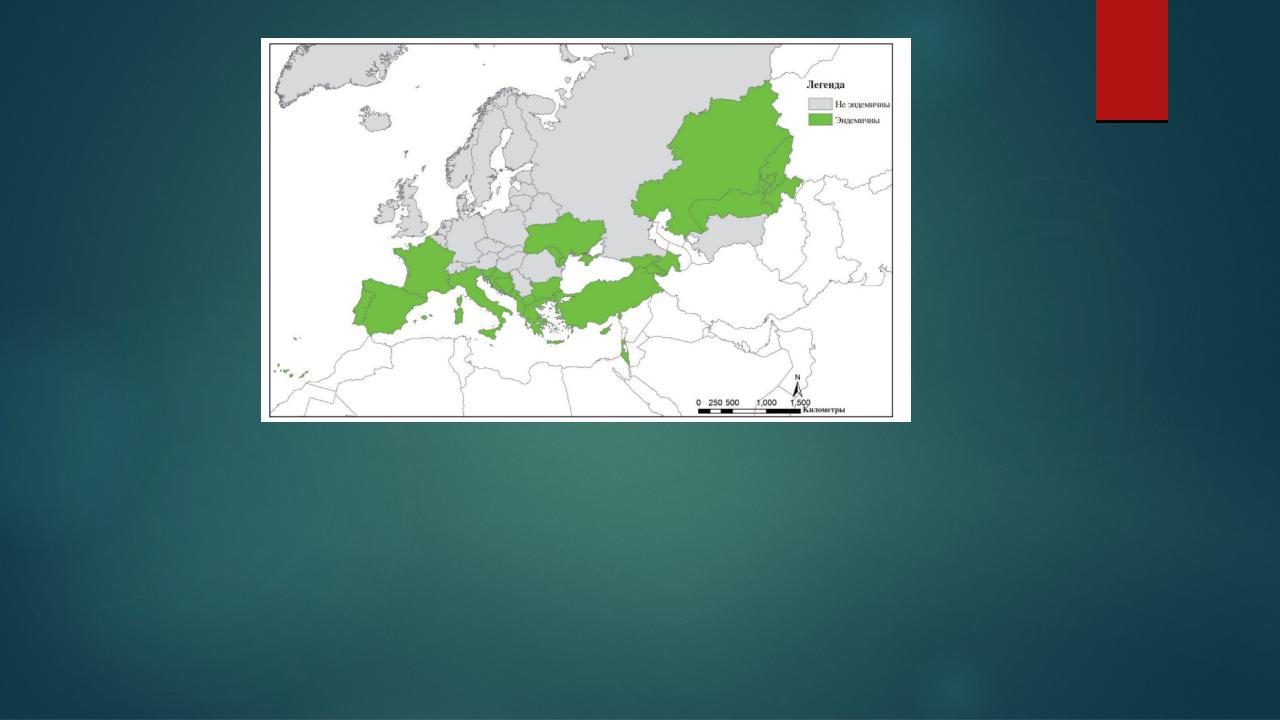
В Европе небольшое количество больных регистрируют в Греции, Италии, Испании, Португалии и на юге Франции. Особая форма лейшманиоза, близкая по клинической картине к кожному лейшманиозу Старого Света, встречается во многих странах Латинской Америки. Зоонозный кожный лейшманиоз распространен в Туркмении и Узбекистане.
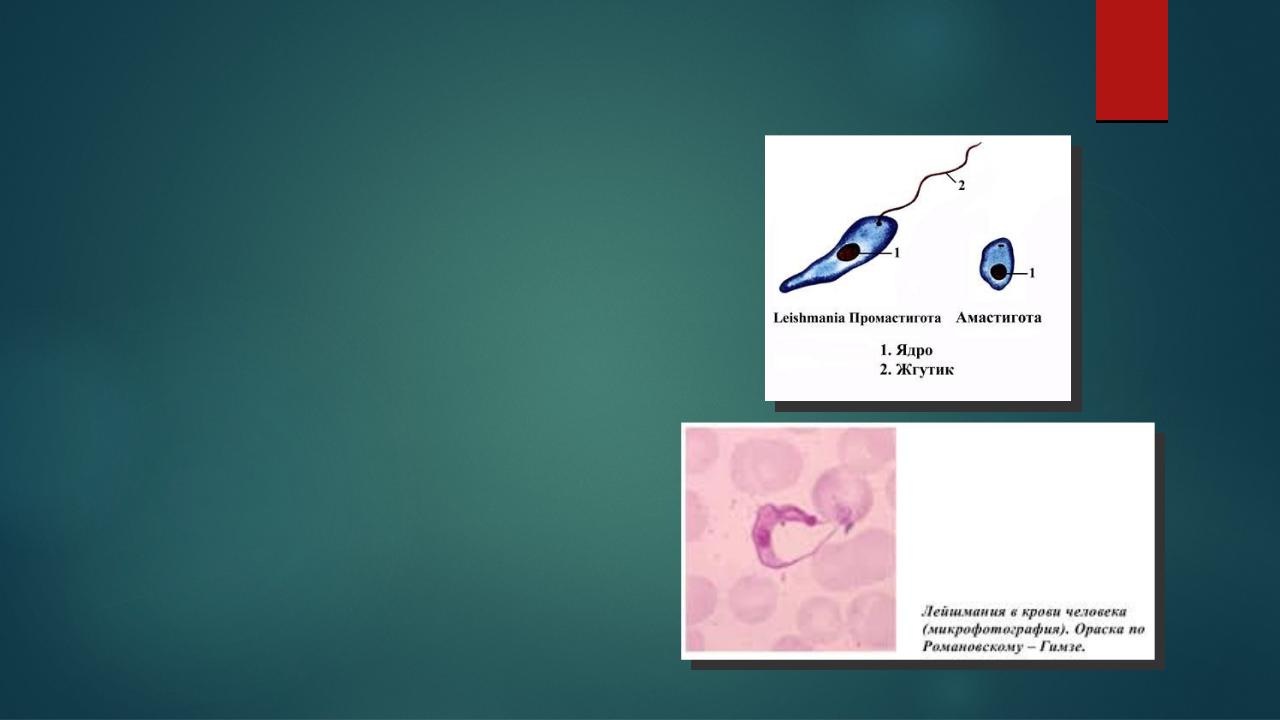
Этиология
Возбудитель – L. major, отличающийся по антигенным и биологическим свойствам от возбудителя антропонозного (городского) кожного лейшманиоза – L. minor.
Возбудители относятся к
типу Sarcomastigophora подтипу Mastigophora классу Zoomastigophorea отряду Kinetoplastida подотряду Trypanosomatina семейству Trypanosomatidae роду Leishmania

Эпидемиология
Выделяют два основных клинико-эпидемиологических варианта кожного лейшманиоза:
Кожный |
|
лейшманиоз |
|
Антропонозный |
Зоонозный |
- Городской |
- Сельский |
- Поздно-изъязвляющийся |
- Остронекротизирующийся |
- Лейшманиоз кожный |
- Лейшманиоз кожный |
сухой |
влажный |
Различают географические типы болезни
Кожный
лейшманиоз
лейшманиоз Нового Света |
лейшманиоз Старого Света |

Источником возбудителей антропонозного кожного лейшманиоза является больной человек, зоонозного — мелкие млекопитающие (песчанки).
Основным резервуаром и источником инфекции является большая песчанка; установлена естественная зараженность других видов грызунов и некоторых хищников (ласка).
Переносчики возбудителей – москиты рода Phlebotomus, в основном Рh. pappayasii, которые становятся заразными через 6– 8 дней после кровососания на грызунах.
Заражение происходит через укус инфицированного москита. Характерна четкая летняя сезонность заболеваемости, совпадающая с лётом москитов. Встречается в сельских районах.
Восприимчивость всеобщая. В эндемичных районах выявляется заболеваемость преимущественно у детей и приезжих, так как большая часть местного населения вырабатывает активный иммунитет, повторные заболевания редки. Возможны эпидемические вспышки болезни.
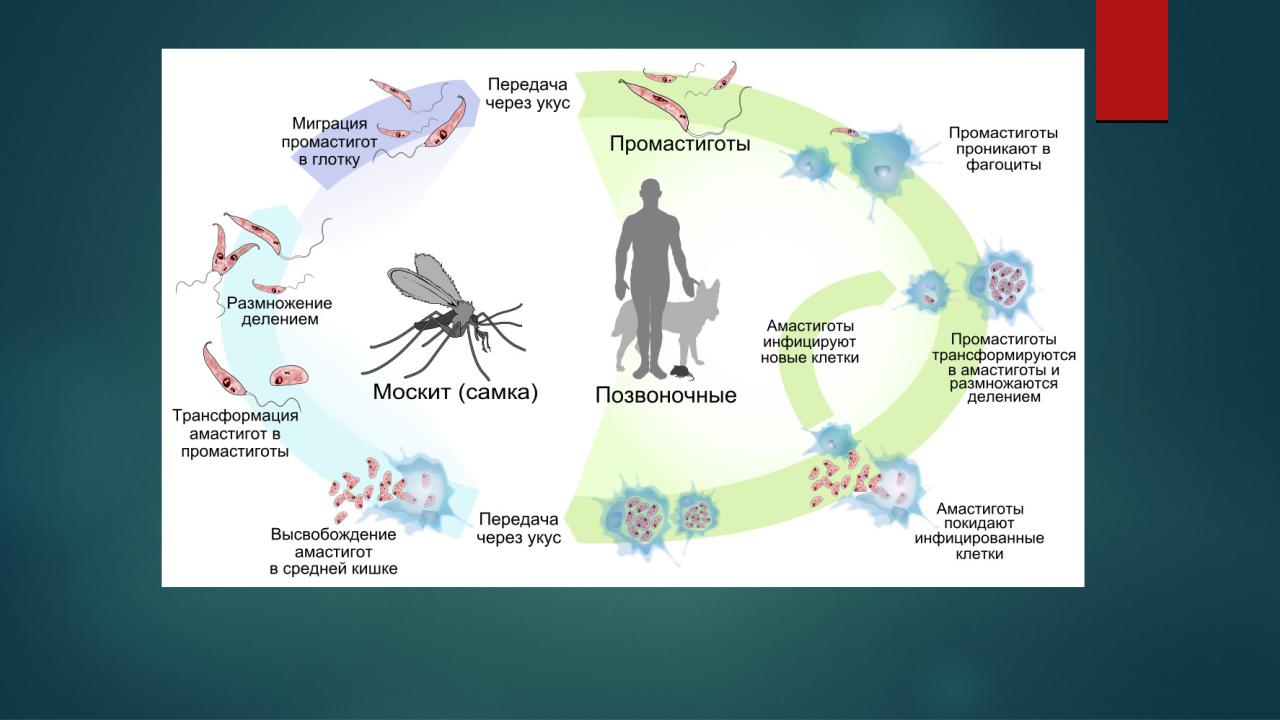
Обобщённая схема жизненного цикла лейшманий и эпидемиологических циклов лейшманиозов

Патогенез
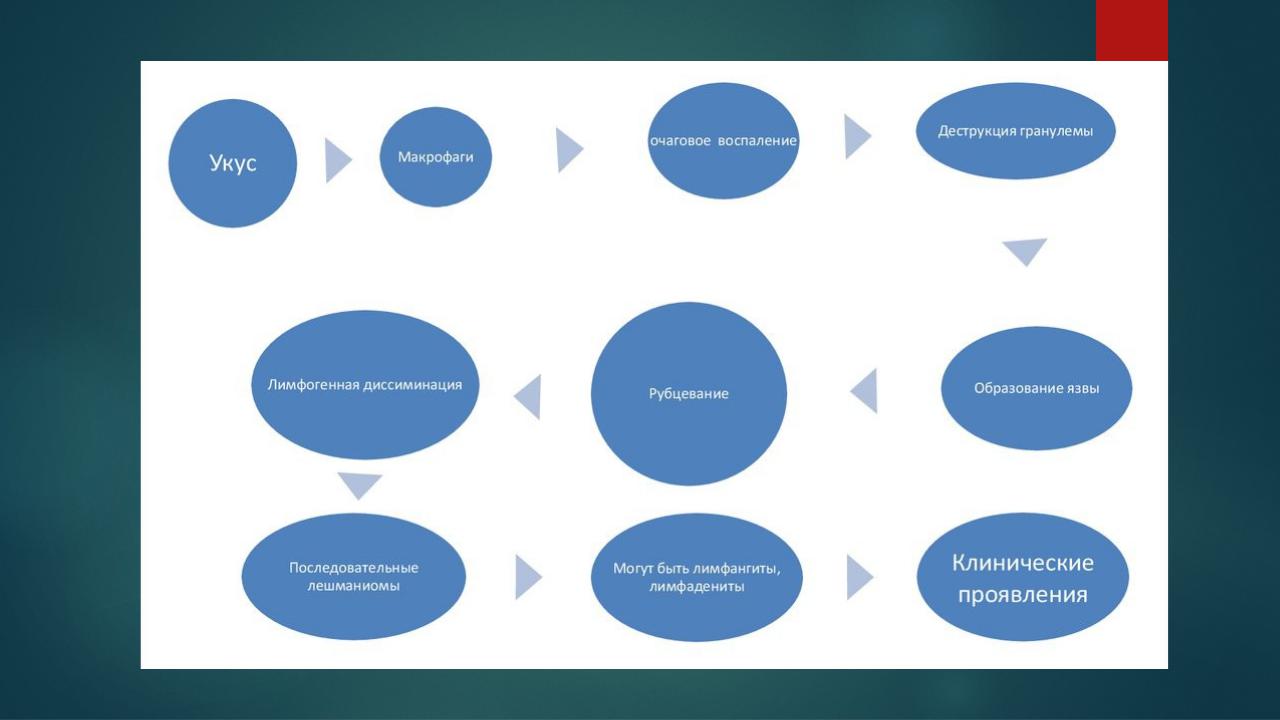
В месте инокуляции лейшмании размножаются в макрофагах и вызывают очаговое продуктивное воспаление с образованием специфической гранулемы (лейшманиомы), состоящей из макрофагов, эпителиальных, плазматических, лимфоцитов и фибробластов.
Макрофаги содержат большое число амастигот. Через 1–2 нед в гранулеме развивается деструкция, образуется язва, которая затем рубцуется. Часто наблюдается лимфогенная диссеминация лейшманий с образованием последовательных лейшманиом, лимфангитов, лимфаденита.
При гиперергической реактивности наблюдается туберкулоидный тип поражений, лейшманий в очагах поражения обнаруживаются редко. Гипоергический тип реактивности обусловливает диффузно инфильтрирующие формы болезни с большим числом возбудителей в очагах поражения.