
Архив ZIP - WinRAR_1 / УИРС / Пирогов / 2
.pdf
Видеолапароскопическая спленэктомия при повреждениях селезенки
О.А. ЧЕРНЫШ, А.П. ВИЛЬК, д.м.н. П.А. ЯРЦЕВ, проф. А.А. ГУЛЯЕВ, В.Д. ЛЕВИТСКИЙ, проф. М.М. АБАКУМОВ
The videolaparoscopic splenectomy by spleen injuries
O.A. TCHERNISH, A.P. VIL’K, P.A. YARTSEV, A.A. GULYAEV, V.D. LEVITSKIY, M.M. ABAKUMOV
Научно-исследовательский институт скорой помощи им. Н.В. Склифосовского (дир. — проф. М.Ш. Хубутия), Москва
В работе рассматривается возможность выполнения видеолапароскопической спленэктомии больным с повреждением селезенки. Проанализированы результаты 9 операций, выполненных в 2009—2011 гг., на основе чего предложены показания и противопоказания к видеолапароскопической спленэктомии при повреждениях селезенки, описана техника операции, а также оценена ее эффективность по сравнению с открытыми оперативными вмешательствами.
Ключевые слова: видеолапароскопическая спленэктомия, эффективность, показания.
The results of 9 videolaparoscopic splenectomies were analyzed. Indications and contraindications to the procedure were formulated, as well as the operative technique. The videolaparoscopic splenectomy proved to be more safe and effective in comparison with the traditional method.
Key words: videolaparoscopic splenectomy, efficacy, indications.
Введение
Доля абдоминальной травмы составляет 1,5— 4,4% всех механических повреждений (А.С. Ермолов, 2009). Из них повреждения селезенки составляют 10—30%. Наиболее часто селезенка повреждается при закрытой травме живота — в 85%, значительно реже — при ранениях — в 15% наблюдений [15]. Большинство пациентов с повреждениями селезенки составляют люди трудоспособного возраста [1], у которых повреждения органов брюшной полости являются одной из ведущих причин смерти [8], что представляет серьезную социальную проблему и диктует необходимость дальнейшего поиска путей оптимизации лечебных алгоритмов и быстрейшей реабилитации. Обращает на себя внимание отсутствие тенденции к снижению летальности при повреждениях селезенки, которая за последние 20 лет сохраняется 6—7% [7].
В настоящее время при лечении повреждений селезенки используются спленэктомия, органосохраняющие операции и консервативный метод. Последние два способа применяются в основном при травме I и II степени (Organ Injury Scaling: Spleen and Liver) [10, 12, 20]. При выполнении органосохраняющих операций малая подвижность, полнокровие, слабая капсула и нежная паренхима приводят к неустойчивому гемостазу, что не позволяет даже на современном этапе широко их использовать. Лечебнодиагностический алгоритм в настоящее время пред-
©Коллектив авторов, 2012
©Хирургия. Журнал им. Н.И. Пирогова, 2012
Khirurgiia (Mosk) 2012; 4: 9
ставлен динамическим ультразвуковым исследованием, компьютерной томографией и при необходимости эмболизацией селезеночной артерии. В отличие от спленэктомии использование указанных выше методов сопряжено с высоким риском двухмоментного кровотечения, образования абсцессов [6, 16, 21]. Таким образом, на сегодняшний день наиболее часто выполняемым оперативным вмешательством является спленэктомия. Благодаря технологическому прогрессу в хирургии это вмешательство может быть выполнено видеолапароскопическим методом. В плановой хирургии видеолапароскопическая спленэктомия выполняется с 1991 г., отработаны технические аспекты, доказаны эффективность и надежность ее применения, а также преимущества перед «традиционной» операцией [4, 5, 9, 17—19]. Однако публикации, посвященные видеолапароскопической спленэктомии при травме селезенки, единичны и не позволяют на основании данных литературы четко стандартизировать подход к выполнению видеолапароскопической спленэктомии у этой категории пациентов [2, 3, 11, 13, 14].
В связи с изложенным проведен сравнительный анализ видеолапароскопической и «открытой» спленэктомии у пациентов с повреждением селезенки.
Цель исследования — оценка возможности выполнения и эффективности видеолапароскопической спленэктомии при повреждениях селезенки.
Материал и методы
Работа основана на анализе результатов лечения 25 больных, оперированных по поводу повреждений
e-mail: chernysholeg@gmail.com
ХИРУРГИЯ 4, 2012 |
9 |

Таблица 1. Основные показатели сравниваемых групп
Показатель |
Основная группа (n=9) |
Контрольная группа (n=16) |
|
Мужчины |
|
5 |
12 |
Женщины |
|
4 |
4 |
Возраст, годы |
22 |
(20; 52) |
27 (24; 35) |
Время до поступления в стационар, ч |
4 |
(3; 48) |
1,5 (1,1; 8,3) |
ISS |
17 |
(16; 21) |
16 (16; 18) |
RTS |
7,108 (6,376; 7,108) |
6,376 (6,376; 7,108) |
|
Гемоперитонеум, л |
0,3 (0,2; 0,3) |
0,3 (0,2; 0,3) |
|
селезенки за период с 2009 по 2011 г. Больные были разделены на 2 группы — основную и контрольную. Пациентам основной группы выполняли видеолапароскопическую спленэктомию, контрольной — «открытую» спленэктомию. У всех больных были повреждения селезенки II и III степени по классификации Organ Injury Scaling: Spleen and Liver.
С учетом отсутствия доказательств нормального распределения выборки характеристики выборки приведены в виде: Ме (Q1;Q3), где Ме — медиана, Q1 и Q3 — верхний и нижний квартили соответственно.
Как видно из табл. 1, большинство больных (68%) были мужчинами. Медиана возраста в основной и контрольной группах составила соответственно 22 и 27 лет. Медиана времени до поступления в стационар составила 4 ч в основной группе и 1,5 ч в контрольной группе. В 24 наблюдениях прослежена четкая связь с травмой. Лишь у одной больной 63 лет не удалось установить такую связь.
Медиана тяжести повреждения по шкале Injury Severity Score составила 17 и 16 в основной и контрольной группах.
Тяжесть состояния оценивалась по шкале Revised Trauma Score и медиана составила соответственно 7,108 и 6,376. Во время операции у пациентов основной и контрольной групп медиана объема гемоперитонеума составила 0,3 л в обеих группах.
Всем пациентам выполняли ультразвуковое исследование и компьютерную томографию органов брюшной полости и забрюшинного пространства, рентгенографию груди и живота, клинические анализы крови и мочи.
Как видно из табл. 1, группы сопоставимы по представленным параметрам, что позволяет провести сравнительный анализ.
Результаты и обсуждение
Показаниями к видеолапароскопии считали повреждение селезенки III степени и выше по OIS; наличие гематомы селезенки с риском ее двухмоментного разрыва.
Кроме того, в ситуациях, когда клиникоинструментальная картина не позволяла исключить повреждение селезенки и имелось увеличение объе-
ма жидкости в брюшной полости при ультразвуковом исследовании в динамике, мы считали целесообразным выполнять диагностическую видеолапароскопию.
Техника операции
Первые операции выполняли в положении больного на спине. В последующем мы пришли к выводу о более целесообразном и удобном для манипулирования на селезенке положении на правом боку, что создает большее рабочее пространство, а также обеспечивает перемещение внутренних органов за счет силы тяжести.
Пневмоперитонеум накладывали с помощью иглы Вереша до достижения значений внутрибрюшного давления 12—14 мм рт.ст. Параумбиликально вводили 10-миллиметровый троакар и 30-градусный лапароскоп, а также 5-миллиметровый троакар для манипулятора в левом подреберье. Оценивали объем гемоперитонеума и возможность видеолапароскопической спленэктомии, после чего устанавливали дополнительные троакары: в правом подреберье по срединно-ключичной линии (5 мм), в эпигастрии (10 мм). Троакар в левом подреберье меняли на 10или 12-миллиметровый.
Для безопасной тракции, визуализации и сокращения интраоперационной кровопотери был разработан оригинальный метод (заявка на получение патента №2010141183), заключающийся в заведении в брюшную полость через троакар силиконовой трубки, которую после пересечения селезеночнодиафрагмальной связки оборачивали вокруг ее ножки (включая короткие желудочные артерии, селезеночную артерию и вену). После этого трубку захватывали эндоскопическим зажимом за оба конца таким образом, чтобы образовавшаяся петля сдавливала сосудистую ножку селезенки в области ее ворот и осуществлялась ее тракция вверх. Этот прием позволил хорошо визуализировать сосуды селезенки и выполнить спленэктомию, используя 3 троакара.
В первую очередь с помощью биполярной коагуляции или ультразвуковых ножниц Ultracision (см. рисунок, а) пересекали селезеночно-ободочную и селезеночно-желудочную связки.
Далее визуализировалась поджелудочно-селезе- ночная связка с проходящими в ней артерией и веной, при этом хорошо определялись хвост поджелу-
10 |
ХИРУРГИЯ 4, 2012 |
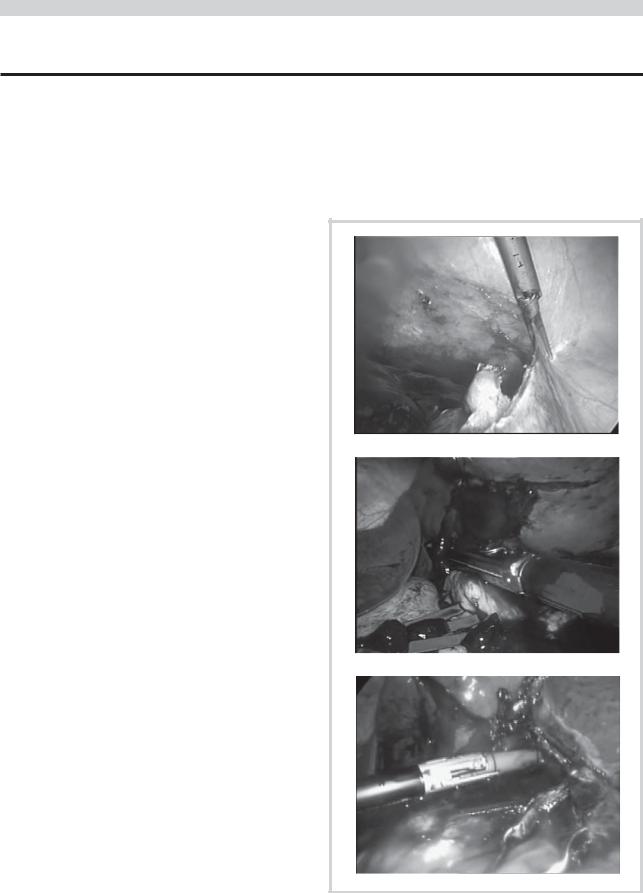
Таблица 2. Сравниваемые параметры в послеоперационном периоде
Параметр |
Основная группа |
Контрольная группа |
|
Длительность оперативного вмешательства, ч |
2,5 |
(2; 2,5) |
1,2 (1; 1,5) |
Продолжительность использования анальгетиков, ч |
24 |
(0; 24) |
24 (24; 48) |
Срок активизации, ч |
24 (24; 36) |
48 (48; 72) |
|
Срок разрешения пареза кишечника, ч |
24 (24; 36) |
48 (48; 72) |
|
Число больных с послеоперационными осложнениями |
|
2 |
3 |
дочной железы и ворота селезенки. При выполнении первых двух операций ножку селезенки обрабатывали сшивающим аппаратом Endo GIA 60 (высота скрепки 2,5 мм) и с дополнительным наложением гемостатических Z-образных швов (см. рисунок, б).
Вдальнейшем, в 7 наблюдениях использовали аппарат Ligasure, что было достаточно для надежного гемостаза (см. рисунок, в).
После пересечения сосудистой ножки с помощью биполярного зажима и ножниц или ультразвуковых ножниц пересекали селезеночно-почечную связку. Селезенку отделяли тупым способом от забрюшинного пространства. Далее селезенку и сгустки крови помещали в эндоконтейнер, предварительно введенный в брюшную полость. Брюшную полость тщательно промывали изотоническим раствором натрия хлорида, после чего проводили контроль гемостаза. Левое поддиафрагмальное пространство и малый таз дренировали силиконовыми трубками. Эндоконтейнер подтягивали через разрез от троакара (12 мм) и селезенку фрагментарно удаляли.
Сравнительный анализ течения послеоперационного периода в основной и контрольной группах представлен в табл. 2.
При сравнении результатов лечения пациентов
сповреждением селезенки в двух группах получены следующие результаты:
Медиана длительности оперативного вмешательства в основной группе составила 2,5 ч, в контрольной — 1,2 ч. Значительную разницу в длительности выполнения операции в основной и контрольной группах мы связываем с этапом отработки методики видеолапароскопической спленэктомии.
Впослеоперационном периоде прослежена разница в сроках использования анальгетиков, что объясняется отсутствием большого разреза передней брюшной стенки у больных основной группы.
Более ранняя активизация также отмечена у больных основной группы, у которых был менее выражен болевой синдром и меньше объем операционной травмы. Медиана сроков разрешения пареза составила соответственно 24 и 48 ч у больных основной и контрольной групп.
Меньшее количество легочных осложнений в основной группе можно связать с более ранней ак-
а
б
в
Этапы лапароскопической спленэктомии.
а — пересечение связочного аппарата селезенки с помощью ультразвуковых ножниц Ultracision; б — пересечение ножки селезенки сшивающим аппаратом; в — пересечение ножки селезенки с помощью аппарата Ligasure.
ХИРУРГИЯ 4, 2012 |
11 |
|
|
|
тивизацией пациентов и менее выраженным боле- |
привести не только к внутрибрюшному кровотече- |
|
вым синдромом. |
нию, но и к формированию абсцессов. Этот пример |
|
Гнойно-воспалительных осложнений и леталь- |
демонстрирует важность |
видеолапароскопии как |
ных исходов не было в обеих группах. |
диагностической операции для установления точ- |
|
Представляют интерес следующие клинические |
ного диагноза. На данном примере очевидно ее пре- |
|
наблюдения. |
имущество в верификации такого осложнения, как |
|
Больная У., 63 лет, поступила 23.04.10 в тяжелом |
абсцесс брюшной полости, что оказалось невозмож- |
|
состоянии с жалобами на боль за грудиной, затруд- |
ным при выполнении неинвазивных методов обсле- |
|
ненное дыхание, головокружение. Похожий при- |
дования и консервативном ведении такого больно- |
|
ступ 20.04 купировался самостоятельно. Травмы от- |
го. |
|
рицала. Госпитализирована в отделение кардиоло- |
Больная З., 20 лет, поступила с жалобами на боли |
|
гической реанимации с диагнозом: ИБС, нестабиль- |
в нижних отделах груди слева и левом подреберье. |
|
ная стенокардия, тромбоэмболия мелких ветвей ле- |
Пострадала в ДТП (пассажир) 10.06.10. Через 2,5 ч |
|
гочной аретрии. Выполнена сцинтиграфия легких, |
доставлена в приемное отделение. При поступлении |
|
при этом признаков тромбоэмболии легочной арте- |
состояние средней тяжести, дыхание ослаблено слева |
|
рии не обнаружено. Проводилась инфузионная, де- |
в нижних отделах, частота дыханий 20 в 1 мин, тоны |
|
зинтоксикационная, бронхолитическая терапия с |
сердца ритмичные, пульс 80 в 1 мин, АД 110/65 мм |
|
положительным эффектом. 29.04 отмечено ухудше- |
рт.ст. Живот не вздут, участвует в акте дыхания, при |
|
ние состояния: появились боли в левом подреберье |
пальпации мягкий, болезненный в левом подреберье. |
|
и мезогастральной области. Выполнено УЗИ брюш- |
Перитонеальных симптомов нет. При УЗИ брюшной |
|
ной полости и забрюшинного пространства, отме- |
полости и забрюшинного пространства отмечены |
|
чено разобщение листков брюшины вокруг селезен- |
признаки травмы селезенки и гемоперитонеума. В |
|
ки до 0,5 см. При цветовом допплеровском картиро- |
экстренном порядке выполнена видеолапароскопия. |
|
вании в верхнем полюсе селезенки подкапсульно |
В брюшной полости около 450 мл жидкой крови. Се- |
|
имеется гипоэхогенная зона размером 6×3,5 см без |
лезенка не увеличена, на диафрагмальной поверхно- |
|
кровотока. При компьютерной томографии брюш- |
сти имеется разрыв размером 4,5×0,5 см, идущий к |
|
ной полости наблюдается небольшое количество |
воротам, с продолжающимся неинтенсивным крово- |
|
жидкости вокруг селезенки, подкапсульная гемато- |
течением. Произведена |
видеолапароскопическая |
ма селезенки объемом 280 см³. С учетом высокого |
спленэктомия. Послеоперационный период проте- |
|
риска двухмоментного разрыва селезенки и разви- |
кал без осложнений. В 1-е сутки больная переведена |
|
тия внутрибрюшного кровотечения больной выпол- |
из палаты интенсивной терапии в хирургическое от- |
|
нена экстренная видеолапароскопия. При ревизии |
деление. На 15-е сутки в удовлетворительном состоя- |
|
выявлено небольшое количество крови и сгустков в |
нии она выписана из стационара. |
|
левом поддиафрагмальном пространстве и левом |
Этот пример наглядно демонстрирует, что ви- |
|
латеральном канале, селезенка несколько увеличе- |
деолапароскопическая спленэктомия может являть- |
|
на, на диафрагмальной поверхности имеются гема- |
ся альтернативой открытой спленэктомии у паци- |
|
тома и разрыв на 2/3 длины без активного кровотече- |
ентов с повреждением селезенки на фоне стабиль- |
|
ния. К селезенке подпаяна прядь большого сальни- |
ной гемодинамики. |
|
ка, по отделении которого вскрылся абсцесс (выде- |
При сравнении результатов видеолапароскопи- |
|
лилось около 50 мл сливкообразного гноя), взят ма- |
ческой и открытой спленэктомии значимых разли- |
|
териал для посева. Стенками абсцесса являлась |
чий ни по одному из сравниваемых параметров вы- |
|
висцеральная поверхность селезенки, дно и боль- |
явлено не было. Большую длительность операции |
|
шая кривизна желудка, большой сальник, диафраг- |
при использовании видеолапароскопического спо- |
|
ма. Выполнены видеолапароскопическая спленэк- |
соба мы связываем с освоением методики. Очевид- |
|
томия, санация и дренирование полости абсцесса и |
ным ее преимуществом является меньшая операци- |
|
брюшной полости. Диагноз: двухмоментный разрыв |
онная травма и как следствие менее выраженный |
|
селезенки, поддиафрагмальный абсцесс слева, пост- |
болевой синдром в послеоперационном периоде, |
|
геморрагическая анемия. Дренажи из брюшной по- |
что позволяет не использовать наркотические аналь- |
|
лости удалены на 5-е и 12-е сутки. На 9-е сутки по- |
гетики в том объеме, в каком они используются по- |
|
сле операции при компьютерной томографии отме- |
сле традиционной спленэктомии. Активизация |
|
чался инфильтрат левого поддиафрагмального про- |
больных начинается после видеолапароскопиче- |
|
странства без жидкостного компонента, который |
ской спленэктомии также в более ранние сроки. Та- |
|
регрессировал на фоне консервативной терапии. На |
ким образом, в ряде наблюдений при сомнении в |
|
19-е сутки после операции пациентка в удовлетво- |
эффективности консервативной терапии, как и ор- |
|
рительном состоянии выписана. |
ганосохраняющей операции, видеолапароскопиче- |
|
Двухмоментное кровотечение остается сложной |
ская спленэктомия может являться адекватной аль- |
|
проблемой при консервативной тактике и может |
тернативой открытой спленэктомии. |
|
12 |
ХИРУРГИЯ 4, 2012 |

ЛИТЕРАТУРА
1.Смоляр А.Н. Хирургическая тактика при повреждениях селезен12. Olmi S., Scaini A., Erba L. et al. Use of fibrin glue (Tissucol) as a he-
ки в свете ближайших и отдаленных результатов: Автореф. дис. |
mostatic in laparoscopic conservative treatment of spleen trauma. Surg |
… канд. мед. наук. М 2001; 187. |
Endosc 2007; 21: 11: 2051—2054. |
2.Ayiomamitis G.D., Alkari B., Owera A., Ammori B.J. Emergency laparo13. Prasad A., Narendra A. Laparoscopic splenectomy in a case of blunt
scopic splenectomy for splenic trauma in a Jehovah’s Witness patient. Surg Laparosc Endosc Percutan Tech 2008; 18: 6: 626—630.
3.Basso N., Silecchia G., Raparelli L., Pizzuto G., Picconi T. Laparoscopic splenectomy for ruptured spleen: lessons learned from a case. J Laparoendosc Adv Surg Tech A 2003; 13: 2: 109—112.
4.Delaitre B., Champault G., Barrat C. et al. Laparoscopic splenectomy for hematologic diseases. Study of 275 cases. French Society of Laparoscopic Surgery Ann Chir 2000; 125: 6: 522—529.
5.Delaitre B., Maignien B., Icard P. Laparoscopic splenectomy. Br J Surg 1992; 79: 12: 1334.
6.Ekeh A.P., McCarthy M.C., Woods R.J., Haley E. Complications arising from splenic embolization after blunt splenic trauma. Am J Surg 2005; 189: 3: 335—339.
7.Forsythe R.M., Harbrecht B.G., Peitzman A.B. Blunt splenic trauma. Scand J Surg 2006; 95: 3: 146—151.
8.Current Diagnosis & Treatment: Surgery, 13e/eds. by G.M. Doherty, L.W. Way. NY: McGraw-Hill 2010; 13.
abdominal trauma. J Minim Access Surg 2009; 5: 3: 78—81.
14.Ren C.J., Salky B., Reiner M. Hand-assisted laparoscopic splenectomy for ruptured spleen. Surg Endosc 2001; 15: 3: 324.
15.Richardson J.D. Changes in the management of injuries to the liver and spleen. J Am Coll Surg 2005; 200: 648—669.
16.Sabe A.A., Claridge J.A., Rosenblum D.I. et al. The effects of splenic artery embolization on nonoperative management of blunt splenic injury: a 16-year experience. J Trauma 2009; 67: 3: 565—572.
17.Sapucahy M.V., Faintuch J., Bresciani C.J. et al. Laparoscopic versus open splenectomy in the management of hematologic diseases. Rev Hosp Clin Fac Med Sao Paulo 2003; 58: 5: 243—249.
18.Sharma D., Shukla V.K. Laparoscopic splenectomy: 16 years since Delaitre with review of current literature Surg. Laparosc. Endosc Percutan Tech 2009; 19: 3: 190—194.
19.Sotomayor-Ramírez R.K. Efficacy and safety of laparoscopic splenectomy: review of 14 adult cases using the lateral approach. Bol Asoc Med P R 2009; 101: 2: 43—49.
9.Habermalz B., Sauerland S., Decker G. et al. Laparoscopic splenecto20. Uranüs S., Pfeifer J. Nonoperative treatment of blunt splenic injury.
my: the clinical practice guidelines of the European Association for Endoscopic Surgery (EAES). Surg Endosc 2008; 22: 4: 821—848.
10.Moore E.E., Cogbill T.H., Jurkovich G.J. et al. Organ injury scaling: Spleen and liver (1994 revision). J Trauma 1995; 38: 3: 323—324.
11.Nasr W.I., Collins C.L., Kelly J.J. Feasibility of laparoscopic splenectomy in stable blunt trauma: a case series. J Trauma 2004; 57: 4: 887— 889.
World J Surg 2001; 25: 11: 1405—1407.
21.Wu S.C., Fu C.Y., Chen R.J. et al. Higher incidence of major complications after splenic embolization for blunt splenic injuries in elderly patients. Am J Emerg Med 2011; 29: 2: 135—140.
Поступила 30.09.11
ХИРУРГИЯ 4, 2012 |
13 |
