
- •Кафедра хірургічної стоматології
- •Навчальні цілі заняття.
- •Виховні цілі заняття.
- •Міжпредметна інтеграція. Вертикальна інтеграція.
- •4.Зміст теми заняття.
- •7. Матеріали методичного забезпечення заняття.
- •7.2. Матеріали забезпечення основного етапу заняття.
- •7.3. Матеріали контролю для заключного етапу.
- •8. Література.
4.Зміст теми заняття.
Развитие и рост мозгового и лицевого отделов черепа
Слова «развитие» и «рост» в клинической практике часто используются как синонимы, однако под развитием следует понимать процессы, при которых из зародышевого материала возникают качественно различные структуры (ткани, органы) в основном в стадии эмбриогенеза. Рост — увеличение числа и размеров ранее возникших структур. Рост происходит как в периоде развития плода, так и в постнатальном периоде. Разграничение понятий «развитие» и «рост» позволяет дифференцировать патологические проявления. Например, несращение неба — результат нарушения процессов развития, а уменьшенный размер челюсти (микрогнатия) — следствие недостаточного роста. В настоящее время нет достаточной информации о том, как регулировать процессы развития, чтобы избежать возникновения аномалий зубочелюстной системы, но, используя давление и натяжение, можно успешно регулировать рост челюстных костей.
В начальных стадиях филогенеза скелет головы представлял собой две независимые части — мозговую и висцеральную, которые постепенно слились в единый морфологический комплекс. По окончании основных процессов дифференцировки тканей в головном участке эмбриона сначала формируются органы и структуры черепно-мозговой, а затем висцеральной части головы. У двухнедельного эмбриона человека мозговая часть головы имеет форму небольшого утолщения с подразделением на основные участки мозга. Появляются зачатки глаз и среднего уха. Под нависшей передней мозговой частью возникает углубление, дном которого является перепонка, состоящая снаружи из слоя эктодермальных клеток, изнутри — из эндодермальных. Перепонка отделяет ротовую ямку от полости глотки. На 4-й неделе пластинка прорывается и возникает сообщение с передней глоткой. Место прорыва соответствует участку расположения небных дужек, миндалин и корня языка. Впереди формируются элементы зубочелюстной системы. Лобный и верхнечелюстной участки лица развиваются из зачатка мозговой части головы, нижнечелюстной — из первой жаберной дуги.
По средней линии над ротовой ямкой располагается мозговой выступ. На нем справа и слева образуются подковообразные возвышения, окружающие обонятельные ямки. Часть этих возвышений, находящаяся ближе к средней линии, называется средним носовым отростком, часть, расположенная кнаружи, — боковым. Уровень первоначальной локализации обонятельных ямок соответствует расположению хоан у взрослого человека. Средние и боковые носовые отростки перемещаются вперед и вниз, а ямка остается на прежнем месте. В результате возникают каналы — будущие носовые ходы.
В участках, ограничивающих ротовую ямку сбоку, происходит усиленное размножение мезенхимных клеток и возникают верхнечелюстные отростки. Перемещаясь вперед, вниз и к средней линии, они соединяются между собой и с небными отростками и в течение 6-й недели создают основу для построения губы, межчелюстной кости, верхней челюсти и носа. Вокруг нижней части ротовой ямки на вентрально-латеральной стенке глотки возникает ряд выступов — жаберные дуги; между ними имеются борозды — жаберные щели. Наиболее крупные первые выступы, увеличиваясь, перемещаются вперед и вниз; срастаясь по средней линии, они образуют мандибулярную дугу. Из нее в дальнейшем формируются нижняя челюсть, частично язык и прилежащие структуры.
Генетическое единство костей верхней и средней частей лица обусловливает общность их развития. Они формируются вокруг хрящевых закладок — примордиального хрящевого основания черепа и примордиальной носовой капсулы, поэтому относятся к группе покровных костей. Кости, составляющие основу передней части мозгового отдела и средней части лица, образуются непосредственно из мезенхимы. Границы каждой плоской кости предопределяются надкостницей. В месте соприкосновения отдельных костей надкостница участвует в построении шовных соединений.
Нижняя челюсть в отличие от верхней формируется энхондральным путем по типу трубчатых костей. Основу ее построения составляет хрящ. Часть этого хряща в дистальном участке является матрицей для построения элементов среднего уха.
В конце II месяца беременности происходит закладка органов челюстно-лицевой области, а в конце III месяца в хрящевых зачатках скелета появляются первые участки окостенения. Этот сложный в формогенетическом отношении период связан с развитием неба и носовой перегородки, формированием языка, зачатков зубов, желез и других структур. Наибольшая активность формирования каждого органа проявляется в определенной стадии. Если в этом периоде развития длительное время действует какой-либо патологический фактор, то возникает системное нарушение (например, адентия). Если действие кратковременно, то поражается орган или структура, находящаяся в стадии метаболического доминирования (например, частичная адентия).
Различия в генетической закладке и регуляции процессов построения костной основы среднего и нижнего участков лица свидетельствуют об определенной автономности развития верхней и нижней челюстей и предопределяют особенности их роста в дальнейшем.
Исходя из стадийности и автономности развития и роста органов, следует считать, что действие одного и того же патологического фактора может вызвать в дальнейшем нарушения формирования верхней и нижней челюстей различной степени. Если повреждение возникло в стадии развития, то орган не достигнет нормального состояния.
По окончании эмбрионального периода начинается активная стадия развития расположенных ниже органов. В головном участке начинается усиленный рост заложенных структур и органов.
Увеличение размеров мозгового и лицевого отделов черепа в периоде роста плода.
В течение развития (от 12 нед) до рождения ребенка длина плода от свода черепа до нижнекопчиковой точки увеличивается в 6,6 раза. Продольный диаметр черепа возрастает в 2,8 раза, поперечный — в 3 раза, окружность — в 3,4 раза. Увеличение размеров мозгового черепа, верхней и нижней челюстей в трех взаимно перпендикулярных направлениях происходит неравномерно. Периоды ускоренного построения кости сменяются ее замедленным ростом. Скорость роста костей в одно и то же время, но в разных направлениях неодинакова. Следует подчеркнуть, что скорость формирования кости в одном направлении также различна. Верхняя челюсть увеличивается в длину на 22 мм, нижняя — на 31 мм. Следовательно, нижняя челюсть должна была бы выдвинуться вперед, однако этого не происходит. У новорожденных отмечается младенческая ретрогения. Объясняется это тем, что верхняя челюсть перемещается вперед по отношению к основанию черепа благодаря усиленному росту хрящевых образований в участках соединения верхней челюсти с основанием черепа.
Увеличение размера лицевого черепа происходит в результате суммарного роста образующих его костей. Основную роль следует отводить росту челюстей. Увеличение лицевого скелета во фронтальной и сагиттальной плоскостях адекватно росту в этом направлении верхней и нижней челюстей. Полная высота лица (расстояние от переносицы — назион — до края нижней челюсти — гнатион) от 3-месячного периода развития до новорожденности увеличивается в 3,1 раза. У плода она составляет 60%, а у новорожденных — 47% от общей высоты лицевого и мозгового отделов черепа. Следовательно, мозговая часть лицевого скелета перед рождением ребенка увеличивается быстрее. Рост лица от основания черепа в направлении вперед и вниз происходит более интенсивно, чем рост мозгового черепа в направлении назад и вверх.
Этиология зубочелюстно-лицевых аномалий. Врожденные аномалии и деформации зубочелюстной системы, как правило, являются проявлением нарушений развития лицевого и мозгового черепа. Форма и размеры челюстей в значительной степени зависят от индивидуальных особенностей формы и размеров черепа. Нарушение роста или развития челюстей приводит к развитию деформации или аномалии, причем это может наблюдаться как в процессе эмбриогенеза, так и после рождения в период формирования временного или постоянного прикуса. В связи с этим становится понятным, какое многообразие аномалий или деформаций может наблюдаться, причем тяжесть их проявления находится в прямой зависимости от сроков возникновения.
Этиология зубочелюстно-лицевых аномалий и деформаций чрезвычайно разнообразна. Органо- и морфогенез челюстей, лицевого черепа может быть нарушен в результате наследственного воздействия на эмбрион перенесенных родителями заболеваний (эндокринные и обменные нарушения в организме матери, инфекционные болезни), радиоактивного облучения, а также физиологических и анатомических изменений половых органов матери и неправильного положения плода.
В раннем детском возрасте развитие зубочелюстной системы может быть нарушено под влиянием эндогенных факторов (наследственность, эндокринные нарушения, различные инфекционные болезни, нарушения обмена веществ) и экзогенных причин (воспаление в зонах роста челюстей, травма, в том числе родовая, лучевое поражение, механическое давление, вредные привычки, дисфункция жевательного аппарата, нарушение акта глотания, носового дыхания и др.).
Большинство деформаций в детском и юношеском возрасте является следствием заболеваний в период развития лицевого черепа (остеомиелит, рахит, артрит височно-нижнечелюстного сустава), травмы, нарушения прикуса в связи с потерей зубов, ранних и травматичных операций по поводу расщелин губы и неба, удаления аденоидов, неправильного и некачественного ортодонтического лечения.
Деформация одной челюсти в процессе роста и развития организма более или менее резко отражается на строении всего лицевого черепа. О деформации одной или обеих челюстей речь может идти лишь при резком отклонении их параметров от условных средних величин, наиболее соответствующих остальным отделам лицевого и мозгового черепа данного индивидуума. Вторым критерием наличия деформации челюсти является нарушение функции жевания или речи.
Патогенез. В основе патогенетических механизмов развития аномалий лицевого черепа и деформаций зубочелюстной системы лежат угнетение или частичное прекращение роста основания и свода черепа, а также челюстных костей, убыль костного вещества, выключение функции жевания или открывания рта. Значительную роль в патогенезе деформаций челюстей и лицевого черепа играют эндокринные расстройства в растущем организме.
Аномалии и деформации лицевого черепа, в том числе деформации челюстей, у детей и взрослых встречаются весьма часто и в разнообразных формах, сопровождаясь выраженными эстетическими и функциональными нарушениями. Большинство больных сосредоточивают внимание на нарушении пропорций лица, изменении внешнего вида. Эстетический недостаток в свою очередь отрицательно сказывается на эмоциональном состоянии больных, делает их замкнутыми, малообщительными, подозрительными. Неправильное отношение окружающих и самого больного к аномалии или деформации лица приводит к развитию мучительного чувства внешней неполноценности, оказывающего существенное влияние на весь уклад жизни больного.
Реакция личности на эстетический недостаток выражается в развитии вторичной невротической реакции, интеллектуальных расстройств, которые, по данным различных авторов, наблюдаются в 45—50 % случаев. Многие клиницисты отмечают, что перечисленные нарушения чаще встречаются у женщин, объясняя это более высокой лабильностью женской психики.
Наряду с эстетическими нарушениями и психоэмоциональными расстройствами у больных с аномалиями и деформациями лицевого черепа наблюдаются и другие функциональные расстройства, которые оказывают существенное влияние на жизнедеятельность организма. В связи с затруднениями при откусывании и пережевывании пищи страдает функция органов пищеварения, что приводит к развитию хронических заболеваний желудочно-кишечного тракта. Образуется своеобразный порочный круг: аномалии прикуса вызывают патологические сдвиги в нервной и пищеварительной системах, органах дыхания, ЛОР-органах, а взаимосвязь между этими органами и системами способствует прогрессированию функциональных отклонений вплоть до возникновения структурных изменений в органе.
У части больных с аномалиями и деформациями зубочелюстной системы отмечены нарушение речи, хронические воспалительные процессы в воздухоносных путях и связанные с этим нарушения дыхания. При этом страдает произношение преимущественно зубных и ряда других звуков вследствие неправильного соотношения зубных рядов, наличия открытого прикуса, деформации твердого и мягкого неба, сужения носовых ходов, нарушения артикуляции языка.
Существенные изменения при деформациях челюстей происходят в окружающих зубы тканях и височно-нижнечелюстных суставах. При этом в слизистой оболочке десны у отдельных зубов и их групп развиваются воспалительные изменения с переходом на пародонт и возникновением в дальнейшем симптомов пародонтита, а нарушение объема движений нижней челюсти ведет к дисфункциональным изменениям в височно-нижнечелюстных суставах.
По мнению многих специалистов, занимающихся лечением больных с аномалиями и деформациями лицевого черепа и зубочелюстной системы, под нормой следует понимать такие соотношения различных отделов лицевого черепа, форму и взаимоотношение зубных рядов, которые: 1) по внешним признакам сходны с наиболее часто встречающимися физиологическими разновидностями (эстетический фактор), 2) обеспечивают оптимальную жевательную эффективность (функциональный фактор), 3) обладают максимальной устойчивостью в процессе развития и формирования жевательного аппарата (онтогенетический фактор). В связи с этим нормой соотношения зубных рядов верхней и нижней челюстей в клинической практике принято считать ортогнатический прикус как наиболее часто встречающийся. Отклонения от ортогнатического прикуса, за исключением его физиологических разновидностей (прямой, бипрогнатический, прогенический), которые характеризуются множественными контактами между зубами-антагонистами, расцениваются как деформации.
Классификации. В отечественной и зарубежной литературе нет единой классификации аномалий и деформаций лицевого черепа и зубоче-люстной системы. Отечественные и зарубежные специалисты наиболее часто используют классификацию Энгля, в основу которой положен симптом соотношения первых постоянных больших коренных зубов верхней и нижней челюстей. Недостатком классификации является то, что деформацию оценивают только в переднезаднем направлении в пределах зубного ряда. При определении соотношения зубных рядов невозможно получить представление о строении лицевого и мозгового черепа в целом и выявить истинную причину нарушения прикуса.
Внедрение в клиническую практику новых, более современных методов исследования, особенно телерентгенографии, позволило реально оценить морфологические нарушения у больного с аномалией или деформацией лицевого черепа. Следует иметь в виду, что одни и те же нарушения прикуса могут быть вызваны различными морфологическими изменениями в зубочелюстной системе и лицевом черепе. Точная регистрация их может иметь решающее значение при разработке рационального плана лечения. Предлагаемые различными авторами классификационные схемы аномалий лицевого черепа и деформаций челюстей основаны на эмбриологических, патогенетических, морфологических и других признаках.
Классификация аномалий лицевого черепа, челюстей и зубов, а также их деформаций, предложенная X. А. Каламкаровым (1972) и усовершенствованная В. М. Безруковым (1981) и В. И. Гунько (1986).
І. Аномалии развития зубов
Аномалии количества зубов: а) адентия (частичная, полная); б) сверхкомплектные зубы.
Аномалии положения зубов (вестибулярные, оральные, медиальные, дистальные, поворот зубов по оси, высокое или низкое положение зубов, транспозиция).
Аномалии величины и формы зубов.
Аномалии прорезывания зубов (преждевременное, позднее, ретенция).
5. Аномалии структуры зубов.
II. Деформации челюстей.
1. Макрогнатия (верхняя, нижняя, симметричная, несимметричная, различных отделов или всей челюсти).
2. Микрогнатия (верхняя, нижняя, симметричная, несимметричная, различных отделов или всей челюсти).
3. Прогнатия (верхняя, нижняя, функциональная, морфологическая).
4. Ретрогнатия (верхняя, нижняя, функциональная, морфологическая).
III. Сочетанные деформации челюстей (симметричные, несимметричные).
1. Верхняя микро-и ретрогнатия, нижняя макро-и прогнатия.
2. Верхняя макро- и прогнатия, нижняя микро- и ретрогнатия.
3. Верхняя и нижняя микрогнатия.
4. Верхняя и нижняя макрогнатия.
IV. Сочетанные аномалии зубов и деформации челюстей.
V. Сочетанные аномалии и деформации лицевого и мозгового черепа и зубочелюстной системы.
1. Симметричные:
а) челюстно-лицевые дизостозы (синдром Тричера —Колинза — Франческети);
б) краниостенозы (синдром Аперта, Крузона);
в) гипертелоризм I—III степени.
2. Несимметричные:
а) гемифациальная микросомия I—III степени (синдром Гольденхара);
б) гипертелоризм І—III степени.
Классификация П. Тесье (1970-1992)
Автор различает 6 групп врожденных деформаций, вовлекающих или череп, или череп и лицо, или представляющих собой преимущественно лицевые дефекты. Больных с орбито-черепными травмами автор выделяет в 7-ю группу.
Группы черепно-челюстно-лицевых деформаций:
Краниосиностозы и кранио-лицевые стенозы - С. F. S.
Срединное лицевое недоразвитие — С. F. M.(гипертелорбитизм, гипертелоризм)—Н. Т. О.
Околоносовое параназальное недоразвитие -Р. N. М.
Боковое недоразвитие лица — L. F. M.
Деформации вследствие доброкачественных опухолей — ТИМ.
Смешанные деформации — MISC.
В 1-ю группу, в частности, отнесены следующие кранио-лицевые стенозы:
брахицефалия;
оксицефалия (более или менее выраженная);
тригоноцефалия и скафоцефалия; плагиоцефалия, в которой асимметрия может быть доминирующей (вертикальная или трансверзальная);
синдром Хотцена с тьюрицефалией;
болезнь Крузона (иногда с вторичным челюстным прогнатизмом);
синдром Аперта (часто с передним открытым прикусом).
2-я группа — срединные недоразвития. Эти аномалии находятся в увеличенном межорбитальном пространстве, т. е. гипертелорбитизм — общий синдром, а не автономное заболевание. Иногда он сочетается с брахицефалией и раздвоенным носом, иногда это называют «лобно-носовой дисплазией». Обычно гипертелорбитизм относится к несращениям:
лобное энцефалоцеле, несращение №14;
среднелицевое несращение - №0;
одно- или двусторонние несращения — №1;
одно- или двусторонние несращения — №2;
комплекс несращений, которые более или менее эквивалентны отсутствию носа.
3-я группа. Некоторые из них являются орбито-черепными:
микроофтальмоз с микроорбитизмом;
наружный пробозис;
гемиагенез носа с микроофтальмией;
полный агенез носа.
Другие параназальные недоразвития являются орбито-лицевыми. Это такие, как несращения №3 или №4, и исключительно №5.
Когда параназальные недоразвития односторонние, они могут индуцировать дистопию полости орбиты.
4-я группа. Это такие деформации, как:
• синдром Тричер-Коллинза, Голденхайра и полулицевое недоразвитие (H.F.M.) одно-или двустороннее. Их подчеркнутой характеристикой является гилоплазия верхней и нижней челюсти, скуловой кости и уха.
Получерепно-лицевой агенез является получелюстным недоразвитием с микроофтальмией и гипоплазией половины черепа и нижней челюсти.
5-я группа:
черепно-тубулярная дисплазия и лобно-метафизеальная дисплазия;
гиперостотическая менингиома;
болезнь Реклингаузена орбито-черепной области;
фиброзная дисплазия лобной, основной кости и верхней челюсти.
6-я группа:
синдром Стрейф Халлерман, Ромберга;
гипогидротическая эктодермальная дисплазия;
синдром Клиппель Фейла с полулицевым недоразвитием или без него;
7-я группа — относится к черепно-лицевой травме (иногда — с потерей глаза или переломом средней зоны лица по Ле Фор II и Ле Фор III с энофтальмом).
В классификации P. Tessier орбита была выбрана как исходная точка, поскольку она принадлежит как к мозговому черепу, так и к лицевому скелету; цифровая система была разработана, исчисляя ось различных дефектов вокруг орбиты в направлении против часовой стрелки. Нумерация начинается с «движущегося на юг» лицевого несращения и продолжается в направлении «движущихся на север», то есть к черепу, черепным несращениям. Эта цифровая система — одно из чисто топографических описаний и не отражает ни вовлеченных структур, ни серьезности участия в аномалии каждой структуры. Несращение, например, может вовлечь щеку и включать только веки и губные структуры.
Несращение не подразумевает участия всех слоев тканей на всем протяжении. Если кажется, что от средней линии к инфраорбитальному отверстию дефекты мягких тканей более серьезные, чем костные от инфраорбитального отверстия к височной кости, то это не так.
«Склеродермическое» пятно кожи или ненормальная линия роста волос могут быть только поверхностными показателями несращения, вовекающего более глубокие слои. Мор и соавторы также сообщили о частоте распространения «показателя линии волос», или маркеров линии волос, определяющихся в направлении несращения.
Не все «гипоплазии» являются несращениями, но все несращения имеют гипопластические компоненты. Несращения не идут через отверстия или желобки сосудисто-нервных пучков. Они могут быть вовлечены в гипоплазию краев несращения.
«Идущие на север» или «идущие на юг» несращения часто сосуществуют вместе; при этом их оси часто (но не всегда) следуют в том же направлении. Несращение затем описывается двойным номером, определяющим каждый компонент несращений. Несращения могут быть двухсторонними, при этом они часто симметричны (с отношением к осям несращения и не обязательно по степени вовлечения каждой стороны). Так называемые «несращения О, 1 и 2» следуют курсом от середины к контуру и поэтому не идут через орбиту и ее не разрывают. Так называемое «несращение 7» является также боковым несращением лица и имеет направление, ведущее к орбите или через орбиту. Несращения, поражающие орбиту, часто являются причиной аномалий содержимого орбиты (глазного яблока и внеглазничных мышц).
При формировании диагноза, помимо отражения морфологических характеристик аномалии или деформации, приведенных в классификации, целесообразно указать соотношение зубных рядов и вид прикуса (прогеническое, прогнатическое, ортогнатическое соотношение зубных рядов; глубокий, открытый, перекрестный прикус). Аномалии и деформации лицевого и мозгового черепа характеризуются нарушением размеров в трех взаимно перпендикулярных плоскостях, поэтому, формулируя диагноз, следует указать, какие размеры преимущественно нарушены (сагиттальные, трансверзальные, вертикальные).
Диагностика. При обследовании больных с аномалиями лицевого и мозгового черепа и деформациями зубочелюстной системы большое значение приобретает изучение анамнеза жизни, перенесенных заболеваний и операций, семейного анамнеза, наследственности. Особенности клинического обследования больных с аномалиями и деформациями лицевого черепа заключаются в детальном анализе местного статуса, изучении фотографий лица в различных проекциях, моделей челюстей, рентгенологическом исследовании черепа и зубочелюстной системы. При опросе больных особое внимание следует уделить выяснению жалоб, оценить их значимость в свете объективного анализа функциональных и эстетических нарушений.
Изучение местного статуса рекомендуется проводить в следующей последовательности:
1) оценить положение головы;
2) проанализировать контуры лица в фас и профиль, определить его пропорции, симметрию;
3) выяснить соотношение зубных рядов, их форму, размеры, взаимоотношение зубов верхней и нижней челюстей, положение отдельных зубов, состояние пародонта;
4) оценить состояние полости носа, функцию носового дыхания;
5) выяснить характер и объем движений нижней челюсти;
6) определить размеры языка, его положение, артикуляцию, характер нарушений речи;
7) изучить особенности строения и функцию твердого и мягкого неба;
8) оценить состояние слюнных желез, жевательных и мимических мышц, функциональное состояние черепных нервов.
Изучать местный статус надо строго последовательно, целесообразнее всего сверху вниз. Анализируя положение головы больного, необходимо учитывать, что в течение многих лет пациент выбирал такое оптимальное ее расположение, при котором аномалия или деформация менее всего видна окружающим. Можно наблюдать изгиб шейного отдела позвоночника, вынужденное положение нижней челюсти, наклон головы с поворотом по оси при несимметричных деформациях. В связи с этим, проводя клиническое обследование, необходимо постоянно следить за правильным положением головы больного в пространстве.
Первоначально изучают контуры лица в трех взаимно перпендикулярных проекциях с учетом его симметричности, пропорциональности верхней, средней и нижней зон. Следует отметить, что абсолютная симметрия различных отделов лица не встречается, а незначительные отклонения не могут служить поводом для хирургического вмешательства. Разделяя лицо на области условными линиями по вертикали и горизонтали, проводят детальный анализ симметричных участков, определяя деформированные отделы.
Обследуя анатомические образования средней зоны лица (глазницы, нос, верхняя челюсть, скуловые кости), оценивают их симметричность и пропорциональность с учетом общей формы лица. Изучают функцию слезоотводящих путей, характер носового дыхания, форму костного и хрящевого отделов носа, их расположение по отношению к другим отделам лица.
При анализе нижней зоны лица акцентируют внимание на положении и характере смыкания верхней и нижней губ, особенности строения носогубных складок, выраженности подбородочного отдела нижней челюсти. При функциональном покое верхняя и нижняя губы находятся в состоянии смыкания либо между ними может быть диастаз до 3,5 мм. При активной улыбке верхняя губа, приподнимаясь, может обнажать слизистую оболочку альвеолярного отростка верхней челюсти не более чем на 2 мм от зубодесневого края. Увеличение указанных параметров может свидетельствовать либо об укорочении верхней губы, либо о чрезмерном развитии верхней челюсти по вертикали. При оценке пропорции лица в профиль большое значение имеют данные о положении основания хрящевого отдела носа. Правильный профиль лица характеризуется расположением на одной линии трех основных точек (наиболее выступающая точка лба, основание перегородки и наиболее выступающая точка подбородка). С эстетических позиций важно оценить положение костно-хрящевого отдела носа, носогубной и подбородочно-шейный углы, степень выраженности подбородочно-губной складки. Особое внимание обращают на форму и размеры углов нижней челюсти, форму ушных раковин.
Оценивая состояние височно-нижнечелюстных суставов, детально анализируют объем и характер движений нижней челюсти. При осмотре полости рта обращают внимание на соотношение зубных рядов, форму зубных дуг, положение отдельных зубов, их форму и размеры. Анализируют состояние слизистой оболочки полости рта, оценивают форму неба, функцию мягкого неба и языка.
После полного клинического обследования больного с аномалией или деформацией лицевого черепа и зубочелюстной системы приступают к объективной оценке состояния мягких тканей лица, костного остова лица и зубочелюстной системы при помощи дополнительных методов:
1) изучения диагностических моделей челюстей;
2) рентгенологического обследования;
3) анализа фотографий лица больного в прямой и боковой проекциях;
4) функциональных исследований (электромиография, электроэнцефалография, реополярография, ринопневмометрия, фоторегистрация движений нижней челюсти).
Для каждого больного целесообразно изготовить две пары гипсовых моделей челюстей, одну из них используют для планирования хирургического лечения, другую для измерения. На моделях определяют размеры зубов и угол их наклона, ширину зубной дуги, глубину неба, длину переднего отрезка зубных дуг, а также форму зубного ряда, симметричность правой и левой его половины. Измерение ширины зубных рядов в области первых малых коренных зубов и первых больших коренных зубов проводят по методу Понта, а длины переднего отрезка зубной дуги — по методу Коркхауза. Изучение взаимоотношения зубных рядов проводят в трех плоскостях после фиксации гипсовых моделей в положении центральной окклюзии в окклюдаторе.
В схему рентгенологического обследования больных с аномалиями и деформациями лицевого черепа и зубочелюстной системы включают терелерентгенографию в прямой и боковой проекциях, ортопантомографию, рентгенографию в полуаксиальной проекции, томографию височно-нижнечелюстных суставов при открытом и закрытом рте, зонографию, панорамную рентгенографию.
Краниометрическое рентгенографическое исследование в трех проекциях (прямая, боковая и полуаксиальная) нашло широкое применение в ортодонтии и челюстно-лицевой хирургии. Следует отметить, что данные телерентгенографического исследования характеризуются значительной вариабельностью и зависят от пола, возраста, этнических особенностей и индивидуальных черт строения лицевого и мозгового черепа. Кроме того, на полученные результаты существенное влияние оказывают технические условия съемки, ошибки в ее проведении, а также субъективные погрешности при разметке и измерении линейных и угловых показателей на телерентгенограммах. Основными достоинствами телерентгенографии являются: широкая возможность прижизненного анализа основных параметров лицевого и мозгового черепа в различных проекциях, определение точной локализации деформации и оценка характера нарушений, регистрация их изменений в процессе роста и лечения.
При расшифровке телерентгенограмм в прямой и боковой проекциях следует использовать определенные ориентиры, измерять ряд линейных и угловых параметров. Детальное изучение линейных размеров и угловых параметров на телерентгенограммах в прямой и боковой проекциях позволяет получить цифровые данные и на их основании провести анализ взаимного расположения отделов лицевого черепа, а также мягких тканей лица. При телерентгенографическом исследовании можно установить положение верхней челюсти по отношению к основанию черепа, положение нижней челюсти по отношению к основанию черепа, их расположение по отношению друг к другу и к основанию черепа, размеры базисов верхней и нижней челюстей, локализацию зубных рядов по отношению к базисам челюстей, определить идентичность размеров правой и левой половины лица или их несоответствие.
На полуаксиальных снимках и ортопантомограммах оценивают состояние околоносовых пазух носа. О состоянии височно-нижнечелюстных суставов судят по данным ортопантомографии, томографии при открытом и закрытом рте, зонографии. Структуру костной ткани челюстей, альвеолярных отростков изучают на увеличенных панорамных рентгенограммах или прицельных внутриротовых рентгенограммах.
Функциональные методы исследования используют для оценки состояния мимических и жевательных мышц, кровоснабжения мягких и костных тканей челюстно-лицевой области.
Дифференциальная диагностика деформаций челюстей представляет значительные трудности. Она основывается на данных клинического обследования больных с деформациями, результатах телерентгенографического исследования, анализе биометрических показателей измерения моделей челюстей. Следует дифференцировать микро- и макрогнатию, микро- и ретрогнатию, макро- и прогнатию, а также верхнюю микро- или ретрогнатию и нижнюю макро- или прогнатию, верхнюю макро- или прогнатию и нижнюю микро- или ретрогнатию. Необходимо подчеркнуть, что у взрослых больных с аномалиями и деформациями лицевого черепа и зубочелюстной системы, как правило, встречаются сочетанные деформации челюстей, причем степень каждой из них может быть определена в процессе дифференциальной диагностики.
Клиническая картина. При всех перечисленных видах аномалий и деформаций лицевого черепа и зубочелюстной системы больные, как правило, жалуются на эстетический недостаток — нарушение правильных пропорций лица за счет недоразвития или чрезмерного развития различных отделов лицевого черепа и функциональных нарушений, связанных с неполноценным откусыванием и пережевыванием пищи, неправильным и нечетким произношением ряда звуков, нарушением дыхания, артикуляции.
Следует обратить особое внимание на тот факт, что изолированные деформации могут иметь место только в период роста и развития лицевого и мозгового черепа. В возрасте старше 16 лет, когда рост и развитие мозгового черепа и верхних челюстей завершаются, происходит формирование сочетанных деформаций челюстей и аномалий лицевого черепа.
Клиническая картина у больных с верхней прогнатией или макрогнатией характеризуется нарушением пропорций средней зоны лица: средняя треть лица укорочена по сравнению с нижней, ширина ее больше; верхняя губа выступает вперед, несколько приподнята. Носогубной угол либо увеличивается, либо уменьшается. Носогубные складки сглажены. При данном виде деформации наблюдается прогнатическое соотношение зубных рядов. Сагитальная щель между центральными зубами верхней и нижней челюстей может иметь различные значения, что зависит от степени деформации. Прикус может быть глубоким, глубоким травмирующим, когда фронтальная группа нижних зубов упирается в слизистую оболочку твердого неба, и открытым. Размеры зубной дуги верхней челюсти нарушены в трансверзальной и сагитальной плоскостях. В большинстве случаев уменьшается ширина верхнего зубного ряда на уровне первых премоляров и увеличивается длина переднего отдела верхней челюсти, фронтальные зубы выступают вперед. В состоянии физиологического покоя верхняя губа не закрывает зубы на верхней челюсти. В отдельных наблюдениях зубы верхней челюсти выступают из-под верхней губы на 2/з высоты коронки или даже больше. При улыбке верхняя губа, смещаясь кверху, обнажает и слизистую оболочку альвеолярного отростка верхней челюсти.
Клиническая картина при нижней микрогнатии или ретрогнатии характеризуется уменьшением размеров нижней зоны лица в сагиттальной плоскости, а вертикальные размеры нижней зоны лица, как правило, увеличены. Нижняя челюсть недоразвита, уменьшена в размерах либо смещена кзади при сохранении нормальных параметров. У большинства больных с этим видом деформации подбородочный отдел лица скошен кзади, губоподбородочный угол не выражен, губоподбородочная борозда сглажена, мягкие ткани подбородочной области смещены кзади по отношению к нижней губе. Шейно-подбородочный угол плохо выражен, расстояние между подбородком и подъязычной костью уменьшено.
У части больных губоподбородочный угол и губоподбородочная борозда, наоборот, резко выражены и сильны выделяются. Подбородочный отдел выглядит как бы укороченным при сохранении его нормальных параметров. Нижняя губа развернута вперед, слизистой оболочкой красной каймы упирается в режущие поверхности верхних зубов. Шейно-подбородочный угол выражен хорошо, а расстояние между подбородком и подъязычной костью лишь незначительно короче.
У всех больных с нижней микро- или ретрогнатией отмечается прогнатическое соотношение зубных рядов с различной величиной сагиттальной щели между центральными резцами верхней и нижней челюстей, что зависит от степени деформации. Прогнатическое соотношение зубов сопровождается глубоким, глубоким травмирующим или открытым прикусом. У больных с нижней микро- или ретрогнатией наблюдается нарушение трансверсальных и сагиттальных размеров зубного ряда нижней челюсти, которое выражается в сужении ее на уровне первых премоляров и укорочении длины ее переднего отдела. У многих больных выявляются скученность зубов на нижней челюсти, вестибулярный наклон фронтальных зубов и смещение их кверху по отношению к окклюзионной плоскости.
У больных с верхней микро- или ретрогнатией уплощена и западает средняя треть лица. Это особенно четко проявляется при сравнении наиболее выступающих точек в области лба, верхней челюсти и подбородка. Рельеф скуловых и подглазничных областей симметрично сглажен и уплощен. Основание хрящевого отдела носа западает, носовые ходы сужены вследствие уменьшения грушевидного отверстия. Носовое дыхание затруднено. На границе перехода костного отдела носа в хрящевой определяется горбинка. Верхняя губа, особенно ее основание, западает. Носогубной угол меньше 90°. Носогубные складки резко выражены, глубокие. Нижняя губа, несмотря на правильные размеры нижней челюсти, перекрывает верхнюю. Подбородок выступает вперед.
У больных с данным видом деформации наблюдается прогеническое соотношение зубных рядов. Это сопровождается формированием прогенического или открытого прикуса, выраженность которого зависит от степени деформации. При верхней ретрогнатии, как правило, размеры зубной дуги верхней челюсти в трансверсальной и сагиттальной плоскостях не отличаются от нормальных. У больных с верхней микрогнатией выявляются ретенция и дистопия зубов, их скученность, сужение зубного ряда верхней челюсти. Свод твердого неба резко выражен, глубокий, носит название готического.
У больных с верхней микрогнатией после хейло- и уранопластики по поводу врожденных расщелин губы и неба, помимо всего перечисленного, отмечается смещение костного остова носа в здоровую сторону. Хрящевой отдел носа также смещен в здоровую сторону, крыло носа на стороне расщелины деформировано, уплощено. Перегородка носа укорочена. Основание грушевидного отверстия на стороне расщелины недоразвито, уплощено, западает. Вход в нижний носовой ход на стороне расщелины расположен ниже по сравнению со здоровой стороной. Костная и хрящевая перегородки носа искривлены, носовые раковины на стороне расщелины гипертрофированы. У всех больных с расщелинами нарушено носовое дыхание. Верхняя губа укорочена, уплощена, рубцово деформирована. Подвижность ее несколько ограничена из-за рубцовой деформации и наличия рубцовых спаек по верхнему своду преддверия полости рта. Носогубной угол меньше 90°. Верхний зубной ряд значительно деформирован, в зоне расщелины могут отсутствовать постоянные зубы. Верхний свод преддверия рта неглубокий за счет Рубцовых изменений тканей после ранее проведенных операций хейло- и уранопластики. Слизистая оболочка твердого и мягкого неба рубцово изменена, мягкое небо малоподвижное, укороченное. Нередко у части больных данной группы выявляются остаточные дефекты твердого неба и ротоносовое соустье в области верхнего свода преддверия рта.
У больных с нижней макро- или прогнатией имеется деформация нижней трети лица за счет ее выступания вперед. При этом создается впечатление, что верхняя губа западает. Носогубные складки резко выражены, глубокие. Нижняя губа перекрывает верхнюю. Подбородок выступает вперед. При нижней макрогнатии размеры тела и ветви нижней челюсти увеличены. У больных с нижней прогнатией отмечается увеличение нижнечелюстного угла (в норме 127°).
При нижней макро- или прогнатии выявляется прогеническое соотношение зубных рядов. Прикус прогенический, открытый либо глубокий. Сагиттальное несоответствие между центральными резцами верхней и нижней челюсти определяется степенью деформации. У больных с нижней макрогнатией увеличены трансверсальные и сагиттальные размеры зубной дуги. При нижней прогнатии размеры зубной дуги не изменены. Артикуляция языка нарушена, при разговоре кончик его упирается во фронтальные зубы нижней челюсти.
У больных с несимметричными аномалиями лицевого черепа и деформациями зубочелюстной системы клиническая картина характеризуется теми морфологическими изменениями, которые присущи конкретной деформации, и тесно связана с топографией патологических изменений, а также степенью их выраженности.
Клиническая картина деформации обусловлена односторонним поражением верхней или нижней челюсти в виде макро- или микрогнатии. У больных с гемифациальной микросомией II и III степени, помимо односторонней деформации лицевого черепа, имеются и дефекты его, что сопровождается значительными функциональными и эстетическими нарушениями.
Системные аномалии развития
Синдром Робена. Описан P. Robin в 1929 г. Характеризуется резким недоразвитием тела и ветвей нижней челюсти, микрогенией — недоразвитием костной части подбородка, глосоптозом. Нередко такое нарушение сочетается с врожденным несращением твердого и мягкого неба и микроглоссией. У новорожденных с таким заболеванием значительно нарушена форма лица, особенно в профиль. Нижняя гнатическая часть лица скошена кзади, укорочена, в связи с чем такое лицо называют птичьим. После рождения ребенок нередко задыхается, наблюдается цианоз. Затрудненное дыхание и питание обусловлены западением корня языка. Кормление детей затруднено. В связи с имеющимися нарушениями может развиваться аспирационная пневмония.
Лечение заключается в оттягивании языка вперед, что облегчает дыхание и улучшает состояние новорожденного. P. Robin предложил пришивать кончик языка к нижней губе и по возможности избегать трахеотомии.
Наилучших результатов лечения достигают при использовании моноблокового активатора, фиксирующего нижнюю челюсть в выдвинутом до 5 мм положении и разобщающего вершины альвеолярных отростков до 4 мм. В переднем участке активатора по линии смыкания губ оставляют отверстие для прохождения воздушной струи и введения пищи. Один раз в сутки активатор вынимают из полости рта. При показаниях его корригируют путем спиливания пластмассы, промывают и вновь надевают. Через 2—3 нед активатор вынимают из полости рта после каждого кормления. К 6 мес — ко времени прорезывания первых временных резцов — нижняя челюсть значительно увеличивается, язык занимает правильное положение, вопрос о показаниях к дальнейшему ортодонтическому лечению решают индивидуально.
Кроме такого способа лечения, рекомендуют укладывать новорожденного в специальную гипсовую кроватку лицом вниз с опорой на лоб, плечи, туловище, но с отверстием для средней и нижней частей лица. При этом нижняя челюсть свисает, язык перемещается вперед, дыхание нормализуется. При кормлении ребенка располагают вертикально и наклоняют голову.
Операцию по поводу несращения неба проводят в зависимости от величины дефекта в обычные сроки (велопластику — в 1 год 2 мес, уранопластику — в 7 лет).
Значительное поражение костей при хондродистрофии приводит к нарушению роста ребенка (карликовый рост), укорочению конечностей, нарушению формы черепа (брахицефалия), уплощению лица и нарушению прикуса. Однако при таких нарушениях ортодонтические мероприятия малоэффективны.
Синдром Тричера— Коллинза, Франческетти впервые описан Berry (1882), а затем — Treacher и Collins (1900). Изучая клинические проявления синдрома, A. Francescetti, D. Klein (1949) отметили, что недоразвитие мягких и костных тканей средней зоны лица сочетается с деформацией нижней челюсти и ушной раковины, в связи с чем они расценивали этот синдром как челюстно-лицевой дизостоз. Он относится к редким врожденным заболеваниям.
При данной патологии клиническая картина характерна: в области скуловых костей, наружно-нижних отделов глазниц отмечается резкое западение вследствие их недоразвития, глазные щели расположены в косом направлении, наружные углы их опущены (антимонголоидный разрез глаз). Нижние веки недоразвиты, ближе к наружному углу имеются колобомы, ресницы частично или полностью отсутствуют. Отмечаются незначительный птоз верхних век, резко выступающий нос с высоким переносьем, что особенно подчеркивается недоразвитием подглазнично-скуловых областей. Нередко вследствие искривления носа в костном отделе дыхание затруднено. Ушные раковины недоразвиты и деформированы; иногда перед ними расположены небольшие пучки волос в виде своеобразных выступов. Для всех больных характерно снижение слуха, влекущее за собой нарушение развития речи. В различной степени выражены недоразвитие верхней и нижней челюстей, скошенность подбородка. Нижняя челюсть деформирована по типу двусторонней микрогнатии. Деформация лицевого скелета при челюстно-лицевом дизостозе, как правило, двусторонняя, но не симметричная. У всех больных наблюдается истончение мягких тканей лица с недоразвитием подкожной жировой клетчатки, особенно в подглазнично-скуловых областях.
При рентгенологическом исследовании черепа в прямой, боковой и полуаксиальной проекциях, ортопантографии, томографии височно-нижнечелюстных суставов выявляется, что глазницы вытянуты в вертикальном направлении, скошены; создается впечатление, что они плоские. Нижнеглазничные края не дифференцируются. Лобные пазухи хорошо выражены. Отмечается недоразвитие скуловых костей и дуг, а у ряда больных — полное их отсутствие. В ряде случаев верхнечелюстные пазухи имеют вид небольших дополнительных ячеек, плотно прилегающих к клеткам решетчатого лабиринта. Высота альвеолярного отростка верхней челюсти уменьшена. Нижняя челюсть уменьшена в размерах, гениальные углы выражены, ветви значительно укорочены. Мыщелковые отростки снижены за счет недоразвития, а в ряде случаев вследствие полного отсутствия головок нижней челюсти и укорочения шеек.
Ортодонтическая профилактика нарушений смыкания зубных дуг обычно заключается в удалении отдельных молочных, а затем постоянных зубов на верхней челюсти и применении активатора в ночное время для стимулирования роста нижней челюсти и регуляции положения зубов. В результате лечения можно достигнуть множественных контактов между зубными рядами.
Хирургическое лечение больных с челюстно-лицевым дизостозом многоэтапно. По данным литературы, нет единого мнения о сроках, методах и последовательности оперативных вмешательств. Хирургическое лечение с применением имплантатов проводят последовательно в три этапа.
В первую очередь выполняют костно-пластические операции с целью уменьшения носа и устранения искривления. Через разрезы на слизистой оболочке крыльев и перегородки носа отслаивают кожу с надкостницей, производят двустороннюю остеотомию костей носа и иссечение сегмента четырехугольного хряща с коррекцией хрящевого отдела носа. При резко выраженной микрогнатии осуществляют костно-пластическое удлинение нижней челюсти, устраняют колобому. Кроме того, необходимо фиксировать связку наружного угла глазной щели. При резко выраженном недоразвитии кожных покровов подглазнично-скуловых областей применяют методику их пластики лоскутами на сосудистых ножках со лба.
На третьем этапе производят контурную пластику нижней зоны лица индивидуально моделированным имплантатом из силоксана, устраняя тем самым недоразвитие не только в подбородочном отделе, но и при необходимости в области ветвей и углов нижней челюсти. При реконструктивных операциях вводят по три имплантата: два в скулоорбитально-щечные области, один — в область нижней челюсти.
Операция позволяет добиться хороших анатомических и функциональных результатов. При этом одновременно восстанавливают рельеф скулоорбитальных областей (имплантатами) и устраняют дефект мягких тканей (кожно-жировыми лоскутами). Кроме того, корригируют деформацию нижнего века, глазная щель приобретает правильное положение, перемещенный кожно-жировой лоскут не сокращается и по цвету практически не отличается от окружающих тканей.
Нарушения развития экто- и мезодермы первой и второй жаберных дуг проявляются нарушениями формирования тканей и органов челюстно-лицевой области. Гемифациальная микросомия (отокраниостеноз, синдромы первой и второй жаберных дуг) выражается в односторонней микротии, макростомии и недостаточном развитии ветви нижней челюсти. Возникают изолированные или сочетанные уродства: недоразвитие челюстей, скуловой кости, аномалии ушной раковины, языка, мягкого неба. При более выраженных уродствах могут наблюдаться аплазия ушной раковины, нарушение формирования височно-нижнечелюстного сустава, недоразвитие костей лица. Иногда такие нарушения взаимосвязаны с атрофией и парезом мышц лица, неба, языка.
Клиническая картина характеризуется резкой асимметрией лица из-за уменьшения лицевого скелета с пораженной стороны и некоторого увеличения — с другой. Выражена врожденная деформация ушной раковины, мягкие ткани околоушной и щечной областей истончены, уменьшены в объеме. Открывание рта не затруднено, прикус в большинстве случаев адаптирован, не смотря на косое расположение окклюзионной плоскости. Асимметрия нижней челюсти проявляется уже в раннем возрасте и, вероятно, играет основную роль в прогрессирующем искривлении структуры на обеих сторонах. На ортопантомограмме четко выявляется недоразвитие нижней челюсти: ветвь не дифференцируется, тело резко сужено, уплощено, укорочено и заканчивается закруглением, отдаленно напоминающим суставную головку, подбородок смещен в сторону аномалии.
Врожденный черепно-лицевой дизостоз (болезнь Крузона) характеризуется уменьшением размера черепа, облитерацией его швов. Кости свода черепа истончены, основание черепа укорочено, верхняя челюсть и носовые кости недоразвиты, нижняя челюсть выступает, прикус нарушен, что диагностируют при клиническом обследовании и изучении боковых ТРГ головы. При осмотре лица отмечают пучеглазие и расхождение глазных яблок. Отставание в окостенении соединительнотканного соединения между основанием черепа и верхней челюстью проявляется подвижностью, последней.
Врожденный черепно-ключичный дизостоз. Наблюдаются характерные изменения лица в связи с большим широким лбом и маленькой лицевой частью. Верхняя челюсть и ее пазухи недоразвиты, твердое небо укорочено, а нижняя челюсть обычно нормальных размеров. Отмечается запоздалая смена временных зубов недоразвитыми постоянными зубами. Описанные изменения черепа сочетаются с дефектами ключиц в их латеральных участках. В связи с этим в плечевом поясе наблюдается патологическая подвижность: плечи можно сместить вперед и к средней линии туловища.
Врожденные кисты и свищи обусловлены неправильным развитием щитовидно-язычного протока и аномалиями жаберных щелей. Больные со срединными и боковыми свищами шеи обычно обращаются к стоматологу-хирургу. При кисте корня языка могут быть нарушены функции дыхания, глотания, речи. Такие нарушения неблагоприятно влияют на формирование прикуса. Раннее оперативное лечение нормализует функцию языка и способствует саморегуляции нарушений смыкания зубных дуг.
Ряд врожденных уродств нередко сочетается со снижением интеллекта или значительной умственной отсталостью. К таким нарушениям относят болезнь Пфаундлера—Гурлер — форма остеохондродистрофии раннего детского возраста, при которой нарушение формы лица включает недоразвитие верхней челюсти и увеличение размеров нижней. Врожденная язычно-лицевая дисплазия характеризуется уплощением лица, расщеплением языка, сочетанием этих нарушений с врожденной расщелиной верхней губы и неба, нарушением скелета.
К трудно поддающимся хирургической коррекции деформациям относятся такие пороки развития лица, как синдром Тричера—Коллинза, гемифациальная микросомия (отокраниостеноз), расщелины верхней губы и неба, группа краниостенозов, в которую входят редко встречающиеся синдром Крузона, Аперта, орбитальный гипертелоризм, брахи- и плагицефалия.
Черепно-лицевые несращения.
Ниже приведены клинические картины несращений в соответствии классификации Тесье.
Несращение 0, или срединное черепно-лицевое несращение (рис. 1), представляет собой недостаток (отсутствие) или задержку в сращении передней черепной ямки. Его направление — от переднего родничка через лобную кость, петушиный гребень, среднюю линию носа, колумеллу, губу, верхнюю челюсть, может вовлекаться язык, нижняя губа и челюсть. Оно может дать развитие лобной, лобно-носовой или лобно-основной мозговой грыжам, телорбитизму, двойной носовой перегородке, срединному несращению губы. В его малых формах может быть маленький телорбитизм и «плоское» проявление (вид) в области переносицы. Часто наблюдается носовая глиома, представляющая отделение глии после закрытия передней черепной ямки. Его черепным проявлением является несращение 14.
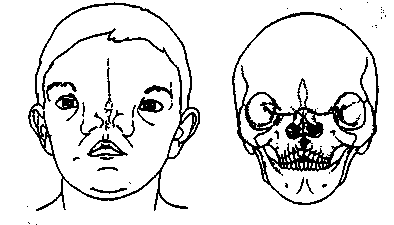
Рис. 1. Схема несращений №0-14 (срединное черепно-лицевое несращение)
Несращение 1, или околосрединное черепно-лицевое несращение (рис. 2), идет через лобную кость, обонятельный желобок крибриформной пластинки, между носовой костью и лобным отростком верхней челюсти, через верхнюю челюсть между центральным и боковым резцами. Оно может быть причиной телорбитизма с глубокой инвагинацией твердой мозговой оболочки в зоне дефекта крибриформной пластинки, носо-глазной мозговой грыжи (причиной которой может быть также несращение 0), прорезая ноздрю в зоне купола хряща, и изредка — несращения губы. Его черепное проявление — несращение 13.
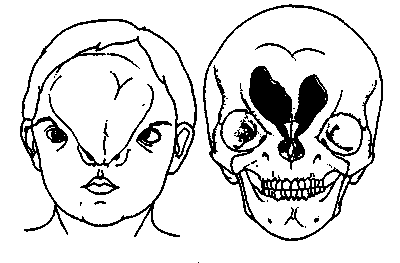
Рис. 2. Схема двустороннего несращения №1-13 (околосрединное черепно-лицевое)
Несращение 2, или околоносовое несращение, похоже на несращение 1, но несколько более латеральное. Ее черепное проявление — несращение 12.
Несращение 3, или глазнично-носовое несращение, является медиальным глазнично-верхнечелюстным несращением (рис. 3). Оно идет через слезную кость, лобный отросток верхней челюсти и альвеолярный отросток между вторым резцом и клыком. Здесь отсутствует нижнемедиальная стенка глазницы; недостаток пневматизации верхнечелюстной полости с отсутствием перегородки, отделяющей полость носа от пазухи. Медиальный кантус смещен книзу. Есть колобома нижнего века, конъюнктива и носовая слизистая разделены тонкой лентой фиброзной ткани. Слезный аппарат поражен вариабельно: слезный мешок или отсутствует, или имеется в виде кисты слизистой оболочки. Наружный вид носа: он отделен от щеки со значительным вертикальным укорочением носа на стороне несращения. Дефект оканчивается как несращение губы. Его «идущим на север» продолжением является несращение 11.
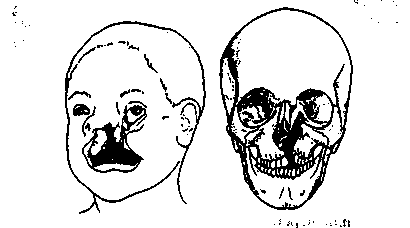
Рис. 3. Схема несрашения №3 (глазнично-носовое несращения)
Несращение 4, или глазнично-лицевое несращение 1 (рис. 4), является центральным глаз-нично-верхнечелюстным несращением. Его верхняя часть похожа на таковую в несращении 3. Оно следует медиально к подглазничному нерву через верхнечелюстную пазуху (являясь причиной экстрофии слизистой оболочки пазухи). Однако перегородка между носовой полостью и верхнечелюстной пазухой имеется. Заканчивается несращение аналогично несращению 3: между вторым резцом и клыком. В мягких тканях, медиальный кантус, веки и «слезные» проблемы похожи на таковые в несращении 3, но несращение между носом и щекой встречается более латерально, сохраняя ноздрю. Несращение губы находится латеральнее от гребня фильтрума. У его двухсторонних форм есть значительное укорочение средней части лица.
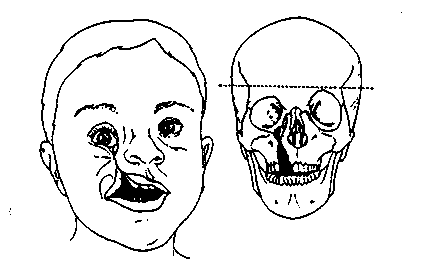
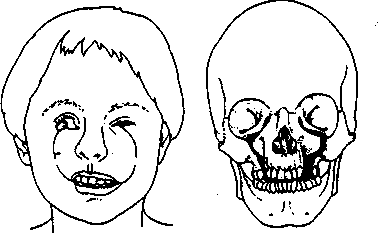
Рис. 5. Схема двустороннего несращения №5 (глазнично-лицевое несращение №2)
Несращение 6 отделяет верхнюю челюсть от скуловой кости (рис. 6). Сопутствующие деформации мягких тканей состоят из колобомы нижнего века и «склеродермических» борозд (морщин) кожи от колобомы к углу нижней челюсти.
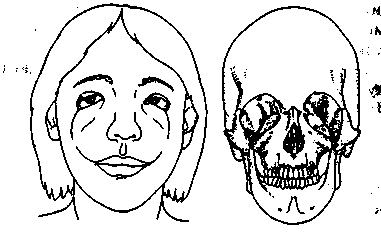
Рис. 6. Схема двустороннего несращения №6
Несращение 7 идет между скуловой костью и скуловой дугой. Скуловая дуга обычно отсутствует. Мыщелковый отросток, венечный отросток, ветвь челюсти страдают в разной степени. Височная мышца или отсутствует, или атрофична, формируя длинную височно-жевательную мышцу. Здесь может быть сопутствующее несращение скальпа или над несращением кости могут быть ненормальные признаки роста волос. Есть разные степени деформаций уха. Несращение 7, однако, может существовать как чистая изолированная макростомия без любой оцениваемой деформации скелета или уха.
Несращение 8 является лобно-скуловым несращением, продолжающимся к большим крыльям основной кости. В мягких тканях может быть или истинное несращение наружного кантуса, или узел нижнего века может быть расположен близко к кантусу с кожной кистой.
Комбинации несращений 6, 7, 8 в разной степени выраженности, составляют синдром Тричер-Коллинза. При полных несращениях 6, 7, и 8 скуловая кость может полностью отсутствовать, или может быть в виде сесамовидных костей в височно-жевательной фасции.
Несращение 9 является нижнее-наружным орбитальным несращением верхне-наружного края угла с сопутствующей колобомой верхнего века.
Несращение 10 — верхнее центральное глазничное несращение лобной кости, верхне-орбитального края и орбитального пучка, надглазничного пучка, что является причиной мозговой кисты (грыжи) (рис. 7). Это может сопровождаться колобомой средней трети верхнего века и (или) брови.

Рис. 7. Схема несращения №10 (верхнее центрально-глазничное несращение)
Несращение 11 представляет собой верхнее срединное несращение орбиты через лобную кость, лобный синус, наружные отделы основной кости, супраорбитальный сосудисто-нервный пучок. Сопутствующей деформацией мягких тканей является колобома медиальной трети верхнего века.
Складання плану та організаційна структура заняття.
|
Основні етапи заняття, їх функції та зміст |
Навчальні цілі в рівнях засвоєння |
Методи контролю та навчання |
Матеріали методичного забезпечення |
Розподіл часу (у хв.) | ||||||
|
І. Підготовчий етап | ||||||||||
|
1. Організація заняття: а) викладачам;
б) студентам. |
|
|
а) академічний журнал; б) відомість, альбом. |
2 хв. | ||||||
|
2. Визначення навчальних цілей та мотивації |
|
|
|
3 хв. | ||||||
|
3.Контроль вихідного рівня знань, навичок, умінь
|
|
|
|
45 хв. | ||||||
|
Зміст теми, що винесена на контроль |
|
| ||||||||
|
1. Класифікація черепно-щелепно-лицевих деформацій. |
α=2 |
1. Індивідуальне усне опитування.
|
1.Питання.
| |||||||
|
2. Етіологія, патогенез розвитку черепно-щелепно-лицевих деформацій |
α=2 |
1. Індивідуальне усне опитування.
|
1. Питання. 2. Схеми.
| |||||||
|
3. Філогенез тканин та органів ЩЛД. |
α=2 |
1. Індивідуальне усне опитування.
|
1. Питання. 2. Таблиця.
| |||||||
|
4. Методики проведення огляду хворих системними аномаліями розвитку. |
α=2 |
1.Індивідуальне усне опитування. 2.Тестовий кон-троль 2 рівня: рішення типо-вих ситуаційних задач. |
1.Питання.
2.Текстові ситуа-ційні задачі 2 рівня.
| |||||||
|
5. Обстеження пацієнтів, які потребують відновних оперативних втручань на ЩЛД. |
α=2 |
1. Індивідуальне усне опитування. 2. Тестовий кон-троль 2 рівня: рішення типо-вих ситуаційних задач. |
1.Питання.
2.Текстові ситуа-ційні задачі 2 рівня.
| |||||||
|
6.Класифікації черепно-щелепно-лицевих деформацій. |
α=2 |
1. Індивідуальне усне опитування. 2. Тестовий кон-троль 2 рівня: рішення типо-вих ситуаційних задач. |
1.Питання.
2.Текстові ситуа-ційні задачі 2 рівня.
| |||||||
|
ІІ. Основний етап.
| ||||||||||
|
ІІІ. Заключний етап.
| ||||||||||
