
Дифференциальная ультразвуковая диагностика в гинекологии
.pdf
При стигме овуляции на поверхности яичника виден дефект ткани размером до 1,0 см в диаметре, края дефекта втянуты внутрь. Часто разрыв белочной оболоч ки яичника прикрыт фиксированным сгу стком - болевая форма, что не требует проведения каких либо манипуляций. При выявлении кровотечения из дефекта (анемическая форма) требуется проведе ние гемостаза (рис. 21).
В данной ситуации выполняют коагу ляцию места разрыва с помощью биполяр ных щипцов, пуговчатого монополярного зажима или монополярного зажима с зак ругленными браншами (рис. 22).
При разрыве кисты яичника, наряду с кровью и сгустками, могут определяться различные включения - капельки жира (при зрелой тератоме), хлопья бурого цвета на
серозном покрове прилежащих органов и на брюшине (при разрыве эндометриоидной кисты). Часто при разрыве эндометриоидной кисты в брюшной полости виден вязкий секрет бурого цвета (разрыв «шоколадной кисты»).
При разрыве кисты выполняют резекцию яичника в пре делах неизмененных тканей с помощью электрохирургичес ких ножниц, или производят вылущивание кисты. Дефект яичника можно ушить кетгутовыми узловыми швами (рис. 23-25), или осуществить гемостаз путем коагуляции.
Необходимо соблюдать осторожность при работе вблизи ворот яичника, из-за возможности возникновения кровотечения.
21
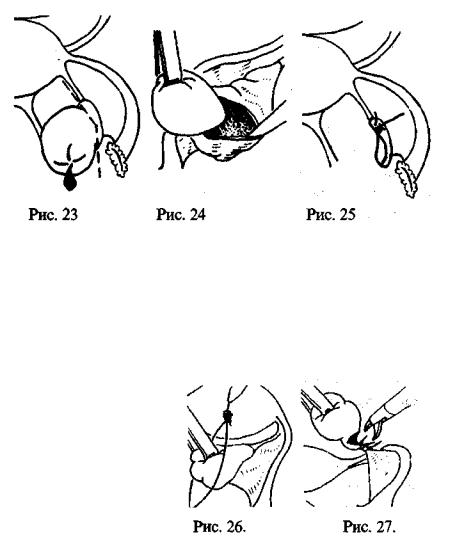
При кровотечении в ткань яичника последний увели чен в размерах, напряжен, серо-синюшного цвета. В дан ной ситуации выполняют овариоэктомию, которую так же можно выполнить двумя методами: с помощью элект рокоагуляции и лигатурным способом. При электрокоа гуляции лучше использовать биполярный зажим, чередуя его с ножницами. Коагуляцию и пересечение связок яич ника желательно де лать ближе к ткани яичника.
Лигатурный способ выполняется так же, как описано выше (рис. 26,27).
Дифференциальная диагностика между острой гинеколо гической патологией и острым аппендицитом
Червеобразный отросток может быть любой формы и длины и занимать любое положение в брюшной полости. Поиски червеобразного отростка целесообразно начинать с места слияния трех тений толстой кишки - здесь нахо-
22
дится основание отростка. В норме червеобразный отрос ток с гладкой, блестящей поверхностью, верхушка закруг лена. При пальпации отросток легко смещается, мягкий.
При деструктивных формах червеобразный отросток утолщен, сероза его багрового цвета с налетом фибрина. При пальпации отросток ригидный, при смещении — пружинит. При вторичных изменениях червеобразного отростка, возникающих в результате воспалительного процесса в малом тазе, когда отросток отечен, гиперемирован, с уси лением сосудистого рисунка, он остается мягким и легко
смещаемым, отсутствует ригидность.
Лапароскопическая аппендэктомия
При методике лапароскопической аппендэктомии, предложенной F. Gotz и соав. в 1991 г, троакары для ла пароскопа и инструментов вводят следующим образом.
Параумбиликальный троакар вводят выше или ниже пупка, 5-ти мм троакар — в левой подвздошно-паховой области, 11-ти мм троакар — над куполом слепой кишки.
Червеобразный отросток захватывают за верхушку за жимом, введенным через 11-ти мм троакар, подтягивают или втягивают в гильзу троакара так, чтобы четко была видна брыжейка отростка.
Инструментами, введенными через 5-ти мм троакар, поочередно, работая зажимом для биполярной коагуля ции и ножницами, пересекают брыжейку отростка как можно ближе к его стенке, пока червеобразный отросток не будет полностью «скелетирован».
Самозатягивающуюся петлю вводят через 5 мм троа кар, через неё протягивается червеобразный отросток, и петлю затягивают непосредственно у основания. Затем, на
23
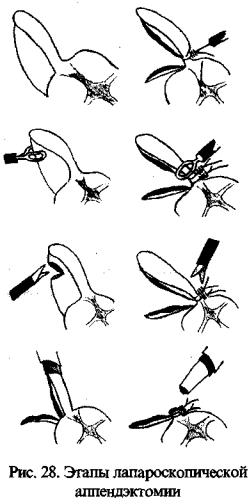
3-4 мм выше первой лигатуры, затягивают вторую лига туру. Отступя не менее чем на 5 мм выше второй лигату ры, червеобразный отросток коагулируют биполярным за жимом и пересекают ножницами. Отросток извлекают наружу через 11-ти мм троакар, культю отрост ка обрабатывают тупфером с йодом. Операцию заканчивают санацией брюшной полости. Для лигирования червеобраз ного отростка использу ют хромированный кет
гут (рис. 28).
При методике лапа роскопической аппендэктомии, с использова нием сшивающих аппа ратов, троакары для ла пароскопа и инструмен тов вводят следующим образом.
Параумбиликальный троакар вводят выше пупка, 5-ти мм троакар - по срединной линии над лоном, 12-ти мм троакар - в правой мезогастральной области.
Червеобразный отросток захватывают за верхушку за жимом, введенным через 5-ти мм троакар, подтягивают
24
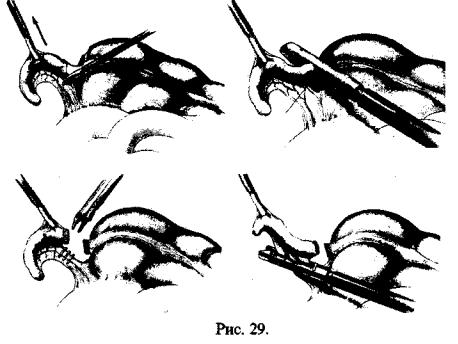
или втягивают в гильзу троакара так, чтобы четко была видна брыжейка отростка. Диссектором делается окно в брыжейке отростка, ближе к основанию последнего. В окно проводится сшивающий аппарат с кишечными скреп ками и червеобразный отросток отсекается. На брыжей ку отростка можно наложить клипсы и отсечь ее, или пе ресечь с помощью сшивающего аппарата с сосудистыми скрепками. Культя червеобразного отростка обработывается тупфером с йодом (рис. 29).
Способы извлечения отсеченных тканей
1.Извлечение отсеченных тканей через троакар. Че рез него извлекают небольшие кусочки тканей, та кие как гидатиты, небольшие кисты яичника, от дельные фрагменты.
25
Извлечение отсеченных тканей за троакаром. Зуба стым зажимом захватывают, например, маточную трубу с плодным яйцом, подтягивают к троакару и за троакаром извлекают наружу. Наружу выходит небольшая часть маточной трубы, которую захва тывают хирургическими зажимами. Кожный разрез продлевают, операционную рану расширяют и тру бу извлекают наружу. За троакаром удаляют маточ ные трубы, кисты яичников.
Извлечение отсеченных тканей с помощью эвакуато ра (или ранорасширителя). Ранорасширители имеют диаметр от 10 до 24 мм. В комплект ранорасширителя входят направляющий проводник, троакар и тубусвставка с конусообразным сужением на конце, где имеется резьба для удобства проведения его через тка ни. Извлекают ткани, соответствующие диаметру ра норасширителя, или более крупные—«за троакаром». Извлечение отсеченных тканей с помощью эвакуа тора, в качестве которого используют специальный контейнер или хирургическую перчатку. В брюш ную полость проводят перчатку, в которую погру жают отсеченную ткань. Затем контейнер или пер чатку захватывают зубастым зажимом, подтягива ют к троакару и за троакаром извлекают наружу. Выведенную наружу часть эвакуатора захватывают хирургическими зажимами и фиксируют. Внутрь эвакуатора заводят хирургические ножницы и раз рушают ткань. Осуществляют контроль через лапа роскоп со стороны брюшной пблости. Таким спо собом можно извлекать пиосальпинкс, дермоидные и эндометриоидные кисты, кистомы яичника с це лью соблюдения абластичности процесса, пиовар.
5.Извлечение отсеченных тканей через задний свод влагалища. Для этого необходимо иметь троакар для вскрытия заднего свода. Со стороны брюшной полости, по троакару, введеному во влагалище, вскрывают задний свод с помощью электрохирур гического крючка, игольчатого электрода или нож ниц. Используют монополярную коагуляцию. Пос ле вскрытия заднего свода, через влагалищный тро акар проводят зубчатый зажим и захватывают от сеченную ткань, которую извлекают наружу. Затем выполняют тугую тампонаду влагалища салфетка ми и ушивают рану под контролем лапароскопа, используя технику экстракорпорального шва. Че рез задний свод влагалища можно извлекать мио мы матки (до 12 недель беременности), дермоидные и эндометриоидные кисты, пиосалышнкс и т.д.
6.Извлечение отсеченных тканей с помощью морцелятора. Различают ручные и электромеханические морцеляторы. С их помощью разрушают миоматозные узлы (рис.30,31).
27
Способы гемостаза
1.Монополярная коагуляция. Электрический ток рас пространяется от активного электрода, в данном случае, ножниц, зажима, или электрохирургическо го крючка, к пассивному электроду. Пути распрос транения электрического тока в организме пациен та окончательно не изучены. Пассивный электрод стараются фиксировать ближе к месту предполага емого вмешательства (на ягодице или на бедре). При монополярной коагуляции существует опасность возникновения «шальных» токов (передаточной коагуляции с повреждением соседних органов).
2.Биполярная коагуляция. Электрический ток распро страняется между браншами зажима, образуя глу бокий коагуляционньга некроз и стойкий гемостаз. При биполярной коагуляции необходимо часто ме нять инструменты: коагуляция зажимом - рассече ние ножницами, коагуляция - рассечение и т.д. Су ществуют биполярные ножницы, которые заметно облегчают работу хирурга.
3.Петля Роэдера, которая представляет собой само затягивающуюся петлю из различных шовных ма териалов. Петля дает возможность лигировать круп ное образование, например, ножку кисты, но иног да требуется дополнительный троакар или инстру мент.
Виды эндоскопических швов
Из эндоскопических швов наиболее распространены экстракорпоральный и интракорпоральный швы (рис.32,33).
28
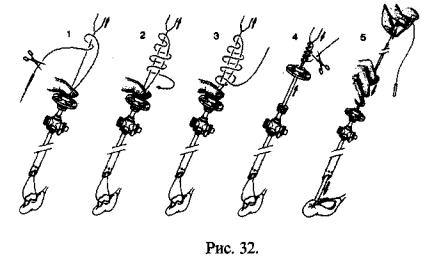
Кэкстракорпоральному шву относят:
1.Петлю Роэдера. После прошивания краев раны, нить вместе с иглой выводят наружу через троа кар. Формируют самозатягиваюшийся узел, кото рый с помощью проводника спускают к ране и за тягивают. Существует опасность прорезывания нити через ткань при затягивании узла. Чтобы из бежать прорезывания ткани, необходимо контро лировать и помогать зажимом проведению нити.
2.Обычный узел. После прошивания краев раны нить вместе с иглой выводят наружу через троа кар и формируют обычный хирургический узел. Фиксируя оба конца нити в одной руке, специаль ным толкателем или зажимом узел опускают в брюшную полость и затягивают. При данном спо собе происходит большой расход шовного мате риала.
Экстракорпоральный шов
29

Интракорпоральный узел.
Для удобства в работе, при наложении отдельных узло вых швов нить с иглой должны иметь длину не более 20 см.
