
- •Операции на сердце
- •Врожденные пороки сердца (впс) Дефект межпредсердной перегородки (дмпп)
- •Дефект межжелудочковой перегородки (дмжп)
- •Незаращенный артериальный (Боталлов) проток (нап)
- •Коарктация аорты (ка)
- •Тетрада Фалло (тф)
- •Приобретенные пороки сердца (ппс) Пороки аортального клапана
- •Болезни перикарда
- •Ишемическая болезнь сердца (ибс)
- •Ранения сердца
- •Трансплантация сердца
Болезни перикарда
Сдавливающий перикардит. В большинстве случаев является следствием туберкулезного процесса. Происходит срастание перикарда с эпикардом с нередким отложением в этой рубцовоизмененной ткани извести ("панцирное сердце").
Сущность сдавливающего перикардита состоит в том, что сердце в период диастолы неспособно расширяться и поэтому прогрессивно снижается его диастолическое наполнение или приемная способность.
Техника операции. Срединная стернотомия. Производят надрез, по возможности, в необызвествленном участке перикарда до сокращающегося сердца. Отыскивается слой, расположенный между измененным перикардом и мягкой, неизмененной сердечной мышцей. Затем продвигаются по этому слою во всех направлениях, стремясь, по возможности, наиболее полно удалить измененный (особенно обызвествленный) перикард. Следует стремиться к ликвидации всех кольцеобразных сращений для обеспечения свободного наполнения сердца в диастолу. Часть перикарда, расположенного сзади, как правило, оставляют. При удалении измененного перикарда следует остерегаться повреждения диафрагмального нерва.
Ишемическая болезнь сердца (ибс)
ИБС - острая или хроническая дисфункция сердца, возникшая вследствие относительного или абсолютного уменьшения снабжения миокарда артериальной кровью.
Естественное течение и прогноз. Прогноз у больных с ИБС в значительной мере зависит от состояния коронарных артерий и миокарда, а также от многих других факторов. Следует отметить, что смертность больных ИБС в 2-3 раза выше, чем лиц данной возрастной группы, не страдающих ИБС.
Лечение. При неэффективности консервативного медикаментозного лечения показано хирургическое лечение, включающее в себя закрытые (баллонная дилатация, стентирование коронарных артерии) и открытие (маммарно-коронарный анастомоз - М-КА, аортокоронарное шунтирование - АКШ) методы.
Ангиопластика венечных артерий. Показанием служит поражение коронарной артерии в ее проксимальных отделах при условии отсутствия выраженного кальциноза и поражения дистального русла этой артерии. Необходимым условием выполнения ангиопластики является наличие готовой операционной бригады для выполнения экстренной операции аортокоронарного шунтирования в случае появления осложнений при выполнении процедуры.
Техника операции.
Используется
система двух катетеров: катетер-проводник
(более широкого диаметра) и дилатационный
катетер (более узкий). После выполнения
коронарографии обычным методом катетер
заменяют катетером-проводником, через
который проводят дилатационный катетер
в стенозированную артерию. Максимальный
диаметр наполненного баллончика - 3-3.7
мм, в спавшемся
состоянии - 1,2-1,3 мм. При достижении
баллончиком стенозированного сегмента
он (баллончик) заполняется 30% раствором
контрастного вещества. В таком состоянии
баллончик находится в течение 5-60 секунд.
При необходимости процедуру повторяют
несколько раз. Успешным считается
вмешательство, при котором степень
стеноза уменьшается более чем на 20%.
Суммарный положительный результат
баллонной д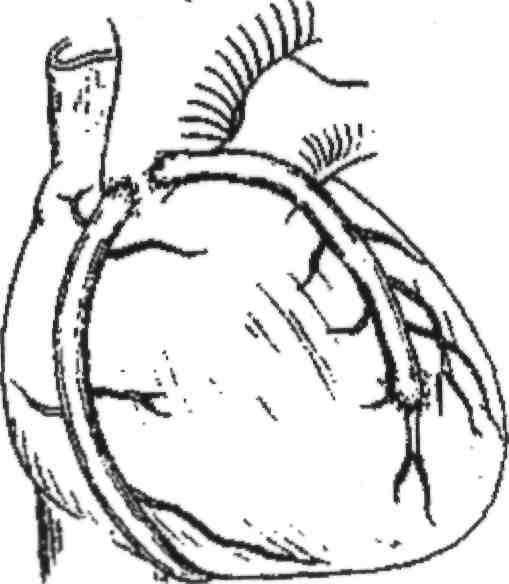 илатации
достигается примерно у 65% больных.
илатации
достигается примерно у 65% больных.
Основными осложнениями ангиопластики являются: острый инфаркт миокарда (5,3%), окклюзия коронарной артерии (4,6%). спазм коронарной артерии (4,5%). Клинический эффект ангиопластики заключается в исчезновении или значительном урежении приступов стенокардии примерно у 80% больных. Эффективность процедуры через 3 года составляет 67%. В последнее время баллонную дилатацию коронарных артерий стаяв дополнять стентированием (каркасированием) суженого участка с помощью механических изделий с эффектом памяти (стентов), что позволило улучшить отдаленные результаты.
Аортокоронарное шунтирование. В настоящее время основой для определения показаний к хирургическому лечению являются следующие факторы: выраженность стенокардии и устойчивость ее к медикаментозному лечению: степень и локализация, а также количество пораженных сосудов; сократительная функция миокарда. Только на основании этих факторов ставятся показания к АКШ. которое может быть дополнено при необходимости маммарно-коронарным анастомозом.
Техника АКШ. Операция осуществляется в несколько этапов: 1) доступ к сердцу, обычно срединная стернотомия; 2) забор аутотрансплантатов, выполняемый другой бригадой хирургов одновременно с производством стернотомии; 3) канюляция восходящей части аорты и полых вен и подключение ИК; 4) пережатие восходящей аорты с кардиоплегией; 5) наложение дистальных анастомозов с коронарными артериями; 6) снятие зажима с восходящей аорты; 7) профилактика воздушной эмболии: 8) восстановление сердечной деятельности; 9) наложение проксимальных анастомозов; 10) отключение ИК; 11) деканюляция; 12) ушивание торакотомной раны с дренированием полости перикарда (рис. 10).
В качестве трансплантата используют: реверсированный (повернутый на 180°) участок большой скрытой вены голени, а в последнее время — нижняя надчревная, лучевая, левая желудочная, обе желудочносальниковые и внутренняя грудная артерии. Маммарно - коронарный анастомоз (рис. 11). Впервые выполнен В.И.Колесовым в 1964 году. Преимущества метода: - может выполняться без использования АИК: - большее соответствие диаметров внутренней грудной и коронарной артерий; - анастомоз накладывается между однородными тканями; - выше линейная скорость кровотока, что тео-Рис. 10. Схема АКШ
ретически должно снизить частоту тромбозов; - накладывается только один анастомоз, что сокращает время операции и уменьшает вероятность технической ошибки; - внутренняя грудная артерия редко поражается атеросклерозом; в ней не развивается субинти-мапьная гиперплазия, как в аутовенозных шунтах.
Ограничениями к применению М-КА следует считать следующее: 1) диаметр правой внутренней грудной артерии значительно меньше, чем правой коронарной артерии, а диаметр левой внутренней грудной артерии меньше, чем передней межжелудочковой ветви левой коронарной артерии; 2) имеются только две внутренние грудные артерии, что ограничивает возможность реваскуляризации нескольких артерий; 3) выделение внутренней грудной артерии является более сложным, чем забор аутовены; 4) наложение анастомоза технически более сложно из-за меньшего диаметра и тонкой стенки внутренней грудной артерии.
Р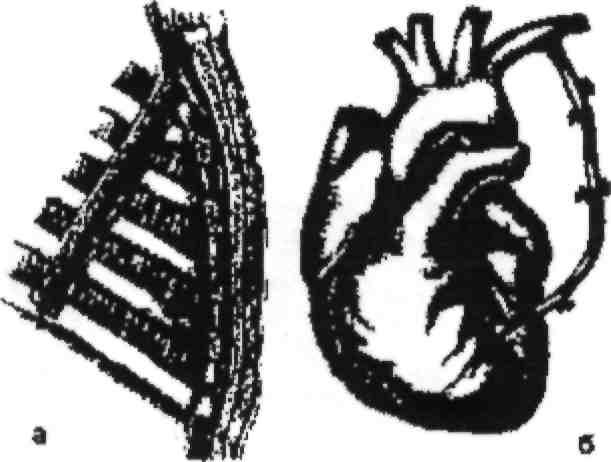 ис.
11. Схема М-КА:а)
выделение внутренней грудной артерии;
6) анастомоз
ис.
11. Схема М-КА:а)
выделение внутренней грудной артерии;
6) анастомоз
