
- •Вступление
- •Ревматоидный артрит (ра)
- •Болезни близкие к ревматоидному артриту
- •Инфекционные артриты.
- •Артрозы и артрозоартриты;
- •Ревматические болезни
- •1.1Острая ревматическая лихорадка, скв, васкулиты
- •Воспалительные заболевания соединительной ткани (взст, коллагенозы)
- •Васкулиты
- •Пороки сердца приобретенные
- •Митральные пороки
- •Аортальные пороки.
- •Сочетанный аортальный порок (аортальная недостаточность и аортальный стеноз).
- •Комбинированные пороки. Митрально-аортальный стеноз.
- •Болезни трехстворчатого клапана. Трикуспидальная недостаточность.
- •Комбинированные пороки митрального, аортального и трикуспидального клапанов.
- •Пролапс створок митрального клапана.
- •Лечение пороков сердца и пролапса клапанов.
- •Врожденные пороки сердца и сосудов
- •Основные группы врожденных пороков сердца. Аномалии сосудов и расположения сердца.
- •Дефекты перегородок и врожденные клапанные пороки сердца.
- •Принципы лечения больных с врожденными пороками сердца.
- •Активность детей и трудоспособность юношей при врожденных пороках сердца.
- •Общие вопросы исследования гемодинамики.
- •Кровообращение, компенсаторные реакции сердца и сосудов.
- •Изменение внутренних органов при возникновении и развитии хронической сердечной недостаточности.
- •Лечение острой левожелудочковой недостаточности и сердечного отека легких.
- •Литература
- •Клинические протоколы диагностики и лечения больных с ревматическими заболеваниями Диагностика и лечение больных при оказании амбулаторно-поликлинической медицинской помощи
- •Диагностика, лечение и профмлактика ревматических, врожденных, воспалительных заболеваний сердца и опорно-двигательного аппарата
Васкулиты
Васкулитами называют воспалительные заболевания артерий или вен различных органов. Воспалением охватываются артерии или вены различного калибра: от мелких артерий, артериол и венул до крупных артерий и вен. Например, наблюдается воспаление аорты при сифилисе, сепсисе или поражение артериол и мелких артерий в случае геморрагического васкулита. Поражаются внутренняя оболочка сосудов, эндотелий и подэндотелиальный слой соединительной ткани. Вовлекаются в процесс мышечная оболочка и окружающая сосуд соединительная ткань. Воспалительный процесс в венах называют флебитом, в артериях - артериитом. А текущей работе под васкулитом чаще понимают артерии. А поражения вен называют флебитами.
Этиология. Причины васкулитов различные: инфекции вирусные, бактериальные, спирохетозные, грибковые, аллергия, влияние физических факторов - холода, жара, лучевой энергии, травм и др. Васкулиты встречаются при системных заболеваниях соединительной ткани (коллагенозах - системной красной волчанке, системной склеродермии). В ряде случаев (узелковый периартериит, гранулематоз Вегенера, болезнь Такаясу, геморрагический васкулит и др.), если связь между болезнью и ее причинами теряется, васкулиты приобретают форму первичных процессов. В других случаях (ревматизм, хронический гломерулонефрит, опухоли, системная красная волчанка и др.) васкулиты носят явно вторичный характер и связаны с основным заболеванием.
Патогенез. Повышенная чувствительность тканей сосудов наблюдается к токсинам, к аллергенам. Патогенезу васкулитов свойственны аутоаллергические реакции. Иммунные комплексы, сохраняющиеся в сосудах, задерживаются эпителием. Под влиянием аллергенов или иммунных комплексов возникают системные или ограниченные поражения. Стенки сосудов ста-новятся более пористыми. Через них проникают не только жидкая часть крови и соли, но и белки, мигрируют клетки крови. На развитие заболевания оказывают влияние гемодинамические факторы, например, венозный застой при тромбофлебите. Неоднозначная роль в патогенезе васкулита вегетативной нервной системы. Нередко первыми проявлениями заболевания становится спазм сосудов, что наблюдается, например, при болезни Рейно, ССД. Тромбообразование в мелких сосудах можно наблюдать при геморрагическом васкулите или узелковом полиартериите. В результате этого возникают кровоизлияния и мелкие участки некроза тканей. Нарушается обеспечение ткани кровью, что приводят к ишемии, дистрофии, некрозам, воспалению. В стенке сосудов и в органе возникают дистрофические, некробиотические, экссудативные, пролиферативные и восстановительные процессы, которые заканчиваются склеротическими изменениями различной степени выраженности. Нарушается структура и функция органов (например, функция мозга при васкулите центральной нервной системы, функция сердца при коронариите, функция почек при поражении сосудов почек).
Классификация васкулитов по МКБ-10. Эксперты ВОЗ выделяют следующие воспалительные (кроме атеросклеротических) заболевания сосудов:
J73 - Болезни периферических сосудов:
J73.0 - синдром Рейно,
J73.1 - облитерирующий тромбоангиит (болезнь Бергера),
J73.8 – другие, не уточненные болезни - акроцианоз, акропарестезия (Шультца), акропарестезия вазомоторная (тип Нотнагеля), эритроцианоз, эритромелалгия.
J74 - Эмболия и тромбоз артерий.
J77.6 - Артерииты не уточненные: артериит дуги аорты (Такаясу), церебральный, коронарный, деформирующий, старческий. J78 - Болезни капилляров.
J78.0 - Наследственная геморрагическая телеангиэктазия (Рандю-Ослера-Вебера).
J78.1 - Невус неопухолевой.
J80 - Флебит и тромбофлебит.
J82.0 - Синдром Бадда-Киари,
J82.1 - Тромбофлебит мигрирующий.
J88 - Неспецифический лимфаденит.
Приведены названия воспалительных заболеваний артерий, вен и лимфатических сосудов. В медицинской литературе приводится клиническая картина этих артериитов.
Клиника васкулитов. Общая симптоматика. Проявления васкулитов зависят от того, где поражаются сосуды, какие сосуды втянуты в процесс - крупные артерии, мелкие артерии, капилляры. Так, сифилитический васкулит представляет собой крупный очаг воспаления (гуммозный сифилис аорты), который оканчивается формированием аневризмы аорты, либо проявляется как затяжной эндоваскулит головного мозга, который протекает с признаками психических нарушений и органических поражений головного мозга, может осложняться инсультом, менингоэнцефалитом и др. Васкулярные поражения встречаются при вторичном, третичном сифилисе.
Важнейшими признаками васкулитов при поражении любой локализации являются нарушения обеспечения кровью органа. В результате ишемии возникают нарушения микроциркуляции, тромбозы сосудов, некрозы тканей. В клиническом плане эти изменения проявляются дистрофией тканей. В ряде случаев возникают признаки отека. Изменяется, утолщается стенка, возникают инфильтраты вокруг сосуда. Отмечается гиперемия кожи в зоне поражения сосуда или бледность, снижение обеспечения зоны поражения кровью.
Могут быть общие признаки заболевания - возникает лихорадка, резко выраженная слабость, боли в мышцах, увеличивается показатели лейкоцитоза, СОЭ. Изменения зависят от характера васкулита, от степени поражения окружающих сосуд тканей, величины участка некроза и от реакции организма на такие изменения. В ряде случаев определенные изменения лежат в основе патогенеза заболевания внутреннего органа, но поражения ограничиваются только одним органом. Существуют системные сосудистые поражения, например, при узелковом полиартериите. В клинической картине изолированного, органного поражения преобладают признаки самостоятельной патологии, например, панкреатита, гломерулонефрита. Причина поражения органа - нарушение кровообращения в нем, прежде всего инфаркты, некрозы, атрофия, дистрофия всех тканей в зоне ишемии. Типичными являются некрозы кончиков пальцев при синдроме Рейно.
Васкулиты отличаются также по особенностям возникновения и развитию заболевания, по патогенезу. Так, темпоральный васкулит Хартона или аортоартериит Такаясу развиваются медленно, сопровождаются значительным утолщением стенки сосуда, в ряде случаев закрытием просвета пораженного сосуда. Некоторые формы заболевания протекают остро (например, геморрагический васкулит), другие – посте-пенно, медленно, в течение ряда лет (например, облитерирующий тромбоангиит Бюргера). В клинике каждый вариант васкулита отличается определенным набором признаков, каждый вариант имеет свои особенности развития и течения болезни.
Клинические особенности течения васкулитов.
Узелковый полиартериит (периартериит). Узелковый периартериит описан Кусмаулем и Маиром в 1866 г. Авторы обнаруживали узелки на артериях или вокруг них. При дальнейшем описании болезни были использованы различные названия: системный некротизирующий васкулит, панартериит. Закрепилось старое название - узелковый периартериит, хотя оно может быть не совсем точным. В сосудах возникают аневриз-матические расширения стенок, которые составляют определяемые узелки. В раннем периоде заболевания возникают ограниченные поражения сосудов с воспалительными инфильтратами.
Причины. Узелковый полиартериит возникает часто после инфекции, применения лекарств, лечебных сывороток, под влиянием некоторых промышленных ядов. Изредка узелковый полиартериит можно связать с вирусным заболеванием (герпетической или респираторной инфекции).
Патогенез. Заболевание связывается с аллергической перестройкой тканей, иммунокомплексной патологией и с механическими повреждениями артерий мелкого и среднего калибра. Поражаются сосуды почек, сердца, головного мозга, желудочно-кишечного тракта, поджелудочной железы, печени. Часто поражены сосуды скелетных мышц, нервных стволов. Возникает пестрая клиническая картина. Допустимо, что вирусные заболевания дают толчок к аутоаллергическому механизму повреждения, как при коллагенозах (например, при СКВ).
Морфологические изменения. Выявляют поражения артерий среднего калибра и поражения артериол. Находят узелки 0,1-3 см в диаметре (инфильтраты, аневризмы), некротические поражения, отек периваскулярной ткани, некроз средних и мелких артерий и окружающих тканей. Вены поражаются не часто. Микроциркуляторная сеть сосудов повреждена наиболее сильно в почках, головном мозгу, миокарде.
Клиника. Чаще болеют мужчины в возрасте 30-50 лет. Заболевание возникает внезапно. Первым признаком становится лихорадка. Она бывает различная - высокая, иногда субфебрильная. Беспокоят боли в мышцах рук, ног, спины, в суставах. Замечаются сыпи на коже типа эритемы, крапивницы, выявляются точечные кровоизлияния под кожей на конечностях, на туловище. Поражения кожи встречаются у 80 % больных.
Возникают поражения внутренних органов. Появляются жалобы на боли в области сердца типа стенокардии, перебои сердца. Размеры сердца в начале не увеличены, тоны сердца становятся глухими. Иногда выслушивается ритм галопа, отражающий обычно очаговые поражения миокарда. Отмечаются приступы пароксизмальной тахикардии, мерцания или трепетания предсердий. На верхушке сердца выслушивается систолический шум, изредка в зоне абсолютной тупости сердца - шум трения перикарда (очень глухой и кратковременный). На ЭКГ подтверждаются признаки нарушения ритма сердца. Выявляются признаки блокады проводниковой системы сердца и очаговых дистрофических изменений, что связывается с ишемией миокарда. В почках протекают обычно необратимые процессы, которые приводят нефроны к гибели в результате ишемии и некрозов. Выявляется гематурия, протеинурия, цилиндрурия, а позже - признаки хронической почечной недостаточности.
В случае поражения сосудов брюшной полости возникают боли в животе (они чаще локализуются в эпигастральной или мезогастральной области). Наблюдается вздутие кишок. Язвы находят в пищеводе, желудке, кишечнике. Печень увеличена. У некоторых больных выявляется поражение поджелудочной железы. Поражение легких сопровождается кашлем, кровохарканьем. На рентгенограммах грудной клетки замечаются мелкие тени пневмонических инфильтратов. Сосудистый рисунок может быть усиленным.
В раннем периоде преобладают признаки невроза. Позже появляются симптомы полиневрита, очаговых поражений головного мозга, приступы эпилептических судорог, парезы, снижение чувствительности рецепторов кожи, инсульты. При исследовании глаз наблюдают аневризматические расширения сосудов, воспалителные инфильтраты, дистрофические изме-нения, кровоизлияния, признаки неврита зрительного нерва.
В крови появляются признаки анемии, нейтрофильный лейкоцитоз. У некоторых больных увеличивается количество эозинофилов. СОЭ увеличена (до 60-80 мм/ч). Количество эритроцитов понижается в основном при тяжелом течении болезни, при выраженном поражении почек. В сыворотке крови увеличивается содержание альфа-1, альфа-2 и гамма-глобулинов. Уровень сиаловых кислот обычно увеличивается также и отражает тяжесть течения заболевания.
Узелковый полиартериит протекает как болезнь острая. Внезапно возникающий процесс при быстром прогрессировании приводит к тяжелым изменениям нервной системы, органов пищеварения (перитонит, язвы желудка, кишечника), к тяжелым изменениям в почках (нефросклероз, почечная недостаточность). Инвалидность формируют чаще поражения головного мозга (последствия инсульта, полиневрита). Иногда она зависит от поражения мышцы сердца (кардиосклероз, нарушение ритма сердца, недостаточность кровообращения). Часты поражения почек (нефросклероз, хроническая почечная недостаточность). Возникает уремия. Тяжело протекают нарушения кровообращения в легких (абсцессы, пневмосклероз, плевриты, легочная гипертензия, кровохарканье).
Хроническая форма узелкового полиартериита возникает почти незаметно и развивается медленно, постепенно, в течение ряда недель, месяцев, медленно прогрессирует, долго скрывается под масками (язвенного) колита, хронического обструктивного бронхита и т. п.
Временами возникают обострения, которые напоминают описанную выше форму острого узелкового периартериита. У больных замечаются боли в мышцах, похудание признаки полиневритов, признаки поражения почек. Исследования крови выявляют признаки общего воспалительного процесса. Очаговые поражения недостаточнро отчетливые.
Диагноз определяют клинические признаки. Хронический вариант болезни часто тяжело отличить от опухолевого процесса, туберкулеза, гломерулонефрита с наличием признаков почечной недостаточности.
Гранулематоз Вегенера. В 1936 г Вегенер описал гранулематозно-некротический васкулит, при котором были поражены сосуды верхних дыхательных путей, легких и почек. Выявляются чаще тяжелые формы заболевания. Легкие формы протекают атипично и плохо выявляются.
Гранулематоз Вегенера возникает после вирусного заболевания органов дыхания, встречаются у больных туберкулезом, но также и при бактериальных ринитах. У больных наблюдается повышение содержания в крови иммуноглобулинов, появление иммунных комплексов. Болеют люди среднего и пожилого возраста нередко после травмы носа. Заболевание начинается остро, со значительного повышения температуры тела.
Выявляется боль в области придаточных пазух носа, кашель, кровохарканье, затем - признаки гематурии. Развивается выраженная анемия. Синусит протекает с признаками деструктивного процесса. Поражаются артерии среднего и мелкого калибра, но также и артерии мышечного типа.
В их тканях появляются гранулемы различной величины. Они полиморфны по клеточному составу. В них преобладают лимфоидные клетки, гистиоциты, фибробласты. Постепенно появляется боль в глотке, осиплый голос, конъюнктивит, ринит, иридоциклит. При фарингоскопии находят признаки деструктивных изменений в верхних дыхательных путях - воспаление, язвы, некроз.
Сухой или с отделением небольшого количества мокроты кашель, появление теней инфильтратов в легких, которые выявляются на рентгенограммах грудной клетки, свидетельствуют о поражении легочной ткани. Иногда наблюдается кровохарканье. На рентгенограмме находят деформацию бронхиального и сосудистого рисунка в средних и нижних долях.
Выявляются поражения почек: замечается протеинурия, микрогематурия. Позже возникают признаки почечной недостаточности.
Изредка наблюдается генерализация процесса. Возникает поражение не только носа, легких и почек, но и печени, поджелудочной железы, кишечника. От узелкового полиартериита болезнь отличается отсутствием узелков на месте поражения артерий, преобладанием деструктивных поражений легких, выраженной гематурией, изменениями в тканях носа и носоглотки.
Синдром Черджа-Стросса (1951 г) представляет собой, по-видимому, также вариант узелкового полиартериита, хотя его называют еще аллергическим гранулематозным ангиитом. Встречается у людей различных возрастов. Чаще болеют молодые мужчины.
Типичным проявлением данного синдрома являются аллергический вариант бронхиальной астмы, эозинофилия и легочные инфильтраты. Обнаруживается распространенный некротический васкулит, поражающий сосуды всех размеров в легких, коже, нервных стволах и желудочно-кишечном тракте.
Множественные поражения сосудистого характера являются важнейшим признаком заболевания. В клинике обнаруживают абдоминальные поражения: боли в животе, диарею, признаки холецистита, прободение кишечника, у некоторых больных псевдополипы толстой кишки и признаки хронического язвенного колита, аллергические гранулемы в стенке желудка, в ткани печени, в сальнике.
В биоптатах взятых со слизистой оболочки на границе прямой и сигмовидной кишки находят эозинофильные инфильтраты. Считается, что синдром Черджа-Стросса представляет собой васкулит, который занимает промежуточное положение между узелковым полиартериитом и гипер-эозинофильным синдромом. Необходимо отметить, что описание васкулитов может быть разное, что зависит от опыта авторов и некоторых особенностей течения болезни.
Облитерирующий тромбоангиит Винивартера-Бюргера. .Заболевание сопровождается поражением вен и артерий, и это известно давно. Винивартер в 1879 г впервые опубликовал работу, посвященную морфорогическим изменениям в сосудах при спонтанной гангрене. Бюргер повторил исследования в 1908 г. Автор считал, что первичный тромбоз сосудов конечностей связан с воспалительной реакцией в сосудистой стенке (облитерирующий ангиит, эндоартериит). Болезнь встречается с частотой 1:10000 человек. Курящие мужчины чаще болеют, чем женщины (9:1). С реди больных преобладают люди старше 40 лет.
Причины заболевания неизвестны. Полагают, что его стимулируют вирусные инфекции, токсические влияния алкоголя, частицы табачного дыма. Заболевание часто встречается у людей, которые выкуривают больше пачки сигарет в сутки. В основе заболевания лежат аллергические и аутоаллергические процессы. Поражаются артерии мышечного типа и вены. Чаще поражаются периферические сосуды конечностей, но позже поражаются сосуды ряда других внутренних органов (сердца, печени и др.). Во всех случаях в стенке сосудов находят воспалительно-инфильтративные и пролиферативные изменения во всех слоях стенки, сужения сосудов, склонность к тромбозу. Инфильтраты состоят из гистиоцитарных и лимфоидных клеток. Иногда к ним присоединяются также гигантсткие клетки. Если поражаются сосуды внутренних органов, в них возникают некрозы и формируется соответствующая клиническая картина.
Клиника: больные жалуются на боль в ногах, которая возникает при физической нагрузке; наблюдается ослабление пульсации артерий нижних и верхних конечностей. Такие изменения называют "перемежающей хромотой". Возникает боль в руках также при определенной физической нагрузке; если сосуды облитерируются полностью, начинается сухая или влажная гангрена стоп, пальцев рук. В случае острой окклюзии сосудов появляются признаки острого некроза дистальных частей конечностей – стоп, пальцев ног.
При поражении внутренних органов наблюдаются инфаркты миокарда, кровохарканье (признаки некрозов легочной ткани). Находят гематурию.
Появляются также тромбы в подкожных и глубоких венах конечностей; возникает периваскулярный склероз. На рентгенограммах конечностей замечается остеопороз костей фаланг пальцев. Реограммы выявляют понижение осцилляций, не равномерное нарушение кровообращения на правых и левых конечностях. Под влиянием нитроглицерина обеспечение кровью конечностей улучшается, и осцилляции на реограммах и вазограммах увеличиваются. В случае генерализации заболевания возникают поражения коронарных артерий. А при поражении сосудов головного мозга нарастают проявления ишемии мозга (возникают головокружения, полиневриты, инсульты и другие осложнения).
Болезнь Такаясу, облитерирующий брахоцефальный артериит - неспецифический аортоартериит. Заболевание описано в 1856 г Чаворы и Кусмаером. В 1908 г Такаясу установил изменение артерии сетчатки у женщины 21 года с отсутствием пульса на лучевой артерии. С тех пор заболевание называется синдромом (или болезнью) Такаясу. Болезнь встречается с частотой 2,6 случая на 1 млн. жителей. Болезнь встречается у людей в возрасте 30-60 лет.
Воспалительный процесс локализуется в дуге аорты, нисходящей ее части, а также сонной, подключичной, плечевой артерии. Поражение носит характер аллергического воспаления, при котором поражаются эндотелий и мезангиальный слой аорты, сонной артерии и других ветвей аорты. Заболевание формируется медленно, мало заметно или совершенно незаметно, бывают лихорадки, когда оно диагностируется как инфекция.
Обычно возникает нарушение обеспечения кровью конечностей, головного мозга, почек, что приводить к выраженной дистрофии конечностей, особенно кистей, к снижению функции центральной нервной системы. В почках обнаруживаются участки нефросклероза.
При клиническом исследовании находят чаще поражения сердца и легких. Ранний признак - холодные, бледные кисти, отсутствие пульса на лучевой артерии. Отмечается мышечная слабость. АД на плечевых артериях измерить не удается или оно снижено, разное на правом и левом плече. Замечаются коллатерали под кожей в зоне плечевого, локтевого сустава. Иногда возникают признаки ишемии головного мозга; нарастают признаки стенокардии. Бывают боли в животе и вздутия кишечника. Находят изменения сосудов на глазном дне и в глазу, поражения радужной оболочки, птоз, помутнение роговой оболочки глаза. На глазном дне имеются признаки ангиопатии сетчатки - признак серебряной проволоки, участки кровоизлияний.
Болезнь протекает с периодами ремиссии и обострения. Во время обострения может быть лихорадка, лейкоцитоз, увеличенная СОЭ, диспротеинемия, увеличенное содержание в крови иммуноглобулинов, особенно IgG класса. Выявляются признаки поражения головного мозга, сердца, печени, почек.
Гранулематозный гигантоклеточный височный артерииит, болезнь Хартона. В 1932 г Хартон описал подробно клиническую картину васкулита, при котором имели место лихорадка, похудание, боль в теменной области лица, поражение сосудов сетчатки. Болеют чаще люди старшего возраста. Заболевание сопровождалось поражением артерий мышечного типа, главным образом сосудов головы (височные, затылочной области, глаз). В стенках - инфильтраты, содержащие лимфоидные клетки, эозинофилы, нейтрофилы, среди которых обнаруживаются гигантские клетки типа клеток Лангханса.
Наблюдается повышение температуры тела, боль в суставах, тошноты, понижение аппетита. Возникают жалобы на сильные боли в лице. Височные артерии болезненны при пальпации. Обнаруживаются болезненные узелки на артериях или возле них. Мелкие артерии закрываются тромбами. Ткани вокруг сосудов отекают, уплотняются. Обнаруживаются язвы на коже.
Если происходит генерализация процесса, находят выраженные изменения головного мозга и периферических нервов. У некоторых больных описаны признаки нарушения психики, полиневритов. Отмечаются поражения кишечника, признаки коронарной недостаточности. Лихорадка встречается редко. В крови - лейкоцитоз, СОЭ увеличенная, диспротеинемия. Диагноз васкулита подтверждается гистологическим способом.
Синдром Гудпасчера (аллергический ангиит), по-видимому, не имеет самостоятельного значения.
Поражения сходны с поражением при узелковом полиартериите. Для синдрома Гудпасчера характерны быстро прогрессирующий нефрит в сочетании с геморрагиями. Постоянно, обязательно обнаруживаются антигломерулярные антитела. Они обнаруживаются при поражениях почек. В моче выявляется много эритроцитов. Бывают подкожные геморрагии, кровохарканье, желудочное кровотечение.
Морфологическое исследование: находят преимущественно поражения микроциркуляторного русла типа капиллярита с развитием альвеолита и нефрита. При синдроме Гудпасчера отсутствуют признаки системного поражения. Не обнаруживают поражения других органов, кроме легких и почек.
Геморрагический васкулит Шенлейна-Геноха. Заболевание встречается среди других форм васкулитов наиболее часто. Причина болезни точно не установлена, часто считается вирусная или бактериальная инфекция. Возможной причиной заболевания считают также приемы некоторых лекарств или воздействие неизвестных аллергенов. В большинстве случаев не найдено четкой зависимости заболевания от каких-либо внешних факторов, которые можно считать аллергенами. Однако аллергическая природа заболевания принимается почти всеми исследователями.
В крови и тканях, особенно мелких артериях и артериолах находят иммунные комплексы. С ними связывается формирование воспаления. Не исключено наличие гаптенового механизма поражения. Депозиты иммунных комплексов находят в сосудах кожи, в органах пищеварения и других органах. Воспаление стенки сосудов приводит к нарушению микроциркуляции. Возникают точечные зоны некрозоа, излияния кровоснабжения в ткани, преимущественно в сосочковом слое дермы.
Наблюдаются ограниченные или сливные участки некрозов кожи, кишок, легких, почек. Возникает лихорадка неправильного типа. На коже голеней, бедер, туловища, реже на коже рук, лица, появляются точечные или мелкопятнистые кровоизлияния с признаками некроза кожи; на месте участков некроза возникают струпья. У некоторых больных наблюдаются опухания суставов.
При движении конечностями возникают боли в суставах. В случае поражения кишечника появляются боли в животе, могут возникать признаки перитонита ("острого живота").
Наблюдается вариант геморрагического васкулита с гемор-рагическим выпотом в плевру. Находят гематурию, хотя не у всех больных. В крови выявляется нейтрофильный лейкоцитоз. СОЭ увеличена.
При лапараскопическом исследовании под серозной оболочкой кишок обнаруживают кровоизлияния, которые могут заканчиваться некрозом стенки кишки и развитием картины перитонита.
Более часто преобладают поражения кожи (кожный вариант), у других преобладают поражения почек с гематурией (почечный вариант), у третьих больных - преобладают поражения суставов (суставной вариант) или кишечника (абдоминальный вариант болезни). Возможны поражения плевры и перикарда. Такие болезни протекают изолированно или в сочетании с кожными поражениями. Диагностика временами трудна.
Дифференциальная диагностика васкулитов.
Следует признать, что в раннем периоде васкулиты диагностируются почти всегда с ошибкой или совсем не диагногстируются. Такая ситуация в диагностике этих заболеваний объясняется особенностями клинической картины. Она смазана, неотчетливая. Тема «Васкулиты» преподносится студентам лечебных факультетов медицинских университетов также недостаточно глубоко. Литература по теме также скуповатая. Все это позволяет сделать вывод. Что практикующие врачи не знают глубоко этого раздела. Васкулиты обычно связываются с инфекцией, особенно вирусной, либо с аллергией, сенсибиолизацией организма к каким либо аллергенам, часто с пищевыми аллергенами. Такая аллергичя часто диагностируется с трудом по ряду причин.
Трудности дифференциации васкулитов и других заболеваний связаны с тем, что довольно часто встречаются вторичные васкулиты, которые протекают при воспалительных и аллергических заболеваниях довольно часто (ревматизм, СКВ, ССД). В раннем периоде развития болезни возникают признаки, сходные с признаками других заболеваний. Наиболее достоверные признаки поражения сосудов - эритемы, болезненные узелки на сосудах, уплотнения их, точечные некрозы кожи. Если они не выявляются, учитываются следующие признаки:
1) лихорадка,
2) геморрагический синдром,
3) состояния изменений тканей, с которыми связываются нарушения функции сосудов (обеспечение органа кровью, проницаемость сосудистых стенок для клеток крови) и изменения во внутренних органах, протекающие с нарушением кровообращения.
Лихорадка обычно связывается с рядом инфекционных болезней. Васкулярные поражения возникают при таких болезнях, как сальмонеллезы и риккетсиозы (встречается розеолезная сыпь), скарлатина, корь и др. Некоторые аллергозы, особенно крапивница, узловатая эритема, протекает с поражением сердца, почек. В ряде случаев требуется провести дополнительное исследование больного с целью уточнения характера заболевания (выполняются бактериологические, серологические исследования крови, исследования волчаночных клеток в крови).
Состояния, сопровождающиеся признаками сосудистого варианта геморрагического синдрома или нарушением проходимости сосудов для крови (тромбозы и тромбоэмболии), нуждаются в дифференциации по происхождению. Они могут быть связаны с атеросклерозом, васкулопатиями или вас-кулитами. Сюда могут быть отнесены заболевания легких, протекающие с кровохарканьем, сосудистые поражения мозга, ряд поражений почек, сердца. Существуют состояния, при которых временами возникает ряд диагностических трудностей.
Так, например, трудно выяснить причины мерцательной аритмия у молодых людей. Она может быть связана не столько с ранним атеросклерозом венечных сосудов, сколько с васкулитом мелких артерий сердца или миокардитом. Эти процессы могут локализоваться преимущественно в миокарде предсердия.
При синдроме дуги аорты (возникает преимущественно у пожилых людей и сопровождается отсутствием пульса на лучевых артериях) трудно различить аортит, часто сифилитический, и васкулит Такаясу. Необходимо оценивать патологию в целом.
Исследование больного при подозрении на васкулит или васкулопатию должно быть полным и всесторонним. Выполняются общий анализ крови и мочи, обзорная рентгенография грудной клетки, УЗИ органов брющной полости (печень, желчные пути, поджелудочная железа), сердца и сосудов, серологические реакции на сифилис. Изучается переносимость лекарств и выясняется, какие лекарства были приняты в течение последней недели. Выполняется консультация окулиста.
Лечение васкулитов.
Этиотропное лечение применяется при незавершенном инфекционном процессе - ангине, пневмонии, пиелонефрите. Антибактериальное лечение применяется для предупреждения инфекционного осложнения при поражении внутренних органов, особенно при абдоминальном синдроме.
Из числа антибактериальных препаратов используются ампициллин, ампиокс, препараты тетрациклиновой группы, реже - цефалоспорины или макролиды. Врач должен быть убежден, что применяемые средства не вызывают аллергического поражения организма.
Самыми эффективными средствами, которые устраняют аллергические наслоения и подавляют аллергический механизм развития заболевания, являются глюкокортикостероидные препараты. Используются преднизолон, кортизон, метипред, берликорт и др. В начале применяют 4-8 таблеток преднизолона (20-40 мг) в сутки. Как только появляются признаки улучшения, а высыпания бледнеют, дозу преднизолона уменьшают. Поддерживающая терапия (1-2 таблетки в сутки) дается продолжительное время, до получения стойкого улучшения. Для лечения рецидивов болезни доза первоначальная повышается в 2-3 раза (до 80-100 мг преднизолона в сутки). Стероидная терапия весьма эффективна, но требует всестороннего врачебного контроля и тщательного наблюдения. Прежде всего, исчезают ранние признаки болезни. Иногда лечение продолжается 2-3 месяца, при упорных и рецидивирующих случаях - в течение года и больше.
Иногда при легком течении васкулита целесообразно испытать первоначально влияние нестероидных противовоспалительных средств, например, аспирина, бутадиона, индометацина. Ацетилсалициловую кислоту назначают по 0,25-0,50 г 2-4 раза в день, бутадион - по 0,15 г, вольтарен - по 0,25 г, индометацин - по 0,05 г также 2-4 раза в сутки.
Вместе с тем назначаются средства, которые влияют на состояние сосудистой стенки: аскорбиновую кислоту, рутин (в таблетках - аскорутин), продектин, амиодарон и др. В некоторых случаях целесообразно применить коронаролитические средства или периферические вазодилятаторы (курантил, атенолол и др.).
Лечение полиневрита выполняется витамином В1, а при наличии болевого синдрома - анальгетическими средствами (аспирин, анальгин, бутадион и др.). Для коррекции и улучшения микроциркуляторных нарушений применяется аспирин. Если этого средства недостаточно, применяют дополнительно курантил по 0,025 г 2-3 раза в сутки.
При снижении аппетита и похудании, назначают аскор-биновую кислоту перед едой; затем - анаболические препраты (метандростенолон, нерабол, ретаболил). Широко используются поливитаминные средства (ревит, декамевит, фесовит, натабек, кодибек, нутрисак и др.).
При флебитах и васкулитах капиллярных сосудов дополнительно применяют гепарин подкожно, сухое тепло. Вместе с тем назначается покой, который выдерживается до исчезновения признаков флебита, мазь венорутон, а также эскузан, актовегин.
Трудоспособность. В большинстве случаев острого течения васкулита лечение продолжается 3-4 недели. Потеря трудоспособности временная.
Наиболее тяжело протекает узелковый периартериит. При этом заболевании процесс может исчезнуть в течение 2-3 месяцев, но может возникнуть обострение, при котором появляются тяжелые общие поражения внутренних органов, особенно поражения нервной системы. В таком случае больной становится инвалидом II или даже 1 группы. Причиной инвалидности являются последствия инсульта, тяжелые поражения нервной системы. Впрочем, возможно выздоровление.
Прогнозировать течение васкулита довольно трудно. Заболевание в ряде случаев сопровождается неожиданным обострением и осложнением. Прогноз для жизни также следует делать очень осторожно.

Рис. 17. Схема тонов сердца в сопоставлении с ЭКГ у здоровых людей.
1
2

Рис. 18. (1) Нормальные тоны сердца. Видна систола и диастола. (2) Расщепление II тона в норме.

Рис. 19. Расщепление II тона. Легочной компонент превышает аортальный. Бигеминия. Показаны тоны сердца.
.

Рис. 20. Парадоксальное расщепление II тона при тахиаритмии

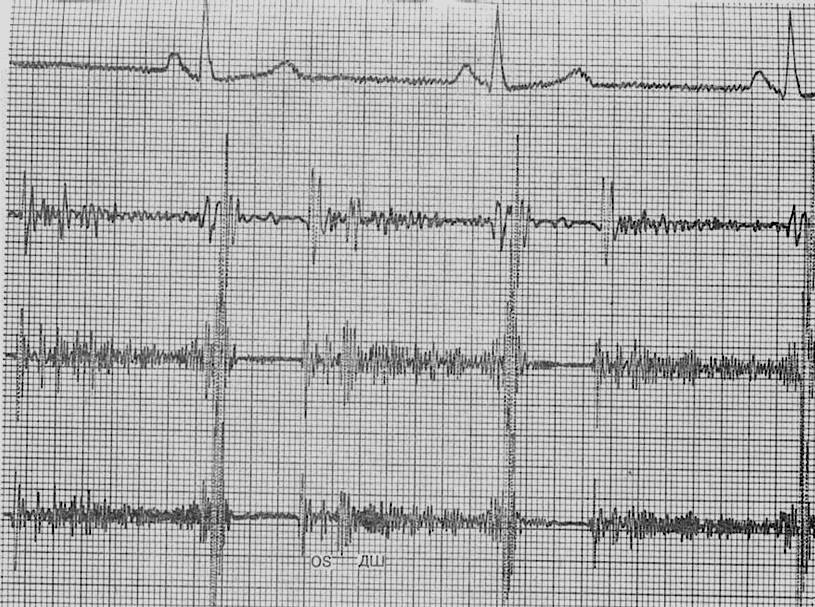
Рис. 21. Тон открытия митрального клапана (OS) хорошо виден на средне-частотном и аускультативном каналах (второй и третий на рисунке). Запись в пятой точке Боткина
А
Б

Рис. 22. (А). Тон открытия трикуспидального клапана хорошо виден на аускультативном и низкочастотном канале через 0.1 с после II тона. Запись выполнена у основания мечевидного отростка. На III канале записана кривая давления в правом желудочке.
Рис. 22 (Б) Систолический тон изгнания (он большой амплитуды, возник через 0,06 с после I тона).
а
б

Рис. 23. (а) Ранний систолический шум. Записывается также нормальный III тон. (б) Поздний систолический шум, в конце систолы шум средней амплитуды.
А
Б

Рис. 24. (А) Мезосистолический шум. В середине систолы небольшой амплитуды ромбовидный шум. Виден также нормальный III тон. (Б) Голосистолический шум большой амплитуды, занимает всю систолу, но не сливается с I и II тонами.
а
б
Рис. 25. (а) Диастолический шум небольшой амплитуды, начинающийся за тоном открытия митрального клапана. (б) Мезодиастолический шум. На среднечастотном канале в середине диастолы шум небольшой амплитуды, веретенообразной формы.
Б
А
В


Рис. 26. А. Пресистолический шум. На аускультативном канале в пресистоле шум, нарастающий к I тону. Б. При АВ блокаде записался шум в пресистолической фазе в середине диастолы (указан стрелкой). В. Пресистолический шум, нарастающий к I тону, на аускультативном канале.
А
Б
Рис. 27. А. На аускультативном и среднечастотном каналах шум, начинающийся за I тоном, нарастающий к середине систолы до большой амплитуды и убывающий к концу ее. Б. На высокочастотном канале шум, который начинается за I тоном, нарастает к середине систолы до большой амплитуды и убывает к концу ее. Шум имеет ромбовидную форму.
1
2

Рис. 28. 1. Убывающий шум начинается со II тона и убывает к концу диастолы. 2. Нарастающий шум на аускультативном канале; начинается за I тоном и кончается ко II тону.
А
Б

Рис. 29. А. Систолический шум средней амплитуды, убывающий ко II тону. Б. Дмастоличческий шум на высокочастотном канале. На низкочастотном канале он отсутствует.

Рис. 30. Схемы локализаций и форм шумов. 1. Шум систолический, связанный с I тоном. 2. Мезосистоличесский, не связанный с I тоном. 3. Систолический со средней частотой амплитуд. 4 Голосистолический, высокоамплитудный. 5. Систолический ромбовидный (встречается при стенозе устья аорты). 6. Пресистолический (изолированный). 7. Диастолический, связанный со II тоном. 8. Шум диастолический, нарастающий ко II тону. 9. Голодиастолический шум. 10. Систоло-диастолический (машинный) шум.
а
б

Рис. 31. (а) Гистологическая картина острого интерстициального миокардита и (б) постмиокардитического склероза.
1
2

Рис. 32. 1. Ревматический митральный стеноз. 2. Сифилитический аортальный порок (выявляется систолический и диастолический шумы).

А
Б
Рис. 33. А. Рентгенограмма грудной клетки. Выявляются увеличение дуги легочной артерии, левого предсердия, правого отдела сердца. Б. Рентгенограмма у больного аортальным пороком сердца.
А
Б


Рис. 34. Васкулиты. А. Васкулит геморрагический. Б. Узелково-некротический васкулит. В. Аллергический артериолит.
ПОРОКИ СЕРДЦА
