
- •Таб.1. 23. Этиология внебольничных пневмоний у детей
- •Электролиты ммоль/кг/сут
- •ЖЕЛЕЗОДЕФИЦИТНЫЕ СОСТОЯНИЯ У ДЕТЕЙ
- •Рис. 1.29. Схема патогенеза наследственного сфероцитоза
- •Краткая информация о тромбоцитах, дифференцировке мегакариоцитарного ростка
- •Дифференциальный диагноз ИТП проводят с острым лейкозом, апластическими анемиями, наследственными тромбоцитопатиями, симптоматическими тромбоцитопеническими пурпурами.
- •Задачи лечения: нормализация уровня тромбоцитов в крови, купирование проявлений ИТП.
- •Спленэктомия показана при ИТП не поддающейся коррекции базисными препаратами, при угрожающих жизни кровотечениях, хронизации процесса, но не ранее чем через 1 год с момента дебюта заболевания.
- •Прогноз при ИТП для жизни благоприятный. Летальность не превышает 2-3%.
- •Глава I. Введение в неонатологию
- •Глава II. Организация медицинского обслуживания новорожденных в родильном доме
- •Первичный туалет новорожденного
- •Уход за новорожденными детьми
- •Профилактические прививки
- •ОРГАНИЗАЦИЯ МЕДИЦИНСКОГО ОБСЛУЖИВАНИЯ НОВОРОЖДННЫХ ДЕТЕЙ НА ВТОРОМ ЭТАПЕ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ
- •Глава III. Адаптация, пограничные состояния
- •НЕОНАТАЛЬНАЯ АДАПТАЦИЯ И ПЕРЕХОДНЫЕ (ПОГРАНИЧНЫЕ) СОСТОЯНИЯ
- •Глава IV. Задержка внутриутробного развития
- •Глава V. Гипоксия плода и асфиксия новорожденного
- •Тактика ведения новорожденных после завершения первичных реанимационных мероприятий
- •ЦЕРЕБРАЛЬНАЯ ИШЕМИЯ
- •Классификация гипоксических поражений ЦНС представлена в таблице 2.13.
- •Лечение восстановительного периода
- •Глава VI. Родовая травма. Интранатальные повреждения нервной системы
- •Перелом ключицы считается одним из наиболее частых повреждений костей. Данный вид перелома развивается во время родов при прохождении плечевого пояса при головном предлежании и при отведении рук при тазовом предлежании плода.
- •Диагноз инфратенториального субдурального кровоизлияния подтверждается результатам УЗИ, МРТ и компьютерной томографии.
- •ИНТРА- И ПЕРИВЕНТРИКУЛЯРНЫЕ КРОВОИЗЛИЯНИЯ НЕТРАВМАТИЧЕСКОГО ГЕНЕЗА
- •Глава VII. Недоношенные дети
- •Причины рождения недоношенных детей:
- •Энергия, ккал/сутки
- •Энтеральное питание
- •Возможные варианты питания ребенка в зависимости от гестационного возраста и наличия заболеваний:
- •ОСОБЕННОСТИ ТЕЧЕНИЯ НЕКОТОРЫХ ПАТОЛОГИЧЕСКИХ СОСТОЯНИЙ У НЕДОНОШЕННЫХ
- •Глава VIII. Гемолитическая болезнь новорожденных
- •Глава IX. Инфекционные заболевания новорожденных
- •Термин «внутриутробная инфекция» при использовании в клинической практике в качестве диагноза должен быть конкретизирован не только по этиологии, но и по периоду инфицирования, особенностям поражения тех или иных внутренних органов.
- •Цитомегаловирусная инфекция (ЦМВИ) является одной из вариантов ВУИ и встречается у 0,2% новорожденных детей (предполагаемая частота 2 : 1000). В разных странах удельный вес серопозитивного населения к ЦМВ составляет от 20 до 95%.
- •Герпетическая инфекция (ГИ) - это группа инфекционных заболеваний, вызываемых вирусами семейства Herpesvirida.
- •Врожденный листериоз (ВЛ) относят к более редким вариантам ВУИ. Около 10% всей акушерской патологии связывают с ВЛ, 30% взрослого населения являются носителями данной инфекции.
- •Глава IX. Неинфекционные заболевания системы дыхания
- •РЕСПИРАТОРНЫЙ ДИСТРЕСС-СИНДРОМ НОВОРОЖДЕННЫХ (РДСН) – тяжелое расстройство дыхания у недоношенных новорожденных, обусловленное незрелостью и первичным дефицитом сурфактанта. Синонимы: болезнь гиалиновых мембран, респираторный дистресс-синдром.
- •СИНДРОМ АСПИРАЦИИ МЕКОНИЯ (САМ)
- •САМ – дыхательное расстройство, обусловленное попаданием мекония вместе с околоплодными водами в дыхательные пути ребенка до родов или в момент рождения.
- •Глава X. Болезни кожи и пупочной ранки
- •ВЕЗИКУЛОПУСТУЛЕЗ (стафилококковый перипорит) - часто встречающееся заболевание новорожденных, характеризующееся воспалительными изменениями в области устьев эккринных потовых желез.
- •ПУЗЫРЧАТКА НОВОРОЖДЕННЫХ (пемфигус) (ПН)- острое контагиозное заболевание, характеризующееся быстрым образованием и распространением на коже вялых тонкостенных пузырей (фликтен) различного диаметра на неизмененном фоне.
- •ЭКСФОЛИАТИВНЫЙ ДЕРМАТИТ РИТТЕРА - рядом авторов рассматривается как злокачественная разновидность пиококкового пемфигоида.
- •ПСЕВДОФУРУНКУЛЕЗ ФИГНЕРА - заболевание детей инфекционной этиологии, при котором поражаются выводные протоки и клубочки эккринных потовых желез.
- •НЕКРОТИЧЕСКАЯ ФЛЕГМОНА НОВОРОЖДЕННОГО (НФН) - острое гнойно-некротическое воспаление подкожно-жировой клетчатки.
- •ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ ПУПОЧНОЙ РАНКИ, ПУПОВИННОГО ОСТАТКА И ПУПОЧНЫХ СОСУДОВ
- •Омфалит - воспалительный процесс дна пупочной ранки, пупочных сосудов, кожи и подкожной клетчатки в области пупка.
- •Глава XI. Геморрагическая болезнь новорожденного
- •ГЕМОРРАГИЧЕСКАЯ БОЛЕЗНЬ НОВОРОЖДЕННЫХ (ГрБН) – приобретенное или врожденное заболевание неонатального периода, проявляющееся повышенной кровоточивостью вследствие недостаточности факторов свертывания, активность которых зависит от витамина К.
Методическое
пособие по
педиатрии
1
ББК УДК 616-053.2: 616\18-005
Методическое пособие подготовлено: Быковым В.О., Водовозовой Э.В., Душко С.А., Губаревой Г.Н., Кузнецовой И.Г., Кулаковой Е.В., Леденевой Л.Н., Мироновой Э.В., Поповой Т.А. Стременковой И.В, Щетининым Е.В,
Методическое пособие написано в соответствии с требованиями «Программы для студентов по «Педиатрии» педиатрических факультетов. В пособии содержатся современные данные об этиологии, патогенезе, клинике, принципах диагностики и лечения важнейших заболеваний и детей младшего и старшего возраста, а также у новорожденных детей.
Методическое пособие рассчитано на студентов педиатрического факультета, интернов, клинических ординаторов.
Рецензент:
2
Ставропольская
государственная медицинская академия, 2010
ПРЕДИСЛОВИЕ
Внастоящее время для обучения студентов педиатрических факультетов вопросам педиатрии широко используются учебники Н.П. Шабалова «Детские болезни» и «Неонатология». Отдавая должное качеству изложения материала, охвату всех разделов педиатрии, наличию современной информации по этиологии, патогенезу и лечению заболеваний в тоже время необходимо указать и некоторые недостатки указанных учебников, связанных в первую очередь с не всегда обоснованным обилием предлагаемой для освоения информации.
Многолетний опыт преподавания студентам педиатрического факультета «детских болезней» свидетельствует о том, что не все разделы существующих учебников по «Педиатрии» и «Неонатологии» одинаково доступны для восприятия студентами.
Указанные проблемы настоятельно требуют создания методических пособий для студентов, которые бы не подменяя собой, существующие учебники облегчали бы освоение обучающимися сложных разделов педиатрии.
Разработанное сотрудниками Ставропольской медицинской академии методическое пособие по педиатрии включает в себя материал, соответствующий требованиям «Программы для студентов по «Педиатрии» педиатрических факультетов.
Впервой части пособия представлены заболевания детей младшего
истаршего возраста, освещенные с современных позиций и требований консенсусов, национальных программ, руководств и методических указаний, выпущенных в последние годы. Вторая часть методического пособия посвящена вопросам неонатологии.
3
Авторы надеется, что данное пособие будет полезным при обучении студентов педиатрии.
ЧАСТЬ I. БОЛЕЗНИ ДЕТЕЙ МЛАДШЕГО И СТАРШЕГО ВОЗРАСТА
Глава I. Аномалии конституции
ДИАТЕЗЫ (аномалии конституции) являются наиболее спорной проблемой в педиатрии. В последние годы преобладает точка зрения, согласно которой диатезы - это своеобразная «дань традиции». Более того, данное понятие сохранилось только в отечественной педиатрии. За рубежом, в МКБ-10 шифры для данной патологии не предусмотрены.
В настоящее время в понятие конституция вкладывается следующий смысл – это совокупность гено- и фенотипических свойств и особенностей (морфологических, биохимических и функциональных) организма, определяющих возможность его защитно-приспособительных реакций, направленных на сохранение гомеостаза, т.е. здоровья. В то же время, здоровье всегда индивидуально и обусловлено, в том числе, и метаболическими особенностями детского организма. Особенности обмена веществ могут быть относительно одинаковыми у разных людей, что позволяет классифицировать их, различать их виды. Это и есть диатезы – или аномалии конституции, т.е. генетически детерминированные особенности обмена веществ (метаболическая индивидуальность), определяющие своеобразие адаптивных реакций организма и предрасполагающие к развитию определенных заболеваний.
Известно, что факторы риска формирования многих заболеваний заключаются не только в воздействии окружающей среды, но подчас, в большей мере, в конституциональных особенностях организма.
4
Полагают, что большинство хронических заболеваний имеет в своей основе конституцию больных. В этом смысле диатезы рассматривают как предболезни.
Выделение того или иного вида диатеза помогает в разработке рекомендаций по первичной профилактике, возможных в будущем, заболеваний. Т.О. диатез – это предрасположенность, предболезнь, преднедостаточность тех или иных метаболических механизмов. Определить предрасположенность и степень риска возникновения заболевания значительно сложнее, чем поставить диагноз уже развившегося заболевания, даже в случаях его минимальных проявлений.
Предрасположенность (диатез) к заболеваниям определяется особенностями структуры и функции одной или нескольких систем организма: иммунной, ЦНС, нервно-гуморальной и т. д. Амплитуда колебания «нормального» функционирования организма очень индивидуальна. Крайние показатели нормы и компенсированные дефекты метаболизма и составляют сущность предрасположенности (диатеза). В тех случаях, когда организм не может обеспечить адаптацию к меняющимся условиям внешней среды, предрасположенность реализуется заболеванием.
В настоящее время выделяют около 20 диатезов, объединенных в
группы: |
|
|
I. Иммунопатологические: |
атопический, |
аутоиммунный, |
лимфатический, инфекционно-аллергический. |
|
|
II. Дисметаболические: мочекислый, оксалатный, диабетический, |
||
геморрагический, адипозодиатез. |
|
|
III. Органотопические: |
нефротический, |
интестинальный, |
гипертонический, кардиоишемический, атеросклеротический.
IV.Нейротопические: психо-астенический, вегето-дистонический. В самые последние годы описан энергетический диатез. Педиатры чаще всего сталкиваются с четырьмя диатезами:
аллергическим (атопический), экссудативно-катаральным, лимфатикогипопластическим, нервно-артритическим.
Экссудативно-катаральный и аллергический диатезы имеют во многом сходную клиническую картину (оба могут реализоваться как атопический дерматит) и этиологические моменты, но различаются по патогенезу.
Профилактику заболеваний, к которым предрасположены некоторые дети можно вести исходя из: 1) выделения групп риска по развитию тех или иных заболеваний, или 2) отнесения таких детей к тому или иному диатезу. В настоящее время все большее
5

распространение получает выделение групп риска (группа здоровья IIА и IIБ) по развитию хронической патологии. Т.О. в настоящее время диатезы являются основанием для отнесения этой категории детей к той или иной группе риска.
Профилактика заболеваний, к которым предрасположены дети с диатезами, должна начинаться до рождения ребенка. Еще до беременности необходимо позаботиться о лечении хронической генитальной и экстрагенитальной патологии у будущей матери. Беременная женщина должна соблюдать рациональную диету. Важное значение играет устранение с первого месяца беременности профессиональных вредностей, избыточного пребывания на солнце, прекращение активного и пассивного курения, неблагоприятного воздействия различный излучений, медикаментов. Следует иметь в виду, что пролонгированное естественное вскармливание является важным фактором при предупреждении многих заболеваний. Вопросы питания детей с диатезами являются ключевыми для предотвращения развития таких заболеваний как атопический дерматит, бронхиальная астма, пищевая аллергия. Важное место питание занимает и в предотвращении развитий обменных заболеваний.
Существенным моментом предупреждения развития заболеваний является контроль за состоянием окружающей среды. Хорошо известно, что частые инфекционные заболевания, аллергические болезни напрямую связаны с неблагополучием в состоянии окружающей среды.
Повышение адаптации организма к неблагоприятным факторам окружающей среды, инфекциям особенно важно для детей с такими диатезами, как лимфатико-гипопластический и экссудативно - катаральный. Укрепление иммунологической реактивности организма таких детей путем закаливания, организации рационального образа жизни, применения адаптагенов, иммуномодуляторов поможет уменьшить частоту инфекционных заболеваний и патологических состояний к которым были предрасположены дети с диатезами.
Вопросы к экзамену. Понятие о конституции человека, конституциональных типах, диатезах. Современные направления профилактики развития заболеваний, связанных с диатезами.
ЭКССУДАТИВНО-КАТАРАЛЬНЫЙ (псевдоаллергический)
ДИАТЕЗ (ЭКД) – своеобразное состояние организма, сопровождающееся наклонностью кожи и слизистых к возникновению
6
инфильтративно-десквамотозных процессов, лимфоидной гиперплазией, лабильностью водно-солевого обмена, особенностями обмена гистамина, белка и углеводов.
Эпидемиология. ЭКД встречается у 40-60% детей первого года жизни.
Этиология и патогенез. В основе ЭКД лежит наследственная предрасположенность к особенностям обмена веществ, водноэлектролитного баланса. Формированию указанных особенностей способствуют: патология беременности, заболевания матери, патология ЦНС у ребенка. В результате формируется своеобразие функций вегетативной нервной системы (ваготония с повышением уровня ацетилхолина), мастоцитарной системы (повышенная либерация медиаторов воспаления), регуляции внутриклеточных функций кальция, своеобразие структуры соединительной ткани и сосудистой стенки. Морфофункциональная незрелость ЖКТ приводит к неполному расщеплению пищи, нарушениям всасывания, гиперпродукции IgE.
При ЭКД имеют место многочисленные особенности обменов, которые проявляются: тенденциями к гипопротеинемии, гипергликемии, гиперлипидемии, дисфункции надпочечников (дискортицизм), формированию нестабильности клеточных мембран, снижению барьерной функции кишечника, снижению активности ферментов кишечника, анаэробному типом обмена веществ, неполноценности соединительной ткани, нарушению обмена трансферрина, лабильности водно-электролитного обмена.
Патогенез ЭКД в некоторых аспектах похож на механизмы развития атопического дерматита, однако при ЭКД отсутствует иммунологическая стадия, а есть лишь патохимическая и патофизиологическая. Характерны гистаминазные и либераторные нарушения (избыточный синтез гистамина, недостаточная активность гистаминазы), а так же нарушения в обмене циклических нуклеотидов (нарушения синтеза ц-АМФ и ц-ГМФ).
7

Факторы, способствующие формированию ЭКД
|
Незрелость |
|
|
|
|
|
Наследственная |
|
|
|
|
Патология |
|
|
|
Патология |
||||||||||||||
|
ЖКТ |
|
|
|
|
|
предрасположенность |
|
|
|
беременной |
|
|
НС у ребенка |
||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Формирование у ребенка особенностей обмена веществ, вводно- |
|
|||||||||||||||||||||||||||
|
|
|
электролитного баланса, иммунологической реактивности |
|
||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
Снижение |
|
|
Формиро |
|
Тенденц |
|
Пастозн |
|
Формиров |
|
|
Наруш |
|
||||||||||||||||
|
|
|
|
|
|
|
|
ание |
|
|
|
ения |
|
|
||||||||||||||||
|
|
|
|
|
вание |
|
ия к |
|
ость, |
|
|
|
|
|
||||||||||||||||
|
барьерной |
|
|
|
|
|
|
|
|
вегетат |
|
|
||||||||||||||||||
|
|
|
нестабил |
|
гипопро |
|
рыхлост |
|
дисфункц |
|
|
|
|
|||||||||||||||||
|
функции |
|
|
|
теинеми |
|
|
ии |
|
|
|
ивной |
|
|||||||||||||||||
|
кишечник |
|
|
ьности |
|
|
ь, |
|
|
|
|
НС |
|
|
||||||||||||||||
|
|
|
|
и, |
|
|
надпочечн |
|
|
|
||||||||||||||||||||
|
а |
|
|
клеточны |
|
|
избыточ |
|
|
|
(вегето |
|
|
|||||||||||||||||
|
|
|
|
гипергли |
|
|
иков |
|
|
|
|
|||||||||||||||||||
|
|
|
|
|
х |
|
|
ная |
|
|
|
|
дистон |
|
|
|||||||||||||||
|
|
|
|
|
|
кемии, |
|
|
|
|
|
|
|
|
|
|||||||||||||||
|
|
|
|
|
мембран |
|
|
масса |
|
|
|
|
|
|
|
ия) |
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||
|
|
|
|
|
|
гиперли |
|
|
|
|
|
|
|
|
|
|||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
пидеми |
|
тела |
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
Низкая |
|
|
|
|
|
|
|
|
|
и |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
активность |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||
|
гистаминазы |
|
|
|
|
Высвобождение |
|
|
Избыток секреции, |
|
|
|
||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
усиленный выброс |
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
гистамина |
|
|
|
|
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
гистамина |
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
Дозозав |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
Развитие кожных и других проявлений |
|
|
|
|
|||||||||||||||||||||
|
|
исимос |
|
|
|
|
||||||||||||||||||||||||
|
|
ть |
|
|
|
|
|
|
|
|
|
экссудативно-катарального диатеза |
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 1.1. Схема патогенеза ЭКД
Исследования при ЭКД не требуются.
Анамнез, клиника. Начальные появления ЭКД обнаруживаются уже в первые месяцы жизни. Дети с ЭКД имеют избыточную массу тела. Кожа отличается бледно-розовой окраской. При прикладывании к коже кисти руки на ней остаются отпечатки ладоней, свидетельствующие о выраженной лабильности сосудистых реакций. Характерны пастозность (не отеки!) и снижение тургора мягких тканей. Часто возникают опрелости, которые носят упорный характер даже при хорошем уходе за ребенком. Отмечается неравномерная прибавка в массе тела. Периодически возникает поллакиурия и/или склонность к олигурии.
Наиболее частыми кожными проявлениями при ЭКД являются:
8
1)пастозность кожи щек, которая сопровождается легким шелушением;
2)гнейс, молочный струп;
3)преходящая эритема кожи щек, ягодиц.
Основной особенностью кожных проявлений считается их обратимость при применении элиминационных мероприятий, гипоаллергенной диеты. К 3-4 годам проявления ЭКД проходят. Несвоевременное и неадекватное проведение у ребенка с ЭКД лечебно-профилактических мероприятий приводит к трансформации ЭКД в атопический дерматит.
Диагноз ЭКД устанавливают при наличии характерных клинических проявлений. Лабораторные исследования бывают необходимы для проведения дифференциального диагноза.
Дифференциальный диагноз ЭКД проводят в первую очередь с атопическим дерматитом (табл. 1.1).
Табл. 1.1. Дифференциальный диагноз экссудативно -
катарального диатеза и атопического дерматита
Признак |
Экссудативно - |
Атопический |
|
катаральный |
дерматит |
|
диатез |
|
Атопия в анамнезе или |
Редко (10-15%) |
Характерно |
наследственная |
|
|
предрасположенность |
|
|
Зуд кожных покровов |
Не характерно |
Характерно |
Реакция немедленного |
Не характерна |
Характерно |
типа при кожном |
|
|
тестировании с |
|
|
аллергенами |
|
|
Высокий уровень IgЕ в |
Не характерен |
Характерен |
сыворотке крови |
|
|
Дозозависимость |
Характерно |
Не характерно |
(количество съеденной |
|
|
пищи) |
|
|
Кожные проявления |
Гнейс, молочный |
Стойкая гиперемия |
|
струп, опрелости, |
или преходящая |
|
сухость кожи. |
эритема, папуло- |
|
Кожный синдром |
везикулезные |
|
нестойкий, |
высыпания на |
9

локальный |
эритематозном фоне |
|
с экссудацией или |
|
инфильтрацией, |
|
лихинификации |
* лихинификация – утолщение и усиление кожного рисунка
Лечение, задачи лечения: предупреждение развития атопического дерматита и других аллергических заболеваний.
Схема лечения: Обязательное лечение: уход, диета, воспитание. Вспомогательное лечение: антигистаминные препараты, ферменты,
витамины, препараты кальция, кетотифен, местное лечение.
Показания для госпитализации. Дети с ЭКД наблюдаются амбулаторно.
Диета: гипоаллергенная с исключением облигатных аллергенов. Питание детей с ЭКД должно проводиться с учетом следующих
положений:
а) необходимо обеспечить детям с ЭКД длительное грудное вскармливание (хотя бы до 4-6 месяцев).
б) детей со слабой чувствительностью к белкам коровьего молока можно кормить кисломолочными смесями (НаН кисломолочный, Бифилин, ацидофильная смесь Малютка и др.);
в) если при исключении из рациона белков коровьего молока сохраняются проявления ЭКД необходимо исключить реакции на глютен (белок злаков). В этом случае следует назначить продукты, не содержащие глютен (каши НаН, Хумана, Хайнц);
г) первый прикорм вводят с 5-6 месяцев в виде гипоаллергенных каш промышленного производства. Наименее аллергогенными являются: кукурузная и гречневая каши;
д) второй прикорм – овощного пюре (кабачки, патиссоны, капуста, картофель). Объем картофеля не должен превышать в составе овощного пюре 20%. Вначале дают прикорм одного вида овощей, затем его состав постепенно расширяют каждые 3-4 дня;
е) мясное пюре начинают вводить в 6-7 месяцев: постная говядина и свинина, конина, белое мясо индейки;
ж) третий прикорм – в 7-8 месяцев – второе овощное или овощекрупяные блюда (кабачки, тыква, гречка);
з) требования к обработке продуктов: картофель вымачивают 12-14 часов, крупы – 1-2 часа, мясо дважды проваривают;
и) исключают: яйца, копчености, печень, рыбу, икру, морепродукты, сыры острые и плавленые, грибы, орехи, кофе, шоколад, газированные напитки, мед.
10

Медикаментозное лечение. В лечении ЭКД используют антигистаминные препараты: I поколения (супрастин, диазолин, фенкарол, тавегил по 2 мг/кг массы тела в сутки в 3 приёма в течение 10-14 дней); II поколения (зиртек с 6 месяцев 5-10 капель 1 раз в сутки натощак в течение от 14 дней до 6 месяцев) ксизал; эриус, кестин, телфаст с 4-х летнего возраста по 1 таблетке 1 раз в день утром.
Антилибераторы, мембраностабилизаторы показаны при упорном течении ЭКД (кетотифен 0,05 мг/кг массы тела в сутки в 2 приёма во время еды); циннаризин – по 12,5 мг 3 раза в день, длительно в течение нескольких месяцев.
Местное лечение включает ванны с ромашкой, отрубями, чередой. Показаны индифферентные мази без гормонов (например, нафтолановая).
Детям с ЭКД необходимо ограничить необоснованное применение медикаментозных средств. Показан индивидуальный подход к проведению профилактических прививок.
Прогноз. При соблюдении требований к питанию, уходу, окружающей среде, проведении адекватных лечебных мероприятий прогноз благоприятный.
Вопросы к экзамену. Экссудативно-катаральный диатез: этиология, патогенез, проявления, лечебно-профилактические мероприятия, прогноз.
ЛИМФОТИКО-ГИПОПЛАСТИЧЕСКИЙ ДИАТЕЗ (ЛГД) ЛГД – врожденная генерализованная иммунопатия с нарушением
одновременно клеточного и гуморального иммунитета и дисфункцией эндокринной системы. При ЛГД отмечается: гиперплазия ретикулярной стромы вилочковой железы и лимфатических узлов, и гипоплазия хромаффинной ткани, ретикулоэпителиального аппарата, аорты, сердца, гладкой мускулатуры, половых желез, а главное – гипофункция надпочечников. Из всех диатезов ЛГД наименее востребованный практическим здравоохранением. С практических позиций большее практическое значение имеет синдром увеличенной вилочковой железы (СУВЖ).
Предрасполагающие факторы. По данным Л.В. Володиной к группе риска рождения ребенка с ЛГД относятся женщины, имеющие следующие заболевания:
1)эндокринные – ожирение, сахарный диабет;
2)аллергические – бронхиальная астма, поллиноз, аллергодерматоз, рецидивирующая крапивница, отек Квинке, инсектная и медикаментозная аллергия, фотодерматоз;
11
3) гнойно-септические – абсцессы, гнойный аппендицит, гнойный отит, фурункулез, рецидивирующий блефарит, длительное заживление ран.
Эпидемиология. Частота ЛГД изучена недостаточно. Увеличение вилочковой железы II–III степени чаще встречается у детей первого года, а I степени - у детей старше года.
Этиология. Причины развития ЛГД мультифакториальные. Чаще всего они обусловлены неблагоприятными воздействиями на плод в периоде эмбрио- и фетогенеза (неблагоприятные воздействие факторов внешней среды, заболевания матери, неблагоприятное течение беременности и родов), что приводит к нарушениям формирования органов иммунной и эндокринной систем. Матери детей с СУВЖ имеют хронические очаги инфекции, аллергические заболевания, эндокринную патологию, отягощенный акушерский анамнез, неблагоприятное течение беременности (гестоз 2-й половины), патологию в родах.
В некоторых случаях СУВЖ может быть генетически детерминированным, а также может развиваться при интранатальном поражении плода и в периоде постнатального онтогенеза.
Патогенез. Неблагоприятные факторы, воздействующие на плод во время беременности, приводят к формированию нарушений в функционировании гормональной системы. В результате развивается дисфункция гипофиза, щитовидной железы, гипоталамуса (по принципам прямой и обратной связи).
У детей с ЛГД выявляется снижение уровня кортизола в крови. Низкому уровню кортизола соответствует низкий уровень АКТГ, что свидетельствует о нарушении регуляции коры надпочечников гипоталамо-гипофизарной системой.
Система иммунитета у детей раннего возраста с ЛГД функционирует с большим напряжением, что создает предпосылки для ее быстрого истощения.
Иммунная недостаточность при ЛГД характеризуется избыточной пролиферацией и задержкой созревания Т-лимфоцитов в тимусе. У детей с ЛГД как в острый период интеркурентных заболеваний, так и в период реконвалесценции отмечается высокий лимфоцитоз и более низкие показатели IgG, а в период выздоровления и IgA. Также снижено содержание лизоцима, комплемента в сыворотке крови, фагоцитарная активность нейтрофилов.
Нарушения в иммунной системе являются одним из факторов формирования повышенной частоты инфекционных заболеваний у ребенка.
12
Исследования. Общий анализ крови и мочи, рентгенография органов грудной клетки, УЗИ вилочковой железы, иммунограмма.
Анамнез, клиника. У большинства детей с ЛГД отмечаются округлые формы тела, легкая пастозность тканей, относительно крупные черты лица, гипертелоризм, запавшая переносица, короткая шея, широкая грудная клетка, широкие плечи, широкие ладони и стопы, относительно короткие и широкие пальцы, светлая окраска волос и глаз, слабо развитая мускулатура и сниженная физическая активность. Особенностями роста и развития детей с ЛГД являются асинхронизм развития и созревания, наиболее выраженный на 1-м году жизни.
Характерна бледность кожных покровов с мраморным рисунком, повышенная гидрофильность тканей. У многих детей с ЛГД выявляют генерализованную гиперплазию лимфатических узлов и скоплений лимфоидных тканей, гипертрофию миндалин и аденоидов, возникающую при инфекционных заболеваниях, вакцинации, и сохраняющуюся длительно после выздоровления.
Ребенок с ЛГД отличается спокойствием, замедленной реакцией на болевые раздражители, снижением возбудимости ЦНС. С возрастом – отсутствуют претензии на лидерство. Отмечается склонность к рецидивирующим (затяжным) или хроническим воспалительным заболеваниям (частые ОРИ, аденоидиты, синуситы, хронические тонзиллиты, длительные субфебрилитеты).
У детей раннего возраста с ЛГД отмечается высокая частота атопического дерматита. Со стороны ЦНС чаще встречаются такие синдромы как гипертензионно-гидроцефальный, судорожный, мышечной гипотонии, вегетативно-висцеральных дисфункций. Нередко возникает нарушение терморегуляции вслед за перенесенным инфекционно-воспалительным заболеванием в виде длительного (от 2 нед. до 2-3 мес.) субфебрилитета.
Эти дети угрожаемы по развитию аутоиммунных состояний, лимфом, лейкозов, бронхиальной астмы, сахарного диабета. Отмечается высокий риск синдрома внезапной смерти, имеется предрасположенность к туберкулезу. Возможны анафилактоидные реакции на вакцины, некоторые лекарственные средства.
Диагноз ЛГД устанавливается на основании особенностей клиники: 1) внешний вид: избыточная полнота, пастозность тканей (не отеки!), бледность кожных покровов, снижение тургора тканей, некоторая гиподинамия и эмоциональная вялость, диспропорции телосложения (короткая шея и туловище, относительно длинные конечности);
13
2)лимфопролиферативный синдром: лимфополиаденопатия, гиперплазия небных и глоточных миндалин, разрастание аденоидов, тимомегалия;
3)склонность к надпочечниковой недостаточности;
4)сердечно-сосудистый синдром: приглушенность тонов, функциональный систолический шум на сосудах шеи, тенденция к тахикардии, тенденция к снижению АД;
5)аллергические (неатопические) симптомы: артралгии;
6)синдром сдавления жизненно важных органов у детей с тимомегалией: осиплость голоса, низкий тембр, «петушиный крик»
при плаче, запрокидывание головы во время сна, шумное дыхание, жесткое дыхание (тимическая астма);
7) гипопластический синдром (редко): гипоплазия половых органов, сердца, аорты, щитовидной и паращитовидных желез, хромаффинной ткани надпочечников.
Диагноз СУВЖ основывается на выявлении при рентгенологическом (ультразвуковом) исследовании увеличенной вилочковой железы.
Лабораторные исследования В анализах крови отмечается повышение общего количества
лимфоцитов; Иммунограмма: снижение уровня Т-лимфоцитов и более высокое
содержание В-лимфоцитов. Выявляется более низкий уровень Т- лимфоцитов-супрессоров, что приводит к повышению иммунорегуляторного индекса (CD4/CD8). Функциональная активность В-лимфоцитов ниже показателей у здоровых детей. Уровень IgG часто снижается, содержание IgE - повышается.
Дифференциальный диагноз
Табл. 1.2. Основные направления дифференциальной
диагностики при ЛГД |
|
|
|
Признак |
Исключаемая патология |
Увеличение |
ВПС, врожденные и приобретенные |
вилочковой железы |
кардиты, ложная кардиомегалия, |
|
кардиомиопатии |
Снижение уровня |
Железодефицитная анемия |
ферритина в крови |
|
Повышенная частота |
Первичные и вторичные иммунодефицитные |
инфекционных |
состояния, запаздывание созревания |
14
заболеваний |
иммунной системы, «часто болеющие дети» |
Лимфополиаденопатия |
Лимфогранулематоз, лимфомы, лейкозы, |
|
туберкулез, болезнь кошечьих царапин, |
|
токсоплазмоз, инфекционный мононуклеоз, |
|
инфекции при иммунодефицитах, |
|
гистиоцитоз Х, саркоидоз, ОРВИ, болезни |
|
накопления |
Лечение, задачи лечения: предупреждение неблагоприятных реакций организма на стрессы, инфекции, оперативные вмешательства; уменьшение частоты инфекционных заболеваний.
Схема лечения. Обязательное лечение: диета, режим, адаптогены, витамины.
Вспомогательное лечение: иммуномодуляторы, бактериальные лизаты, глюкокортикоиды.
Показания для госпитализации: необходимость проведения углубленного обследования.
Диета. Борьба за грудное вскармливание. В случае его отсутствия - использование адаптированных кисломолочных или гипоаллергенных смесей («NAN ГА» и «Nutrilon ГА»). Постепенно и осторожно вводятся овощи и фрукты, нежирные сорта мяса, рыбы.
Режим. Необходим оптимальный двигательный режим, пребывание на свежем воздухе, массаж. Исключение сильных раздражителей (оральный путь введения медикаментов, применение щадящих процедур и т.д.)
Медикаментозное лечение. Иммуномодуляторы (Тактивин - от 6 месяцев до 14 лет препарат назначают подкожно из расчета 2–3 мкг на 1 кг массы тела в течение 7-10 дней; тимоген – интраназально детям до 1 года по 10 мкг, 1-3 лет – по 10-20 мкг, 4-6 лет по 20-30 мкг, 7-14 лет 50 мкг в течение 3-10 дней;). Повторные курсы Тактивина до 4 раз в год. Терапию Тактивином проводят под контролем иммунограммы.
Витамины: А курсом 30 дней; В1 курсом 15-30 дней; В5 курсом 10-
15 дней; В15 –, курсом 2-3 месяца; С – курсом 15-30 дней; В15 - курсом 2-3 месяца.
Профилактика ОРИ также включает: ограничение контактов с больными детьми, курсы виферона (мазь) 2 раза в день в нос в течение 10 дней каждого месяца 3 месяца; имунорикс - детям старше 3 лет: по 400 мг (1 флакон) один раз в сутки вне приема пищи в течение 20 дней и более., аскорбиновая кислота и витамины группы В; эхинацею – детям 1-6 лет по 5-10 капель, 6-12 лет по 10-15 капель, старше 21 лет по 20 капель 3 раза в сутки, продолжительностью не менее 8 недель.
15
Показано применение бактериальных лизатов местного (ИРС-19, имудон) и системного действия (бронхомунал, рибомунил и др.).
При проведении плановых оперативных вмешательств у детей с СУВЖ рекомендуют применение малых доз (25 мг) гидрокортизона непосредственно перед оперативным вмешательством.
Фитотерапия. Назначают травы и растения, обладающие десенсибилизирующим эффектом: ромашка, тысячелистник, черника, черемша, почки и соцветия березы.
С целью стимуляции функций коры надпочечников используют настой листьев черной смородины, корень солодки.
Рекомендуются адаптогены: пантокрин - внутрь по 10-15 капель или 1/4-1/2 таблетки 2-3 раза в день, запивая водой, за 20-30 мин до еды или через 3 ч после еды. Курс лечения составляет 3-4 недели, заманиха, левзея, настойка женьшеня по 1 капле на год жизни 3 раза в день 10 дней и др.
При тимомегалии: фитотерапия (ромашка, тысячелистник, почки и соцветия березы, черемша, черника, облепиховое масло). При выраженной тимомегалии - короткие курсы глюкокортикоидов.
Вакцинопрофилактика у детей с СУВЖ имеет свои особенности. Для детей с увеличенной вилочковой железой I–II степени остаются те же показания и противопоказания, что и для здоровых детей. Однако, учитывая высокую частоту перинатальной энцефалопатии, в т.ч. гипертензионно-гидроцефального синдрома, у этого контингента детей показано назначение диакарба по схеме. Вакцинацию следует проводить на фоне гипоаллергенной диеты и гипосенсибилизирующей терапии за 3 дня до и 3 дня после прививки.
Дети с СУВЖ III степени требуют наблюдения и временного медицинского отвода от профилактических прививок сроком на 3–6 месяцев. Этим детям рекомендуется повторное обследование для уточнения размеров вилочковой железы. При уменьшении размеров вилочковой железы в период клинического благополучия показана вакцинация на фоне гипоаллергенной диеты и гипосенсибилизирующей терапии. Вакцинация у детей с СУВЖ разной степени требует рациональной тактики подготовки и проведения с учетом индивидуальных особенностей ребенка. У детей с СУВЖ III степени рекомендуют курс иммунокорригирующей терапии Тактивином. После курса Тактивина реакцию Манту можно делать не ранее, чем через 2 месяца, так как возможен ложноположительный результат.
После проведения иммунокорригирующей терапии вакцинация показана не ранее чем через 1-2 месяца после ее окончания.
16

Дети с ЛГД и СУВЖ требуют диспансерного наблюдения иммунолога и эндокринолога.
Прогноз при ЛГД определяется особенностями клинических проявления диатеза, степенью иммунологических нарушений, эффективностью лечебно-профилактических мероприятий. Обычно при ЛДГ прогноз благоприятный.
Вопросы к экзамену. Лимфатический диатез: этиология, патогенез, проявления, лечебно-профилактические мероприятия, прогноз.
НЕРВНО-АРТРИТИЧЕСКИЙ ДИАТЕЗ (НАД) (урекимический или мочекислый диатез) - наследственно обусловленный, энзимодефицитный синдром с нарушением пуринового обмена и повышением синтеза мочевой кислоты. Характерна неустойчивость углеводного и липидного обмена, кетоацидоз, нарушение ацетилирования.
Эпидемиология. НАД встречается у 2-5% детей.
Этиология НАД связана с наследственно обусловленным дефектом пуринов, нарушениями питания у матерей во время беременности (избыток мяса), и у детей раннего возраста. В наследственном анамнезе выявляется повышение возбудимости ЦНС и нарушение активности энзимов, обеспечивающих метаболизм пуриновых и пиримидиновых оснований и ацетилирующей способности печени: артриты, моче- и желчекаменная болезнь, подагра, СВД, мигрень и др.
Патогенез. Гиперурикемия повышает возбудимость ЦНС, усиливает чувствительность стенки сосудов к действию катехоламинов, оказывает диабетогенное действие, способствует камнеобразованию (см. рис. 1.2.).
Исследования. Общий анализ крови и мочи, определение уровня мочевой кислоты в крови, исследование показателей КОС.
Анамнез клиника. НАД наиболее ярко проявляется в детей в возрасте 6-7 лет. В анамнезе: плохая прибавка в массе тела, неустойчивый стул, снижение аппетита. Часто отмечается белый быстрый дермографизм, тахикардия, субфебрилитет, симпатикотония.
Дети с НАД предрасположены к развитию гипотрофии, рвоте, психоневрозам, инфекционно-метаболическому артриту, дисметаболическим нефропатиям, интерстициальному нефриту, сахарному диабету.
17

Нервно-психический синдром: повышенная возбудимость, хорееподобные гиперкинезы, тики, ночные страхи, эмоциональная лабильность, ускоренное развитие психики и речи (дети – вундеркинды);
Мутация гена, |
Повышенный распад |
регулирующего |
пуринов при |
ферменты |
гемолитических |
обмена |
заболеваниях |
ЦНС |
|
Гиперурикемия |
||
|
|
|
||
|
Система |
Суставы |
|
|
Невра |
мочевыде |
Белков |
||
|
||||
ления |
|
|||
стенич |
Артра |
ый |
||
|
||||
еский |
Стимул |
лгии |
обмен |
|
синдр |
|
|
||
ом |
яция |
|
|
|
|
мозгов |
Салурия, |
|
|
|
ой |
Ацетонем |
||
|
нефроли |
|||
|
деятел |
ическая |
||
|
тиаз |
|||
|
ьности |
рвота |
||
|
|
|||
Рис. 1.2. Схема патогенеза НАД
Повышенное
поступление пуринов в организм с продуктами  питания
питания
Углевод
ный
обмен
Бронхоспаз
мы,
мигрени,
колики,
запоры,
кожные
проявлени
я
Дисметаболический синдром: извращение аппетита, анорексия, медленная прибавка массы тела, «беспричинные» повышения температуры, транзиторные аритмии, приглушенность тонов сердца, симптомы ацетонемических кризов (внезапная, частая, циклическая рвота с развитием обезвоживания, повышением температуры, появлением запаха ацетона), болевые симптомы (боли в животе, дизурические проявления, боли в мышцах разгибателях, мигрени, невралгии, артралгии, реже артриты).
Спастический синдром: склонность к повышению артериального давления, бронхоспазмы, головные боли, запоры, кардиалгии.
Диагноз. НАД диагностируют по наличию нарушений обмена веществ в анамнезе, выявлению клинических проявлений диатеза.
18
Лабораторные данные. Маркерами НАД являются: уратурия и высокий уровень мочевой кислоты в крови.
В общем анализе крови встречается эозинофилия.
При исследовании КОС выявляют ацидоз.
Дифференциальный диагноз
Табл. 1.3. Дифференциальный диагноз нервно-артритического диатеза (основные направления)
Признак |
Исключаемая патология |
Гиперкинезы |
Ревматизм, интоксикации, хорея подражания, |
|
гиперкинетическая форма ДЦП, хорея |
|
Гентингтона, болезнь Вильсона-Коновалова, |
|
опухоль мозга, синдром Леша-Нихана, |
|
пароксизмальный хореоатетоз |
Тики |
Экзогенные перегрузки в школе, миоклонии, |
|
синдром Жиль де Ла Туретта, синдром |
|
китайского болванчика |
Эмоциональна |
Вегетативная дисфункция, соматические |
я лабильность |
заболевания, минимальная мозговая дисфункция, |
|
интоксикации, прием наркотиков, и т.д. |
Боли в животе |
Глистная инвазия, пиелонефрит, гастрит, гепатит, |
|
панкреатит, и т.д. |
Дизурические |
Цистит, инфекция мочевых путей, |
проявления |
дисметаболическая нефропатия, пиелонефрит |
Мигрень |
Повышение внутричерепного давления, |
|
повышение АД, эпилепсия, нейроинфекции, |
|
опухоли мозга, головная боль при соматических и |
|
инфекционных заболеваниях |
Анорексия |
Нарушения питания, острые и хронические |
|
заболевания органов пищеварения, ЖДА, |
|
наследственные дегенеративные поражения мозга, |
|
обменные заболевания, хронические |
|
интоксикации, сердечные недостаточность, ХПН, |
|
острые и хронические инфекционные заболевания |
Рвота с |
Острые кишечные инфекции, острая |
развитием |
надпочечниковая недостаточность, сахарный |
обезвоживани |
диабет, инвагинация кишечника, пиелонефрит, |
я |
язвенная болезнь, холецистит |
19
Лечение, задачи лечения: нормализация обмена мочевой кислоты, предупреждение негативного влияния мочевой кислоты на внутренние органы.
Схема лечения: Обязательное лечение: диета, режим.
Вспомогательное лечение: витаминотерапия, седативная терапия, нормализация обмена мочевой кислоты.
Показания для госпитализации: ацетонемическая рвота, необходимость углубленного обследования.
Диета: а) ограничение в рационе: телятины, птицы, субпродуктов (печень, сердце, мозги, почки, легкие), колбасных изделий, грибов (белые, шампиньоны), рыбных бульонов, студня, щавеля, шпината, ревеня, петрушки, спаржи, цветной капусты, полированного риса, овсяной крупы, соусов, бобов, рыбы, кофе, какао, крепкого чая, пряностей, специй;
-обильное щелочное питье, особенно во вторую половину дня (с 1 месяца 1 чайная ложка теплого дегазированного боржоми на кг массы на сутки);
-клюква, лимоны;
-витамин В6 в утренние часы;
-цитратная смесь;
б) в период ацетонических кризов рекомендуют: яблочные, арбузные, картофельные и другие разгрузочные дни;
в) рекомендуют в диете: молоко, молочные продукты, овощи (кроме запрещенных), фрукты и ягоды, мучные и крупяные изделия, варенье, мед, сахар, сливочное и растительное масла.
Режим охранительный: достаточный отдых, ограничение чрезмерных психо-эмоциональных нагрузок, гимнастика, водные процедуры.
Седативная терапия (травы: валериана, хвощ, мята, пустырник, при необходимости - медикаментозная терапия).
Транквилизаторы (при отсутствии эффекта от фитотерапии) - сибазон, диазепам, седуксен – максимальная суточная доза для детей 10 мг 2-3 раза в день курсом по 10-14 дней.
При выраженной гиперурикемии у детей старше 10 лет показаны: этамид – детям школьного возраста по 1/2-1 таблетке 4 раза в сутки, курс лечения 10-12 дней, спустя 5-7 дней курс повторяют, лечение проводят под контролем лабораторных исследований мочи; бутадион
– детям до 6 месяцев не назначают, 6-12 месяцев разовая доза 0,01 г, 1- 3 лет 0,02 г, 3-4 лет 0,03г., 5-6 лет 0,04 г, 7-9 лет 0,05-0,06 г., 10-14 лет 0,08-0,1 г 3 раза в день во время еды, курс лечения 15-30 дней; аллапуринол –10-20 мг/кг в сутки, принимают внутрь 3 раза в день
20

после еды, запивая большим количеством воды, в течение 2-4 недель; оротовая кислота – внутрь за 1 час до или через 4 часа после еды по 0,25-0,3 г 2-3 раза в день, колхицин – для профилактики 1 мг вечером, курс 3 месяца, применяется у детей старше 12 лет.
Прогноз при НАД определяется выраженностью проявлений диатеза, степенью нарушений обмена мочевой кислоты, реакцией ребенка на проведение лечебно-профилактических мероприятий.
Вопросы к экзамену. Нервно-артритический (мочекислый) диатез: этиология, патогенез, проявления, лечебно-профилактические мероприятия, прогноз.
Глава II. Аллергические заболевания
АТОПИЧЕСКИЙ ДЕРМАТИТ (атопическая экзема, синдром атопической экземы/дерматита) (АД) – хроническое воспалительное заболевание кожи, сопровождающееся зудом, которое начинается в раннем детском возрасте, может продолжаться или рецидивировать в зрелом возрасте и приводит к физической и эмоциональной дезадаптации ребенка и членов его семьи.
АД развивается у лиц с наследственной предрасположенностью и часто сочетается с другими аллергическими заболеваниями.
Эпидемиология. Частота АД возросла за последние 3 десятилетия и составляет в развитых странах 10-15% у детей в возрасте до 5 лет и 15-20% у школьников.
Этиология АД многофакторна и полиэтиологична по своей природе. АД развивается у 81% детей, если больны оба родителя, и у 56% если болен один из родителей.
Аллергены, значение которых в развитии АД научно доказано: Пищевые: молоко, яйцо, орехи, соя, пшеница, ракообразные, рыба. Пыльцевые: пыльца, плесневые грибы (споры), пылевые клещи, перхоть животных, тараканы.
Бактериальные: бактерии, staphylococcus aureus, стрептококки. Грибковые: pitorosporum ovale, trichophyton.
Неаллергенные триггеры АД: климат; высокие значения температуры и влажности; химические раздражающие вещества (средства для стирки, мыла, химические вещества для уборки помещений, лосьоны с отдушкой); пища, оказывающая раздражающий
21
эффект (острая, кислая); эмоциональный стресс; хронические заболевания; инфекция; нарушение сна; психосоциальные стрессоры.
Патогенез
При контакте организма с аллергеном образуются IgE антитела, которые фиксируются на тучных клетках в различных органах (период сенсибилизации). При повторном попадании аллергена в организм происходит активация Т-лимфоцитов, которые вырабатывают интерлейкины (IL4, IL5, IL13), цитокины. IL4 является ведущим фактором в переключении синтеза В клетками не обычных иммуноглобулинов, а IgE. В результате реакции антиген + антитело выделяются биологически активные вещества (медиаторы аллергии).
Главным медиатором аллергии является гистамин. Гистамин оказывает свое действие через стимуляцию гистаминовых рецепторов (Н1, Н2, Н3, Н4). В результате развиваются клинические проявления аллергии: зуд, сыпи, гиперемия, формирование волдырей. Описываемые изменения относят к ранней аллергической реакции.
Через 4-6 часов после воздействия аллергена развивается поздняя аллергическая реакция. В развитии этого компонента аллергии принимают участие базофилы, эозинофилы, Т-лимфоциты, а так же вещества, выделяемые этими клетками. В результате формируется хроническое аллергическое воспаление.
Воздействие аллергена на организм
Активация Th2 клона CD4 + Т-лимфоцитов
Выработка IL4, IL5, IL13
Гиперпродукция IgE
Образование комплекса IgE + аллерген при его повторном поступлении
Выделение |
Стресс, дисфункция |
Инфекция: |
биологически |
центральной и |
staphylococcus |
активных веществ: |
вегетативной НС. |
aureus, |
гистамин, |
Повышение |
Pityrosporum |
серотонин, |
нейропептидов, |
|
брадикинин, |
22 |
|
продукция |
|
|
лейкотриены и др. |
цитокинов |
|

Аллергическое воспаление кожи
Зуд, расчесы
Атопический дерматит
Рис. 1.3. Схема патогенеза АД
Рабочая классификация АД
Возрастные периоды болезни:
-I возрастной период - младенческий (до 2-х лет);
-II возрастной период - детский (от 2-х лет до 13 лет);
-III возрастной период - подростковый и взрослый (от 13 лет и старше).
Стадии болезни:
-стадия обострения (фаза выраженных клинических проявлений, фаза умеренных клинических проявлений);
-стадия ремиссии (неполная и полная ремиссия).
Эпидемиология процесса: ограниченно-локализованный; распространенный; диффузный.
Степень тяжести процесса: легкое течение; средней тяжести; тяжелое течение
Исследования. Общий анализ крови и мочи, копрограмма, УЗИ па- ренхиматозных органов, кожные пробы, кал на яйца глист, определение общего IgE. По показаниям: анализ мочи по Нечипоренко, коагулограмма, определение АлАТ, АсАТ, глюкоза крови, при частых обострениях показано иммунологическое исследование и определение специфических IgE; ЭХОЭГ, ЭЭГ, УЗИ, рентгенография придаточных пазух и грудной клетки, постановка кожных проб (не ранее 3 лет при удовлетворительном состоянии кожи).
Специалисты: аллерголог (установление диагноза, проведение аллергообследования, подбор и коррекция терапии, обучение пациента), дерматолог (диагноз, дифдиагноз, подбор и коррекция местной терапии, обучение), диетолог (индивидуальное питание), гастроэнтеролог (диагностика и лечение гастропатологии), ЛОР
23
(выявление и санация очагов инфекции), психоневролог (коррекция поведенческих нарушений), медицинский психолог (обучение технике релаксации, снятие стресса, модификация поведения).
Исследования амбулаторно, приказ МЗ РФ №268: общий анализ крови, консультация аллерголога. По показаниям: исследование кала на глисты и простейшие, определение общего и специфических IgE, тромбоциты крови, глюкоза крови, посев кала на флору, копрограмма, кожные пробы.
Анамнез, клиника. Клиническая картина АД зависит от возраста ребенка. У детей первого года жизни выделяют два типа течения заболевания.
Себорейный тип характеризуется наличием чешуек на волосистой части головы, которые появляются уже в первые недели жизни, либо протекает как дерматит в области кожных складок. В дальнейшем возможна трансформация в эритродермию.
Нумулярный тип возникает в возрасте 2-6 месяцев и характеризуется появлением пятнистых элементов с корочками; характерная локализация – щеки, ягодицы и/или конечности. Также часто трансформируется в эритродермию.
Дошкольный возраст: у 50% детей, страдающих детской экземой, кожные проявления нивелируются к 2 годам жизни. У оставшейся половины характерная локализация процесса – кожные складки.
Школьный возраст: характерная локализация – кожные складки. Отдельная форма АД в этом возрасте – ювенильный ладонноподошвенный дерматоз, при котором кожный патологический процесс локализуется на ладонях и стопах. Для этой формы АД характерна сезонность: обострение симптомов в холодное время года и ремиссия в летние месяцы. При наличии дерматита стоп необходимо помнить, что дерматофитии у детей наблюдают очень редко. АД с локализацией в области ягодиц и внутренней поверхности бедер обычно появляется в возрасте 4-6 лет и сохраняется в подростковом возрасте.
Фазы атопического дерматита:
Острая фаза (зуд, эритематозные папулы и везикулы, на фоне кожной эритемы, часто сопровождающиеся значительными экскориациями и эрозиями, выделением серозного экссудата).
Подострая фаза (кожная эритема, экскориации, шелушение), в том числе - на фоне уплотнения (лихенификации) кожи.
Хроническая фаза (утолщенные бляшки, лихенификация, фиброзные папулы).
24
Диагноз. Диагностические критерии АД делят на основные и дополнительные.
Основные критерии: зуд, экзема (острая, подострая, хроническая): с типичными морфологическими элементами и локализацией, характерной для определенного возраста (лицо, шея и разгибательные поверхности у детей 1 года жизни и старшего возраста; сгибательные поверхности, пах и подмышечные области – для всех возрастных групп); с хроническим или рецидивирующим течением.
Дополнительные критерии: наличие дерматита (или дерматит в анамнезе) в области сгибательных поверхностей конечностей (локтевые и подколенные сгибы, передняя поверхность лодыжек); наличие у ближайших родственников бронхиальной астмы или поллиноза; распространенная сухость кожи; начало дерматита до 2-х летнего возраста.
Лабораторно-инструментальные методы исследования:
-определение содержания общего IgE в сыворотке крови (тест не является диагностическим);
-кожные тесты (PRIK-тест, скарификационные пробы, внутрикожные пробы) выявляют IgE-опосредованные аллергические реакции, их проводят при отсутствии острых проявлений АД у больного;
-элиминационную диету и провокационный тест с пищевыми аллергенами обычно выполняют для подтверждения диагноза пищевой аллергии особенно к злаковым и коровьему молоку;
-определение аллергеноспецифических IgE АТ в сыворотке крови (РАСТ, ИФА и др.) предпочтительно для пациентов с ихтиозом, принимающих антигистаминные препараты или антидепрессанты, с сомнительными результатами кожных тестов или при отсутствии корреляции клиники и результатов кожных тестов, с высоким риском развития анафилактических реакций на определенный аллерген при проведении кожного тестирования.
Для оценки тяжести клинических симптомов АД в настоящее
время наиболее широко используют шкалы SCORAD (Scoring Atopic Dermatitis), EASY (Eczema Area and Severity Index), SASSAD (Six Area Six Sign Atopic Dermatitis Severity Score). В нашей стране широкое распространение получила шкала SCORAD (рис. 1.4), которая учитывает распространённость кожного процесса (А), интенсивность клинических проявлений (В) и субъективных симптомов (С).
A. Распространённость кожного процесса — площадь поражённой кожи, которую рассчитывают по правилу «девятки» (см. рис.1.4, в скобках указана площадь поверхности для детей до 2 лет). Для оценки
25
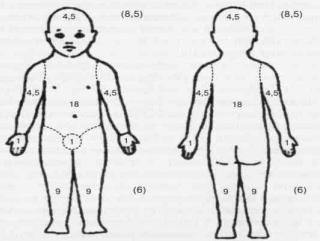
также можно использовать правило «ладони» (площадь ладонной поверхности кисти принимают равной 1% всей поверхности кожи).
B. Для определения интенсивности клинических проявлений подсчитывают выраженность 6 признаков (эритема, отёк/папулы, корки/мокнутие, экскориации, лихенификация, сухость кожи). Каждый признак оценивают от 0 до 3 баллов (0 - отсутствует, 1 - слабо выражен, 2 - выражен умеренно, 3 - выражен резко; дробные значения не допускаются). Оценку симптомов проводят на участке кожи, где они максимально выражены. Общая сумма баллов может быть от О (кожные поражения отсутствуют) до 18 (максимальная интенсивность всех 6 симптомов). Один и тот же участок поражённой кожи можно использовать для оценки выраженности любого количества симптомов.
C. Субъективные симптомы - зуд кожных покровов и нарушения сна - оценивают у детей старше 7 лет. Пациенту или его родителям предлагается указать точку в пределах 10-сантиметровой линейки, соответствующую, по их мнению, степени выраженности зуда и нарушений сна, усреднённую за последние 3 сут. Сумма баллов субъективных симптомов может колебаться от 0 до 20.
Общую оценку рассчитывают по формуле: А/5 + 7В/2 + С. Общая сумма баллов по шкале SCORAD может составлять от 0 (клинические проявления поражения кожи отсутствуют) до 103 (максимально выраженные проявления АД).
Рис. 1.4. Определение степени тяжести АД
26

Укажите площадь поражения (%)
А: Эпидемиология.
В: Интенсивность |
|
Общий балл |
|
|
||
Критерий |
Выраженность (балл) |
|
0 – отсутствует |
|||
0 |
1 |
2 |
|
3 |
||
|
|
|
||||
Эритема |
|
|
|
|
|
1 – слабо |
Отёк/папула |
|
|
|
|
|
|
Корки/мокнутие |
|
|
|
|
|
2 – умеренно |
Экскориации |
|
|
|
|
|
3 – сильно |
Лихенификация |
|
|
|
|
|
|
* - сухость кожи оценивается вне очагов островоспалительных |
||||||
изменений и участков лихенификаций |
|
|
||||
|
|
|
|
|
||
С: Субъективные симптомы |
|
|
|
|
||
Зуд + нарушение сна = |
|
|
|
|
|
|
|
А/5 + 7В/2 + С = Способ расчета |
|||||
Табл. 1.4. Оценка степени тяжести АД |
|
|
|
|
|
Легкое течение |
Средне-тяжелое |
Тяжелое течение |
Ограниченные |
Распространенный |
Диффузный характер |
участки |
характер поражения |
поражения кожи в |
поражения кожи, |
кожи с умеренной |
выраженной |
слабая эритема |
экссудацией, |
экссудацией, |
или лихенизация, |
гиперемией и/или |
гиперемией и/или |
слабый зуд кожи, |
лихенизацией, |
лихенизацией, |
редкие обострения |
умеренный зуд, более |
постоянным сильным |
1-2 раза в год |
частые обострения 3-4 |
зудом и практически |
|
раза в год с короткими |
непрерывное |
|
ремиссиями |
рецидивирующее |
27

течение
Впрактической работе для постановки диагноза «АД», как правило, достаточно определения клинических параметров. Первым и обязательным клиническим параметром является зуд. Из остальных четырех параметров необходимо установить не менее трех. К ним относятся:
- характерная локализация поражения кожи; - наличие у ближайших родственников атопического заболевания; - распространенная сухость кожи; - появление дерматита в возрасте до 2-х лет.
Врасшифровке диагноза «АД» наибольшее практическое значение имеют две характеристики: фаза заболевания, тяжесть кожного поражения.
Степень тяжести АД можно также определить по продолжительности периодов обострения и ремиссии, выраженности зуда, распространенности кожного процесса, увеличению периферических лимфатических узлов (табл. 1.4).
Дифференциальный диагноз АД проводится с: иммунодефицитами, красным плоским лишаем, инфекциями и инвазиями, метаболическими заболеваниями, розовым лишаем Жильбера, вульгарным ихтиозом, неопластическими заболеваниями, дерматитами, многоформной экссудативной эритемой, экссудативнокатаральным диатезом (см. «Экссудативно-катаральный диатез»).
Лечение, задачи лечения: уменьшение выраженности симптомов болезни; обеспечение длительного контроля над заболеванием, путем предотвращения или снижения тяжести обострения; изменение естественного течения заболевания. Полное излечение пациента в некоторых случаях невозможно.
Схема лечения: Основные направления терапии АД: устранение
причинных факторов, вызывающих обострение (диета, гипоаллергенный быт), лечебно-косметический уход за кожей; наружная противовоспалительная терапия, антигистаминные препараты.
Вспомогательное лечение: энтеросорбция, лечебный плазмаферез, фототерапия, цитостатики, антибиотики, витамины, иммуномодуляторы, пробиотики.
Показания к госпитализации: обострение АД, сопровождающееся нарушением общего состояния; распространенный кожный процесс,
сопровождающийся вторичным |
инфицированием; |
рецидивирующие |
|
кожные |
инфекции; |
неэффективность |
стандартной |
28
противовоспалительной терапии; |
необходимость проведения |
аллергологического обследования. |
|
Диета при АД должна исключать продукты, роль которых в развитии АД доказана. Для детей первого года жизни оптимальным питанием является грудное молоко. При его отсутствии при легких проявлениях АД используют адаптированные смеси с низкой степенью гидролиза (гипоаллергенные смеси – НаН гипоаллергенный, Хипп ГА, Хумана ГА и др.). При выраженных проявлениях АД показано назначение смесей на основе высокой степени гидролиза белка (Алфаре, Нутрилон Пепти ТСЦ, Нутрамиген и др.). Прикормы детям с АД рекомендует водить на 1 месяц позже, чем здоровым.
Наружная терапия АД включает в себя уход за кожей (увлажнение и смягчение) и использование лекарственных средств, наносящихся на кожу. Наружная терапия АД является обязательной частью лечения. Основными задачами наружной терапии при АД являются: а) купирование зуда и воспаления; б) повышение барьерной функции кожи, восстановление водно-липидного ее слоя; в) проведение адекватного ухода за кожей.
Уход за кожей должен осуществляться в зависимости от фазы АД:
1.Острая и подострая фазы с мокнутием кожи:
-показано применение влажно-высыхающих повязок, примочек, орошений термальной водой;
-пораженные участки кожи следует своевременно очищать от гноя, корок, чешуек;
-купание детей в эту фазу дерматита не противопоказано, если соблюдаются все правила купания;
-при невозможности купания, применяют очистку кожи специальными мицелловыми растворами (Далианж);
-использование кремов и мазей в этой фазе АД не показано, так как их применение может спровоцировать мокнутие.
2.Острая и подострая фазы без мокнутия кожи:
-ежедневное купание с последующим использованием кремов с ненасыщенной текстурой;
-из средств ухода за кожей предпочтение отдается орошениям термальной водой, использованию эмульсий предпочитаются специальное мыло, гель, мусс.
3.Хроническая фаза:
-основным является применение достаточного количества увлажняющих и главным образом смягчающих средств;
-обязательным является нанесение увлажняющих/смягчающих средств после купания (табл. 1.10);
29
- некоторым больным, имеющим выраженную сухость кожи, можно рекомендовать неоднократную ванну (душ) в течение дня для усиления гидратации кожи с последующим нанесением на нее увлажняющих/смягчающих средств.
Для наружной терапии АД применяют: топические глюкокортикоиды (ТГК), Элидел, традиционные лечебные средства (анилиновые красители, нафталан, деготь, ихтиол, АСД фракция III). В зависимости от остроты воспалительного процесса для лечения применяют: лосьоны, болтушки, кремы, гели, липогели, мази. Правила выбора лекарственных препаратов при АД представлены в табл. 1.5.
Табл. 1.5. Выбор лекарственной формы нестандартных
наружных противовоспалительных препаратов
Характер воспалительного |
Лекарственная форма |
|
процесса |
||
|
||
|
Примочки, аэрозоли, влажно- |
|
Острое воспаление с мокнутием |
высыхающие повязки, лосьоны, |
|
|
растворы |
|
Острое воспаление без |
Водные болтушки, кремы, |
|
мокнутия |
липокремы, пасты, аэрозоли |
|
Подострое воспаление |
Кремы, липокремы, пасты |
|
Хроническое воспаление, |
Мази |
|
согревающие компрессы |
||
инфильтрация и лихенизация в |
||
мази с кератолитическими |
||
очагах |
||
средствами |
||
|
||
|
Кремы с добавлением |
|
Ремиссия, скрытое течение |
увлажняющих средств, |
|
|
липосомальные кремы, лосьоны |
В настоящее время для наружной терапии применяют или топические глюкокортикостероиды или нестероидные противовоспалительные препараты (табл. 1.6).
Табл. 1.6. Выбор препарата для наружной
противовоспалительной терапии. Ступенчатая терапия АД (EAACI\AAAAI)
Тяжелый АД, не |
Системные иммуносупрессоры |
поддающийся |
Топические ГКС |
30
лечению |
Антигистаминные препараты 2-го поколения |
|
Фототерапия |
||
|
||
|
Системные антигистаминные препараты 2-го |
|
Умеренные и |
поколения |
|
выраженные |
тГКС средней и высокой активности |
|
симптомы АД |
При стабилизации – ингибиторы кальциневрина |
|
|
(2-я линия) (Элидел) |
|
|
Системные антигистаминные препараты 2-го |
|
Легкие и |
поколения |
|
тГКС средней и высокой активности |
||
умеренные |
||
При стабилизации – ингибиторы (1.я линия) |
||
симптомы АД |
||
кальциневрина (2-я линия) на чувствительные |
||
|
||
|
участки кожи (Элидел) |
|
Только сухость |
Увлажняющие средства, элиминация триггеров |
|
кожи |
||
|
Из ГКС наиболее часто применяют Элоком, Адвантан, Локоид. Указанные препараты выпускают в разных формах. Принципы назначения разных форм ГКС представлены в табл. 1.7.
Табл. 1.7. Принципы наружной терапии АД
Эмульсия |
|
Эритема |
|
|
|
Отек |
|
|
ОСТРАЯ |
Везикулы |
|
|
СТАДИЯ |
Выраженный зуд |
|
Крем |
|
|
|
|
ПОДОСТРАЯ |
Вскрытие везикул |
|
|
Экссудация |
||
|
СТАДИЯ |
Корки |
|
Мазь |
|
Шелушение |
|
|
|
||
|
ХРОНИЧЕСКАЯ |
Шелушение |
|
|
Лихенификация |
||
Жирная мазь |
СТАДИЯ |
||
Дисхромия |
|||
|
Методика применения ТГКС
31
-наружные кортикостероиды назначают в период выраженного обострения АД;
-ограничить длительность такого лечения несколькими днями;
-не применять высокоактивные глюкокортикостероиды для лечения детей, особенно раннего возраста (табл. 1.8);
-на кожу лица и складок не наносить высокоактивные глюкокортикостероиды;
-наносить кортикостероидные препараты только на наиболее пораженные участки кожи;
-исключить длительное применение кортикостероидов.
Табл. 1.8. Классификация топических глюкокортикоидов по
степени активности
Класс (степень |
Наименование препарата |
активности) |
|
IV (очень сильные) |
Клобетазол |
III (сильные) |
Флутиказон, Целестодерм В, Элоком, |
|
Адвантан, Локоид, Триамцинолон |
II (средней силы) |
Алкометазон |
I (слабые) |
Гидрокортизон, Преднизолон |
Табл.1.9. Минимальный разрешенный возраст применения
наружных ГКС |
|
||
|
|
|
|
Препарат |
С какого возраста можно |
Частота использования |
|
|
применять |
(доза) |
|
Адвантан |
с 6-месячного |
1 раз в сутки |
|
Афлодерм |
с 6-месячного |
1 -3 раза в сутки |
|
Локоид |
с 6-месячного |
1-3 раза в сутки (обычно не |
|
более 30-60 г в неделю) |
|||
|
|
||
Элоком |
с 6 месяцев |
1 раз в сутки |
|
Противопоказаниями к применению наружных кортикостероидов являются:
1.Туберкулезный или сифилитический процессы в области нанесения препарата;
2.Вирусные заболевания, в том числе простой герпес, ветряная оспа, опоясывающий лишай в области нанесения препарата;
32
3.Кожные реакции на вакцинацию в области нанесения препарата;
4.Наличие повышенной чувствительности к компонентам препарата.
Табл. 1.10. Средства дерматологической косметики для ухода за сухой и атопичной кожей (выборочно)
Программ |
Гигиен |
Увлажнени |
Питание |
Противовоспал |
а |
а |
е |
|
ительное |
|
|
|
|
средство |
Атодерм |
Мусс и |
Крем |
Крем |
Крем Атодерм |
|
мыло |
Атодерм |
Атодерм, |
РО Цинк |
|
Атодер |
РР; Крем |
крем |
|
|
м |
Гидрабио |
Атодерм РР |
|
Локобейз |
|
Локобейз |
Локобейз |
|
|
|
Репеа |
Репеа |
|
|
|
Локобейз |
Локобейз |
|
|
|
липокрем |
липокрем |
|
Лаборатор |
Мыло, |
Термальная |
Крем |
Спрей, крем Cu- |
ия Урьяж |
гель |
вода Урьяж, |
Эсмольянт, |
Zn; крем и гель |
|
Cu-Zn |
крем |
Эсмольянт |
Прурисед |
|
|
Гидролипид |
Экстрем |
|
|
|
ик |
|
|
Лаборатор |
Мыло, |
Молочко |
Крем |
Лосьон |
ия Дюкре |
гель |
Экзомега |
Экзомега |
Сителиум, крем |
|
Реальба |
|
|
Эпителиаль |
Системная терапия АД представлена антигистаминными препаратами, стабилизаторами тучных клеток.
Антигистаминная терапия – важный этап лечения АД. Антигистаминные препараты I поколения (димедрол, пипольфен, супрастин, тавегил и др.) из-за выраженных побочных явлений для лечения применяются все реже.
Табл. 1.11. Основные возрастные дозы антигистаминных
препаратов
Препарат |
Доза |
Путь введения, |
|
|
кратность |
Аллергодил |
Не назначают до 6 лет. Взрослым |
Внутрь на ночь |
|
по 1т (2мг) |
|
33
Гисманал |
До 6 лет: 0,2 мг/кг. 6-12 лет: 5 мг в |
Внутрь 1 раз |
|
сутки |
|
Димедрол |
До 1 года: 0,002-0,005, от 2 до 5 |
Внутрь, в/в, в/м, |
|
лет: 0,002-0,005 от 2 до 5 лет: 0,005 |
п/к 1-3 раза |
|
-0,0015, от 6 до 12 лет6 0,015-0,03 |
|
|
|
|
Кларитин |
2-12 лет 5 мг (1/2 таб. или 1ч.л) |
Внутрь 1 раз |
|
|
|
Супрастин |
В зависимости от возраста по ¼- |
Внутрь 2-3 раза, |
|
1/3-1/2 таблетки |
в/м, в/в |
Кетотифен |
В зависимости от возраста по 1/3- |
Внутрь 2 раза |
|
1/2-1 т или 0,05 мг/кг |
|
|
|
|
Пипольфен |
1-2 года, 0,0025г (суточная 0,0075- |
Внутрь 3-4 раза |
|
0,01г), 3-4 года, разовая 0,005г |
Парентерально: |
|
(суточная 0,015г), 5-6 лет, разовая |
3-5 раз. |
|
0,0075-0,01г (Суточная 0,025- |
|
|
0,03г), 7-9 лет, разовая 0,01г |
|
|
(суточная 0,03г), 10-14 лет, разовая |
|
|
0,015(суточная 0,045г), |
|
|
Инъекции: 500мкг1мг/кг при в/м |
|
|
введении, при в/в- 1/3 дозы от в/м. |
|
Зиртек |
2-6 лет: 2,5 -5 мг (таблетки, капли) |
1-2 раза |
|
Старше 6 лет: 10 мг (таблетки, |
|
|
капли) |
|
Перитол |
6 мес.- 2 года 400 мкг/кг/ сутки, 2- |
3 раза |
|
6 лет: 6мг/сутки, 6-14 лет: 12 мг |
|
|
сутки. |
|
Лоратадин |
Детям старше 2 лет. При массе |
1 раз в сутки |
|
более 30 кг – 10 мг. |
|
Дезлоратадин |
С 1 г до 5 лет по 1,25 мг; с 6 лет до |
1 раз в сутки |
|
11 лет – 2.5 мг |
|
Предпочтение при лечении АД следует отдавать препаратам II поколения: Лоратадин, Дезлоратадин, Цетиризин, Фексофенадин.
Антибактериальная терапия
Местное применение антибактериальных препаратов разумно в очагах, колонизированных staphylococcus aureus. Системное применение антибиотиков может быть оправдано у пациентов с
34
подтвержденной бактериальной инфекцией кожи на больших участках.
Комбинированная терапия: тридерм, фуцирокт, фуцидин Г.
Системная иммуномодулирующая терапия применяется в случаях тяжелого течения АД, рефрактерного к стандартной терапии местными средствами.
Системные глюкокортикоиды преднизолон (перорально) или триамцинолон (внутримышечно) можно назначать короткими курсами для купирования тяжелых обострений АД.
Течение АД чаще всего волнообразное, рецидивирующее. Исходы. У 60% детей с АД симптомы заболевания со временем
полностью исчезают. У остальных детей проявления АД сохраняются и рецидивируют на протяжении всей жизни. АД может быть частью так называемого аллергического марша, когда последовательно после АД развивается бронхиальная астма, а затем поллиноз.
Прогноз при АД зависит от возраста детей. Считают, что дети, заболевшие АД на 1-м году жизни имеют лучший прогноз заболевания. С другой стороны, нередко при раннем развитии АД заболевание протекает тяжелее. Неблагоприятное влияние на прогноз оказывают другие сопутствующие заболевания (поллиноз, аллергический ринит).
Профилактика
Табл. 1.12. Рекомендации по первичной профилактике пищевой
аллергии у детей раннего возраста с высоким риском развития аллергии
Стратегия |
Метод или мероприятие |
профилактики |
|
Идентификация ребенка |
Установление наличия в семье атопии |
высокого риска |
|
пренатально или в |
|
раннем постнатальном |
|
периоде |
|
Исследования |
Повышенный уровень IgE в крови |
Исключение воздействия пищевых аллергенов на ребенка |
|
В периоде беременности |
Не рекомендуется |
В грудном возрасте |
Диета кормящей матери с исключением |
|
яиц, коровьего молока, орехов, |
|
дополнительным введением 1500 мг |
35

|
кальция в сутки |
В питании ребенка |
Грудное вскармливание желательно до 6- |
|
ти месяцев |
Восполнять дефицит грудного молока гипоаллергенной гидролизованной смесью Прикорм вводить с 6-ти месячного возраста, начиная с наименее аллергенных продуктов
Вводить 1 раз в неделю или в месяц, если ребенок переносит:
С 9-12 месяцев (коровье молоко, с 1 года куриные яйца, с 3-х лет орехи, рыбу)
Исключить воздействие |
Всем, кто контактирует с ребенком, не |
неблагоприятных |
курить ни до его рождения, ни после |
неспецифических |
Устранить все возможные загрязнения |
факторов |
воздуха |
|
Устранить риск вирусных инфекций |
|
(сохранять грудное вскармливание!) |
Вопросы к экзамену. Атопический дерматит. Этиология Патогенез. Классификация (стадии развития, периоды и фазы болезни, возрастные клинические формы, распространенность поражения и тяжесть течения). Основные клинико-этиологические и клинико-патогенетические варианты. Методы диагностики. Оценка степени тяжести (SCORAD). Дифференциальный диагноз. Современные подходы к терапии. Течение.
БРОНХИАЛЬНАЯ АСТМА (БА) |
– хроническое |
Исходы. Прогноз. Профилактика. |
|
аллергическое воспаление бронхов, сопровождающееся их гиперреактивностью и периодически возникающими приступами затрудненного дыхания в результате бронхиальной обструкции, обусловленной бронхоконстрикцией, гиперсекрецией слизи, отеком стенки бронхов. Бронхиальная обструкция (под влиянием лечения или спонтанно) обратима.
Нарушение бронхиальной проходимости проявляется одышкой, свистящими хрипами в легких, нередко слышимыми на расстоянии, кашлем, чувством стеснения в груди.
Факторы, влияющие на риск развития БА, можно разделить на факторы обуславливающие развитие заболевания (внутренние) и факторы, провоцирующие появление симптомов. Некоторые факторы относятся к обеим группам.
Эпидемиология. БА астма является весьма распространенным заболеванием и встречается с частотой 1,5-10%.
36
Факторы риска. Вероятность развития БА увеличивается, если в анамнезе имеется: атопический дерматит, аллергический риноконъюнктивит, отягощенный семейный анамнез по БА или другим аллергическим заболеваниям.
Классификация. Выделяют четыре степени тяжести БА: легкая интермиттирующая, легкая персистирующая, среднетяжелая персистирующая, тяжелая персистирующая.
По течению: период обострения, период ремиссии. Ремиссия может быть полной и неполной.
Тяжесть обострения: легкая, средней тяжести, тяжелая, крайней тяжести (астматический статус).
Этиология. Различают три основные группы причин, способствующих развитию БА: предрасполагающие (отягощенный аллергический анамнез, атопия, гиперреактивность бронхов); причинные (аллергены, вирусные инфекции, медикаменты); вызывающие обострение (триггеры): инфекции, неблагоприятные метеоусловия, табачный дым, стресс, физическая нагрузка.
Сенсибилизацию дыхательных путей вызывают различные аллергены: бытовые, эпидермальные, пищевые, грибковые, пыльцевые. В последние годы возрастает значение промышленных аллергенов.
Патогенез
Морфологической основой бронхиальной гиперреактивности при БА является аллергическое хроническое воспаление стенки дыхательных путей, характеризующееся наличием слизи в просвете бронхов, содержащей различные клеточные элементы, дисплазией и десквамацией эпителия, увеличением числа бокаловидных клеток, утолщением базальной мембраны, инфильтрацией собственной мембраны слизистой оболочки лимфоидными клетками и гранулоцитами с преобладанием эозинофилов в инфильтрате и секрете.
Основным иммунологическим маркером сенсибилизации является повышение уровня общего IgЕ в сыворотке крови больного и наличие специфических IgЕ антител к аллергенам. Существенная часть IgЕ фиксирована на тучных клетках и базофилах.
Тучная клетка занимает одно из ведущих мест в аллергической реакции. В результате активации тучной клетки комплексами антиген + антитело происходит высвобождение медиаторов аллергии (гистамин и др.), а также образование новых медиаторов (простагландины, лейкотриены и др.). Под действием этих медиаторов развивается немедленный ответ – острый бронхоспазм, отек слизистой
37

бронхов, гиперсекреция бронхиальной слизи. Эти же медиаторы ответственны и за продолжительную активацию эозинофилов,
нейтрофилов, |
тромбоцитов |
и |
Т-лимфоцитов, за |
формирование |
воспаления в тканях и развитие отсроченной реакции. |
|
|||
Снижение |
уровня кальция |
в |
межклеточной |
среде ведет к |
подавлению синтеза лейкотриенов. |
|
|
||
При БА эозинофилы часто обнаруживаются в большом количестве в жидкости бронхоальвеолярного лаважа. При обострении заболевания выявляются признаки активации эозинофилов и повышенной секреции ими медиаторов (основной протеин, эозинофильный катионный протеин, эозинофильный нейротоксин, цитокины, хемокины и др.).
При БА выявляется вторичная недостаточность антиоксидантных ферментов, что может привести к увеличению уровня свободных радикалов, которые способны индуцировать секрецию хемокинов, что приводит к усилению инфильтративного компонента воспаления.
Имеет место выраженная корреляционная зависимость концентрации оксида азота в воздухе, выдыхаемом больными БА, не принимающими кортикостероидные препараты, и интенсивностью воспаления в дыхательных путях. Этот показатель высоко чувствителен для контроля за эффективностью базисной терапии.
Особенностью детской БА является наличие диссоциативных нарушений внутри нейро-иммуно-эндокринного комплекса. Частота интра- и перинатальной патологии у детей с БА достигает почти 80%. Тканевая гипоксия, возникающая при патологическом течении беременности и родов, приводит к нарушению синтеза ферментов, макроэргических соединений, нарушению энергетического обмена. Патологическое течение родов может приводить к поражению стволовых структур мозга, регулирующих функции респираторной системы, что способствует формированию бронхолегочной патологии.
Дисбаланс функционального состояния симпатического и парасимпатического отделов вегетативной нервной системы играет большую роль в патогенезе БА. Для многих больных характерно преобладание парасимпатического отдела вегетативной нервной системы и извращенные реакции на адреналин. На функциональное состояние эффекторных клеток бронхов и легких оказывают влияние аутоантитела против адренергических рецепторов.
Исследования. Общий анализ крови и мочи, кал на яйца глист, кожные пробы, показатели функции внешнего дыхания
(пикфлоуметрия – после 6 лет, спирография - после 6 лет, пробы с бронхолитиками, проба с функциональной нагрузкой). Больные с БА должны быть обследованы на наличие аллергического ринита. По
38
показаниям: определение общего и специфических IgЕ, иммунологическое обследование, рентгенография грудной клетки и придаточных пазух, ЭКГ, ЭХО-КГ, бронхоскопия (по особым показаниям), исследование мокроты.
Исследования амбулаторно, приказ МЗ РФ № 301: исследование неспровоцированных легочных объемов, консультация аллерголога. По показаниям: ЭКГ, консультация пульмонолога, КТ органов грудной клетки, бронхоскопия, определение уровня кислорода в крови, кожные пробы.
Анамнез, клиника. В анамнезе у детей с БА выявляются различные аллергические заболевания. В периоде обострения выявляется малопродуктивный кашель, экспираторная одышка, вздутие грудной
Наследственно обусловленный |
Сенсибилизация различными |
повышенный уровень IgE |
группами аллергенов |
Образование комплекса IgE + аллерген
Фиксация комплекса на тучной клетке, базофилах бронхов |
|
|||
Дегрануляция тучных клеток и базофилов |
Са++ |
|||
Выделение медиаторов воспаления: гистамин, цитокины, |
|
|||
липидные медиаторы и др. |
|
|
|
|
Активаци |
Активация |
Дисссоциативные нарушения |
|
|
я Th2 |
|
|||
эозинофилов |
|
|||
нейро-иммуно-эндокринного |
|
|||
клеток |
|
|||
|
комплекса |
|
||
Выделение IL4, |
Выделение медиаторов эозинофилов: |
|
||
IL 13, IL 5 |
|
|||
|
протеины, ферменты, цитокины, |
|
||
Синтез IgE |
хемокины, липидные) |
|
||
|
|
|
|
|
Формирование хронического аллергического воспаления |
|
|||
дыхательных путей с гиперреактивностью39 |
бронхов |
|
||
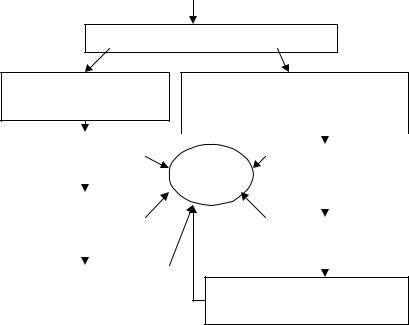
Рис.1.5. Схема патогенеза БА
клетки, коробочный оттенок перкуторного звука, рассеянные сухие хрипы, иногда вынужденное положение ребенка. Симптомы БА могут усиливаться ночью. Эквивалентами приступа БА может быть спастический ночной кашель.
У детей раннего возраста описывают следующие особенности БА: внутриутробная сенсибилизация плода; сенсибилизация пищевыми аллергенами у детей первого года жизни; сенсибилизация пыльцевыми аллергенами у детей 3-4 лет; наличие фоновой патологии (ПЭП, атопический дерматит, острые аллергические реакции, повторные ОРИ, рецидивирующий обструктивный бронхит).
Диагноз
Анамнез, отягощенный по аллергии (+)*
Аускультация, ПСВ во время визита
Наличие симптомов во время визита (свистящие хрипы при аускультации, падение ПСВ, симптомы длительной обструкции)
Тест с физической |
|
|
|
|
|
|
|
|
|
|
|
|
|
Тест с |
|||||
нагрузкой |
|
Диаг |
|
||||||
|
|
|
|
ингаляционным |
|||||
|
|
|
ноз |
|
бронходилататором |
||||
|
|
|
|||||||
Пикфлоуметрия в |
|
БА |
|
|
|
|
|
||
|
|
|
|
|
|||||
домашних |
|
|
|
|
|
|
|
|
|
|
|
Исключение контакта с |
|
||||||
условиях |
|
|
|
||||||
|
|
причинно-значимым |
|
||||||
|
|
|
|
|
|||||
|
|
|
|
аллергеном |
|
|
|
|
|
|
|
|
|
|
|
|
|
||
Назначение
противовоспалительных
средств
Рис. 1.6. Алгоритм диагностики бронхиальной астмы (Enidence Based Medicine – согласно медицине, основанной на доказательствах)
40
* - аллергодиагностика обязательна для всех пациентов с подозрением на бронхиальную астму
Наличие типичного приступа - достаточное основание для диагностики БА. При отсутствии приступов значение играет выявление в анамнезе повторных эпизодов затрудненного свистящего дыхания, признаков обструкции бронхов, ночного кашля, положительного аллергологического анамнеза.
Диагностика БА у детей младшего возраста основывается в первую очередь на клинических признаках, оценке симптомов и данных физикального обследования. О высокой вероятности диагноза БА говорят: частые эпизоды свистящих хрипов (больше 1 в месяц), кашель или хрипы, вызванные физической нагрузкой, кашель по ночам в отсутствие ОРИ, отсутствие сезонных изменений хрипов, а так же сохранение симптомов в возрасте старше 3 лет.
Для подтверждения диагноза БА у детей в возрасте до 5 лет используют пробное лечение бронхолитиками короткого действия и ингаляционными стероидами. Улучшение на фоне этой терапии и ухудшение после ее прекращения говорит в пользу диагноза БА.
Степени тяжести БА диагностируют на основании следующих признаков.
Ступень 1: интермиттирующая бронхиальная астма: короткие обострения; симптомы реже 1 раза в неделю; ночные симптомы не чаще 2 раз в месяц; ОФВ1 или ПСВ>80% от должных значений; вариабельность показателей ПСВ или ОФВ1 < 20%.
Ступень 2: легкая персистирующая бронхиальная астма:
симптомы чаще 1 раза в неделю, но реже 1 раза в день; обострения могут влиять на физическую активность и сон; ночные симптомы чаще 2 раз в месяц; ОФВ1 или ПСВ > 80% от должных значений; вариабельность показателей ПСВ или ОФВ1 = 20-30%.
Ступень 3: персистирующая бронхиальная астма средней степени тяжести: ежедневные симптомы; обострения могут влиять на физическую активность и сон; ночные симптомы чаще 1 раза в неделю; ежедневный прием ингаляционных β2-агонистов короткого действия; ОФВ1 или ПСВ от 60 до 80% от должных значений; вариабельность показателей ПСВ или ОФВ1>30%.
Ступень 4: тяжелая персистирующая бронхиальная астма:
ежедневные симптомы; частые обострения; частые ночные симптомы; ограничение физической активности; ОФВ1 или ПСВ<60% от должных значений; вариабельность показателей ПСВ или ОФВ1>30%.
41
Тяжесть обострения БА диагностируется на основании: учащения дыхания, участия вспомогательной мускулатуры, интенсивности свистящего дыхания, выраженности вздутия грудной клетки, ЧСС, вынужденности положения, изменения поведения, степени ограничения физической активности, объема терапии (препараты и способы их введения).
Табл. 1.13. Критерии тяжести приступа бронхиальной астмы
Признаки |
Легкий |
Средне- |
Тяжелый |
Астматическо |
|
|
|
тяжелый |
|
е состояние |
|
Физическа |
|
|
Резко |
|
|
|
|
снижена, |
Резко снижена |
||
я |
|
Ограничен |
|||
Сохранена |
положение |
или |
|||
активност |
а |
||||
|
вынужден |
отсутствует |
|||
ь |
|
|
|||
|
|
ное |
|
||
|
|
|
|
||
|
|
Ограничен |
|
|
|
|
|
а, |
|
|
|
Разговорн |
Сохранена |
произноси |
Затруднен |
Отсутствует |
|
ая речь |
т |
а |
|||
|
|
||||
|
|
отдельные |
|
|
|
|
|
фразы |
|
|
|
|
Не |
|
Возбужде |
Спутанность |
|
|
изменена, |
|
ние, испуг |
||
Сфера |
Возбужде |
сознания, |
|||
иногда |
«дыхатель |
||||
сознания |
ние |
коматозное |
|||
возбужден |
ная |
||||
|
|
состояние |
|||
|
ие |
|
паника» |
||
|
|
|
|||
|
|
Выраженн |
Резко |
|
|
|
Нормальн |
ая |
выраженн |
|
|
|
ая или |
экспирато |
ая |
|
|
Частота |
дыхание |
рная |
экспирато |
Тахипноэ или |
|
дыхания |
учащенное |
одышка. |
рная |
брадипноэ |
|
|
до 30% |
Более 30- |
одышка |
|
|
|
нормы |
50% от |
более 50% |
|
|
|
|
нормы |
от нормы |
|
|
Участие |
|
|
|
Парадоксальн |
|
вспомогат |
Нерезко |
|
Резко |
ое |
|
ельной |
выражено |
Выражено |
торакоабдоми |
||
выражено |
|||||
мускулату |
|
|
нальное |
||
|
|
|
|||
ры |
|
|
|
дыхание |
42
Частота |
Увеличена |
Увеличена |
Резко |
Брадикардия |
|
пульса |
увеличена |
||||
|
|
|
|||
|
|
Выраженн |
Резко |
|
|
|
|
ое |
выраженн |
|
|
Дыхание |
Свистящи |
свистящее |
ое |
«Немое |
|
е хрипы, |
на вдохе и |
свистящее |
легкое», |
||
при |
|||||
обычно в |
выдохе |
или |
отсутствие |
||
аускульта |
|||||
конце |
или |
ослаблени |
дыхательных |
||
ции |
|||||
выдоха |
мозаичное |
е |
шумов |
||
|
|||||
|
|
проведени |
проведени |
|
|
|
|
е дыхания |
я дыхания |
|
|
ПСВ (%) |
|
|
|
|
|
от нормы |
|
|
|
|
|
или |
70-90% |
50-70% |
Менее |
|
|
наилучши |
50% |
|
|||
|
|
|
|||
х значений |
|
|
|
|
|
больного |
|
|
|
|
|
Pa CO2 |
<35 мм рт. |
<35-40 мм |
> 40 мм |
|
|
ст. |
рт. ст. |
рт. ст. |
|
||
|
|
||||
SaO2 |
> 95% |
90-95% |
< 90 % |
|
|
|
Бронхоспа |
Бронхоспа |
Использов |
|
|
|
ались |
|
|||
|
змолитиче |
змолитиче |
|
||
Объем |
высокие |
|
|||
ская |
ская |
Использовалис |
|||
бронхоспа |
дозы |
||||
терапия не |
терапия не |
ь высокие |
|||
змолитиче |
препарато |
||||
проводила |
проводила |
дозы |
|||
ской |
в. |
||||
сь или |
сь или |
препаратов. |
|||
терапии в |
Возможна |
||||
использов |
использов |
Возможна |
|||
последние |
передозир |
||||
ались |
ались |
передозировка |
|||
сутки, |
овка |
||||
низкие/ |
низкие / |
адреномимети |
|||
особенно в |
адреноми |
||||
средние |
средние |
ков и/или |
|||
последние |
дозы |
дозы |
метиков и/ |
теофиллина |
|
4-6 часов |
или |
||||
препарато |
препарато |
|
|||
|
теофиллин |
|
|||
|
в |
в |
|
||
|
а |
|
|||
|
|
|
|
Лабораторные исследования
Дополнительные исследования необходимы для определения степени тяжести, характера сенсибилизации, механизмов развития БА.
Спирометрия, пикфлоуметрия позволяют оценить наличие и степень выраженности нарушений функции внешнего дыхания.
43
Рентгенологическое исследование выявляет эмфизему, а в некоторых случаях ателектазы, пневмонию, признаки пневмоторакса.
В мокроте можно выявить эозинофилы, спирали Куршмана.
Кожные тесты, исследование специфических IgE подтверждают аллергическую природу БА и характер сенсибилизации.
Дифференциальный диагноз БА необходимо проводить с синдромом хронической аспирации пищи, инородным телом, муковисцидозом, облитерирующим бронхиолитом, аномалиями бронхолегочной системы, сердечной недостаточностью, бронхолегочной дисплазией, обструктивными бронхитами (см. «Бронхиты», табл. 1.18).
При наличии следующих симптомов следует заподозрить отличное от БА заболевание (Педиатрия, клинические рекомендации, 2009).
Данные анамнеза:
-появление симптомов заболевания в возрасте до 2 лет;
-респираторный дистресс-синдром и/или применение ИВЛ;
-неврологическая дисфункция в неонатальном периоде;
-отсутствие эффекта от применения бронхолитиков;
-свистящие хрипы, связанные с кормлением или рвотой;
-затруднения глотания и/или рецидивирующая рвота;
-диарея;
-плохая прибавка массы тела;
-сохранение потребности в оксигенотерапии более 1 нед после обострения заболевания.
Физикальные данные:
-деформация пальцев рук в виде «барабанных палочек»;
-шумы в сердце»
-стридор;
-очаговые изменения в легких;
-крепитация при аускультации;
-цианоз.
Результаты лабораторных и инструментальных исследований:
-очаговые или инфильтративные изменения на рентгенограмме органов грудной клетки;
-анемия;
-необратимая обструкция дыхательных путей;
-гипоксемия.
Лечение, задачи лечения. Основная цель терапии БА у детей - достижение стойкой (устойчивой) ремиссии, предупреждение прогрессирования заболевания, исключение побочных эффектов
44
противоастматических средств; предотвращение связанной с БА смертности.
Схема лечения. Основные |
направления в |
терапии |
БА: |
элиминационные мероприятия; |
превентивная |
(контролирующая) |
|
терапия; фармакотерапия острого периода болезни; аллергенспецифическая терапия; реабилитация; обучение пациентов.
Вспомогательные методы: физиолечение, спелеотерапия, лазеротерапия, антигистаминные препараты, специфическая иммунотерапия причинно-значимыми аллергенами, методы регулируемого дыхания, иглорефлексотерапия, психотерапия, борьба с полипрагмазией.
Тактика лечения и профилактики БА определяется характером воспалительного процесса. План лечения обострения должен основываться на данных диагностики БА и динамики клинических проявлений. Необходимо подобрать схему лечения, дозы препаратов, технологии их применения.
Показания для госпитализации: невозможность или неэффективность (в течение 1-3 ч) лечения в домашних условиях; дети из группы высокого риска по развитию осложнений; необходимость установления природы обострений и подбора средств терапии при впервые возникших симптомах БА.
Показания к переводу в ОИТАР: не купирующийся приступ БА более 6 часов, резистентность к симпатомиметикам, другие признаки астматического состояния.
Программа ведения ребенка, больного БА включает: разработку индивидуальных планов медикаментозной терапии; разработку индивидуальных планов купирования обострений БА; мониторинг состояния ребенка с периодическим исследованием показателей функции внешнего дыхания и/или данных пикфлоуметрии и ведением дневника симптомов; просвещение и обучение больных детей и членов семьи; использование немедикаментозных методов терапии.
При лечении БА используются: а) препараты, купирующие приступ заболевания, б) средства, предупреждающие развитие симптомов БА.
Препараты, купирующие приступ заболевания: короткодействующие β2-агонисты (сальбутамол, беротек, тербуталин, фенотерол и др.), антихолинергические препараты (ипратропиум бромид), короткодействующие теофиллины (аминофиллин). Более 4 раз в сутки эти препараты применять не рекомендуют.
Средства, предупреждающие развитие симптомов БА: глюкокортикоиды (ингаляционные - бекламетазон, будесонид, флутиказон,
45
флютиказон, триамцинолон); таблетки или сиропы - гидрокортизон, метилпреднизолон, преднизон), кромоны (интал, тайлед), β2-агонисты длительного действия (формотерол, сальмотерол, тербуталин),
теофиллины длительного высвобождения (теопек, ретард, теотард, ретафил), антилейкотриеновые препараты (монтелюкаст, зафирлукаст).
Первоочередным мероприятием при лечении БА является
купирование приступа (табл. 1.14).
Табл. 1.14. Лечение бронхиальной астмы у детей на
догоспитальном этапе
Диагноз |
Медикаментозная терапия |
Результат |
|
|
|
Бронхиальна |
Вентолин через небулайзер в течение |
Купирован |
я астма |
5-10 минут |
ие |
легкий |
или |
приступа |
приступ |
Беродуал через небулайзер в течение |
|
|
5-10 минут |
|
|
Оценить терапию через 20 минут |
|
|
При неудовлетворительном эффекте |
|
|
повторить аналогичную ингаляцию |
|
|
бронхолитика |
|
Бронхиальна |
Вентолин через небулайзер в течение |
Купирован |
я астма |
5-10 минут |
ие |
средне- |
или |
приступа |
тяжелое |
Беродуал через небулайзер в течение |
|
обострение |
5-10 минут |
Госпитализ |
|
и Преднизолон перорально |
ация в |
|
или |
стационар |
|
Пульмикорт через небулайзер в |
|
|
течение 5-10 минут |
|
|
Оценить терапию через 20 минут |
|
|
При неудовлетворительном эффекте |
|
|
повторить аналогичную ингаляцию |
|
|
бронхолитика |
|
46
Бронхиальна |
Вентолин через небулайзер в течение |
|
|
я астма |
5-10 минут |
|
|
тяжелое |
или |
|
|
обострение |
Беродуал через небулайзер в течение |
Госпитализ |
|
|
5-10 минут |
ация детей |
|
|
и Преднизолон внутривенно или |
в стационар |
|
|
перорально |
|
|
|
или Пульмикорт через небулайзер в |
|
|
|
течение 5-10 минут |
|
|
Бронхиальна |
Вентолин через небулайзер в течение |
|
|
я астма |
5-10 минут |
|
|
|
или |
|
|
Астматическ |
Беродуал через небулайзер в течение |
Госпитализ |
|
ий статус |
5-10 минут |
||
ация в |
|||
|
и Преднизолон перорально |
||
|
ОРИТ |
||
|
или |
||
|
|
||
|
Пульмикорт через небулайзер в |
|
|
|
течение 5-10 минут |
|
|
|
Интубация трахеи, ИВЛ |
|
Препараты для снятия приступа БА лучше вводить ингаляционно, через небулайзер. К преимуществам небулайзерной терапии относят: легкость техники ингаляции, высокую эффективность лечения, быстрое улучшение состояния больного, возможность точного дозирования препарата и изменения дозы при необходимости.
При легком приступе БА используют препараты β2-агонистов, ипратропиума бромида (или их комбинации) вводимые ингаляционно.
После ликвидации острого легкого приступа БА необходимо продолжить применение указанных препаратов еще 1-2 дня. Если ребенок получает базисную терапию (недокромил натрия, кромогликат натрия, ингаляционные кортикостероиды), следует продолжить прием препаратов. Необходимо контролировать состояние ребенка, исследовать ПСВ с помощью пикфлоуметра.
При средне-тяжелом приступе БА, при отсутствии эффекта от применения β2-агонистов и/или ипратропиума бромида, возможно введение эуфиллина в/в струйно медленно в течение 10-15 минут на
изотоническом растворе хлористого натрия. |
|
|
||
После |
ликвидации |
приступа |
БА |
продолжают |
бронхоспазмолитическую терапию каждые 4 часа бодрствования еще 1-2 дня. Возможен перевод ребенка на пролонгированные
47
бронхолитики (β2-агонисты, метилксантины) до нормализации клинических и функциональных данных. Если ребенок получает базисную терапию (недокромил натрия, кромогликат натрия, ингаляционные кортикостероиды), продолжить их прием, увеличить дозу препарата в 1,5-2 раза на 7-10 дней, или использовать комбинированные препараты (противовоспалительный препарат + бронхоспазмолитик).
При тяжелом приступе БА через небулайзер вводят β2-агонисты периодически с интервалом 20 минут в течение часа, затем каждые 1-4 часа, или проводят длительную небулизацию. Бронхоспазмолитический эффект может быть усилен добавлением ипратропиума бромида или использованием комбинированного препарата. Если больной не может создать пик потока на выдохе п/к вводится адреналин 0,01 мл/кг/доза или 1:1000 (1 мг/мл) (максимальная доза до 0,3 мл). Одновременно с бронхоспазмолитиками вводятся системные глюкокортикостероиды парентерально или внутрь в дозе 5 мг/кг. Повторное введение глюкокортикостероидов при недостаточном эффекте через 6 часов. Оксигенотерапия через маску или носовой катетер. При недостаточном эффекте от указанной терапии вводят эуфиллин внутривенно (при необходимости капельно).
После ликвидации тяжелого приступа БА продолжают бронхоспазмолитическую терапию каждые 4 часа бодрствования. β2- агонисты короткого действия применяют еще 3-5 дней в форме дозирующего аэрозоля или через небулайзер. Следует назначить системные кортикостероиды парентерально или per os на 3-5 дней в дозе 1-2 мг/кг/сут до купирования бронхиальной обструкции. Перевести пациента на пролонгированные бронхолитики (β2-агонисты, метилксантины). Если ребенок получает базисную терапию (ингаляционные кортикостероиды) - продолжить прием, увеличить дозу препарата в 1,5-2 раза на 7-10 дней. Препараты лучше вводить с помощью небулайзера.
Необходимо несколько дней наблюдать за состоянием больного с мониторированием ПСВ с помощью пикфлоуметра, и пульсоксиметрией.
Эффективность проводимого лечения оценивается по следующим вариантам:
«Хороший» ответ - состояние стабильное, уменьшилась одышка и количество сухих хрипов в легких; ПСВ увеличилось на 12-15% от исходного.
48
«Неполный» ответ - состояние нестабильное, симптомы в прежней степени, в легких сохраняются участки с плохой проводимостью дыхания, нет прироста ПСВ.
«Плохой» ответ - симптомы прежней степени или нарастают, ПСВ ухудшается (см. также прил. 1).
Основные принципы интенсивной терапии БА:
оксигенотерапия с поддержанием SaO2 более 95%;
продолжение терапии β2-агонистами;
использование системных глюкокортикостероидов парентерально до 10 мг/кг/сут или per os;
применение метилксантинов (эуфиллин) в/в 4,5-5 мг/кг в течение 20-30 минут, в последующем - непрерывная инфузия в дозе 0,6-0,8 мг/кг/час или дробно в соответствующих дозах через каждые 4- 5 часов под контролем концентрации теофиллина в крови.
Инфузионная терапия при БА включает изотонический раствор хлорида натрия и 5% раствор глюкозы в соотношении 1:1. Объем
жидкости для введения рассчитывают в соответствии с физиологическими потерями (в среднем 50 мл/кг/сут). Количество внутривенно вводимой жидкости у детей раннего возраста составляет 10-20 мл/кг массы, общий объем -150-300 мл, скорость введения 30-45 мл/час (10-15 капель в минуту), длительность инфузии в зависимости от объема.
При проведении интенсивной терапии необходимо осуществлять мониторинг жизненных функций: ЧСС, ЧДД, ЭКГ, пульсоксиметрия, РаО2, РаСО2.
Астматический статус – самое тяжелое проявление БА. Астматический статус необходимо диагностировать при некупируемом приступе БА на протяжении 6 часов и более; при развитии резистентности к симпатомиметическим средствам; нарушении дренажной функции бронхов; возникновении гипоксемии (РО2 < 60 мм рт. ст.), гиперкапнии (РСО2 >60 мм рт. ст.).
Причинами развития астматического статуса могут быть: ОРИ, неадекватная терапия приступа БА, передозировка симпатомиметиков, надпочечниковая недостаточность.
В клинической картине астматического статуса выделяют 3 стадии.
I стадия – относительной компенсации - характеризуется клиникой тяжелого приступа БА с нарушениями бронхиальной проходимости и резистентностью к симпатомиметикам. Характерно нарастание эмфиземы, тахикардии. Артериальное давление повышается. Больной становится беспокойным, появляется
49
акроцианоз. При лабораторном исследовании выявляют: гипоксемию, гиперкапнию, респираторный или метаболический ацидоз.
II стадия – декомпенсации - характеризуется нарастанием дыхательной недостаточности, нарастанием спазма и отека слизистой оболочки бронхов. В легких при аускультации перестают выслушиваться дыхательные шумы («молчание в легких»). При сохраняющейся тахикардии начинает снижаться артериальное давление. При лабораторном исследовании выявляют нарастающие проявления гипоксемии, гиперкапнии, респираторного или метаболического ацидоза.
III стадия – гипоксическая кома – проявляется тяжелой дыхательной недостаточностью, синдромом «молчания» в легких, генерализованным цианозом, потерей сознания, падением артериального давления, сердечной недостаточностью.
Лечение астматического статуса проводится в зависимости от стадии заболевания.
При I стадии астматического статуса вводят в/в 2,4% раствор эуфиллина из расчета 4-6 мг/кг на 250-500 мл 5% раствора глюкозы. Проводят ингаляции 2% раствора соды или 3% раствора калия йодида. Внутривенно вводят изотонический раствор натрия хлорида в дозе 4060 мл/кг. Больные должны получать увлажненный кислород, витаминные препараты (кальция пантотенат, витамины В5, В6, С). Для коррекции ацидоза применяют соду. При отсутствии эффекта от перечисленной терапии назначают преднизолон по 1-2 мг/кг/сутки. Для профилактики бактериальных осложнений показаны антибиотики.
При II стадии астматического статуса увеличивают дозу преднизолона до 3-5 мг/кг. Для коррекции гипокалиемии внутривенно вводят раствор калия хлорида. При признаках недостаточности кровообращения показаны инотропные дозы допамина, сердечные гликозиды, мочегонные. При отсутствии эффекта от перечисленного лечения решается вопрос о проведении лечебной бронхоскопии.
При III стадии астматического статуса проводят адекватную вентиляцию легких и посиндромную терапию, направленную на поддержание деятельности сердца, коррекции электролитных нарушений. Дозы преднизолона увеличивают до 4-8 мг/кг. При потере сознания начинают дегидратационную терапию (маннитол, мочегонные, дексаметазон, сернокислая магнезия).
Базисная терапия БА направлена на купирование проявлений аллергического воспаления и предупреждение приступов БА. В настоящее время принят ступенчатый подход к проведению лечения. Сущностью ступенчатого лечения является увеличение или
50
уменьшение объема терапии в зависимости от контроля симптомов БА.
Для лучшего контроля за БА более предпочтительна комбинированная терапия (ингаляционный глюкокортикоид + β2- агонист длительного действия). В качестве комбинированных препаратов наиболее часто используют Симбикорт (будесонид/формотерол) и Серетид (флутиказон/сальмотерол).
Препараты и методы, которые не следует использовать при приступе БА: антигистаминные препараты, седативные препараты, фитопрепараты, горчичники, банки, сульфат магния, препараты кальция, муколитики, антибиотики, пролонгированные бронхолитики.
Табл.1.15. Объем базисной терапии у детей младше 5 лет в
зависимости от степени тяжести БА
Степень |
Препараты базисной терапии |
||
тяжести |
Препараты выбора |
Альтернативные препараты |
|
Ступень 1, |
Нет |
|
|
интермиттир |
|
||
необходимости |
|
||
ующая БА |
|
||
|
|
||
Ступень 2, |
|
Теофиллин с медленным |
|
|
высвобождением |
||
легкая |
|
||
Низкие дозы ИГК |
Кромоны |
||
персистирую |
|||
|
Антилейкотриеновый |
||
щая БА |
|
||
|
препарат |
||
|
|
||
|
|
Средние дозы ИГК+ теофиллин |
|
Ступень 3, |
|
с медленным высвобождением |
|
|
Средние дозы ИГК + |
||
среднетяжел |
|
ингаляционный, длительно |
|
ая |
Средние дозы ИГК |
действующий β2- |
|
персистирую |
|
адреномиметик |
|
щая БА |
|
Высокие дозы ИГК |
|
|
|
Средние дозы ИГК + |
|
|
|
антилейкотриеновый препарат |
|
Ступень 4, |
Высокие дозы ИГК+ один |
|
|
тяжелая |
или более следующих |
|
|
персистирую |
препаратов при |
|
|
щая БА |
необходимости: |
|
|
теофиллин с медленным |
|
||
|
|
||
|
высвобождением, |
|
|
|
ингаляционный, длительно |
|
|
|
действующий β2- |
|
|
51

адреномиме-тик, антилейкотриеновый препарат, системный ГК
Табл. 1.16. Объем базисной терапии у детей 5 лет и старше в
зависимости от степени тяжести БА
Степень |
Препараты базисной терапии |
||
|
Альтернативные |
||
тяжести |
Препараты выбора |
||
препараты |
|||
|
|
||
Ступень 1, |
|
|
|
интермиттир |
Нет необходимости |
|
|
ующая БА |
|
|
|
Ступень 2, |
|
Теофиллин с медленным |
|
|
высвобождением |
||
легкая |
|
||
Низкие дозы ИГК |
Кромоны |
||
персистирую |
|||
|
Антилейкотриеновый |
||
щая БА |
|
||
|
препарат |
||
|
|
||
|
Низкие/средние дозы |
Средние дозы ИГК+ |
|
Ступень 3, |
пероральный, длительно |
||
ИГК + ингаляционный, |
|||
действующий β2- |
|||
среднетяжел |
длительно действующий |
||
адреномиметик |
|||
ая |
β2-адреномиметик |
||
Высокие дозы ИГК |
|||
персистирую |
средние дозы ИГК + |
||
Средние дозы ИГК + |
|||
щая БА |
теофиллин с медленным |
||
антилейкотриеновый |
|||
|
высвобождением |
||
|
препарат |
||
|
|
||
|
Высокие дозы ИГК + |
|
|
|
ингаляционный, длительно |
|
|
|
действующий β2- |
|
|
|
адреномиметик + один или |
|
|
|
более следующих |
|
|
Ступень 4, |
препаратов при |
|
|
тяжелая |
необходимости: |
|
|
теофиллин с медленным |
|
||
персистирую |
|
||
высвобождением, |
|
||
щая БА |
|
||
антилейкотриеновый |
|
||
|
препарат |
|
|
|
пероральный длительно |
|
|
|
действующий β2- |
|
|
|
адреномиметик, |
|
|
|
системный ГК |
|
|
52

Немедикаментозные методы лечения БА включают: диетотерапию, респираторную терапию, массаж и вибромассаж; лечебную физкультуру, спелеотерапию, горноклиматическое лечение, физиотерапию, фитотерапию, психотерапию. Эффективность немедикаментозных методов лечения БА изучена недостаточно. Перечисленные методы характеризует выраженная постепенность наступления положительного эффекта, слабая эффективность (по сравнению с медикаментозными методами лечения). К положительным моментам следует отнести возможность уменьшения зависимости от длительного применения медикаментов.
Осложнения БА: ателектазы, медиастинальная и подкожная эмфизема, спонтанный пневмоторакс, эмфизема легких, легочное сердце, асфиксия.
Профилактика. Выделяют три уровня профилактики БА: первичный, вторичный, третичный.
Первичная профилактика своей задачей ставит предупреждение развития аллергической сенсибилизации. Основными мероприятиями первичной профилактики БА являются: предупреждение патологического течения беременности, исключение (ограничение) пассивного курения, сохранение естественного вскармливания до 4-6 месячного возраста.
Вторичная профилактика направлена на предупреждение развития у детей БА с генетически детерминированным высоким риском развития атопии, а также у детей с атопическим дерматитом и другими аллергическими заболеваниями. Основное мероприятие: превентивная терапия цитеризином.
Третичная профилактика предусматривает предупреждение прогрессирования БА и неблагоприятного ее исхода при помощи адекватных мер лечебного и реабилитационного характера. Основные мероприятия: элиминационный режим, гипоаллергенная диета, профилактика ОРИ, санация очагов инфекции, рациональное использование медикаментов при лечении интеркурентных заболеваний. Важное значение имеют: лечение гастроэзофагеального рефлюкса, регулярная базисная терапия, лечение ожирения.
Вопросы к экзамену. Бронхиальная астма. Факторы риска. Классификация. Патогенез. Клинические проявления в приступном периоде. Осложнения в приступном периоде. Патогенез и клиника
астматического статуса. Осложнения при длительном течении астмы,
53
протекающей с частыми рецидивами. Диагностика. Функция внешнего дыхания. Принципы лечения. Лечение в приступном периоде. Базисная терапия. Аллерген-специфическая иммунотерапия. Неотложная терапия астматического статуса. Профилактика.
Глава III. Заболевания органов дыхания
БРОНХИТЫ
Бронхит (Б) – острое воспаление слизистой оболочки бронхов, вызываемое различными инфекционными, реже физическими или химическими факторами.
Эпидемиология. Б являются одними из самых частых проявлений ОРИ. Частота острого Б составляет 200-400 на 1000 детского населения. Обструктивные формы Б встречаются у 20-30% от всех детей, болеющих Б.
Этиология. Б чаще всего вызываются вирусами - рино-, РС, короновирусами, парагриппа и метапневмовирусами. У старших детей возможна микоплазменная этиология заболевания, а у детей первых месяцев жизни – хламидийная. Часто выделение бактерий в мокроте не дает оснований говорить о бактериальной этиологии Б, т.к. речь идет о неинвазивном размножении флоры без характерных для микробного воспаления признаков. В этих случаях применение антибиотиков не влияет на течение Б.
Бактериальные Б развиваются у детей с нарушениями очищения бронхов (инородное тело, стеноз гортани, интубация, трахеостома, привычная аспирация пищи, муковисцидоз). Бактериальная этиология Б встречается у 10-15% детей и представлена пневмококками, стафилококками, гемофильной палочкой.
Роль загрязнения воздуха (промышленные газы, пассивное курение, печи, дровяные и газовые плиты) связана с развитием гиперреактивности бронхов, особенно у детей первых 6 лет жизни; заболеваемость Б - наиболее чуткий индикатор загрязнения воздуха.
Патогенез. Развитию Б предшествует воздействие на организм предрасполагающих факторов (охлаждение или перегревание, загрязненный воздух, пассивное курение, снижение иммунитета, очаги хронической инфекции и др.). Инфекция (чаще вирусы) попадают в организм воздушно-капельным путем. Размножение вирусов происходит в клетках дыхательной системы. При различной этиологии
54
Б в патогенезе имеются особенности, связанные с этиологией заболевания. В развитии воспалительного процесса в стенке бронхов принимают участие интерлейкины, простагландины, клеточные медиаторы, нервная система, Основными проявлениями воспаления бронхов, являются отек, гиперемия слизистой, повышенная выработка слизи, нарушение мукоцилиарного клиренса.
Классификация: острый (простой) Б, обструктивный Б, бронхиолит, рецидивирующий (обструктивный, необструктивный) Б.
Исследования. По показаниям: общий анализ крови и мочи, серологическое исследование, посев с миндалин на микрофлору, посев на дифтерию, рентгенологическое исследование грудной клетки, иммунофлюоресцентное исследование слизи носоглотки на антигены вирусов, ЭКГ, ЭХОЭГ.
Исследования амбулаторно, приказ МЗ РФ № 259: анализ крови (тройка). По показаниям: рентгенография легких, общий анализ крови.
Анамнез, клиника
Острый Б. В анамнезе контакты с больными ОРИ. Клинические проявления простого Б складываются из: 1) клиники респираторного синдрома (гиперемия зева, кашель, насморк, конъюнктивит и др.). Особенности респираторного синдрома зависят от этиологии заболевания (вирусы гриппа, аденовирусы, микоплазма и т.д.).
2)Бронхолегочной синдром характеризуется: чаще нормальным перкуторным звуком над легкими, жестким дыханием, рассеянными разнокалиберными (средне- и крупнопузырчатые) влажными и сухими хрипами. Количество хрипов изменяется при кашле. Отсутствует локальность изменения аускультативных и перкуторных данных. Кашель – обязательный признак Б. Вначале заболевания он сухой, затем становится влажным. Мокрота серозно-слизистая. Одышки практически не бывает.
3)Интоксикационный синдром: капризность, снижение
эмоционального тонуса, легкая бледность кожи, ухудшение аппетита.
55
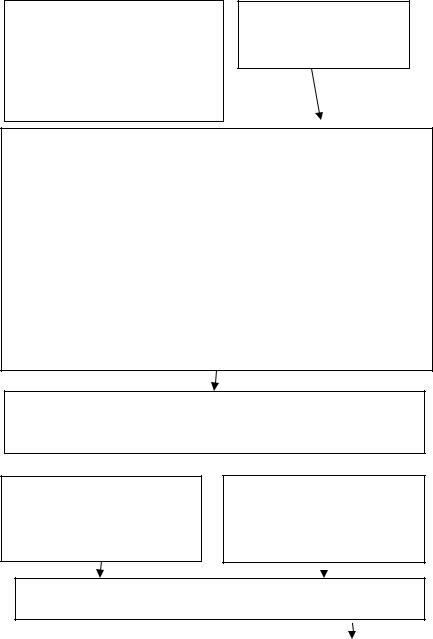
Предрасполагающие факторы: охлаждение или перегревание, загрязненный воздух, пассивное курение, снижение иммунитета, очаги хронической инфекции у ребенка или у членов семьи, неблагоприятные бытовые условия, патология
перинатального периода, фоновая патология и т.д.
Этиологические факторы: вирусы, бактерии, микоплазмы, хламидии
ГриппАденовирусная инфекцияРС-инфекцияВоздушно-капельный путь передачи инфекцииПроникновение вируса через слизистую дыхательных путейРепродукция вируса в клетках дыхательной
системыВыработка провоспалительных медиаторов. Вирусемия, токсические и токсикоаллергические реакции. Развитие воспалительных процессов в органах дыхательной
системы.Попадание вируса в кровь, развитие вирусемии. Поражение эндотелия сосудов (экссудативный тип воспаления, с выпадением фибрина).
Некроз эпителия→ активация тромбокиназы → образование фибрина → появление пленчатых налетов. Попадание вируса в кровь, развитие вирусемии. Распространение вируса бронхогенно или гематогенно на нижние дыхательные пути.
Развитие многоклеточного сосочкообразного разрастания эпителия (формирование БОС).
Повреждение эпителия дыхательных путей, угнетение барьерных свойств стенки бронхов, нарушение нервной регуляции и трофики бронхиального дерева
Нервная система:
активация: а) системы NANC** б) холинергической системы в) симпатической системы
Тучная клетка, базофил, макрофаг → арахидоновая ****
кислота → выработка гистамина, ФАТ*, простагландинов, цитокинов, лейкотриенов 
Увеличение проницаемости сосудов, сокращение бронхов, секреция слизи, хемотаксис
56

Развитие воспалительного процесса и обструкции нижних дыхательных путей
клиренса *** |
(в некоторых случаях) |
Развитие воспалительных изменений в стенке бронхов
Рис. 1.7. Схема патогенеза бронхитов
* ФАТ - Фактор активации тромбоцитов (усиливает выработку слизи, вызывает спазм мускулатуры бронхов);
**- NANC – неадренергически-нехолинэнергическая система;
***- мукоцилиарный клиренс – способность бронхиального дерева к самоочищению (реснитчатый эскалатор);
****- арахидоновая кислота синтезируется из мембранных фосфолипидов. Ее метаболитами являются простагландины, лейкотриены.
Диагноз простого Б чаще всего клинический. Дополнительные методы исследования необходимы для проведения дифференциального диагноза в первую очередь с пневмонией.
Лабораторные исследования Рентгенологические данные: усиление легочного рисунка,
отсутствие теней очаговой инфильтрации, малоструктурность корней легкого.
Гемограмма. Изменения в крови отражают этиологию заболевания. При вирусном процессе вначале Б отмечается незначительный лейкоцитоз, затем – лейкопения, лимфоцитоз, моноцитоз. СОЭ обычно ускорено незначительно (15-19 мм/ч).
Исходы при остром Б – выздоровление через 10-14 дней. Осложнения развиваются редко.
Обструктивный Б – острый бронхит, протекающий с синдромом диффузной бронхиальной обструкции. Обструктивный бронхит встречается преимущественно у детей первых 4-х лет жизни.
Респираторный синдром (смотри «острый Б»).
Бронхолегочной и бронхообструктивный синдромы: жесткое дыхание без локальных изменений, удлинение выдоха, свистящее дыхание (хрипы, слышные на расстоянии), разнообразные сухие хрипы преимущественно на выдохе, разнокалиберные рассеянные влажные хрипы. Изменение аускультативной картины после кашля.
При обструктивном Б обязательным является наличие бронхообструктивного синдрома, степень выраженности которого различна (табл. 1.17). Степень дыхательной недостаточности чаще всего выражена в меньшей степени, чем степень бронхообструктивного синдрома.
57

Табл.1. 17. Шкала оценки тяжести обструктивного синдрома
Ба |
Частота |
Свистящ |
Степень |
Участие |
лл |
дыхания |
ие |
выраженности |
вспомогате |
ы |
|
хрипы |
эмфиземы |
льной |
|
мускулатур |
|||
|
|
|
|
ы |
0 |
Соответствует |
Нет |
нет |
Нет |
|
возрастной |
|
|
|
|
норме |
|
|
|
1 |
1-2 мес. < 50 |
Терминаль |
Грудная клетка |
+ |
|
2-12 мес. < 40 |
ные на |
визуально не вздута, |
|
|
1-5 лет < 30 |
выдохе |
локальный |
|
|
6-8 лет < 25 |
(асультати |
коробочный |
|
|
вно) |
|
||
|
|
перкуторный звук |
|
|
|
|
|
|
|
2 |
1-2 мес. 50- |
На |
Грудная клетка |
++ |
|
60 |
выдохе и |
визуально умеренно |
|
|
2-12 мес. 40- |
на вдохе |
вздута, коробочный |
|
|
50 |
|
перкуторный звук |
|
|
1-5 лет 30-40 |
|
над всей |
|
|
6-8 лет 25-30 |
|
поверхностью |
|
|
|
|
умеренный |
|
3 |
1-2 мес. < 60 |
Слышны |
Грудная клетка |
+++ |
|
2-12 мес. < 60 |
на |
визуально резко |
|
|
1-5 лет < 40 |
расстояни |
вздута, выраженный |
|
|
6-8 лет < 30 |
и |
коробочный |
|
|
|
|
перкуторный звук |
|
Примечание: бронхообструктивный синдром отсутствует - 0-1 балл; бронхиальная обструкция Ι степени - 2-4 балла; бронхиальная обструкция ΙΙ степени - 5-8 баллов; бронхиальная обструкция ΙΙΙ степени: 9-12 баллов.
Интоксикационный синдром (смотри «острый Б»).
Диагноз обструктивного Б клинический. Дополнительные методы исследования необходимы для проведения дифференциального диагноза в первую очередь с пневмонией.
Лабораторные исследования Рентгенологические данные: вздутие легких (эмфизема),
инфильтрация корней легких. Гемограмма – смотри «острый Б».
58
Исход при обструктивном Б чаще благоприятный. Выздоровление наступает обычно через 10-14 дней. В некоторых случаях заболевание может принять затяжной или рецидивирующий характер. Возможна трансформация в бронхиальную астму. В редких случаях при тяжелом течении наблюдается неблагоприятный исход.
Бронхиолит – воспалительное заболевание нижних дыхательных путей с преимущественным поражением мелких бронхов и бронхиол.
Бронхиолитом болеют в основном дети первых месяцев жизни. Этиология – РС-вирусы, вирусы парагриппа и др.
Клиника бронхиолита складывается из: респираторного, интоксикационного бронхообструктивного синдромов. Главными особенностями заболевания являются: одышка (часто выраженная) экспираторного характера (чаще), субфебрильная температура, обилие влажных мелкопузырчатых хрипов над всей поверхностью легких, вздутие легких.
Диагноз бронхиолита клинико-рентгенологический.
Лабораторные исследования Рентгенологические данные: вздутие легких, усиление
бронхолегочного рисунка, мелкие ателектазы, мелкие очаговые инфильтративные тени.
Гемограмма – смотри «острый Б».
Исход при бронхиолите зависит от степени тяжести заболевания При тяжелом варианте бронхиолита возможен неблагоприятный исход. Осложнения (пневмония, пневмоторакс) развиваются редко.
Рецидивирующий бронхит – бронхит, который повторяется не реже 2-3 раз в год при длительности заболевания не менее 1-2 лет.
Патогенез. В основе патогенеза лежит повышенная чувствительность бронхиального дерева к вирусной инфекции, аллергическая предрасположенность, дисплазия соединительной ткани (пролапс митрального клапана, разболтанность суставов, повышенная эластичность кожи), морфо-функциональная незрелость стенки бронхов.
Анамнеза, клиника. Обострение необструктивного рецидивирующего бронхита (РНОБ) протекает как острый бронхит с признаками ОРИ. Вне рецидивов клинические проявления отсутствуют.
Болеют дети 1-5 года жизни. Причина обострений – ОРИ.
59

Обострение рецидивирующего обструктивного бронхита (РОБ)
протекает как обструктивный бронхит. Особенности: более длительное течение рецидива бронхита. Часть случаев РОБ трансформируется в бронхиальную астму. Фактором риска такой трансформации являются: высокий уровень в крови IgE, положительные кожные пробы, атопия в анамнезе, три и более эпизодов обструктивного синдрома.
Диагноз. Анамнестические критерии: заболевание в большинстве случаев развивается после (или во время) ОРИ.
Клинические признаки: респираторный синдром (гиперемия слизистой зева, ринит), кашель в начале заболевания сухой, постепенно становится влажным, мокрота отделяется легко, имеет слизистый, реже - слизисто-гнойный характер (при бактериальном характере воспалительного процесса).
Синдром дыхательной недостаточности отсутствует или выражен умеренно на высоте патологического процесса.
Бронхолегочный синдром: неизмененный перкуторный звук либо коробочный оттенок; жесткое дыхание, сухие, крупно- и среднепузырчатые влажные хрипы, выслушиваемые с обеих сторон на вдохе, количество которых изменяется при кашле, иногда выслушиваются единичные мелкопузырчатые влажные хрипы. Симптомы интоксикации в виде снижения эмоционального тонуса (капризность, негативные реакции), легкой бледности кожи. Температура может быть нормальной или субфебрильной. Длительность лихорадки не превышает 2-3 дней, но при микоплазменной и аденовирусной инфекции лихорадка может сохраняться до 8-10 дней.
У детей старше 5 лет диагноз РОБ не применяется. В последние годы отношение к диагнозу РОБ становится все более негативным1.
Дифференциальный диагноз проводят с бронхиальной астмой, муковисцидозом, эзофагогастральным рефлюксом, длительно стоящим инородным телом. Главный отличительный признак бронхиальной астмы – наличие приступообразного появления бронхообструкции.
Табл. 1.18. Клинические критерии дифференциальной
диагностики бронхиальной астмы и обструктивного бронхита у
1 Согласно «Классификации клинических форм бронхолегочных заболеваний у детей», 2009 диагноз «рецидивирующий обструктивный бронхит» не предусмотрен.
60
детей раннего возраста с бронхообструктивным синдромом на фоне
ОРВИ (Национальная программа «Бронхиальная астма у детей, 2006)
Признаки |
Бронхиальная |
Обструктивный |
|
|
астма |
бронхит |
|
Возраст |
Старше 1,5 года |
Младше 1 года |
|
|
|
|
|
Проявления |
В 1-е сутки |
На 3-й день ОРВИ |
|
бронхообструктивного синдрома |
ОРВИ |
и позднее |
|
|
|
|
|
Ранее бронхообструктивный |
2 и более раз |
Не отмечался или |
|
синдром отмечался |
был однократно |
||
|
|
|
|
Наследственная отягощенность |
|
|
|
аллергическими заболеваниями, в |
Имеется |
Нет |
|
том числе наличие бронхиальной |
|||
|
|
||
астмы по материнской линии |
|
|
|
|
|
|
|
Наличие в анамнезе |
|
|
|
аллергических реакций на |
|
|
|
пищевые продукты, |
Отмечено |
Нет |
|
медикаменты, профилактические |
|
|
|
прививки |
|
|
|
Избыточная бытовая антигенная |
|
|
|
нагрузка, наличие сырости, |
Имеется |
нет |
|
плесени в жилом помещении |
|
|
Табл. 1.19. Дифференциальный диагноз бронхитов (Баранов А.А. с соавт., 1997)
Симпт |
Простой |
Обструктивн |
|
Бронхио |
Бронхопневмони |
омы |
бронхит |
ый бронхит |
|
лит |
я |
Темпер |
Чаще |
Чаще субфебрильная, |
Фебрильная или |
||
атура |
субфебрильна |
может быть нормальной; |
субфебрильная, |
||
тела |
я, может быть |
фебрильная при |
|
сохраняется |
|
|
нормальной |
микоплазменной и |
длительно |
||
|
|
аденовирусной инфекции |
|
||
Интокс |
Отсутствует |
Выражена больше, чем |
Выражена |
||
икация |
или слабо |
при простом бронхите, |
значительно, |
||
|
выражена |
кратковременная |
|
нарастает в |
|
61
|
|
|
|
|
|
|
динамике |
|
|
|
|
|
|
|
болезни, при |
|
|
|
|
|
|
|
осложнениях |
|
|
|
|
|
|
|
может развиться |
|
|
|
|
|
|
|
токсикоз |
Кашель |
Сухой, затем |
Кашель |
|
Кашель |
Динамика от |
||
|
продуктивный |
сухой, |
|
малопродукти |
сухого до |
||
|
с |
мокрота |
|
вный, |
влажного кашля, |
||
|
отхождением |
отделяет |
|
упорный |
глубокие |
||
|
слизистой |
ся плохо, |
|
приступообраз |
кашлевые толчки |
||
|
мокроты |
вязкого |
|
ный, |
со слизистой или |
||
|
|
|
|
|
нередко |
слизисто-гнойной |
|
|
|
характер |
|
имеет |
мокротой |
||
|
|
|
спастический |
|
|||
|
|
а |
|
|
|||
|
|
|
«обертон» |
|
|||
|
|
|
|
|
|||
Одышк |
Отсутствует |
Экспираторная с участием |
ДН смешанного |
||||
а |
|
вспомогательной |
типа разной |
||||
|
|
мускулатуры |
степени |
||||
Форма |
Не изменена |
Вздутие грудной клетки |
Может не |
||||
грудно |
|
|
|
|
|
|
изменяться |
й |
|
|
|
|
|
|
|
клетки |
|
|
|
|
|
|
|
Данные |
Нормальный |
Коробочный |
|
Коробочн |
Укорочение |
||
перкус |
перкуторный |
перкуторны |
|
|
ый |
перкуторного |
|
сии |
звук, редко с |
й |
|
|
перкуторн |
звука |
|
|
коробочным |
звук разной |
|
|
ый звук |
соответствует |
|
|
оттенком |
степени |
|
|
разной |
очагу поражения, |
|
|
|
выраженнос |
|
|
степени |
коробочный |
|
|
|
ти |
|
|
выраженно |
оттенок над |
|
|
|
|
|
|
|
сти |
другими |
|
|
|
|
|
|
|
участками. |
|
Жесткое |
Дыхание с |
|
|
Дыхание с |
Ослабленное, |
|
|
дыхание. |
удлиненным |
|
удлиненны |
жесткое, |
||
|
Диффузные |
выдохом, |
|
|
м |
бронхиальное |
|
|
средне – и |
жесткое, |
|
|
выдохом. |
дыхание. |
|
|
крупнопузырч |
сухие |
|
|
Обилие |
Часто локальные |
|
|
атые хрипы, |
свистящие |
|
|
мелкопузы |
его изменения! |
|
Данные |
сухие хрипы. |
хрипы, реже |
|
рчатых и |
Мелкопузырчаты |
||
аускуль |
При кашле – |
– |
|
|
крепитиру |
е |
|
тации |
хрипы |
разнокалибе |
|
|
ющих |
хрипы на |
|
|
изменяются. |
рные |
|
|
хрипов над |
ограниченном |
|
|
Быстрая |
влажные |
|
|
всей |
участке. |
|
|
положительна |
хрипы. |
|
|
поверхност |
Длительность (5- |
|
|
я динамика |
Изменчивос |
|
|
ью |
6 дней) |
|
|
|
ть хрипов |
|
|
легких. |
сохранения |
|
62
|
|
при кашле. |
|
изменений |
|
|
Быстрая |
|
|
|
|
положитель |
|
|
|
|
ная |
|
|
|
|
динамика |
|
|
Показа |
Лейкопения, |
Лейкопения, |
Лейкопени |
Нейтрофильный |
тели |
лимфоцитоз; |
лимфоцитоз; |
я, |
лейкоцитоз со |
перифе |
нормальная |
нормальная |
лимфоцито |
сдвигом влево, |
рическ |
или слегка |
или слегка |
з; |
увеличение СОЭ |
ой |
ускоренная |
ускоренная |
нормальна |
более 20 мм/ч. |
крови |
(15-19 мм/ч) |
(15-19 мм/ч) |
я или |
Нередко анемия. |
|
СОЭ |
СОЭ |
слегка |
Изменения |
|
|
|
ускоренная |
зависят от |
|
|
|
(15 -19 мм/ |
этиологии |
|
|
|
ч) СОЭ |
пневмонии |
Рентге |
Усиление |
Вздутие |
Вздутие |
Инфильтрация |
нологи |
бронхососуди |
легких, |
легких, |
паренхимы |
ческие |
стого рисунка |
усиление |
усиление |
очагового, |
данные |
за счет |
бронхососуд |
бронхосос |
сегментарного, |
|
периваскуляр |
истого |
удистого |
очагово-сливного, |
|
ной и |
рисунка |
и |
долевого |
|
перибронхиал |
|
легочного |
характера |
|
ьной |
|
рисунка. |
|
|
инфильтрации |
|
Мелкие |
|
|
, |
|
ателектазы |
|
|
расширение |
|
, мелкие |
|
|
корней легких |
|
тени |
|
|
|
|
инфильтра |
|
|
|
|
ции |
|
Лабораторные исследования Рентгенограмма легких выявляет усиленный легочный рисунок
при отсутствии очаговых тканей, малоструктурность корней легких; эмфизематозные изменения (при РОБ).
Анализ крови: нормальное или незначительное увеличение содержания лейкоцитов, может быть лейкопения, лимфоцитоз, моноцитоз, СОЭ не изменена у большинства больных.
Исходы. У детей без положительного индивидуального и семейного аллергологического анамнеза рецидивы Б постепенно могут исчезнуть. При наличии положительного аллергологического анамнеза у 50% детей возможно развитие бронхиальной астмы.
Лечение. Задачи лечения: воздействие на этиологические причины заболевания (вирусы, бактерии, микоплазмы); купирование проявлений Б (кашель, лихорадка, интоксикация и др.).
63

Схема лечения. Обязательными при лечении Б являются: обильное питье (около 100 мл/кг в сутки), массаж с дренажом грудной клетки.
Вспомогательная терапия: этиологическая (противовирусная - при среднетяжелых и тяжелых проявлениях ОРИ, антибактериальная терапия), и симптоматическое лечение.
Показания для госпитализации: затянувшееся течение Б, наличие серьезной фоновой патологии, выраженность бронхообструктивного синдрома, выраженность дыхательной недостаточности (для бронхиолита), по социальным причинам.
Показания для назначения антибиотиков при Б: 1) гипертермия более 3-х дней, 2) наличие клинической картины бронхиолита и пневмонии, 3) ранний возраст больного (особенно дети первого года жизни), 4) наличие выраженных симптомов интоксикации, 5) затянувшееся течение заболевания, 6) подозрение на микоплазменную или хламидийную этиологию Б.
Препаратами первого ряда при Б являются: амоксициллин, амоксициллин/клавуланат (например, Амоксиклав, Уназин), азитромицин (Сумамед), кларитромицин (Клацид, Клеримед, Фромилид). Фузафунгин (аэрозоль «Биопарокс»), кроме антибактериального действия уменьшает экссудацию и улучшает мукоцилиарный клиренс.
Основой симптоматической терапии является назначение отхаркивающих и муколитических препаратов в зависимости от характера кашля и мокроты. В качестве противовоспалительной терапии применяют фенспирид (Эреспал). При выраженной лихорадке показаны жаропонижающие средства.
Лечение лихорадки
При наличии «бледной гипертермии» больному назначают парацетамол в разовой дозе 10-15 мг/кг или ибупрофен в разовой дозе 5-10 мг/кг.
Табл. 1.20. Критерии назначения жаропонижающих средств при
лихорадке
Группы |
Благоприятный тип |
Неблагоприятный тип |
детей |
лихорадки, «розовая |
лихорадки, «бледная» |
|
лихорадка» |
лихорадка |
Здоровые |
Выше 39,0-39,5 оС |
Выше 38,0 оС |
дети |
|
|
в возрасте |
|
|
старше 2 мес. |
|
|
64

Дети из |
Выше 38,0-28,5 оС |
Выше 37,5 оС |
группы |
|
|
риска* |
|
|
* В группу риска по развитию осложнений включают: детей в возрасте до 2-х месяцев при наличии температуры выше 38 оС, с фебрильными судорогами в анамнезе, с хронической патологией органов кровообращения, с наследственными метаболическими заболеваниями.
Табл. 1.21. Муколитическая терапия при бронхитах
Препарат |
Показания к приме- |
Противопоказания и |
|
нению |
ограничения к при- |
|
|
менению |
Препараты центрального действия |
||
Бронхолитин, ко- |
Сухой навязчивый |
Продуктивный кашель, |
деин, кодипронт, |
кашель, сопровож- |
ранний возраст, про- |
дионин, глауцин |
дающийся болевым |
дуктивный кашель у |
гидрохлорид, бута- |
синдромом |
детей с заболеваниями |
мират (Синекод), |
(плеврит, |
ЦНС, отек легких, |
тусупрекс, Пансиве- |
коклюш) |
инородные тела, |
рин (Седотуссин) |
|
аспирация |
|
Увлажняющие |
|
Ингаляции хлорида |
Непродуктивный ка- |
Сухой плеврит, ино- |
или бензоната на- |
шель |
родные тела дыхатель- |
трия, соды, хлорида |
|
ных путей, аспирация |
аммония, |
|
жидкостей, отек легких |
эвкалипта, бальзама |
|
|
Эвкабала, водного |
|
|
пара |
|
|
|
Обволакивающие |
|
Экстракты эвка- |
Непродуктивный ка- |
Нет |
липта, акации, лак- |
шель при заболева- |
|
рицы, дикой вишни, |
ниях дыхательных |
|
липы, глицерин, |
путей |
|
мед |
|
|
|
Местноанастезирующие |
|
Бензокаин, циклаин, |
проведение |
Все другие ситуации |
Татракаин |
медицинских |
|
|
манипуляций на |
|
65

дыхательных путях
Отхаркивающие2
Бронхикум эликсир, |
Заболевания дыха- |
Продуктивный кашель, |
Бронхоцин, Гексап- |
тельных путей у |
ранний возраст ребенка, |
невмин, Геделикс, |
детей старше 3 лет. |
высокий риск развития |
Глицерам, Грудной |
Кашель, |
аспирации, бронхорея |
сбор (№1 - №3), |
ассоциированный с |
любой этиологии, отек |
Грудной эликсир, |
бронхоспазмом |
легких |
Доктор Мом, Колд- |
|
|
рекс, Мукалтин, |
|
|
Пектуссин, Термо- |
|
|
псис, Туссин |
|
|
|
Муколитики |
|
Ацетилцистеин, |
Кашель, обусловлен- |
В зависимости от пре- |
карбоцистеин, |
ный трудностью от- |
парата |
бромгексин, |
хождения густой и |
|
карбоцистеина |
вязкой мокроты |
|
лизиновая соль |
|
|
(Флуифорт), |
|
|
амброксол (Лазол- |
|
|
ван), дорназе, |
|
|
Месна, |
|
|
|
Противовоспалительные |
|
Фенспирид (Эрес- |
ОРЗ, бронхиты, |
Все другие ситуации |
пал) |
|
|
Комбинированные препараты |
||
Бронхолитин, стоп- |
ОРЗ, бронхиты, ино- |
Непродуктивный ка- |
тусин, синекод, ло- |
гда бронхоспазм |
шель |
рейн, солутан |
|
|
При отсутствии эффекта от применения парацетамола (ибупрофена) применяют литические смеси, включающие: дипразин (пипольфен) 2,5% раствор в дозе 0,15-0,3 мг/кг внутривенно или внутримышечно, дроперидол 0,25% раствор в дозе 0,05-0,15 мг/кг массы, анальгин 50% раствор в дозе 5 мг/кг (0,1 мл/год жизни).
Физические методы охлаждения (холод к голове и на крупные сосуды, растирание уксусно-спиртовым раствором) применяют только после введения сосудорасширяющих препаратов.
2 Традиционные отхаркивающие средства недостаточно эффективны, а у детей младшего возраста могут вызвать рвоту
66
Противовирусная терапия при Б назначается в случаях среднетяжелого или тяжелого течения ОРВИ в первые дни заболевания. Наиболее часто для этой цели используют: Арбидол, Циклоферон, Альгирем (Римантадин), Анаферон детский, Афлубин, Виферон.
Особенности лечения острого Б
Лечение острого Б обычно проводится амбулаторно. Постельный режим назначают до нормализации температуры. Диета, обогащенная витаминами и молочно-растительная пища (для детей в возрасте старше 1 года). Обильное питье. Антибактериальная, противовирусная, противокашлевая терапия назначаются по принципам, изложенным выше.
Антигистаминные препараты показаны: при наличии фоновых аллергических заболеваний, у больных с обильной жидкой мокротой.
Особенности лечения обструктивного Б
Лечение обструктивного Б отличается от лечения острого Б только терапией обструктивного синдрома.
Бронхоспазмолитическая терапия (шаг 1): β2-агонисты - сальбутамол (Вентолин), формотерол (Форадил), фенотерол (Беротек). Препараты можно вводить через небулайзер. Показано применение холиноблокатора атровента (ипратропиум бромид). При отсутствии эффекта – через 20-40 минут вводится повторная доза препаратов.
Шаг 2: повторная доза β2-агонистов + ингаляционные глюкокортикоиды.
Шаг 3: стероиды внутримышечно (дексаметазон 0,5-0,75 мг/кг или преднизолон 3-5мг/кг).
Поддерживающая терапия: β-адреномиметик (аэрозоль, перорально), в том числе с ипратропия бромидом (Беродуал), и/или эуфиллин по 4-5 мг/кг 3-4 раза в сутки.
Особенности лечения бронхиолита
Питание не изменяют, или объем питания может быть уменьшен. При признаках обезвоживания 1-2-й степени показана оральная регидратация (регидрон, Оралит и др.). Инфузионная терапия назначается при клинике эксикоза 2-й степени. Принципы инфузионной терапии: ограничение суточной жидкости потребления на 20-30-50% (в зависимости от степени тяжести состояния). Внутривенно вводится 1/3 часть от рассчитанного объема.
Оксигенотерапия – основа лечения бронхиолита с признаками дыхательной недостаточности II-III степени. Принципы лечения ДН изложены в разделе «пневмония».
Купирование бронхообструктивного синдрома проводится по принципам, изложенным в разделе «обструктивный бронхит».
67
При выраженном беспокойстве можно осторожно назначить седативную терапию.
При тяжелом течении бронхиолита за рубежом применяют аэрозоль рибавирина непрерывным или интермиттирующим методом.
Симптоматическое лечение проводится по принципам лечения простого Б.
Особенности лечения рецидивирующего бронхита (РБ)
Схема лечения РОБ и РБ. Обязательным является: обильное питье (около 100 мл/кг в сутки), массаж с дренажом грудной клетки, бронхоспазмолитическая терапия (при РОБ), лечение выявленной сопутствующей патологии, кетотифен, бактериальные вакцины, кромоны.
Вспомогательная терапия: этиологическая (противовирусная - при среднетяжелых и тяжелых проявлениях ОРИ), антибактериальная и симптоматическая.
Лечение рецидивирующего обструктивного бронхита при его обострении проводится по тем же правилам, что и лечение «Обструктивного бронхита». Базисным лечением при рецидивирующем обструктивном бронхите является кетотифен по 0,05 мг/кг/сут в течение 3-6 месяцев. Вместо кетотифена можно использовать: интал, Тайлед, дитек, беротек (через небулайзер). При недостаточном эффекте в лечение следует добавить ингаляции стероидов (лучше через небулайзер). При частых обострениях Б и ОРИ назначают рибомунил.
Из отхаркивающих и муколитических препарат наиболее предпочтителен Лазолван или АЦЦ.
Антигистаминные препараты при РОБ и РБ показаны только при наличии сопутствующих аллергических заболеваний. Показанием для применения антибиотиков является появление обильной гнойной мокроты и выявление сопутствующего тонзиллита и синусита. В качестве противовоспалительной терапии показано назначение фенспирида (Эреспала) в дозе 4 мг/кг. Уменьшению частоты ОРИ способствуют бактериальные лизаты.
Табл. 1.22. Бактериальные лизаты (бактериальные вакцины)
Препарат |
Путь |
До 7 |
Старше |
Схема применения |
|
введения |
лет |
7 лет |
|
|
|
|
|
|
68

Бронхомуна |
Перорально |
3,5мг |
7,0 мг |
1 |
раз в день – в течение |
л |
|
|
|
10 дней каждого из 3 мес. |
|
Рибомунил |
Перорально |
0,25 |
0,5мг |
1 |
раз в день – в течение |
|
|
мг |
|
4 дней из каждых 3 нед. |
|
ИРС-19 |
Интраназальн |
1 нажатие (1 |
2 |
раза в день – в течение |
|
|
о |
доза) |
|
2 нед. |
|
|
|
|
|
|
|
Имудон |
табл. для |
1 табл. |
6-8 раз в день в течение |
||
|
рассасывания |
|
|
10-20 дней |
|
|
|
|
|
|
|
Применение физиотерапевтических процедур не оказывает существенного влияния на течение рецидива Б.
Профилактика Б соответствует профилактическим мероприятия при ОРИ: санитарно-оздоровительные меры, специфическая и неспецифическая профилактика. Наиболее эффективными профилактическими мерами являются: разобщение здоровых и больных детей, мытье рук, закаливание. С профилактической целью можно применять бактериальные лизаты (ИРС 19, Имудон, бронхомунал, рибомунил), Арбидол, Анаферон детский и др.; иммуномодуляторы.
Вопросы к экзамену. Бронхиты. Этиология. Патогенез бронхитов. Роль инфекционных, физических и химических факторов в развитии бронхитов. Роль загрязнения атмосферного воздуха, пассивного и активного курения. Классификация. Острые бронхиты: острый (простой) бронхит, острый бронхиолит, рецидивирующий бронхит, обструктивный бронхит. Первичные и вторичные бронхиты. Особенности клинической картины. Течение бронхитов. Диагностика. Дифференциальный диагноз. Лечение. Исходы. Профилактика.
ПНЕВМОНИЯ (П) – острое инфекционное заболевание легких, преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов с внутриальвеолярной экссудацией.
Эпидемиология. П в РФ встречается у 4-17 детей на 1000 детского населения. При использовании только клинических критериев диагностики заболеваемость П увеличивается до 20-80 на 1000 детей.
Этиология. Основным возбудителем П у детей является стрептококк пневмонии (пневмококк). На этиологию П у детей существенное влияние оказывают: место инфицирования, возраст ребенка, наличие легочных осложнений, иммунодефицитные состояния.
69
Ведущими бактериальными возбудителями типичных П у детей в возрасте 1-6 месяцев являются: кишечные палочки и другие представители грамотрицательной кишечной микрофлоры, стафилококки. Реже типичные П в этом возрасте вызываются гемофильной палочкой (10%) и маракселлой.
Основными возбудителями атипичных П являются: хламидия трахоматис и микоплазмы.
Во всех возрастных группах в15% случаев П вызываются вирусами.
Таб.1. 23. Этиология внебольничных пневмоний у детей
Возбудитель |
0 - 3 |
3 мес - |
Старш |
Ослож- |
Аспираци |
|
е |
||||||
мес |
5 лет |
ненная |
я |
|||
|
5 лет |
|||||
|
|
|
|
|
||
-Str. pneumoniae |
+ |
++ |
+++ |
+++ |
+ |
|
H. influenzae |
+ |
+++ |
+ |
+++ |
+ |
|
Streptococcus viri- |
+++ |
- |
- |
- |
- |
|
dans |
++ |
++ |
+ |
++ |
++ |
|
Staphilococcus au- |
+ |
+ |
+ |
+ |
+ |
|
reus |
+++ |
+++ |
+ |
+ |
+ |
|
M. catarrhalis |
- |
+ |
+ |
++ |
++ |
|
Enterobacteriaceae |
+ |
+ |
+++ |
+ |
- |
|
spp |
+++ |
+ |
+/- |
+/- |
- |
|
Streptococcus pyo- |
|
|
|
|
|
|
genes |
+ |
- |
- |
- |
- |
|
M.pneumoniae |
+/- |
- |
- |
+/- |
++ |
|
Chlamydphilla/ |
|
|
|
|
|
|
Chlamydia |
|
|
|
|
|
|
U.urealyticum |
|
|
|
|
|
|
Анаэробы |
|
|
|
|
|
Внебольничные П у детей в возрасте от 6 месяцев до 6 лет.
Основные бактериальные возбудители типичных П: стрептококк пневмонии (более 50%), гемофильная палочка (до 10%). Атипичные П в этом возрасте вызываются микоплазмами (10%) и еще реже – хламидиями.
Внебольничные П в возрасте от 7 до 15 лет вызываются как вирусами, так и бактериями. Основными бактериальными возбудителями типичных П являются: пневмококки (40%) и редко - гемофильная палочка и стрептококки. Атипичные П в этом возрасте
70
чаще всего вызываются микоплазмами (20-40%) и редко – хламидиями (7-24%).
У детей с иммунодефицитами П вызываются: вирусами (ЦМВ, герпеса и др.), грибами, пневмоцистами.
Классификация
По этиологии: бактериальная, вирусная, грибковая, паразитарная, хламидийная, микоплазменная, смешанная.
По месту инфицирования: внебольничная, внутрибольничная (после 48-72 часов после госпитализации).
Также выделяются:
Аспирационная (при заболеваниях, сопровождающихся рефлюксом, дисфагией, у больных с нарушением сознания);
Вентиляционная – развивается у пациентов на ИВЛ: ранняя – в первые 5 суток и поздняя – после 5 суток ИВЛ;
У новорожденных: внутриутробные (которые проявились в первые 72 часа жизни), постнатальные.
По клинико-рентгенологическим данным: очаговая пневмония, моноили полисегментарная, очагово-сливная, долевая (крупозная), интерстициальная).
По степени тяжести: средней тяжести и тяжелая. Тяжесть пневмонии определяется выраженностью клинических проявлений и наличием осложнений.
Осложнения: легочные: булла, абсцесс, плевриты, пневмоторакс, пиопневмоторакс, абсцесс.
Внелегочные осложнения: ДВС-синдром, недостаточность кровообращения, инфекционно-токсический шок.
По течению: острое (до 1,5 мес.), затяжное (1,5-6 месяцев). Патогенез. В основе патогенеза П лежит снижение иммунитета,
часто развивающееся вследствие вирусных заболеваний. Важную роль играет также нарушение мукоцилиарного клиренса (см. «Бронхиты»).
В настоящее время выделяют следующие основные механизмы развития П:
1.Микроаспирация секрета ротоглотки;
2.Вдыхание аэрозоля, содержащего микроорганизмы;
3.Гематогенное распространение микроорганизмов из внелогочного очага инфекции;
4.Непосредственное распространение инфекции из соседних пораженных органов.
71

Экзогенный путь |
Предшествующее |
|
Эндогенный путь |
|
инфицирования |
воздействие вируса |
|
инфицирования |
|
(пневмококки, |
на респираторный |
|
(стафилококки, |
|
микоплазма) |
тракт |
|
стрептококки, протей, |
|
Аспирация |
|
|
кишечная палочка |
|
|
|
|
||
пищи |
Инфекционный агент |
|
|
|
|
|
|
||
|
|
воздействие на эндотелий |
||
Бронхогенный путь распространения |
капилляров |
|||
инфекции |
|
|
|
|
торможение функции реснитчатого эпителия |
|
|
||
нарушение мукоцилиарного клиренса |
|
|
||
возникновение сегментарного ателектаза |
нарушение функции |
|||
|
|
|||
развитие пневмонического фокуса |
нейтрофилов, |
|||
макрофагов, Т- |
||||
|
|
|||
|
|
лимфоцитов |
||
нарушения в малом круге кровообращения (прекращение |
|
|||
капиллярного кровотока, патологического шунтирование) |
Нарушения |
|||
|
|
|
||
|
|
|
микроциркуля |
|
уменьшение газообмена, нарушение диффузии газов |
ции |
|||
|
||||
|
|
токсикоз |
|
Недостаточность функции внешнего дыхания |
|||
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ДВС |
|
||
гипоксемия |
|
|
|
|
гипокапния |
|
|
|
|
|
гипоксия |
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
Нарушение |
|
|
|
|
гиперкапния |
|
|
|
|
Нарушения КОС, |
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
метаболических |
|
|
|
|
|
|
|
|
|
микроэлементного |
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||
процессов |
|
|
|
|
|
|
|
|
|
баланса |
|
|
|
|
|
|
||||||||
|
|
|
Нарушение |
|
|
|
|
|
|
|
шок |
|
||||||||||||
|
|
|
|
|
|
|
|
белкового, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Фиксация железа |
|
|
|
углеводного, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
Ацидоз |
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
жирового, |
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
пигментного обмена |
|
|
|
парез |
|
|
|
|
|
|
||||||
|
анемия |
|
|
|
|
|
|
|
Органные |
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
кишечника |
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
поражения |
|
||||||
|
|
|
|
|
Эндокринные |
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
нарушения |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
Синдром ССАДГ* |
72 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||

Рис. 1.8. Схема патогенез пневмонии
* ССАДГ – синдром стимуляции антидиуретического гормона.
Факторами, предрасполагающими к микроаспирации являются:
-возраст до 6 мес.;
-энцефалопатии;
-дисфагия (срыгивание, рвота, гастроэзофагеальный рефлюкс);
-синдром бронхиальной обструкции;
-механизм нарушения защитных барьеров (зонд, интубация, трахеомаляция, повторная рвота при парезе кишечника, тяжелых заболеваниях;
-ИВЛ;
-развитие критического состояния вследствие основного заболевания;
-пороки развития сердца, легких;
-нейромышечная блокада.
Исследования. Общий анализ крови и мочи, рентгенография орга- нов грудной клетки. По показаниям: посев мокроты на флору, (включая M.pneumoniae, а также U.urealyticum у новорожденных), исследование показателей КОС, определение хламидий в слюне и других биологических жидкостях, спирограмма, экспресс диагностика вирусных антигенов иммунофлюоресцентным методом, определение титра антител к хламидиям, микоплазмам.
Исследования амбулаторно, приказ МЗ РФ № 263: общий анализ крови, рентгенография легких. По показаниям: микробиологическое исследование мокроты (включая M.pneumoniae, а также U.urealyticum у новорожденных), серологические исследования на инфекции и вирусы, томография легких.
Анамнез, клиника. Примерно у половины детей развитию П предшествует ОРИ. Наиболее характерные признаки П: температура тела более 38 0С в течение 3-х суток и более, одышка, втяжение уступчивых мест грудной клетки, кашель, интоксикация.
Фебрильная температура важный признак П. Температура ниже 38 0С с 95% с большой вероятностью свидетельствует против П – кроме атипичных. Отсутствие лихорадки у ребенка старше 6 месяцев ставит под сомнение наличие П. Без применения антибиотиков лихорадка держится более трех дней.
Одышка выявляется тем чаще, чем обширнее поражение легких (20-60%). Цианоз очень редкий признак дыхательной недостаточности.
73
Интоксикационный синдром: плохой аппетит, возбуждение или апатия, нарушение сна, плаксивость, бледность, тахикардия.
Синдром респираторно-катаральных изменений: насморк, кашель, конъюнктивит и др. Особенности его проявлений зависят от этиологии предшествующей ОРИ (встречается в 40-50% случаев).
Аукультативно-перкуторные изменения: изменение перкуторного звука выявляется тем чаще, чем обширнее зона пневмонической инфильтрации (при долевых процессах – в 75%).
Ослабленное дыхание, локальное жесткое дыхание, бронхиальное дыхание над зоной инфильтрата – 70%, локальные мелкопузырчатые хрипы – менее 50%, рассеянные влажные хрипы – 25%, рассеянные сухие хрипы – 10%.
Внимание! У 20-30% при П отсутствуют локальные перкуторные и аускультативные изменения. Отсутствие у пациента локальных изменений со стороны легких не исключает наличия П.
В зависимости от этиологии и клинических проявлений П условно делят на типичные и атипичные.
Табл. 1.24. Признаки типичных и атипичных внебольничных пневмоний у детей первых месяцев жизни (В.К. Таточенко, 2006)
Признак |
Пневмония типичная |
Пневмония атипичная |
Лихорадка |
Выражена, Т 38 0С |
Нет или субфебрильная |
Одышка |
Нет или незначитель- |
Выражена |
ная |
|
|
|
|
|
|
Влажный, нечастый |
Начинается с кашля, |
Кашель |
|
кашель стокато, упорный, |
|
|
нарастающий |
Катар |
Часто отсутствует |
Отсутствует или скудный |
Конъюнктив |
Отсутствует |
В анамнезе, и при |
ит |
|
микоплазмозе |
Лимфаденит |
Отсутствует |
При хламидиозе |
Хрипы |
Нет или локализо- |
Рассеянные |
ванные |
|
|
|
|
|
Перкуссия |
Часто укорочение |
Коробочный звук |
Рентгенолог |
Чаще односторонний |
Двусторонние |
ическая |
очаг или инфильтрат; |
множественные очаги с |
картина |
вовлечение плевры |
поражением интерстиция |
Возбудитель |
Кишечная палочка, |
C. trachomatis, M. pneumo- |
|
стафилококки, реже |
niae, U. urealyticum |
74

пневмококк, H. influenzae
Осложнения (см. «классификация пневмоний»).
Особенности клиники П разной этиологии
Пневмококковые пневмонии. Крупозная П у детей старшего возраста характеризуется температурой 40 0С и выше, ознобом. Возможен кашель с ржавой мокротой. Нередко наблюдают герпетические высыпания, покраснение щеки на стороне поражения, боли в грудной клетке. Возможно расстройство сознания (бред, страхи). При исследовании легких выявляют локальные перкуторные (укорочение); аускультативные (ослабление дыхание, бронхофония, непостоянные крепитирующие хрипы) изменения.
При рентгенологическом исследовании обнаруживают чаще одностороннее, как лобарное, так и очаговые (в т.ч. шаровидные) тени или затемнения 1-2 сегментов. В анализе крови - лейкоцитоз выше 15-
20×109/л со сдвигом формулы крови влево, увеличение СОЭ до 20-40
мм/ч и выше.
Пневмококковые П у детей младшего возраста протекают при небольшом объеме инфильтрата, с умеренным токсикозом. Часто отсутствует одышка. При массивных инфильтратах в процесс вовлекается плевра (син – и метапневмонические плевриты). Иногда развивается пиопневмоторакс и внутрилегочные тонкостенные полости (буллы). В анализах крови наблюдают лейкоцитоз выше 15-
20×109/л со сдвигом формулы крови влево, увеличение СОЭ до 20-40 мм/ч и выше.
Стафилококковые пневмонии чаще формируются у детей первых месяцев жизни, а также у больных иммунодефицитами. При внутрибольничном заражении стафилококки вызывают П особенно у детей, получавших пенициллин. Характерно наличие предшествующего ОРИ.
При исследовании легких выявляют укорочение перкуторного звука, локальные изменения дыхания, рассеянные влажные и сухие хрипы (признак гнойного бронхита). У таких больных часто развивается выраженный пневмонический токсикоз, одышка, кашель, стонущее дыхание. При плевральной пункции в случаях развития плеврита можно обнаружить сливкообразный гной.
При рентгенологическом исследовании вначале выявляется нечетко ограниченный инфильтрат, который быстро увеличивается в размерах;
75
признаки плеврита; воздушные полости (иногда с уровнем жидкости).
В анализе крови нередко обнаруживают лейкоцитоз выше 25×109/л, увеличение СОЭ выше 30-40 мм/ч.
Стрептококковыми пневмониями болеют дети 2-7 лет. Характерно острое начало, фебрильная температура, токсикоз. При исследовании легких нередко имеет место отсутствие четких перкуторных признаков, малое количество хрипов. Со стороны сердца возможно развитие атриовентрикулярной блокады.
При рентгенологическом исследовании выявляют множественные округлые очаги инфильтрации в разных фазах (от инфильтрации до абсцесса), увеличение прикорневых лимфатических узлов; выраженный интерстициальный компонент воспаления (рассеянные небольшие очаги, часто с полостями). Часто выявляют двусторонний плеврит с жидким гноем. В крови можно обнаружить увеличение титров АСЛ – О.
Пневмониями, вызванные гемофильной палочкой болеют дети до 5 лет. Для этой этиологии П характерно острое начало, фебрильная температура, токсикоз.
При рентгенологическом исследовании выявляют очаги инфильтрации, иногда плевральный выпот геморрагического характера.
Ванализах крови - нормальное число лейкоцитов и СОЭ. Антибиотики типа пенициллина неэффективны.
Микоплазменные пневмонии чаще наблюдают у детей школьного возраста. Характерна сезонность заболеваемости, увеличение числа больных каждые 4-5 лет.
Вклинической картине характерным является упорный кашель, высокая температура при относительно нетяжелом состоянии. У многих детей имеет место постепенное начало заболевания, скудные катаральные проявления.
При исследовании легких выслушиваются рассеянные мелкопузырчатые хрипы, чаще асимметричные.
При рентгенологическом исследовании обнаруживается негомогенная инфильтрация обоих легких, часто асимметричная.
Ванализах крови наблюдают отсутствие лейкоцитоза, нормальное или умеренно повышенное СОЭ.
Хламидийные пневмонии характерны для детей первых 6 месяцев
жизни. В анамнезе у матери фиксируют выделения из гениталий во время беременности или эрозии. У детей на первом месяце жизни возможны конъюнктивиты. Температура обычно нормальная.
76
Характерен нарастающий кашель (стокато – коклюшеподобный, без реприз).
При исследовании легких выявляют одышку без клинических признаков бронхиальной обструкции. При аускультации в легких выслушивают рассеянные влажные хрипы.
При рентгенологическом исследовании обнаруживают вздутие и усиление легочного рисунка, множество мелких очажков (напоминает картину милиарного туберкулеза).
В анализе крови часто выявляют выраженный лейкоцитоз (выше
20-30×109/л) и эозинофилию (выше 5%).
Вирусные пневмонии могут развиться при тяжелой форме гриппа (клиника геморрагического инфаркта легкого), аденовирусной инфекции, РС-инфекции, парагриппе. Клиника этих П трудноотличима от клиники бронхита.
Диагноз вирусной П оправдан при выявлении на рентгенограмме негомогенной пневмонической инфильтрации без четких контуров, при отсутствии в крови сдвигов, характерных для бактериальных П.
Диагноз. При постановке диагноза П учитывают: нарушение общего состояния, повышение температуры тела (лихорадка более трех дней), наличие кашля, одышку различной степени выраженности и характерные физикальные проявления (локальные нарушения дыхания и перкуторного звука). Рентгенологическое подтверждение базируется на выявлении очаговых или инфильтративных изменений на рентгенограмме.
На этапе верификации диагноза допускается постановка диагноза острой П только по клиническим признакам. Следует помнить, что мелкие (менее 1-2 см в диаметре), разрозненные очаги инфильтрации, как правило, не выявляются при рентгенологическом исследовании легких. При этом придается большое значение изменениям в динамике со стороны крови - ускорение СОЭ, нейтрофильный лейкоцитоз со сдвигом влево.
Лабораторные исследования
При П наиболее характерными являются следующие
гематологические сдвиги: лейкоцитоз выше 10×109/л – выявляют у 50% больных. Высокий лейкоцитоз характерен для деструктивной П, П, вызванной хламидией трахоматис. П с низким числом лейкоцитов наблюдают при выделении микоплазмы и гемофильной палочки. Для П характерна СОЭ выше 20 мм/ч. Отсутствие гематологических изменений не позволяет исключить П.
77
Рентгенологическое исследование. Гомогенная тень
(полисегментарная, долевая очаговая) характерна для бактериальных П; тяжистые, негомогенные тени – для атипичных П (микоплазма). По форме пневмонической тени очень трудно судить о ее этиологии.
Диссеминированный процесс у грудных детей характерен для хламидиоза или пневмоцистоза; у детей старшего возраста – для стрептококковой этиологии П.
Очагово-сливные плотные тени с выбухающей границей характерны для деструктивных П; при наличии вогнутой границы – говорят о наличии ателектатического компонента.
Прикорневые затемнения – реакция корней на ОРИ или туберкулезный бронхоаденит. Диагноз «прикорневая пневмония» неправомочен.
Рентгенологический контроль показан только при массивных и осложненных П, а также при отсутствии эффекта от лечения.
При неосложненных П повторная рентгенограмма выполняется в случаях полного клинического эффекта не ранее чем через 3-4 недели (т.к. рассасывание пневмонического инфильтрата происходит именно в эти сроки).
Наличие бронхиальной обструкции с высокой степенью вероятности исключает типичную этиологию П. Эти проявления возможны при атипичных П и внутрибольничном заражении.
Важное место в диагностике П принадлежит определению этиологического агента (возбудителя) путем бактериоскопии и посевов мокроты и промывных вод бронхов. Обнаружение бактериального агента из верхних дыхательных путей не обязательно свидетельствует о том, что он является возбудителем П.
Начало осмотра: |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Нет |
|
|
|
Нет |
|
|
Асимметри |
|||||||
Т0 > 380 > 3 дней |
|
|
|
|
|
|
|
|||||||||
и/или одышка и/или |
|
|
|
Локальные |
|
|
|
|
|
|
я |
|||||
|
|
|
|
|
|
|
|
влажных |
||||||||
втяжение |
грудной |
|
|
|
симптомы: |
|
|
|
|
|
||||||
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
клетки |
|
(без |
|
|
|
укорочение |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
нет |
|
|
|
|||||
обструкции) |
|
|
|
|
|
перкуторного |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
звука |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
и/или |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
Признаки токсикоза |
|
||||||||||
|
|
|
|
|
|
ослабленное |
|
|
||||||||
|
|
|
|
|
|
или |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
бронхиальное |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
дыхание |
|
|
Да |
|
|
|
Нет |
|
||
|
|
|
|
|
|
78 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
и/или |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|

Да
ОРВ
Рентгенография или начало лечения
Рис. 1.9. Диагностический алгоритм пневмоний (по В.К. Таточенко, 2006 г)
Посевы крови на стерильность выявляют возбудителя в 10-20% случаев, а при наличии плеврита в 40%.
Посевы мокроты из трахеи полуколичественным методом дают хорошие результаты для пневмококков, но не для гемофильной палочки и стафилококков.
Выделение атипичных патогенов из дыхательных путей свидетельствует о наличии инфекции или носительстве, однако, не обязательно говорит о ее роли в развитии П.
Нарастание титров АТ к пневмотропным микроорганизмам не имеет диагностического значения из-за феномена поликлональной активации иммунной системы. Для подтверждения роли атипичной флоры имеет значение выявление антител класса IgM, однако, это происходит только на второй-третьей неделе заболевания.
В повседневной практике методы этиологической диагностики рекомендуются только при рефрактерных к лечению случаях, а также при внутрибольничном инфицировании.
У всех детей с ОРЗ и кашлем классифицируют как имеющие (В.К. Таточенко, 2006):
1.Вероятно тяжелую П при наличии хотя бы одного из следующих симптомов, независимо от уровня температуры:
-учащение дыхания при отсутствии обструкции; -втяжение межреберий в отсутствие обструкции; - стонущее кряхтящее дыхание; - цианоз носогубного треугольника;
Признаки токсикоза (больной вид, отказ от еды и питья, сонливость, нарушение сознания, резкая бледность при повышенной температуре).
2.Вероятно имеющие П – при отсутствии указанных в п. 1 признаков, при наличии хотя бы одного из следующих симптомов:
3.– температура > 38 0С более 3 дней;
79
4.Локальные физикальные признаки пневмонии;
5.Асимметрия хрипов, особенно при наличии конъюнктивита и других симптомов микоплазменной инфекции.
В тех случаях, когда П развивается на фоне других различных заболеваний легких, сердца, крови, после травм, ранений, отравлений
ит.д. устанавливается диагноз вторичной П: инфаркт-пневмонии, гипостатические, застойные П, аспирационные и т.д.
Дифференциальный диагноз П проводят с различными
заболеваниями как системы дыхания, так и другими инфекционными заболеваниями. Выраженное преобладание признаков интоксикации, особенно в начале заболевания, делает необходимым дифференциальный диагноз с такими инфекционными заболеваниями как тифы, ангины и др., первичной манифестацией которых является общая интоксикация. Необходимо помнить о туберкулезе легких, особенно в тех случаях, когда при рентгенологическом исследовании выявляется инфильтрат округлой или овальной формы с четкими контурами в верхних долях легких на фоне петрификатов. При этом в мокроте и в промывных водах с бронхов могут определяться микобактерии туберкулеза.
Наличие респираторно-катаральных проявлений требует исключения ОРИ, бронхитов (см. табл. 1.19).
При появлении выраженных инфильтративных изменений в легких, следует исключить экссудативный плеврит и опухоли, для чего
необходимы |
дальнейшее |
инструментальное |
(рентгенологическое, |
|
бронхологическое) и лабораторное обследование. |
|
|||
При затяжном течении |
П ее следует |
дифференцировать |
с |
|
застойными |
явлениями в |
легких кардиального генеза, |
со |
|
злокачественными новообразованиями легких, особенно в тех случаях, когда имеется обструкция бронха.
Табл. 1.24. Дифференциальный диагноз пневмонии
Признак |
Пневмония |
Гнойный плеврит |
Лихорадка |
Характерна |
Характерна, |
|
|
выражена |
Интоксикация |
Имеется |
Выражена |
Дыхательная |
В зависимости от |
В зависимости от |
недостаточность |
варианта пневмонии |
объема выпота |
Ограничение |
Не характерно |
Характерно |
экскурсии грудной |
|
|
80
клетки |
|
|
Тупой звук при |
Не характерен |
Характерен |
перкуссии |
(часто укорочение) |
|
Резко ослабленное |
Локальное |
Характерно |
или отсутствующее |
ослабление дыхания |
|
дыхание |
|
|
Анализ крови |
Различная степень |
Большая степень |
|
выраженности |
выраженности |
|
воспалительных |
изменений по |
|
изменений |
сравнению с |
|
|
пневмонией |
Рентгенологические |
Инфильтративные |
Затемнение реберно- |
данные |
изменения в легких в |
диафрагмального |
|
зависимости от |
угла |
|
формы |
|
Смещение органов |
Не характерно |
В здоровую сторону |
средостения |
|
|
Лечение. Задачи лечения: санация возбудителя, купирование дыхательной недостаточности, лечение изменений, развившихся в различных органах и системах (токсикоз, сердечно-сосудистая недостаточность, нарушения КОС и т. д.).
Схема лечения. Обязательным при П является назначение антибиотиков и оксигенотерапия (при ДН II-III степени).
Вспомогательное лечение: режимные моменты, рекомендации по питанию, симптоматическое (синдромальное) лечение.
Показания для госпитализации: дети первого полугодия жизни; осложненная П; признаки гипоксии или выраженной дегидратации; наличие тяжелой сопутствующей патологии; отсутствие эффекта от стартовой антибактериальной терапии в течение 36-48 часов; госпитализация по социальным показаниям.
Принципы антибактериальной терапии пневмоний
1.Стартовая антибактериальная терапия назначается эмпирически (без выделения возбудителя) сразу после установления диагноза или при наличии подозрения на П.
2.Назначаемый антибактериальный препарат должен быть эффективным против всех наиболее вероятных возбудителей П. При выборе препарата необходимо опираться на все имеющиеся данные, касающиеся возможной этиологии заболевания (бактериологическое
81
мониторирования для данного региона, методические рекомендации и
т.д.).
3.Предшествующая у больного антибактериальная терапия в значительной степени изменяет микробный пейзаж у больного, что необходимо учитывать при назначении лечения (см. ниже).
4.Показаниями для замены антибактериального препарата является отсутствие эффекта от лечения (см. ниже).
5.При выделении возбудителя у больного при назначении антибиотика следует опираться на вид возбудителя, и/или результаты исследования чувствительности возбудителя к антибиотикам.
Табл. 1.25. Выбор стартового препарата при внебольничной пневмонии у детей (Методические рекомендации по пневмонии, 2009)
Возраст, форма |
А н т и б и о т и к и |
|
|
Стартовый |
Замена при |
|
препарат |
неэффективности |
1-6 мес., |
Внутрь: защищенный |
Парентерально: |
типичная |
пенициллин, |
цефалоспорины II-III |
(фебрильная, с |
в/в : Цефазолин или |
поколения, |
инфильтративно |
оксациллин + |
ванкомицин, |
й или очаговой |
аминогликозид в/в, в/м; |
карбопенемы |
тенью) |
|
|
1-6 мес., |
Внутрь: современный |
Внутрь: |
атипичная |
макролид * |
ко-тримоксазол |
(афебрильная с |
|
|
диффузными |
|
|
изменениями) |
|
|
6 мес. – 15 лет, |
Внутрь: амоксициллин |
Амоксициллин |
типичная, |
или/и современный |
/клавуланат, |
неосложненная |
макролид (при |
цефалоспорины I-II |
(гомогенная |
непереносимости |
поколения |
тень) |
лактамов) |
|
6-15 лет, |
Внутрь: современный |
Доксициклин |
атипичная, |
макролид |
(старше 12 лет) |
(негомогенная |
|
|
тень) |
|
|
6 мес. – 15 лет, |
Парентерально: |
Парентерально: |
осложненная |
пенициллин, |
цефалоспорины II- |
82
плевритом или |
ампициллин, или |
ΙΙΙ поколения |
деструкцией |
цефазолин. До 5 лет - |
|
|
цефуроксим, |
|
|
амоксициллин/клавула |
|
|
новая кислота |
|
* Современные макролиды: азитромицин, кларитромицин, мидекамицин, рокситромицин, спирамицин.
Табл. 1.26. Стартовая терапия при внутрибольничной пневмонии (В.К. Таточенко, 2009)
Терапия до |
Вероятный |
Рекомендуемые препараты |
пневмонии |
возбудитель |
|
|
|
|
Не |
Пневмококк, |
Парентерально: ампициллин, |
проводилась |
микоплазма |
цефазолин. Внутрь: макролид. |
Амокси- |
Стафилококк, |
В/м, в/в: оксациллин, |
ампициллин |
микоплазма |
амоксициллин/клавуланат. |
|
|
Внутрь: макролид |
Макролид |
Н. Influenzae , |
Внутрь, в/м, в/в: амоксициллин/ |
|
устойчивый |
клавуланат, цефуроксим, |
|
пневмококк |
цефтриаксон, цефотаксим. |
Цефазолин, |
Е, coli, др. гр-отр. |
Парентерально: амоксициллин/ |
оксациллин, |
флора, |
клавуланат, цефуроксим, |
линкомицин |
резистентный |
цефтриаксон, цефотаксим, |
|
стафилококк |
аминогликозид, ванкомицин, |
|
|
комбинации препаратов |
Аминогликози |
Пневмококк, Не |
Парентерально: ампициллин, |
д |
ферментирующая |
при отсутствии эффекта: |
|
флора. |
цефалоспорины ІІІ-ІV |
|
Резистентный |
поколения, |
|
стафилококк |
тикарциллин/клавуланат, |
|
|
рифампицин, карбопенем, |
|
|
ванкомицин, по жизненным |
Аминогликози |
Резистентная гр-отр. |
Парентерально: цефепим, |
д + |
флора, |
карбопенем, тикарциллин/ |
цефалоспорин |
резистентный |
клавуланат, рифампицин, |
II-III |
стафилококк |
ванкомицин, по жизненным |
|
|
показаниям фторхинолоны или |
83

аминогликозиды в высоких дозах
6. При внебольничных П стартовыми препаратами являются пенициллины т.к. основные возбудители П (пневмококк, гемофильная палочка) остаются чувствительными к ним.
7.При внутрибольничных П необходимо определение микрофлоры и чувствительности ее к антибиотикам.
8.У детей, получающих лечение в амбулаторных условиях, не следует использовать инъекционные формы антибиотиков.
9.При тяжело протекающих П антибиотики следует вводить внутривенно.
10.Пользоваться сочетаниями антибиотиков следует при неясной этиологии заболевания или при тяжелом течении П.
11.После получения эффекта от парентерального введения антибиотиков следует переходить на оральные их формы (ступенчатый метод лечения).
12.Необходимо соблюдать наиболее оптимальные сроки лечения П (см. ниже).
13.Антибактериальная терапия не нуждается в сопроводительном лечении антигистаминными и противогрибковыми препаратами.
14.В амбулаторных условиях для лечения П не использую гентамицин.
Чувствительность бактериальных возбудителей к антибиотикам. В настоящее время пневмококки остаются чувствительными к пенициллину. Чувствительность их к гентамицину почти отсутствует, а к бисептолу – снижена.
Гемофильная палочка: чувствительна к амоксициллину, цефалоспоринам ΙΙ-ΙV поколений.
Стафилококк ауреус: сохранена чувствительность к оксациллину, защищенным пенициллинам, линкосамиду, макролидам, аминогликозидам.
Хламидии и микоплазмы: высокочувствительны к макролидам, тетрациклинам.
Полный эффект лечения: падение температуры тела ниже 37,5 0С через 24-48 ч при неосложненной и через 3-4 суток при осложненной П на фоне улучшения общего состояния и аппетита, уменьшения одышки. В эти сроки рентгенологические изменения не нарастают или уменьшаются.
84

Частичный эффект: сохранение фебрильной температуры тела после указанных выше сроков при уменьшении выраженности токсикоза, одышки, улучшении аппетита и отсутствии отрицательной рентгенологической динамики. Наблюдается обычно при деструктивных П и/или при метапневмоническом плеврите. Смена антибиотика не требуется.
Отсутствие эффекта: сохранение лихорадки при ухудшении общего состояния и/или нарастании патологических изменений в легких или плевральной полости (увеличение объема выпота или его цитоза). При хламидиозе, пневмоцистозе отмечается нарастание одышки и гипоксемии. Отсутствие эффекта требует смены антибиотика.
Длительность стартовой антибактериальной терапии.
Показанием к переходу на альтернативные препараты являются отсутствие клинического эффекта от препарата первого выбора в течение 36-48 часов при нетяжелой и 48-72 часов при тяжелой П, а также развитие серьезных нежелательных лекарственных реакций.
Длительность антибактериальной терапии должна быть достаточной для подавления жизнедеятельности возбудителя. При адекватном выборе антибиотика для этого достаточно 6-7 дней. Считают, что антибактериальное лечение следует продолжить еще 2-3 дня после наступления эффекта от проводимого лечения. Лучше всего поддаются лечению пневмококковые П (6-7 дней), хуже П, вызванные гемофильной палочкой (10-14 дней). Наибольший срок лечения у деструктивных П – несколько недель.
Табл. 1.27. Ступенчатая антибактериальная терапия пневмоний
у детей
Стартовый препарат |
Препараты замены |
|
Азитромицин в/в для детей |
Сумамед per oss |
Макролиды: |
старше 15 лет) |
Амоксициллин |
Азитромицин |
Амоксициллин клавуланат |
клавуланат per oss |
Медикамицин |
в/в |
Цефуроксим per oss |
Джозамицин |
Цефуроксим в/в, в/м |
Цефтриаксон per oss |
|
Цефтриаксон в/в |
|
|
Лечение дыхательной недостаточности включает следующие основные компоненты:
1. Восстановление проходимости дыхательных путей. 2. Ингаляцию кислорода. 3. ИВЛ. 4. Улучшение дренирования мокроты.
85
5. Коррекцию сопутствующих нарушений.
При I степени ДН необходимость в оксигенотерапии отсутствует. Достаточно проветривания помещений, пребывания ребенка на верандах, в коридорах.
При ДН II оксигенотерапия показана. При ее проведении необходимо учитывать следующие положения: 1. Концентрация кислорода в составе кислородо-воздушной смести должна быть минимально достаточной. 2. Кислород больному ребенку должен поступать согретым и увлажненным. 3. Режимы оксигенотерапию зависят от способа доставки кислорода к пациенту, выраженности дыхательной недостаточности, наличия и характера осложнений.
Улучшение дренирования мокроты включает применение: муколитиков (Эреспал, лазолван и др.), использование механического удаления мокроты (санация верхних дыхательных путей, санация трахеи при наличии интубационной трубки).
Коррекция сопутствующих нарушений включает: а) ликвидацию острой сердечной недостаточности (ограничение объема жидкости, сердечные гликозиды, мочегонные, допамин с кардиотоническим эффектом), б) устранение обезвоживания организма (смотри инфузионная терапия П), в) восстановление адекватного функционирования системы микроциркуляции, улучшение реологических свойств крови и ее транспортной функции (допамин в дозе 1-3 мкг/кг/мин, никотиновая кислота по 0,5-1 мл внутривенно однократно; кавинтон по 1 мг/кг внутривенно капельно); г) воздействие на свертывающие свойства крови (применение гепарина при гиперкоагуляции в дозе 50-100 ЕД/кг /сутки внутривенно равномерно).
Гидратация при П должна проводиться осторожно и преимущественно перорально. Объем суточной жидкости у детей с П должен быть меньше, чем СЖП (суточная жидкость поддержания), но не менее 700-1000 мл.
Показания для проведения инфузионной терапии: выраженный эксикоз, коллапс, нарушения микроциркуляции, угроза развития ДВСсиндрома. Объем внутривенно вводимой жидкости не должен превышать 20-30 мл/кг/сутки. В составе инфузионных сред коллоидные растворы должны составлять 1/3 от общего объема.
Введение ингибиторов протеаз (контрикал, Трасилол, гордокс) показано только в первые три дня развития заболевания, т.к. затем они не эффективны.
Исходы. П – серьезное заболевание, исходы при которой зависят от: возраста ребенка, этиологии П, жилищных условий, наличия
86

фоновой патологии (недоношенность, гипотрофия, анемия, заболевания нервной системы и др.). У части детей с П развиваются легочные и внелегочные осложнения. В России 50-70% всех летальных исходов при П связано с госпитальными пневмониями. Летальность от внебольничных П зависит от несвоевременной госпитализации и неадекватного лечения.
Профилактика П включает предупреждение ОРИ, гриппа, соблюдение режима туда и отдыха, рациональное питание, занятие физкультурой, систематическое проветривание помещений, достаточное пребывание на свежем воздухе.
Большое внимание должно уделяться своевременному выявлению и устранению экзогенных и эндогенных факторов риска развития П.
Важная роль должна отводиться неспецифической профилактике, повышающей устойчивость организма к неблагоприятным факторам внешней среды, в частности к переохлаждению. Этому способствует закаливание и активное физическое воспитание, рациональное питание.
Для профилактики внутрибольничных П необходимо изменить подходы к госпитализации детей с ОРИ и устранить необоснованное профилактическое использование антибиотиков.
Одной из эффективных мер профилактики является вакцинация. Вакцинация против гриппа снижает не только заболеваемость гриппом, но и смертность, в первую очередь, от гриппа и П.
Применение вакцины против инфекции, вызванной Н. influenzae типа В (в Российской Федерации зарегистрирована вакцина Акт-Хиб),
удетей первых месяцев жизни сокращает на 80% заболеваемость тяжёлой П данной этиологии и на 22-26% заболеваемость всеми тяжёлыми П.
Полисахаридная пневмококковая вакцина (в Российской Федерации зарегистрирована вакцина Пневмо-23) иммуногенна лишь
удетей старше 2 лет; у взрослых её эффективности составляет 83% в отношении «вакцинных» серотипов, 74% - всех серотипов пневмококка, у детей - 94% в отношении инвазивных форм пневмококковой инфекции. Применение этой вакцины рекомендуют детям из группы риска тяжёлого течения пневмококковой инфекции (с врождённой аспленией или удалённой селезёнкой; с нейтропенией; с дефицитом компонентов комплемента; страдающим хронической ликвореей).
Вопросы к экзамену. Острые пневмонии. Этиология. Патогенез. Классификация. Внебольничные и внутрибольничные пневмонии. Клиническая картина. Критерии тяжести87 . Диагностика. Рентгенологические признаки. Течение. Показания к госпитализации больных острой пневмонией. Лечение. Особенности антибактериальной терапии внутри- и внебольничных пневмоний. Исходы. Профилактика.
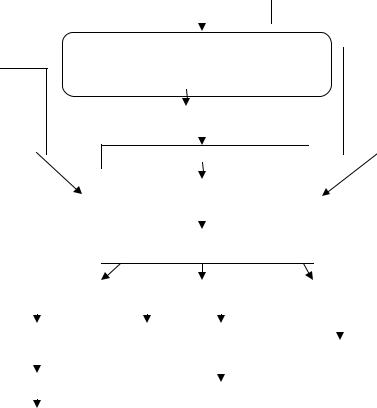
ЛЕГОЧНЫЕ ОСЛОЖНЕНИЯ ПНЕВМОНИЙ
Согласно действующей классификации пневмоний к легочным осложнениям относят: буллы, абсцесс, плевриты, пневмоторакс, пиопневмоторакс.
В тоже время для обозначения перечисленных патологических состояний на практике часто пользуются понятиями «острая бактериальная деструкция легких» (ОБДЛ), «острая деструктивная пневмония» (ОДП), и др.
Этиология (см. «Парапневмонический выпот и эмпиема»). Классификация. Из множества предложенных классификаций
бактериальных деструкций легких наиболее приемлема следующая:
|
I. Острая бактериальная деструкция. |
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
|
По |
генезу |
- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
вторичная |
|||||||||||
|
|
|
|
|
|
|
|
|
|
(аэробронхогенная), |
|||||||||||||||||||||||||
(гематогенная). |
|
|
|
|
|
|
ОРВИ (респираторные вирусы) |
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
По клинико |
1. Нарушение мукоцилиарного клиренса |
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||
|
деструкция |
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
|
|
|
|
|
|
|
|
Ингаляц |
|||||||||||||||||||||||||||
|
|
|
а) абсцессы; |
2. Нарушение системы альвеолярных макрофагов |
|
|
|
|
|
|
|||||||||||||||||||||||||
|
|
|
3. Нарушение системы местного иммунитета (IgA) |
|
|
ионное |
|||||||||||||||||||||||||||||
|
|
|
|||||||||||||||||||||||||||||||||
|
|
|
Аспир |
4. Нарушение системы гуморального иммунитета |
|
|
|
|
|
|
(неаспир |
||||||||||||||||||||||||
|
|
|
ацион |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ационно |
|||||
|
|
|
ное |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
(эмпиема |
|
|
е) |
|||||||
|
|
|
инфицпиоторакс |
|
|
|
Активация пневмококков |
|
|
инфици |
|||||||||||||||||||||||||
|
|
|
ирова |
|
|
ый; |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
рование |
||
|
|
|
ние |
пиопневмоторакс |
и |
|
|
пневмоторакс |
|
(напряженн |
|||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
Активация условно-патогенной флоры |
|
|
|
|
|
|
|
|
|
||||||||||||||||
ненапряженный, |
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||
|
По течению - |
острое, затяжное, септическое. |
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||
|
II. Хронические |
|
|
|
|
|
Развитие инфекционно-воспалительного |
|
|
|
|
|
|
|
|
|
|||||||||||||||||||
|
хронический |
|
|
|
|
|
|
|
|
|
|
процесса в легких |
|
|
|
|
|
|
|
|
плевры, |
||||||||||||||
приобретенные кисты |
|
плевры. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||
|
Деструктивная |
|
|
|
|
|
|
|
|
Деструкция |
|
|
|
|
|
|
буллами, |
||||||||||||||||||
пиопневмотораксами, |
|
|
|
|
|
(полость или полость с гноем) |
|
|
|
|
|
|
|
|
|
||||||||||||||||||||
|
|
|
Патогенез |
|
деструктивных пневмоний |
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Прорыв гноя в бронх |
|
|
|
Нефункционирующий |
|
|
|
|
Эпителизация |
|
|
|||||||||||||||||||||||
|
(дренирующий бронх) |
|
|
|
дренирующий бронх |
|
|
|
|
|
|
полости |
|
|
|||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
Спадение |
|
|
|
|
|
|
формиров |
|
|
распространен |
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
|
|
|
полости |
|
|
|
|
|
|
ание |
|
|
ие процесса на |
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Формирование |
|
||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
хроническ |
|
|
плевру |
|
|
|
|
|||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
ого |
|
|
|
|
|
|
|
|
|
|
кистообразной |
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
|
|
|
облитерация |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
полости |
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
абсцесса |
|
|
|
|
|
|
|
|
|
|
(выздоровление) |
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Пневмоторакс, |
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
пиопневмотора |
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
выздоровление |
|
|
|
|
|
|
|
|
кс. эмпиема |
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 1.10. Схема патогенеза деструктивной пневмонии
Исследования (см. «Парапневмонический выпот и эмпиема»).
Анамнез, клиника
1.Буллы – тонкостенные воздушные полости, развивающиеся на разных этапах пневмонического процесса. Буллы выявляются исключительно рентгенологически и имеют различные размеры, форму, которая может быстро изменяться (игра буллы). В этих полостях чаще нет гноя, что обусловливает благоприятную клиническую картину. К моменту образования булл больные перестают лихорадить, улучшается аппетит, нормализуется картина периферической крови. Дыхательных нарушений, как правило, не наблюдается. В большинстве случаев буллы со временем самостоятельно исчезают.
2. Абсцесс легкого характеризуется фебрильной температурой, проявлениями дыхательной недостаточности, интоксикацией (бледность кожного покрова с мраморным рисунком, вялость, сонливость). Физикальная картина представлена снижением дыхательных экскурсий на стороне поражения, укорочением перкуторного звука в проекции пораженной доли. Поскольку при
89
наличии абсцесса легкого бывает, как правило, выражен реактивный плеврит, то данные аускультации и перкуссии могут соответствовать картине пиоторакса (см. ниже). Диагностика абсцесса легкого в фазе инфильтрации затруднительна. В фазе сформировавшегося абсцесса - диагноз рентгенологический.
3.Пневмоторакс. В основе пневмоторакса лежит разрыв легкого или пристеночной буллы. Выделяют скрытый и напряженный пневмотораксы. В анамнезе выявляется различная бронхолегочная патология. При напряженном пневмотораксе клиническая картина развивается внезапно и характеризуется одышкой, беспокойством, вздутием пораженной половины грудной клетки, цианозом. В некоторых случаях появляется кашель, проявления сосудистого коллапса. При объективном исследовании выявляют выраженный тимпанит и резко ослабленное дыхание на стороне поражения, отставание пораженной половины грудной клетки в акте дыхания, смещение органов средостения в здоровую сторону.
Скрытый пневмоторакс выявить клинически очень трудно из-за небольшого количества воздуха в плевральной полости.
4.Пиопневмоторакс представляет собой результат прорыва воздуха из легкого в плевральную полость, пораженную эмпиемой. Выделяют напряженный и скрытый вариант пиопневмоторакса.
Напряженный пиопневмоторакс клинически проявляется
кардиореспираторной катастрофой. Основные симптомы: боль в грудной клетке, диспноэ, выраженная дыхательная недостаточность, цианоз, тахикардия, нитевидный пульс, снижение артериального давления, лихорадка, выраженная интоксикация. Пораженная половина грудной клетки вздута, дыхание над ней или резко ослаблено или отсутствует. Перкуторно над гноем тупой звук. Над скоплением воздуха - тимпанит. Границы сердца смещены в здоровую сторону.
Скрытый пиопневмоторакс проявляется картиной гнойного плеврита и появлением воздуха в плевральной полости (см. ниже).
Диагноз
Буллы диагностируют исключительно по результатам рентгенологического исследования (различного размера и формы воздушная тонкостенная полость).
Пневмоторакс. Напряженный пневмоторакс диагностируют на основании характерных клинических проявлений и подтверждают результатами рентгенологического исследования, при котором выявляют наличие воздуха в плевральной полости, отсутствие легочного рисунка, в различной степени коллабированное легкое,
90
смещение органов средостения в здоровую сторону. Ограниченный пневмоторакс выявляют только по результатам рентгенологического исследования (небольшое количество воздуха в плевральной полости).
Абсцесс легкого. Данная форма легочной деструкции может иметь несколько вариантов: абсцесс, заполненный гноем (не с сообщающийся с бронхиальным деревом), абсцесс с уровнем жидкости (при дренировании полости абсцесса через бронх). При рентгенологическом исследовании выявляют полость с уровнем гноя и выраженной пиогенной оболочкой.
Пиопневмоторакс. Диагноз напряженного пиопневмоторакса устанавливается на основании описанной характерной клинической картины и подтверждается результатами рентгенологического исследования, при котором выявляют затемнение ребернодиафрагмального синуса, уровень жидкости, над которым имеется воздух. Легкое коллабировано. Средостение смещено в здоровую сторону. Диагноз скрытого (ненапряженного) пиопневмоторакса – рентгенологический.
В анализе крови для всех форм деструктивной пневмонии характерно снижение гемоглобина и эритроцитов, лейкоцитоз со сдвигом нейтрофильной формулы влево, высокая СОЭ.
Дифференциальный диагноз
Абсцесс легкого. Инфильтративную фазу абсцесса по рентгенограмме трудно отдифференцировать от пневмонического инфильтрата, однако округлость форм и более интенсивное затемнение в центре позволяют с большей уверенностью говорить об абсцедировании. Абсцесс с уровнем жидкости следует дифференцировать с нагноившейся врожденной кистой легкого.
Пневмоторакс дифференцируют с большими воздушными полостями (буллами), лобарной эмфиземой, диафрагмальной грыжей.
Пиопневмоторакс необходимо дифференцировать с пневмотораксом.
Буллы дифференцируют с врожденными и приобретенными кистами, ограниченным пневмотораксом, кистозной гипоплазией легкого.
Лечение, задачи лечения: декомпрессия (при напряжении в плевральной полости), купирование воспалительных изменений в плевре и легких; эрадикация возбудителя.
Схема лечения. Обязательное лечение: антибактериальная терапия, борьба с интоксикацией, лечение дыхательной недостаточности, обеспечение эффективного бронхиального дренажа (муколитики, дренирующее положение, вибромассаж), дренирование
91
плевральной полости в режиме активной аспирации (при напряжении в плевральной полости).
Вспомогательное лечение: хирургическое лечение, диетотерапия, режим, санационная бронхоскопия, иммунозаместительная терапия, энзимотерапия, витаминотерапия.
Показания для госпитализации: все дети с осложнениями пневмонии подлежат госпитализации.
Особенности терапии см. в разделе «Парапневмонический выпот и эмпиема».
Парапневмонический |
выпот |
и |
эмпиема. |
|
Парапневмоническим |
(синпневмоническим) плевритом называют |
|||
плеврит, который |
возник |
одновременно |
с |
пневмонией. |
Метапневмоническим плевритом называют плеврит, который развился на фоне обратного развития пневмонии. В развитии метапневмонического плеврита принимают участие иммунопатологические процессы.
Эмпиема – гнойное воспаление плевры.
Эпидемиология. Парапневмонический выпот и эмпиема встречаются с частотой 3,3 на 100 000 детей. Парапневмонический выпот и эмпиема более часто встречаются у мальчиков, чем у девочек, более часто поражаются новорожденные и дети раннего возраста. Более часто заболевание возникает зимой и весной, что, вероятно, связано с его инфекционной природой.
Предрасполагающие факторы: иммунодефициты, аспирация, состояние после хирургического вмешательства и травмы.
У здорового ребенка плевральный выпот обычно возникает вторично по отношению к острой бактериальной пневмонии и реже в результате хронических инфекций, таких как легочный туберкулез.
Этиология. Установлено, что эмпиема вызывается вируснобактериальными ассоциациями, вирусным компонентом которых наиболее часто являются вирусы гриппа, парагриппа и аденовирусы.
Из бактерий, чаще выделяют золотистый стафилококк, пневмококк, Haemophilus influenzae, пиогенный стрептококк и Klebsiella рnеumоniae. У трети детей эмпиема вызывается анаэробами, в том числе бактероидами, анаэробными палочками и Fusobacterium. Частота выделения возбудителей в плевральном выпоте составляет около 17%. Даже при использовании новейших молекулярных методов, этиологический фактор обнаруживается только в 75% случаев.
92
Патогенез. Инфекция, поражает примыкающее легкое или сосудистую ткань и активирует иммунную защиту и воспаление плевры. Возрастающая проницаемость сосудов позволяет клеткам, участвующим в воспалительном процессе (нейтрофилы, лимфоциты и эозинофилы), мигрировать в плевральную полость. В процессе принимает участие ряд цитокинов, таких как интерлейкин-1 (ИЛ1), ИЛ-6, ИЛ-8, ФНО-α, ФАТ (фактор активации тромбоцитов), вырабатываемых мезотелием, ограничивающим плевральную полость. Результатом является экссудативная стадия плеврального выпота. В полости плевры накапливается прозрачная жидкость с малым количеством лейкоцитов (простой парапневмонический выпот).
Вторая стадия плеврита фибринозно-гнойная. В плевральной полости начинается отложение фибрина, что ведет к развитию перегородок и ограниченных полостей. Повышается количество лейкоцитов, жидкость сгущается (осложненный парапневмонический выпот), что в конечном итоге приводит к образованию гноя (эмпиема).
Третья стадия – организация - фибробласты инфильтрируют плевральную полость, тонкая внутриплевральная мембрана реорганизуется в толстую и неэластичную. Эти плотные плевральные мембраны могут привести к неподвижности легкого, нарушению его функции, а также к появлению постоянной полости, потенциально открытой для инфекции. В этом случае может произойти спонтанное заживление, либо развитие хронической эмпиемы.
Исследования. См. «Пневмония». Начальное обследование при подозрении на выпот в полость плевры включает: рентгенограмму органов грудной клетки, УЗИ органов грудной клетки, бактериологическое исследование крови (включая анаэробную флору), посев мокроты (при возможности), АСЛО, развернутый анализ крови с подсчетом эритроцитов, лейкоцитов и лейкоформулой, электролиты крови, общий белок сыворотки крови, С-реактивный белок (по показаниям).
Анамнез, клинка. Существуют два варианта начала заболевания. Первый вариант: у ребенка присутствуют классические симптомы пневмонии. При появлении плеврального выпота эти симптомы усиливаются. Может возникать боль в груди, ребенок принимает вынужденное положение на пораженной стороне.
У ребенка с парапневмоническим выпотом или эмпиемой обычно выявляют типичную картину пневмонии (кашель, локальные аускультативные и перкуторные изменения, недомогание, потеря аппетита), хотя возможно и более тяжелое состояние, чем обычно, иногда появляется плевральная боль в груди. Воспаление в нижних
93
долях легких может сопровождаться болью в животе. Характерны лихорадка, выраженная интоксикация, признаки дыхательной недостаточности.
При объективном осмотре плевральный выпот диагностируется по одностороннему тупому звуку при перкуссии, ослаблению (отсутствию) дыхания и сколиозу. Также может появиться цианоз изза нарушения вентиляционно-перфузионного соотношения. Выпот часто виден на рентгенограмме органов грудной клетки.
Второй вариант возможен у детей, которым поставлен диагноз пневмония, но они не получали обычного в этом случае лечения. Если ребенок продолжает температурить или его состояние не улучшается в течение 48 часов после начала лечения пневмонии, необходима переоценка состояния с учетом возможного развития осложнений. К моменту выздоровления при исследовании больного обязательно выявляется ослабление дыхания и притупление перкуторного звука над пораженной областью, это происходит из-за утолщения плевры и не должно становиться причиной для беспокойства.
Диагноз. У детей, которым уже поставлен диагноз «пневмония» выраженная лихорадка и отсутствие положительной динамики в течение 48 часов после начала антибиотикотерапии может быть сигналом возможности выпота в плевральную полость.
Лабораторные исследования При рентгенологическом исследовании выявляется затемнение
реберно-диафрагмального угла – это ранний признак появления плеврального выпота, уровень жидкости может быть восходящим к латеральной стенке грудной клетки в переднее-задней проекции. Если снимок выполняется в положении лежа на спине (у маленьких детей), жидкость представлена как гомогенное затемнение целого легкого. Только по результатам рентгенографии невозможно дифференцировать эмпиему и плевральный выпот. Рентгенологическая картина приходит в норму к 3-6 месяцам.
УЗИ также может выявить присутствие жидкости в плевральной полости. Хотя УЗИ и не может подтвердить наличие инфекции, тем не менее, позволяет оценить размеры выпота, дифференцировать свободную и осумкованную жидкость (оценивается ее эхогенность). Также при помощи ультразвука выявляются истончения плевры, дифференцируются вторичные и туберкулезные выпоты (например, присутствие небольших узелков на поверхности плевры). В некоторых сложных случаях показано КТ.
Общий анализ крови не позволяет выявить различия у детей с бактериальной и вирусной этиологией заболевания. Наиболее часто
94

выявляют лейкоцитоз, сдвиг формулы крови влево, увеличение СОЭ.
Исследование плевральной жидкости. Необходимо произвести посев плевральной жидкости, и цитологическое ее исследование. Если в жидкости присутствуют лимфоциты, необходимо исключить туберкулез и злокачественные новообразования. Парапневмонический плевральный выпот сопровождается появлением полиморфноядерных лейкоцитов. Преобладание лимфоцитов должно настораживать в отношении туберкулеза или злокачественных новообразований.
Лечение, задачи лечения: купирование воспалительных изменений в плевре и легких; эрадикация возбудителя; эвакуация содержимого из плевральной полости.
Схема лечения. Обязательное лечение: лечебно-диагностическая плевральная пункция, антибактериальная терапия, инфузионная терапия, антипиретики.
Вспомогательное лечение: режим, диета, иммунокорригирующая терапия, противовоспалительная терапия, оксигенотерапия, интраплевральная фибринолитическая терапия.
Показания для госпитализации. Все дети с подозрениями на заболевания плевры должны быть госпитализированы.
Начальные мероприятия.
Внутривенное введение жидкости показано в тех случаях, если ребенок находится в состоянии дегидратации или не может или не хочет пить. Основой дезинтоксикационной терапии является
управляемая инфузионная гемоделюция. Главные компоненты инфузионной терапии: коллоиды (инфукол, реамберин), кристаллоиды (10-15мл/кг массы тела), растворы глюкозы.
Антибиотикотерапия. Стартовая терапия назначается эмпирически. Во всех случаях антибиотики должны вводиться внутривенно. У детей с ослабленным иммунитетом назначают препараты с широким спектром действия. Внутривенное введение антибиотиков продолжается до понижения температуры тела ребенка или до удаления дренажа. Затем назначаются препараты для орального применения, такие как ко-амоксиклав (60-90 мг/кг сут в 3 приёма в/в или внутрь) на период 1-4 недели или дольше, если остаются проявления заболевания.
На фоне полного |
Пневмония. |
благополучия. |
Неудачное лечение в |
Клинически |
течение 48 часов. |
подозревается |
|
парапневмонический |
|
выпот. |
|
Рентгенография органов грудной95 клетки

Выпот в плевральную полость?
Консультация детского хирурга
Массивная антибактериальная терапия
Дренирование
плевральной
полости
Повышенная эхогенность или осумкованная жидкость на УЗИ. Густой гной.
Фибринолитическая
терапия
Отрицательная
динамика
Плевральная
пункция,
исследование
плеврального
содержимого
 Хирургическое лечение, активное дренирование плевральной полости
Хирургическое лечение, активное дренирование плевральной полости
Положительная
динамика
Удалить дренаж
Переход на ступенчатую терапию, выписка
Повторный осмотр детского хирурга, позднее хирургическое вмешательство
Рис. 1.11. Алгоритм диагностики и лечения плевральной
инфекции у детей
Дифференциальный диагноз
Табл. 1.28. Дифференциальный диагноз плевритов
Призна Сухой |
Серозный |
Гнойный |
Пиопневмото |
96
к |
плеврит |
плеврит |
плеврит |
|
ракс |
|
|
|
|
|
напряженны |
|
|
|
|
|
й |
Боли в |
Резко |
Слабая, |
Слабая, |
|
Слабая, |
грудной |
выражен |
умеренная |
умеренная |
|
умеренная |
клетке |
а |
|
|
|
|
Лихорад |
Зависит |
37,5-38,5 0С |
39-40,5 0С |
|
39-40,5 0С |
ка |
от |
|
|
|
|
|
причины |
|
|
|
|
|
заболева |
|
|
|
|
|
ния |
|
|
|
|
Состоян |
Зависит |
Средней, |
Тяжелое |
|
Тяжелое или |
ие |
от |
тяжести или |
|
|
очень тяжелое |
больног |
основног |
тяжелое – |
|
|
|
о |
о |
зависит от |
|
|
|
|
заболева |
количества |
|
|
|
|
ния |
выпота, |
|
|
|
|
|
этиологии |
|
|
|
Одышка |
Легкая |
Степень ДН зависит от |
|
Респираторна |
|
|
|
количества плеврального |
|
я катастрофа |
|
|
|
выпота |
|
|
|
Смещен |
Нет |
В здоровую сторону, степень смещения зависит |
|||
ие |
|
от количества выпота воздуха (при |
|
||
средосте |
|
пиопневмотораксе) |
|
||
ния |
|
|
|
|
|
Перкусс |
Легкое |
От легкого |
От легкого |
|
От легкого |
ия |
укорочен |
укорочения до |
укорочения до |
|
укорочения до |
|
ие звука |
тупости |
тупости |
|
тупости. |
|
|
|
|
|
Тимпанит над |
|
|
|
|
|
воздухом |
Аускуль |
Шум |
Резкое |
Резкое |
|
Резкое |
тация |
трения |
ослабление |
ослабление |
|
ослабление |
|
плевры, |
или |
или |
|
или |
|
ослаблен |
отсутствие |
отсутствие |
|
отсутствие |
|
ие |
дыхания, |
дыхания, |
|
дыхания, |
|
дыхания |
иногда шум |
иногда шум |
|
иногда шум |
|
|
трения |
трения |
|
трения плевры |
|
|
плевры |
плевры |
|
|
Гемогра |
Изменен |
Умеренные |
Выраженные воспалительные |
||
мма |
ия |
изменения |
изменения в крови, |
||
|
зависят |
(лейкоцитоз, |
свойственные пиемическим |
||
|
от |
сдвиг |
очагам |
|
|
|
этиологи |
формулы |
|
|
|
|
и и |
влево, |
|
|
|
|
характер |
ускорение |
|
|
|
97
|
а |
СОЭ) |
|
|
|
сопутств |
|
|
|
|
ующей |
|
|
|
|
пневмон |
|
|
|
|
ии и |
|
|
|
|
ОРВИ |
|
|
|
Рентген |
Утолщен |
Затемнение |
Затемнение |
Затемнение |
ография |
ие |
реберно- |
реберно- |
реберно- |
|
плевры |
диафрагмальн |
диафрагмальн |
диафрагмальн |
|
|
ого синуса, |
ого синуса, |
ого синуса, |
|
|
выявление |
выявление |
выявление |
|
|
жидкости в |
жидкости в |
жидкости в |
|
|
латеропозици |
латеропозици |
латеропозици |
|
|
и, смещение |
и, смещение |
и, смещение |
|
|
средостения в |
средостения в |
средостения в |
|
|
здоровую |
здоровую |
здоровую |
|
|
сторону |
сторону |
сторону, |
|
|
|
|
уровень |
|
|
|
|
жидкости над |
|
|
|
|
гноем, |
|
|
|
|
коллабирован |
|
|
|
|
ие легкого |
Микрос |
Выпот |
Лимфоциты, |
Нейтрофилы |
Нейтрофилы |
копия |
отсутств |
полинуклеары |
|
|
выпота |
ует |
|
|
|
Цвет |
Нет |
Светло- |
Сливкообразный, мутный, |
|
|
|
желтый, |
иногда с хлопьями или |
|
|
|
прозрачный |
геморрагическим компонентом |
|
Цитоз |
Отсутств |
Менее 3000 в |
Более 5000 в 1 мкл, |
|
|
ует |
1 мкл, |
нейтрофилы |
|
|
|
лимфоциты, |
|
|
|
|
полинуклеары |
|
|
Белок |
- |
Ниже 30 г/л |
Выше 30 г/л |
|
Доза антибиотиков не должна быть чрезмерной во избежание пенетрации плевры. При плеврите на фоне внебольничной пневмонии назначают: Цефуроксим, Ко-амоксиклав, Пенициллин, Амоксициллин, Клиндамицин. При аллергических реакциях на пенициллин назначается клиндамицин.
Установлено, что анальгетики (анальгин 50% 0,1 мл на год жизни) и антипиретики (ибуклин 20-40 мг/кг/сут в несколько приемов) способствуют более быстрому купированию проявлений плеврита.
Иммунокорригирующая терапия. Показания для назначения: дети младшего возраста, тяжелое течение заболевания, выраженные
98
клинико-лабораторные проявления иммунологической вторичной недостаточности. Назначают: иммуноглобулины для внутривенного введения, переливание гипериммунной антистафилококковой или иной плазмы (10 мл/кг массы тела).
Интраплевральная фибринолитическая терапия сокращает срок госпитализации и рекомендована для использования при осложненных плевральных выпотах (густая жидкость или ее осумкование) или эмпиеме. Фибринолитики могут лизировать фибриновые перемычки при осумкованных эмпиемах и открывать лимфатические поры. С этой целью за рубежом применяется Урокиназа.
Физиотерапия при данной патологии положительного эффекта не дает.
С противовоспалительной целью показан Вобэмзим (1 таблетка на 6 кг массы тела/сут за 30 минут до еды 1 месяц), а при лихорадке жаропонижающие средства.
Особенности лечения метапневмонического плеврита. При признаках прогрессирования пневмонии следует заменить антибактериальную терапию. Показано назначение ибупрофена или индометацина, применение которых сокращает лихорадочный период. При отсутствии признаков деструкции возможно использование глюкокортикоидов.
Лечение больного проводится совместно с детским хирургом. Хирургическое лечение показано в том случае если эмпиема находиться в стадии организации, и если ее симптомы достоверны. Если у пациента имеется обширный выпот или ребенок находится в неудовлетворительном состоянии (респираторный дистресс-синдром и недостаточная оксигенация), рекомендуется немедленно перевести ребенка для дальнейшего лечения в хирургическое (реанимационное) отделение.
Консервативное лечение плевральной инфекции состоит из антибиотикотерапии изолированно или в комбинации с простым дренированием. Многие небольшие парапневмонические выпоты поддаются антибиотикотерапии без необходимости дальнейшего вмешательства. Выпот, сдавливающий легкое и нарушающий его функцию у температурящего ребенка требует проведения дренирования или рассмотрения возможности раннего хирургического вмешательства. Для контроля за постановкой дренажа или проведением торакоцентеза используется УЗИ. Дренаж перекрывают, если извлечено жидкости более 10 мл/кг. Окончательной ясности в вопросе о целесообразном объеме эвакуируемой жидкость нет. У взрослых считают, что дренаж должен быть перекрыт на 1 час, если
99

извлечено 10 мл/кг жидкости. У взрослых, также как и у старших детей и подростков, не следует эвакуировать более 1,5 литров жидкости одномоментно, или скорость дренирования не должна превышать 500 мл/час.
Исходы. Прогноз для детей, перенесших эмпиему, обычно благоприятный. Проведенные исследования показали, что, несмотря на различия в подходах к лечению, большинство детей полностью выздоравливают, и функция легких у них приходит в норму.
Вопросы к экзамену. Легочные осложнения пневмоний. Особенности развития, клинической картины, рентгенологических изменений при легочной деструкции. Диагноз. Дифференциальный диагноз. Особенности лечения легочных деструкций. Исходы.
ИНФЕКЦИОННЫЙ ТОКСИКОЗ (ИТ) – особый синдром, развивающийся в результате инфекционного процесса и характеризующийся фазовыми изменениями ЦНС, нарушениями периферического кровообращения, органными, электролитными и метаболическими сдвигами.
Нейротоксикоз – особая реакция организма на инфекционное заболевание. Ведущие проявления нейротоксикоза – неврологические расстройства и нарушения периферического кровообращения. Отсутствуют выраженные признаки обезвоживания.
Факторы риска развития ИТ: недоношенные дети, наличие в анамнезе судорог и других перинатальных поражений нервной системы, искусственное вскармливание, перенесенное за несколько недель до данного заболевания ОРИ, ранний возраст.
Этиология. Наиболее часто ИТ развивается при гриппе, аденовирусной инфекции, парагриппе. Реже – при пневмонии, сепсисе, менингите, энцефалите.
Патогенез
Воздействие вирусов, токсинов бактерий
Активация гипоталамо-гипофизарно-надпочечниковой системы
Гиперсимпатикотония100
К
О
М
П
Е
Н
С
А
Ц
И
Я
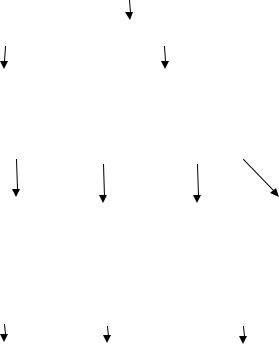
Спазм периферических сосудов, централизация кровообращения
Нарушения в |
Нарушение кровообращения в мозге и |
микроциркуляторном |
внутренних органах |
русле |
|
Парез сосудов, децентрализация кровообращения
Интерстициальн |
Отек |
Сердечно- |
ДВС- |
|
ые отеки |
||||
мозга |
сосудистая |
синдром |
||
|
||||
|
|
недостаточнос |
|
|
|
|
ть |
|
Циркуляторная гипоксемия, повреждение клеточных мембран
Отек- |
III стадия |
Нарушение функции |
набухание |
ДВС- |
жизненно важных органов |
мозга |
синдрома |
(почки, легкие, печень и др.), |
|
||
|
|
декомпенсированный ацидоз |
Рис. 1.12. Схема патогенеза инфекционного токсикоза
Классификация. Выделяют три степени тяжести токсикоза (табл. 1.29).
Табл.1.29. Степени тяжести токсикоза
С
У
Б
К
О
М
П
Е
Н
С
А
Ц
и
я
Д
Е
К
О
М
П
Е
Н
С
А
Ц
И
Я
Степень тяжести |
Нарушение |
Степень тяжести по- |
токсикоза |
периферического |
ражения нервной сис- |
|
кровообращения |
темы |
101
степень тяжести |
Компенсированное |
Прекома |
степень |
Субкомпенсированн |
Среднемозговая кома |
тяжести |
ое |
|
степень |
Декомпенсированно |
Кома стволовая, тер- |
тяжести |
е |
минальная |
Исследования. Общий анализ крови и мочи, электролиты крови, показатели КОС, коагулограмма, ЭКГ, ЭхоКГ, исследования, направленные на выявление патологии почек, печени, надпочечников, и др.
Анамнез, клиника. Развитию ИТ всегда предшествует какое либо инфекционное заболевание. Клиника ИТ складывается из нескольких синдромов (см. рис. 1.13).
Клиника заболевания, при котором развился токсикоз
Инфекционный токсикоз
|
|
|
|
|
|
|
|
|
|
|
|
Неврол |
|
|
|
|
|
|
Клиника |
|
|
|
|
Нарушен |
|
|
|
|
|
|
|||||
огическ |
|
|
Клиника |
|
синдром |
|
|
Клиник |
|||
ие |
|
ия |
|
поражени |
|
ов |
|
|
|||
|
|
|
|
|
а |
||||||
расстро |
|
микроцир |
|
я органов |
|
инфекци |
|
|
|||
|
|
|
|
|
наруше |
||||||
йства |
|
куляторн |
|
мишеней, |
|
онного |
|
|
|||
|
|
|
|
|
ния |
||||||
|
|
|
ого русла |
|
клиника |
|
токсикоз |
|
|
||
|
|
|
|
|
|
|
электро |
||||
|
|
|
|
|
полиорган |
|
а: |
|
|
||
|
|
|
|
|
|
|
|
литного |
|||
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
ной |
|
гипертер |
|
|
||
|
|
|
|
|
|
|
|
баланса |
|||
|
|
|
|
|
|
||||||
|
|
|
|
|
недостато |
|
мически |
|
|
||
|
|
|
|
|
|
|
|
, КОС |
|||
|
|
|
|
|
чности |
|
й, |
|
|
||
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
судорож |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ный |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис 1.13. Клинические проявления при инфекционном
токсикозе
В зависимости от ведущего синдрома выделяют различные
102
варианты ИТ: инфекционно-токсический шок, синдром Рейе, гемолитико-уремический синдром, синдром УотерхаузаФридериксена, гипертермический синдром.
Табл.1.30. Классификация нарушений периферического кровообращения (Папаян А.В. с соавт., 1979)
Показател |
Компенсиро |
Субкомпенсиро |
Декомпенсированн |
и |
ванная |
ванная |
ая |
|
( степень) |
( степень) |
( степень) |
Пульс |
Умеренное |
Учащение до |
Тахикардия (свыше |
|
учащение до |
180-220 в 1мин |
220 в 1 мин) |
|
150-180 в 1 |
|
сменяется |
|
мин |
|
брадикардией и |
|
|
|
брадиаритмией. |
Дыхание |
|
|
Определяется на |
Ум. |
Гипервентиляци |
крупных артериях. |
|
|
учащение до |
я (80 и чаще в 1 |
Тахипноэ сменяется |
Температу |
60-70 в мин |
мин) |
брадипноэ |
38-39,5оС |
Гипертермия |
|
|
ра |
|
40оС и выше |
Гипертермия. В |
Соотношение |
|
|
период терми- |
Не нарушено |
Уменьшение |
нальной комы ги- |
|
ректальной и |
|
разницы |
потермия |
кожной |
|
|
Уменьшение раз- |
температуры |
Нормальной |
Бледная, |
|
Кожа |
ницы до 0,5оС |
||
|
окраски или |
мраморность |
|
|
гиперемиров |
кожи на |
Мраморность кожи |
|
ана |
конечностях |
на конечностях и |
|
|
|
туловище, |
Симптом |
Отрицательн |
|
геморрагическая |
«белого |
ый или слабо |
Положительный |
сыпь, гипостазы |
пятна» |
положительн |
|
Резко |
|
ый |
|
положительный или |
Диурез |
Олигурия со |
|
двухфазный |
|
снижением |
Снижение до 2-3 |
|
|
почасового |
мл/ч |
Анурия |
|
диуреза до 5- |
|
|
Артериаль |
10 мл/ч |
|
|
Повышено за |
|
|
|
ное |
|
|
|
счет |
|
|
|
|
|
|
103

давление
Метаболи
ческий
ацидоз
Гематокри
т
ЭКГ и ФКГ
ДВСсиндром
Эффект от оксигенотер апии
систолическо |
Гипертензия с |
|
|
го |
повышением |
Гипертензия сме- |
|
|
диастолического |
няется гипотензией |
|
|
давления |
|
|
ВЕ = 7 |
ВЕ = -10 ммоль/ |
|
|
ммоль/л |
л и более. |
рН = 7,20-7,00 |
|
|
Снижение рН до |
|
|
|
7,25-7,20 |
|
|
Повышен на |
Повышен более |
|
|
0,05-0,07 л/л |
чем на 0,07 л/л |
Информативность |
|
|
|
снижается в связи с |
|
|
|
присоединяющейся |
|
Удлинение |
Удлинение Q- |
анемией |
|
Брадиаритмия. |
|||
Q-T |
Т; укорочение Т- |
||
Признаки прекра- |
|||
|
Р, зубец Т |
||
|
щения сердечной |
||
|
сливается с Р |
||
|
деятельности. |
||
|
|
||
|
|
Смещение S-Т ниже |
|
|
|
изолинии, |
|
|
|
отрицательный Т в |
|
Гиперкоагуля |
Гиперкоагуляци |
левых грудных |
|
отведениях |
|||
ция, фаза |
я, фаза |
||
Гипокоагуляция, |
|||
тромбогемор |
тромбогеморраг |
||
фаза тромбоге- |
|||
рагического |
ического |
||
моррагического |
|||
синдрома |
синдрома |
||
синдрома |
|||
Благоприятн |
Отсутствует |
||
|
|||
ый |
|
Отсутствует |
|
|
|
||
|
|
|
Табл. 1.31. Классификация неврологических расстройств при токсикозах (по Папаяну. АВ. и Цыбулькину Э.К., 1979)
Неврологические |
Сознание |
Мышечный тонус, |
расстройства |
|
двигательная актив- |
|
|
ность |
Прекома: |
|
|
ирритативная |
Сохранено, воз- |
Не изменен, беспо- |
фаза |
буждение |
койство, гиперкинезы |
сопорозная фаза |
Сохранено, за- |
Закономерных изме- |
104
|
торможено |
нений нет, двигательная |
|
|
заторможенность |
Среднемозговая |
Отсутствует |
Повышен, двигатель- |
(мезэнцефалодиэн |
|
ный автоматизм |
цефальная) кома |
|
|
Стволовая, |
|
|
(бульбарная) кома |
Отсутствует |
Снижен, двигательная |
Терминальная |
|
активность отсутствует |
кома |
Отсутствует |
Снижен, двигательная |
|
|
активность отсутствует |
Судороги |
Сухожильные |
Вегетативная нервная |
|
рефлексы |
система |
Отсутствуют |
Повышены |
Признаки повышенной |
|
|
активности |
|
|
симпатической части |
|
|
вегетативной нервной |
|
|
системы с рас- |
Отсутствуют |
Повышены |
стройствами |
Типичны |
Гиперрефлексия |
периферического |
Редки, чаще |
Гипорефлексия |
кровотока - степени |
|
||
связаны с |
|
Резкое повышение |
клиническими |
|
тонуса симпатической |
признаками |
|
части вегетативной |
гипоксии |
|
нервной системы с |
|
|
расстройствами |
|
|
периферического |
|
Арефлексия |
кровотока - степени |
Отсутствуют |
|
Признаки угнетения |
|
|
обеих частей |
|
|
вегетативной нервной |
|
|
системы, сосудистый |
|
|
коллапс |
|
|
Признаки угнетения |
|
|
кровообращения и |
|
|
дыхания |
105
Табл. 1.32. |
Модифицированная шкала Глазго для детей |
|||
младшего возраста |
|
|
||
|
|
|
|
|
Признак |
|
Характер ответа |
Оценка в |
|
|
|
|
баллах |
|
Открывание |
|
Спонтанное |
4 |
|
глаз |
|
На речь |
3 |
|
|
|
На боль |
2 |
|
|
|
Нет ответа |
1 |
|
Вербальный |
|
Гуление |
5 |
|
ответ |
|
Раздраженный крик |
4 |
|
|
|
Крик на боль |
3 |
|
|
|
Стоны на боль |
2 |
|
|
|
Нет ответа |
1 |
|
Двигательная |
|
Нормальные спонтанные движения |
6 |
|
реакция |
|
Отдергивание на прикосновение |
5 |
|
|
|
Отдергивание на боль |
4 |
|
|
|
Ненормальное сгибание |
3 |
|
|
|
Ненормальное разгибание |
2 |
|
|
|
Нет ответа |
1 |
|
Диагноз ИТ основывается выявлении основных проявлений этого синдрома: неврологических нарушений и расстройств микроциркуляции.
Лабораторные исследования при ИТ необходимы для выявления органных поражений и определения их функционального состояния.
Дифференциальный диагноз ИТ проводят с нейроинфециями, энцефалитическими реакциями, сепсисом, течением инфекционных заболеваний.
Таб. 1.33. Дифференциальный диагноз инфекционного токсикоза
(Баранов А.А., соавт, 1997) |
|
|
|
|
|
|
|
Клиническ |
Инфекционны |
Энцефалитиче |
Энцефалит |
ий признак |
й токсикоз |
ская реакция |
|
Сознание |
От сопора до |
Вне судорог – |
От ясного до |
|
комы (при |
ясное или |
комы |
|
разной степени |
сомнолентность |
|
|
токсикоза) |
|
|
Температура |
Фебрильная |
От |
От |
106
|
|
субфебрильной |
нормальной до |
|
|
до фебрильной |
фебрильной |
Судороги |
Характерны для |
Генерализованн |
Чаще |
|
Ι-ΙΙ степени |
ые, чаще |
очаговые |
|
токсикоза |
клонико- |
|
|
|
тонические |
|
Делирий |
Не характерен |
Кратковременн |
Отсутствует |
|
|
ый |
|
Аритмия |
При токсикозе |
Отсутствуют |
Выражены |
дыхания |
ΙΙΙ степени |
|
при |
|
|
|
поражении |
|
|
|
ствола |
Нарушение |
При токсикозе |
Отсутствуют |
Четкие |
гемодинами |
ΙΙΙ степени |
|
|
ки |
|
|
|
Внутричере |
При токсикозе |
Нормальное |
Нормальное |
пное |
ΙΙ-ΙΙΙ степени |
или несколько |
или несколько |
давление |
|
повышено |
повышено |
Патологичес |
Двусторонние, |
Двусторонние, |
Чаще |
кие |
несколько дней |
кратковременн |
односторонни |
рефлексы |
|
ые |
е, стойкие |
Очаговая |
Отсутствует |
Отсутствует |
Четко |
симптомати |
|
|
выражена |
ки |
|
|
|
Содержание |
Чаще повышено |
Чаще повышено |
Нормальное |
белка в |
(при токсикозе |
|
или |
СМЖ |
ΙΙ-ΙΙΙ степени) |
|
повышенное |
Цитоз СМЖ |
Отсутствует |
Отсутствует |
При |
|
|
|
менингоэнцеф |
|
|
|
алите |
Течение |
Несколько дней |
Несколько дней |
Длительное |
Остаточные |
При |
Отсутствуют |
Часто |
явления |
перенесенной |
|
очаговый |
|
тяжелой |
|
неврологическ |
|
гипоксии |
|
ий дефект |
Сочетание |
Обязательный |
Только |
Преимуществе |
неврологиче |
признак |
неврологически |
нно |
ских |
|
е нарушения |
неврологическ |
нарушений с |
|
|
ое нарушения |
нарушениям |
|
|
|
107

и сознания
Лечение, задачи лечения: лечение основного заболевания, нормализация нарушений периферического кровообращения, устранение гиперсимпатикотонии, устранение гипоксии, купирование неврологических нарушений, лечение синдромов ИТ, лечение полиорганной недостаточности.
Схема лечения: Обязательное лечение: ликвидация гиперсимпатикотонии, нормализация микроциркуляции и гемодинамики, купирование проявлений полиорганной недостаточности, коррекция КОС и электролитных нарушений, терапия заболевания, вызвавшего развитие ИТ.
Вспомогательное лечение: диета, элиминация токсинов, профилактика ДВС-синдрома, поддержание энергетического обеспечения метаболизма, лечение синдромов ИТ.
Диета при ИТ проводится по принципам, изложенным в разделе «Пневмония».
Показания для госпитализации: все дети с ИТ должны быть госпитализированы.
ИТ Ι степени
Интенсивный этап лечения решает следующие задачи: проведение нейровегетативной блокады, поддержание энергетического обеспечения метаболизма, нормализация микроциркуляции и гемодинамики, элиминация токсинов.
1.Нейровегетативная блокада: пипольфен 2,5% раствор по 0,15 мл/ кг массы тела внутримышечно или внутривенно каждые 6-8 часов.
2.Коррекция гемоциркуляторных нарушений.
а) воздействие на сосудистый тонус: папаверин 2% раствор по 1-2 мг/год жизни внутримышечно или внутривенно. В последующем вводят эуфиллин 2,4% раствор по 6 мг/кг массы тела внутривенно каждые 6 часов на растворе глюкозе.
б) воздействие на сосудистую проницаемость и стабилизация клеточных мембран: аскорбиновая кислота 5% раствор по 1 мл внутривенно однократно.
3.Улучшение реологических свойств крови: трентал по 10 мг/кг массы тела внутривенно.
4.Коррекция водно-электролитных нарушений. Суточное количество жидкости при ИТ Ι степени назначается в объеме СЖП (суточной жидкости потребления). Основной путь введения жидкости
–оральный. В качестве растворов для орального введения используют: Оралит, регидрон, цитроглюкосалан.
108
5.Коррекция дыхательной недостаточности.
6.Нормализация метаболизма в нейронах головного мозга: пирацетам 20% раствор по 50-100 мг/кг массы тела внутривенно в растворе глюкозы 3-4 раза в сутки.
7.Элиминация эндо- и экзотоксинов: смекта, полифепан.
8.Лечение синдромов, характерных для ИТ Ι степени:
а) гипертермический синдром: парацетамол по 10-15 мг/кг на прием; физическое охлаждение. При отсутствии эффекта от антипиретиков применяют литические смеси, включающие димедрол, пипольфен, папаверин, анальгин.
б) судорожный синдром: 0,5% раствор седуксена в разовой дозе 0,3-0,5 мг/кг (но не более 10 мг на одно введение); 20% раствор оксибутирата натрия по 50-100 мг/кг; 25% раствор магния сульфата по 0,2 мл/кг внутримышечно. При отсутствии эффекта назначают гексенал 5% раствор по 3-5 мг/кг внутримышечно.
9. Лечение заболевания, при котором развился синдром ИТ.
Инфекционный токсикоз ΙΙ степени
Интенсивный этап лечения решает следующие задача: проведение нейровегетативной блокады, поддержание энергетического обеспечения метаболизма, нормализация микроциркуляции и гемодинамики, элиминация токсинов.
1.Нейровегетативная блокада – дроперидол 0,25% раствор по 0,05- 0,1 мл/кг массы тела внутривенно, только после ликвидации гиповолемии. Препарат вводят каждые 8-10 часов.
2.Коррекция гемоциркуляторных нарушений: пентамин 5% раствор по 0,05-0,1 мг/год внутривенно, однократно (противопоказан при гиповолемии). Затем вводят 2,4% раствор эуфиллина по 4-6 мг/кг массы тела внутривенно на растворе глюкозы каждые 6 часов.
3.Воздействие на сосудистую проницаемость и стабилизация клеточных мембран: преднизолон по 1-10 мг/кг/сутки внутривенно каждые 4 часа.
4.Улучшение реологических и коагуляционных свойств крови: никотиновая кислота по 0,5-1,0 мл внутривенно, однократно; кавинтон по 1 мг/кг массы тела внутривенно капельно; гепарин (при выявлении признаков гиперкоагуляции) по 50-200 ЕД/кг массы тела в сутки внутривенно, равномерно; плазма свежезамороженная по 5-8 мл/кг массы тела внутривенно, капельно, однократно. Для профилактики ДВС-синдрома также применяют курантил 0,5% раствор по 2-3 мг/кг/сутки внутривенно.
5.Коррекция вводно-электролитных и метаболических расстройств. Суточный объем жидкости уменьшается на 25% от СЖП.
109
Примерно половина рассчитанного объема водится внутрь, остальная часть жидкости вводится внутривенно. Выбор кровезамещающих растворов определяется клиническими проявлениями токсикоза (отек мозга, сердечная недостаточность, и т.д.). В состав инфузионных сред следует включить растворы калия хлорида (4-7,5-10%). Количество вводимого калия рассчитывается по номограмме Абердина. Рассчитанное количество калия вводится только капельно, равномерно в течение суток. Препараты кальция (хлорид кальция, глюконат кальция) назначают из расчета 0,25-0,15 мл/кг/сутки.
6.Коррекция дыхательной недостаточности: оксигенотерапия.
7.Нормализация метаболизма в нейронах головного мозга: пирацетам 20% раствор по 50-100 мг/кг массы тела внутривенно в растворе глюкозы 3-4 раза в сутки.
8.Элиминация экзо- и эндотоксинов: а) лазикс по 1-3 мг/кг в сутки внутривенно; б) альбумин 10% по 10 мл/кг массы тела внутривенно капельно.
9.Для уменьшения активности лизосомальных ферментов показаны протеолитические ферменты: трасилол и контрикал (внутривенно капельно в дозе 500 ЕД/кг на 50-100 мл 5% раствора глюкозы).
10.Лечение синдромов, развивающихся при токсикозе ΙΙ степени: гипертермический синдром, судорожный синдром, сердечная недостаточность. При сердечной недостаточности показаны сердечные гликозиды внутривенно (0,05% раствор строфантина или 0,06%
раствор коргликона по 0,1-0,2 мл 1-2 раза в сутки).
10. Лечение заболевания, при котором развился синдром инфекционного токсикоза.
Инфекционный токсикоз ΙΙΙ степени
Реанимационный этап решает следующие задачи: стабилизация центральной гемодинамики, восполнение ОЦК, ранняя искусственная ИВЛ, коррекция жизнеугрожающего синдрома.
1.Коррекция гемоциркуляторных нарушений, нормализация системной гемодинамики: преднизолон по 5-10 мг/кг массы тела внутривенно одномоментно.
2.Далее необходимо внутривенно ввести свежезамороженную плазму или альбумин по 10-20 мл/кг массы тела капельно или кристаллоиды (физраствор) в дозе 30 мл/кг/час (до стабилизации показателей гемодинамики).
3.Допамин. В дозе 2-5 мкг/кг/мин препарат нормализует нарушения микроциркуляции и обладает диуретическим эффектом. В дозе 6-9 мкг/кг/мин допамин оказывает инотропное действие
110

(кардиостимулирующий эффект). В дозе свыше 10 мкг/кг/мин допамин повышает уровень артериального давления. Допамин разводят 5% раствором глюкозы или физиологическим раствором до общего объема 100 мл. В этом случае параметр введения 1 мл/час соответствует скорости введения препарата 1 мкг/кг/мин.
Интенсивный этап лечения решает следующие задача: проведение нейровегетативной блокады, поддержание энергетического обеспечения метаболизма, нормализация микроциркуляции и гемодинамики, элиминация токсинов.
1.Нейровегетативная блокада (неглубокая): дроперидол 0,25% раствор по 0,05 мл/кг массы тела внутривенно, только после ликвидации гиповолемии. Препарат вводят каждые 8-10 часов.
2.Воздействие на сосудистый тонус: эуфиллин 2,4% раствор по 4- 6 мг/кг массы тела внутривенно каждые 6 часов.
3.Улучшение реологических и коагуляционных свойств крови: кавинтон по 1 мг/кг массы тела внутривенно капельно.
4.Гепарин (при гиперкоагуляции) по 50-100 ЕД/кг тела в сутки внутривенно, равномерно.
5.Коррекция водно-электролитных нарушений. Суточный объем жидкости уменьшается на 50% от СЖП. Весь рассчитанный объем жидкости вводится внутривенно. В состав инфузионных сред следует включить растворы калия хлорида (4-7,5-10% растворы). Количество вводимого калия рассчитывается по номограмме Абердина. Рассчитанное количество калия вводится только капельно, равномерно
втечение суток. Препараты кальция (хлорид кальция, глюконат
кальция) |
назначают |
из расчета |
0,25-0,15 мл/кг/сутки. Выбор |
|
кровезамещающих |
растворов |
определяется |
клиническими |
|
проявлениями токсикоза (отек мозга, сердечная недостаточность, и т.д.).
6.Лечение синдромов, развивающихся при токсикозе ΙΙΙ степени: инфекционно-токсический шок, острая сердечная недостаточность.
7.Нормализация метаболизма в нейронах головного мозга: пирацетам 20% раствор по 50-100 мг/кг массы тела внутривенно в растворе глюкозы 3-4 раза в сутки.
8.Элиминация экзо- и эндотоксинов: а) лазикс по 1-3 мг/кг в сутки внутривенно; б) альбумин 10% по 10 мл/кг массы тела внутривенно капельно, в) плазмаферез по схеме.
9.Лечение заболевания, при котором развился синдром инфекционного токсикоза.
Вопросы к экзамену. Первичный инфекционный токсикоз. Причины.
Патогенез. Клинические синдромы. Диагностика. Дифференциальный
111
диагноз. Лечение. Показания и особенности инфузионной терапии. Коррекция сердечно-сосудистых расстройств и дыхательной

ХРОНИЧНКИЕ НЕСПЕЦИФИЧЕСКИЕ БРОНХОЛЕГОЧНЫЕ ЗАБОЛЕВАНИЯ (ХНБЛЗ) представляют собой хронический воспалительный процесс, имеющий в своей основе необратимые морфологические изменения в виде деформации бронхов и пневмосклероза в одном или нескольких сегментах, бронхоэктазов и сопровождающийся рецидивами воспаления в бронхах или легочной ткани.
Этиология. К формированию ХНБЛЗ проводят: ателектазы различного генеза, включая врожденные; аспирация инородных тел, хроническая аспирация пищи. Неблагоприятному исходу процесса способствуют ранний возраст, сопутствующие заболевания, поздно начатое и неправильное лечение. Из эндогенных факторов следует назвать врожденные микродефекты бронхиальных структур, иммунодефицит, цилиарную дисфункцию.
Патогенез ХНБЛЗ разработан недостаточно. Центральное место в патогенезе ХНБЛЗ занимает инфекция. В результате развития и персистирования воспалительного процесса развивается повреждение цилиарного эпителия бронхов, гиперплазия бокаловидных клеток, разрушение реснитчатого эпителия.
Следствием длительных воспалительных изменений является формирование необратимых расширений бронхов с выраженными структурными изменениями их стенок и функциональной неполноценностью.
Страдает функция бронхов – нарушение мукоцилиарного клиренса, часто присоединяется бронхиальная обструкция.
Неблагоприят |
|
Нарушения |
|
Наследст |
|
Нарушен |
|
Аномали |
|
ная экология |
|
местной |
|
венная |
|
ие |
|
и |
|
|
|
|
защиты |
|
предрасп |
|
дренажно |
|
бронхоле |
|
|
|
|
|
оложенно |
|
й |
|
гочной |
|
|
|
|
||||||
|
|
|
|
||||||
Нарушения |
|
|
Аспирацион |
|
сть |
|
функции |
|
системы |
|
|
|
|
|
|
||||
|
|
ный |
|
|
|
бронхов |
|
|
|
иммунитета |
|
|
|
|
|
|
|
||
|
|
синдром |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
112
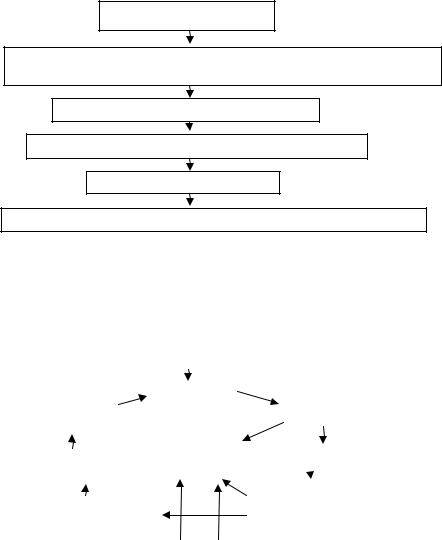
Инфекция: бактерии, вирусы
Повреждение цилиарного эпителия бронхов, гиперплазия бокаловидных клеток, разрушение реснитчатого эпителия
Повышение выработки медиаторов воспаления
Усиление и углубление воспалительного процесса в бронхах
Развитие гнойного эндобронхита
Ухудшение дренажной функции бронхов, развитие бронхиальной обструкции
Рис. 1.14. Схема патогенеза ХНБЛЗ
Между этиологическими факторами ХНБЛЗ, воспалением и бронхиальной обструкцией существует взаимосвязь («порочный круг», рис. 1.15).
|
|
|
|
|
|
Бактериальная инфекция |
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Воспаление |
|
|
|
|
|
|
|
|
|
||
|
Колонизация |
|
|
|
|
|
|
|
|
|
|
|
|
Гиперсекреция |
|||||
|
бактериями |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
Бронхиальн |
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
ая |
|
|
|
|
|
|
|
|
|
|
|
Размножение |
|
|
|
обструкция |
|
|
|
|
Застой слизи |
|
||||||||
|
|
бактерий |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Нарушение дренажной |
||||
|
Нарушение защитных |
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
функции бронхов |
|||||||||||
|
|
механизмов |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
||||||||||||
|
|
Рефлекторные механизмы |
|
|
Бронхоспазм (аллергия) |
|
|||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 1.15. «Порочный круг» при ХНБЛЗ (Середа Е.В., 2002)
113
Классификация
Хроническая патология легких у детей включает:
1.Инфекционно-воспалительные болезни легких;
2.Врожденные пороки развития бронхолегочной системы;
3.Наследственные болезни легких;
4.Поражения легких при других наследственных заболеваниях;
5.Аллергические болезни легких.
Инфекционно-воспалительные болезни легких представлены: хроническим бронхитом, бронхоэктатической болезнью.
Хронический бронхит (ХБ) – хроническое распространенное воспалительное поражение бронхов.
ХБ рассматривается в настоящее как самостоятельная нозологическая единица. Первичный ХБ – хроническое распространенное воспалительное поражение бронхов, протекающее с повторными обострениями. В МКБ-10 выделяют: простой, слизистогнойный, неуточненный ХБ. ХБ может быть и вторичным (синдром при основной патологии).
Бронхоэктатическая болезнь (БЭБ) – приобретенное хроническое воспалительное заболевание бронхолегочной системы, характеризующееся гнойно-воспалительным процессом в расширенных деформированных бронхах с инфильтративными и склеротическими изменениями в перибронхиальном пространстве.
БЭБ – это самостоятельная нозологическая форма. Под термином «бронхоэктазы» понимают необратимые расширения бронхов, которые могут локализоваться или охватывать целые отделы бронхиального дерева. Любая форма бронхоэктазов связана с бактериальной инфекцией. Основную роль в появлении бронхоэктазов играет повреждение бронхиальной стенки инфекцией. БЭБ, как отдельную нозологическую форму, следует отличать от бронхоэктазов, развивающихся при других заболеваниях. К ним относят: врожденные аномалии бронхолегочной системы, синдром Виль- ямса-Кембелла, трахеобронхомегалию, муковисцидоз, первичные иммунодефициты, первичную цилиарную дискинезию, синдром Картагенера, дефицит альфа-1-антитрипсина, синдром Элерса-Данлоса, синдром Марфана.
Пороки развития бронхолегочной системы представлены
пороками развития легких: агенезия легких, аплазия легких, секвестрация легких, кисты легких, гипоплазия легких.
Распространенные пороки развития стенки трахеи и бронхов
включают: трахеобронхомегалию, трахеобронхомаляцию, синдром Вильямса-Кембелла, бронхиолоэктатическую эмфизему.
114

Ограниченные пороки развития стенки трахеи и бронхов
представлены: врожденными стенозами, врожденной лобарной эмфиземой, дивертикулами трахеи и бронхов, добавочными бронхами; пороками отдельных бронхов; трахеобронхопищеводными свищами.
Исследования: общий анализ крови и мочи, посев мокроты на флору и цитологическое исследование мокроты, биохимический анализ крови (общепринятые исследования), исследование газов крови, спирограмма (дети старше 5 лет); проба с бронхолитиком;
рентгенография органов грудной клетки, бронхоскопия (с анализом бронхиального содержимого), исследование кала на яйца глист. По показаниям: определение иммуноглобулинов в крови, рентгенография придаточных пазух носа, ЭХО-КГ, проба Манту, потовая проба, пнев-
мосцинтиграфия, |
бронхография, |
биопсия слизистой |
бронха с |
|
исследованием |
реснитчатого |
эпителия, |
КТ, |
ЯМР, |
ангиопульмонография, анализ на ά1-антитрипсин, анализ пота на хлориды.
Анамнез, клиника. В анамнезе у детей с ХНБЛЗ выявляют неоднократные пневмонии одной локализации, перенесенную тяжелую пневмонию типа стафилококковой, затяжное течение сегментарной пневмонии, особенно в раннем возрасте; указания на врожденные пороки развития бронхолегочной системы, инородное тело бронхов, ателектазы у недоношенных детей, иммунодефицитное состояние, бронхолегочную дисплазию после ИВЛ, мукоциллиарную недостаточность, перенесенные в тяжелой форме коклюш и корь. Возможно выявление лихорадки, отставания в росте, недостаточной прибавку в массе тела, ограничение физической активности.
Характерны жалобы на упорный кашель чаще по утрам, ночью, с отхождением мокроты (в том числе и в отсутствии ОРИ). Количество мокроты может варьировать от небольшого (20-50 мл в сутки) до 100-150 мл, при наличии бронхоэктазов мокрота может быть слизисто-гнойная
или гнойная.
Симптомокомплекс хронической интоксикации, гипоксии — быстрая утомляемость, снижение работоспособности, нарушение концентрации внимания, ослабление памяти, бледность, тени под глазами, могут быть признаки дистрофии, наличие «барабанных палочек», «часовых стекол», асимметричная деформация грудной клетки.
Бронхолегочный синдром: выявляется укорочение звука при перкуссии локального характера или мозаичность картины. При аускультации на фоне жесткого дыхания наличие стойких локальных разнокалиберных влажных
исухих разнотембровых хрипов.
1.ХБ характеризуется наличием длительного кашля с мокротой,
115
постоянством выслушивания влажных и сухих хрипов над легкими.
2. БЭБ характеризуется кашлем с большим количеством гнойной мокроты. Отмечается отставание детей в физическом развитии. Часто выявляют различные варианты деформации грудной клетки. Типичны разной степени выраженности дыхательная недостаточность, барабанные палочки, часовые стекла. Характерны жесткое дыхание, разнокалиберные влажные хрипы, трескучие хрипы типа «пулеметного треска», дистанционные хрипы.
Диагноз
1. Диагноз ХБ устанавливается на основании клиники и подтверждается при помощи, бронхоскопии, спирографии, бронхографии, компьютерной томографии. При этом следует исключить все другие причины формирования хронической бронхолегочной патологии.
Первичный ХБ диагностируется при наличии кашля с мокротой, постоянных хрипов в течение 3 месяцев и более. На протяжении года должно быть не менее 3 обострений. Общая продолжительность заболевания 2 года и более. Необходимо исключить заболевания, протекающие с вторичным бронхитом, который является компонентом хронических заболеваний легких и бронхов (муковисцидоз, первичная цилиарная дискинезия, пороки развития бронхолегочной системы и др.).
2. Диагноз БЭБ устанавливается с учетом оценки клиники. Помимо собственно документации наличия бронхоэктазов (бронхоскопия, бронхография, КТ) при рентгенологическом исследовании выявляют деформацию легочного рисунка, перибронхиальные уплотнения, ячеистый легочной рисунок, кольцевидные тени, смещение органов средостения. Необходимо провести дифференциальный диагноз между собственно БЭБ и бронхоэктазами, как проявлением основной патологии.
Лабораторные исследования Общий анализ крови - при обострении ХНБЛЗ регистрируют лейкоцитоз
нейтрофильного характера, увеличение СОЭ.
При рентгенологическом исследовании при ХБ выявляют: усиление и деформацию легочного рисунка без локального пневмосклероза.
Бронхоскопия при ХБ - картина простого, слизисто-гнойного эндобронхита. При ХБ имеется деформация бронхов различной степени выраженности и распространенности. При первичном ХБ выявляют изменения в слизистом и подслизистом слое бронхов с гиперплазией желез.
Бронхоскопия при БЭБ выявляет различные варианты
116
бронхоэктазов, деформации бронхов и воспалительных изменений. Бронхография при ХБ обнаруживает деформацию стенок бронхов,
их втяжение и выбухание, искривление и оголенность бронхиальных стволов. При этом локальный пневмосклероз не выявляется. Существенным является положение, согласно которому трансформация ХБ в бронхоэктазы не происходит.
Бронхография при БЭБ - деформация бронхиального дерева, расширение дистальных участков бронхов, наличие цилиндрических и мешотчатых бронхоэктазов.
Спирография - нарушение функции внешнего дыхания рестриктивного, обструктивного или смешанного характера.
Анализ мокроты - наличие нейтрофилов, макрофагов, бактерий, (чаще грамотрицательная флора, устойчивая к антибиотикам).
Бактериологическое исследование мокроты - чаще всего выделяют гемофильную палочку, β-гемолитический стрептококк, пневмококк, разные виды стафилококков нередко идентифицируют микоплазмы как самостоятельно, так и в ассоциации с другими микроорганизмами.
Дифференциальный |
диагноз необходимо |
проводить с: |
||
туберкулезом; |
наследственной |
бронхолегочной |
патологией; |
|
врожденными аномалиями бронхолегочной системы; поражениями легких при системных заболеваниях; рецидивирующими бронхитами.
Таб. 1.34 Дифференциальный диагноз хронического бронхита
Признак |
Хронический бронхит |
Рецидивирующий |
|
|
бронхит |
Ведущий |
Табачный дым |
Эпизод ОРВИ |
этиологический |
|
|
признак |
|
|
Кашель с мокротой |
Наличие на протяжении |
В течение 3-4 |
|
3- мес. и более |
недель |
Хрипы в легких |
Тоже |
2- 4 недели |
Общая |
2 года и более |
Не менее 1,5-2 лет |
продолжительность |
|
|
заболевания |
|
|
Бронхоскопия |
картина простого, слизи- |
Проявления |
|
сто-гнойного, |
эндобронхита |
|
эндобронхита, |
|
|
деформация бронхов |
|
|
различной степени |
|
117
|
выраженности и |
|
|
распространенности |
|
Микроскопия |
Изменения в слизистом и |
Изменения |
слизистой |
подслизистом слое |
неоднозначны |
|
бронхов с гиперплазией |
|
|
желез |
|
Бактериологическо |
Гемофильная палочка, β- |
Пневмококк, |
е исследование |
гемолитический стреп- |
гемофильная |
мокроты |
тококк и др. |
палочка и др. в 45% |
Течение |
Рецидивы продолжаются |
Рецидивы |
|
до 7-9-12 лет |
прекращаются через |
|
|
2-3 года |
Лечение, задачи лечения: купирование (снижение интенсивности) воспалительных проявлений, удлинение периода ремиссии, повышение качества жизни пациента, предупреждение прогрессирования заболевания и формирования осложнений.
Схема лечения. Обязательными при ХНБЛЗ являются: антибактериальная терапия, муколитическая терапия, позиционный дренаж, вибрационный массаж грудной клетки, противовоспалительное лечение, ЛФК.
Вспомогательное лечение: режим, диета, лечение бронхообструктивного синдрома, физиотерапия, лечебная бронхоскопия, мукорегуляторы, фитотерапия, эндобронхиальное введение антибиотиков, хирургическое лечение.
Показания для госпитализации: тяжелые обострения ХНБЛЗ, осложненное течение заболевания, наличие тяжелой фоновой патологии, необходимость углубленного обследования, госпитализация по социальным показаниям.
При обострении БЭБ, ХБ назначается постельный или полупостельный режим, диета с повышенным количеством белка (мясо, творог) и жиров (сливочное масло, рыбий жир).
Антибактериальная терапия при ХП и БЭБ применяется во всех случаях обострений заболевания.
Показания для антибактериальной терапии при лечении ХБ:
обострение ХБ или его высокая активность вне обострения;
развитие пневмонии или обострение легочного очага инфекции;
присоединение микоплазменной или хламидийной инфекции;
при симптомах, подозрительных на наличие бактериальной инфекции;
118
при возникновении внелегочного очага бактериального процесса (синусит, отит и др.).
Табл. 1.35. Муколитические препараты при лечении ХНБЛЗ
Препарат |
Дозировка |
|
N-ацетилцистеин |
Внутрь после еды: детям до 2лет 100 мг 2 раза в |
|
день, 2-6 лет – 100 мг 3 раза в день, старше 6 лет – |
||
АЦЦ, Мукобене, |
200 мг 2-3 раза в день. В ингаляциях – 150-300 мг |
|
Мукомист и др. |
на процедуру. |
|
|
||
Месна, Мистаброн |
В ингаляциях – дозировки индивидуальные |
|
Карбоцистеин |
Сироп 2%. Детям 2-5 лет – по 100 мг (по 5 мл – 1 ч. |
|
ложка) 2 раза в день, старше 5 лет по 5 мл 3 раза в |
||
Флюдитек |
||
день |
||
|
||
Карбоцистеина |
Сироп 450 мг/5мл: внутрь 2-3 раза в сутки детям 1- |
|
лизиновая соль |
5 лет - по 2,5 мл (225 мг). 5-12 лет – о 5п мл (450 |
|
Флуифорт |
мг), старше 12 лет – по 15 мл. |
|
|
Таблетки 30 мг, раствор для приема внутрь и для |
|
|
ингаляций 7,5 мг/мл, сироп 15 мг/5 мл, 30 мг/5 мл. |
|
Амброксол |
Внутрь детям до 5 лет – 7,5 мг, 5-12 лет – 15 мг, |
|
Лазолван |
старше 12 лет – 30 мг 2 – 3 раза в день. Принимают |
|
Медовен |
после еды, запивая небольшим количеством |
|
Фервекс от кашля |
жидкости. |
|
|
Ингаляции: младше 5 лет – по 2 мл, старше 5 лет – |
|
|
2-3 мл 1-2 раза в день. |
|
Пульмозим |
В ингаляциях по 2,5 мг 1-3 раза в день через |
|
небулайзер. Эндобронхиально по 1-2 ампулы на |
||
Дорназа альфа |
||
процедуру. |
||
|
Антибактериальная терапия строится с учетом результатов высева возбудителя из мокроты. При отрицательных результатах посевов лечение проводится с учетом наиболее вероятного возбудителя заболевания. Антибиотикотерапию можно начинать с защищенных пенициллинов, цефалоспоринов, аминогликозидов. При нетяжелых обострениях возможно оральное применение препаратов (см. также «Лечение пневмонии»). При недостаточной эффективности лечения показаны лечебные бронхоскопии, эндотрахеальное введение антибиотиков.
Важное место в лечении обострений ХБ и БЭБ занимает постуральный дренаж, который проводят 3-4 раза в день по 10-15 минут до еды.
Муколитическая терапия при ХНБЛЗ направлена на разжижение и
119
удаление мокроты. Для этих целей рекомендуют применение муколитиков (табл. 1.35).
Лечение синдрома бронхиальной обструкции при ХНБЛЗ представляет сложную проблему. При проведении этого лечения предпочтение следует отдавать пролонгированным препаратам, к которым относят β2-агонисты длительного действия (Форадил, и др.).
Физиотерапия при ХНБЛЗ включает УВЧ, микроволновую терапию, лекарственный электрофорез. При катаральных проявлениях в легких, обструкции, гиповентиляции применяют электрофорез с платифиллином. При сильном кашле - электрофорез с 0,1% раствором дионина. В периоде стихания воспалительных изменений назначают индуктотермию или ультразвуковую терапию.
Санаторное лечение закрепляет результаты терапии обострения, улучшает предоперационную подготовку и реабилитацию после операции и включает в себя: ЛФК, подвижные игры, прогулки, спортивные упражнения.
Из средств фитотерапии применяют: зверобой, цветы ромашки, трава багульника и др.
Показано использование позиционного дренажа, вибромассажа грудной клетки, ЛФК.
Оперативное лечение рекомендуется при наличии хорошо отграниченного участка пневмосклероза с бронхоэктазами, а также (паллиативная операция) при обширных проявлениях, негативно влияющих на развитие ребенка. При тяжелых двусторонних процессах удаление наиболее пораженных сегментов уменьшает степень интоксикации и способствует физическому развитию ребенка.
Исходы. Прогноз при ХНБЛЗ зависит от вида заболевания и распространенности бронхолегочных изменений. Наиболее благоприятный прогноз при ХБ. Улучшение состояния и течения заболевания наблюдается в подростковом возрасте.
Прогноз при БЭБ более серьезный, чем при ХБ. Улучшение состояния с возрастом наблюдают только у 1/3 пациентов. Однако и прогрессирования заболевания также не происходит. Полного выздоровления даже после оперативного вмешательства нет.
Наиболее серьезный прогноз при кистозной гипоплазии легкого. На протяжении наблюдения сохраняются клинические проявления заболевания.
Профилактика ХНБЛЗ включает в себя весь комплекс мер, используемых при острых пневмониях (улучшение жилищных условий, рациональное питание, закаливание, лечение фоновой патологии и др.). Особое место занимает использование
120

пневмококковых вакцин. Важным является своевременное удаление инородных тел, раннее распознавание и лечение ателектазов.
Вопросы к экзамену. Хронический бронхит. Бронхоэктатическая болезнь. Этиология. Патогенез. Клиническая картина. Диагностика. Показания к бронхологическому исследованию. Бронхологические методы исследования: бронхоскопия, бронхография. Неинвазивные методы исследования: рентгенологическое исследование легких, компьютерная томография (КТ), ядерно-магнитная резонансная томография (ЯМРТ). Радиоизотопные методы исследования. Дифференциальный диагноз.
Лечение. Немедикаментозные методы лечения. Показания к хирургическому лечению. Исходы. Профилактика.
Глава IV. Белково-энергетическая недостаточность
ГИПОТРОФИЯ (Г) - хроническое расстройство питания, характеризующееся дефицитом массы по отношению к росту. В настоящее время для обозначения этого состояния все чаще употребляются термины: белково-энергетическая недостаточность, синдром недостаточности питания.
Эпидемиология Г изучена недостаточно. Частота Г зависит от экономического развития страны. В России тяжелая Г диагностируется у 2% детей. Легкие формы Г часто пропускаются.
Классификация. По времени возникновения различают пренатальную (внутриутробную, врождённую) и постнатальную (приобретенную) Г.
По степени тяжести выделяют Г первой, второй и третьей степени. При Г I степени дефицит фактической массы по отношению к долженствующей с учётом роста ребенка составляет 10-20%, при Г II степени - 20-30%, при Г III степени - больше 30%.
Период заболевания: начальный, прогрессирования, реконвалесценции.
Первичные Г имеют в своей основе белково-энергетическая недостаточность. Вторичные Г сопровождают врожденные и приобретенные заболевания.
Гипостатура – вариант дистрофии с равномерным отставанием массы тела и роста от возрастных норм.
Основными клинико-патогенетическими вариантами Г являются: алиментарный маразм, квашиоркор, маразм-квашиоркор.
Этиология. К развитию Г могут привести различные экзогенные и эндогенные факторы, которые, как правило, сочетано, обуславливают либо недостаточное поступление пищи в организм, либо
121
недостаточное её усвоение. Этиологические факторы зависят от времени возникновения и соответственно формы Г: пренатальной или постнатальной.
Причины развития пренатальной Г, условно, можно разделить на три группы:
1.Преплацентарные: конституциональные особенности матери (инфантилизм, астеническое телосложение, возраст моложе 18 лет или старше 35 лет); сердечно-сосудистые, почечные, эндокринные и другие заболевания матери; токсикозы беременности; предшествующие медицинские аборты; недостаточное питание матери во время беременности; неблагоприятные социально-экономические, производственные или экологические условия, вредные привычки матери (курение, алкоголизм, наркомания); аномалии васкуляризации матки.
2.Плацентарные: тромбозы, гематомы, инфаркты плаценты, её гипоплазия, кальциноз, фиброз, плацентит.
3.Постплацентарные: аномалии пуповины, многоплодная беременность, врождённые пороки развития плода, внутриутробная инфекция, наследственные факторы (хромосомные заболевания, моногенные синдромы, семейная аутосомно-доминантная предрасположенность к гипотрофии).
Многие этиологические факторы (преплацентарные и плацентарные) реализуются через хроническую плацентарную недостаточность, которая приводит к развитию хронической гипоксии плода и задержке физического развития.
Среди экзогенных факторов, вызывающих развитие постнатальной Г, существенное значение имеют алиментарные факторы - количественный недокорм.
Не менее важную роль в возникновении Г играют и качественные нарушения питания (качественный «недокорм»): дефицит витаминов и микроэлементов, недостаток или избыток какого-либо пищевого вещества (белка, жира или углеводов). При повышенной белковой нагрузке снижается утилизация белка, в организме накапливаются азотистые продукты, аминокислоты, аммиак, возникает ацидоз, что ведёт к появлению дистрофических изменений в мозговой ткани и паренхиматозных органах.
Особенно неблагоприятен избыток белка на фоне недостатка углеводов. Последнее наблюдается при длительном кормлении молочными смесями и известно как «молочное расстройство питания». Злоупотребление кашами может стать причиной так называемого «мучного расстройства питания», которое проявляется
122
либо в виде паратрофии (пастозная форма), либо Г (атрофическая и гипертонически-спастическая формы). Иногда Г является следствием длительного водного голодания.
К развитию Г часто ведут острые и хронические инфекционные заболевания (вирусные инфекции, сепсис, кишечные инфекции, отоантрит, и т.д.); существенное значение имеет дисбиоз кишечника. Вредное влияние на питание ребёнка оказывают нарушение режима и дефекты ухода.
Причинами развития наиболее тяжелых форм пренатальной Г в настоящее время чаще являются эндогенные факторы: синдром мальабсорбции, пороки развития желудочно-кишечного тракта и других органов, наследственные нарушения обмена веществ (галактоземия, фруктоземия, некоторые аминоацидопатии и т.д.), иммунодефицитные состояния, эндокринные заболевания (адреногенитальный синдром), патология центральной нервной системы.
Патогенез
Основой патогенеза Г является хроническая стрессовая реакция (Е.
В.Неудахин, 1992).
Удетей с пренатальной Г повышено образование стрессреализующих гормонов: адреналина, СТГ, глюкокортикоидов. Однако при тяжёлой степени Г появляются признаки истощения коры надпочечников. Продукция инсулина и минералокортикоидов снижена. Увеличение синтеза глюкокортикоидов и снижение минералокортикоидов и инсулина характерно для хронической стрессовой реакции. При этом быстро расходуются углеводы, а для энергетического обеспечения механизмов долговременной адаптации более активно используются липиды. По данным исследований В.Ф.
Дёмина у новорожденных с пренатальной Г отмечается продолжительная гиперлипидемия за счёт нейтрального жира, эфиров холестерина и фосфолипидов. Эфиры холестерина необходимы для продукции ряда биологически активных веществ, в том числе – глюкокортикоидов; фосфолипиды - для образования клеточных мембран и сурфактанта.
Характер эндокринных и метаболических изменений, типичных для хронической стрессовой реакции, делает обоснованным понятие «стрессовый плод» по отношению к плоду с пренатальной Г. Хроническая стрессовая реакция у плода и новорожденного с пренатальной Г обуславливает гиповолемию, централизацию кровообращения и гипердинамическую реакцию миокарда, гипогликемию, уменьшение содержания гликогена в печени и сердце,
123
гипокальциемию и гипомагниемию, метаболический ацидоз, накопление продуктов перекисного окисления липидов, полицитемию
иповышение уровня гематокрита, гиперкоагуляционный синдром (у этих детей более высокий риск развития ДВС-синдрома), нарушение микрогемоциркуляции, возникновение иммунодепрессии.
Хронический стресс уменьшает опасность развития у новорожденных с пренатальной Г I и II степени синдрома дыхательных расстройств вследствие усиленного образования сурфактанта, но повышает риск возникновения кровоизлияний в мозг
илёгкие, а также некротического энтероколита.
У детей раннего возраста с постнатальной (приобретённой) и смешанной (пренатально-постнатальной) Г также определяются изменения, характерные для хронической стрессовой реакции. Результаты исследования вегетативного гомеостаза свидетельствуют о стадийности и зависимости выраженности изменений от степени Г: при I и II степенях отмечается нарастающая симпатикотония и усиливающаяся активность центрального контура регуляции, при III степени – «срыв адаптации», децентрализация регуляции с переходом на автономные уровни и преобладание парасимпатических влияний. Для детей с Г I и II степеней характерна дисфункция коры надпочечников с повышенной продукцией глюкокортикоидных фракций и пониженной - проминералокортикоидных (маркёр хронической стрессовой реакции). У детей с Г III степени наблюдается гипофункция (истощение) коры надпочечников.
О состоянии хронического стресса свидетельствует и переход обмена веществ с преимущественно углеводного на преимущественно липидный, в результате чего используется нейтральный жир подкожно-жировой клетчатки для энергетического обеспечения функций организма и образования фосфолипидов, необходимых клеточным мембранам. Для сердечно-сосудистой системы у детей раннего возраста с Г характерна склонность к централизации кровообращения на фоне гиповолемии, гипердинамическая реакция миокарда, лёгочная гипертензия, спастическое состояние прекапиллярных артериол, нарушение микрогемоциркуляции с развитием «сладж»-синдрома в микрососудах. Гемодинамические расстройства патогенетически связаны с хронической стрессовой реакцией. Стрессовым влиянием можно объяснить и развитие гиперкоагуляции и иммунодепрессии.
Т.О., Г - это проявление патофизиологической (хронической стрессовой) реакции организма, в связи с чем она должна
124
рассматриваться как клиническим синдромом, а не как нозологическая единица.
Анамнез, клиника
Основными клиническими синдромами при Г являются:
недостаточная упитанность, трофические расстройства, снижение пищевой толерантности, изменение функционального состояния ЦНС, нарушение иммунологической реактивности.
Г I степени проявляется умеренным похуданием ребёнка (дефицит массы тела 10-20%), что выражается в истончении подкожного жирового слоя, прежде всего на туловище. У детей отмечается бледность кожных покровов и слизистых оболочек, снижение тургора тканей и мышечного тонуса. Рост не нарушается. Аппетит и стул обычно остаются нормальными. Функции внутренних органов и психомоторное развитие не изменяются.
При Г II степени заметно ухудшается состояние ребёнка. Кожные покровы приобретают сероватый оттенок, становятся сухими. Из-за низкой эластичности кожа легко собирается в складки, особенно на внутренней поверхности бёдер. Тургор тканей и тонус мышц снижены. Подкожный жировой слой отсутствует на туловище и конечностях. Дефицит массы (20-30%) сопровождается отставанием в росте на 1-3 см. У детей плохой аппетит, снижена толерантность к пище. Они раздражительны или беспокойны. Обращают на себя внимание задержка в психомоторном развитии. У больных легко возникают инфекционно-воспалительные очаги в ушах, зеве, легких. Часто наблюдается анемия. Характер стула зависит от особенностей питания.
125
Факторы, способствующие развитию гипотрофии: хромосомные заболевания, врожденные заболевания, алиментарный фактор, острые и хронические инфекционные заболевания, дисбактериоз кишечника, нарушения режима, дефекты ухода, синдром мальабсорбции, врожденные пороки развития, наследственные нарушения обмена, эндокринные заболевания, поражение ЦНС.
Гипотрофия I и II степени.
Нарастающая симпатикотония и усиливающаяся активность центрального контура регуляции.
Повышение образования стресс-реализующих гормонов (АКТГ, адреналин, глюкокортикоиды)
Дисфункция коры надпочечников с повышенной продукцией глюкокортикоидов и снижением минералокортикоидов (маркер хронической стрессовой реакции).
Быстрое расходование углеводов. Развитие гипогликемии и уменьшение содержания гликогена в печени и сердце.
Переключение обмена веществ с преимущественно углеводного на преимущественно липидный. В результате для энергетического обеспечения организма используется нейтральный жир подкожно-жировой клетчатки.
Развитие гипокальциемии и гипомагниемии. Развитие метаболического ацидоза.
Увеличение в крови продуктов перекисного окисления липидов Полицитемия и повышение уровня гематокрита
Сердечно-сосудистая система – склонность к централизации кровообращения, которая возникает на фоне гиповолемии и проявляется компенсаторной реакцией в виде увеличения сократительной способности миокарда, легочной гипертензией, спастическим состоянием прекапиллярных артериол,
Нарушением микроциркуляции с появлением «сладж-синдрома». Стрессовые влияния - угнетение иммунитета (угнетение клеточного звена иммунитета)
Гипотрофия III степени
Срыв адаптации, децентрализация регуляции с переходом на автономные уровни. Истощение (гипофункция коры надпочечников)
Изменение функционального состояния ЦНС
Рис. 1.16. Схема патогенеза гипотрофии
Белковый стул (при перекорме молоком, творогом) обычно скудный, сухой, плотный, крошковатый с гнилостным запахом и
126
щелочной реакцией, состоит в основном из известковых и магнезиевых солей.
Мучнистый стул обычно жидкий с кислой реакцией, с примесью зелени и слизи. При копрологическом исследовании определяется много внеклеточного крахмала, перевариваемой клетчатки, нейтрального жира и жирных кислот, слизи и лейкоцитов.
Голодный стул скудный, сухой, иногда крошковидный, обесцвеченный с гнилостным, зловонным запахом. В копрограмме много слизи, лейкоцитов, внеклеточного крахмала, нейтрального жира и жирных кислот. Часто развивается дисбиоз кишечника.
При Г III степени состояние ребёнка тяжёлое. Подкожный жировой слой отсутствует везде, даже на лице (дефицит массы тела более 30%). Лицо треугольной формы («лицо Вольтера»). Кожа с серовато-цианотичным оттенком, сухая, иногда с трещинами. Эластичность кожи и тургор тканей резко снижены. Может появиться пастозность тканей. Дефицит роста достигает 4-6 см. У многих детей имеются признаки стоматита, молочницы. Функции внутренних органов (лёгких, сердца, печени, почек) значительно нарушены. Аппетит отсутствует, отмечается выраженная жажда. Терморегуляция расстроена. У больных часто возникают гнойно-воспалительные очаги, могут развиваться септические состояния. Стул «голодный». Значительно угнетены функции центральной нервной системы.
При пренатальной Г отмечается дефицит массы тела по отношению к длине и массе соответственно сроку гестации.
Гипостатура в последние годы стала встречаться значительно чаще. Эта форма Г развивается у детей с врожденными и наследственными заболеваниями, а так же в тех случаях, когда повреждающие факторы оказывали длительное воздействие на организм ребенка. Возможно формирование гипостатуры с момента рождения.
Заболевание проявляется бледностью и сухость кожных покровов, снижением тургора тканей. Главной отличительной особенностью гипостатуры является пропорциональное отставание массы тела и роста по отношению к возрасту. Трофические нарушения кожи и подкожно-жировой клетчатки выражены значительно слабее, чем у детей с Г при аналогичном дефиците массы тела.
Как и при Г при гипостатуре имеет место проявления поражения ЦНС, признаки нарушения обмена веществ, метаболический ацидоз, снижение защитных реакций организма. При гипостатуре организму ребенка в большей степени, чем при Г удается приспособиться к существованию в новых условиях. В тоже время обменные
127
нарушения, патология со стороны нервной системы имеют более стойкий характер, что проявляется плохими результатами лечения.
Квашиоркор – вариант Г, возникающий после отлучения ребенка от груди и переводе на растительную пищу, в результате чего развивается белковое голодание. Квашиоркор встречается на 2-4 году жизни.
Инфекция |
|
|
Дефицит белка в диете |
|||||||
|
|
|
|
|
|
|
|
|
|
|
↑ уровня |
|
|
Резкое снижение |
|
|
|
|
|
||
|
|
|
|
|
Отеки |
|
||||
TNF-α , IL-1 |
|
|
висцерального пула |
|
|
|
|
|||
|
|
|
|
|
|
|
||||
|
|
|
белка (альбумина, |
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|||
|
|
|
липопротеидов и |
|
|
|
|
|
||
↑ уровня IL6 |
|
|
|
|
|
|
|
|||
|
|
др.) |
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
||||
Изменение белково- |
|
|
Гормональны |
|
|
Жировая |
||||
синтетической |
|
|
е нарушения |
|
|
инфильтрация |
||||
функции печени |
|
|
|
|
|
печени |
||||
Повышение синтеза белков острой фазы
Рис. 1.17. Схема патогенеза квашиоркора (Педиатрия, национальное руководство, 2009)
Основными особенностями квашиоркора являются: атрофия мышц с сохранением подкожно-жирового слоя, депигментация и посеребрение волос, выпадение волос, генерализованные отеки (лунообразное лицо), увеличенный в размерах живот, гепатоспленомегалия. Характерны выраженная задержка физического и психического развития, проявления рахита. При лабораторном исследовании выявляют тяжелую анемию, гипопротеинемию.
Диагноз Г у детей базируется на данных клиники, оценке показателей дефицита массы тела с учётом роста. Дефицит массы определяется по формуле:
Д = (ДМ – ФМ)/ДМ × 100, где Д - дефицит массы тела в %; ДМ - долженствующая масса с учётом роста; ФМ - фактическая масса.
Для оценки степени Г можно пользоваться таблицами центильных распределений массы по длине тела. При диагностике пренатальной Г используются данные клиники, оценочные таблицы Г. М.
128
Дементьевой, В. Н. Ильина. На практике пренатальная Г у доношенных новорожденных часто диагностируется по массоростовому показателю, который в норме должен быть в пределах от 60 до 80; при Г I степени - 59-55; при II степени - 54-50; при III степени - меньше 50. Помимо выявления Г, определения степени её тяжести, при осмотре ребёнка в большинстве случаев приходится решать вопрос: синдромом какого заболевания является Г у данного ребёнка? От этого зависит организация лечения.
Лабораторные критерии Г
Полицитемия, гиперкоагуляционный синдром, компенсированный (при Г I-II ст.) и декомпенсированный при Г III ст.
Гипогликемия, гипокальциемия и гипомагниемия, гипокалиемия, склонность к гипернатриемии.
Дислипидемия (гиперлипидемия за счет триглицеридов, фосфолипидов и эфиров холестерина при гипотрофии I-II ст. и за счет триглицеридов и НЭЖК при гипотрофии III ст.).
Повышение в моче уровней глюкокортикоидных гормонов и
снижение минералокортикоидных при |
Г I-II ст.; |
снижение |
глюкокортикоидов и минералокортикоидов при Г III ст. |
|
|
Гиперкатехоламинемия, гипоинсулинемия. |
|
|
Угнетение иммунитета: уменьшение |
Т-лимфоцитов, |
повышение |
фагоцитарной активности нейтрофилов при I-II ст. Г и снижение – при III ст.
Изменения копрограммы: при молочном расстройстве питания:
щелочная реакция кала, повышение уровня кальция и магния.
При мучном расстройстве: кислая рН кала, повышение уровня внеклеточного крахмала, перевариваемой клетчатки, жирных кислот, слизи и лейкоцитов; признаки дисбиоза кишечника.
ЭКГ: метаболические нарушения в миокарде желудочков.
КИГ: признаки симпатикотонии при Г I-II ст. и ваготонии – при Г
III ст. |
|
|
|
ЭХО КГ: |
компенсаторное |
увеличение |
сократительной |
способности миокарда при Г I-II |
ст. снижение |
сократительной |
|
способности миокарда при Г III ст. |
|
|
|
В качестве скрининга Г используют показатели белкового обмена: протеинограмму (снижение белка и альбумина), уровень мочевины в крови (снижение), абсолютное количество лимфоцитов в периферической крови (снижение).
Дифференциальный диагноз Г проводят с гипостатурой, квашиоркором, нанизмом, конституциональной низкорослостью.
129
Табл. 1.36. Дифференциальный диагноз гипотрофии |
|
|||
|
|
|
|
|
Признак |
Гипотрофия |
Гипостатура |
Квашиоркор |
Нанизм |
Дефицит массы |
есть |
есть |
есть |
есть |
тела |
|
|
|
|
Дефицит |
При Г 2-3 ст. |
Выражен |
есть |
есть |
длины тела |
|
|
|
|
Подкожно- |
истончен |
Истончен в |
нет |
нет |
жировой слой |
|
меньшей |
|
|
|
|
степени, чем |
|
|
|
|
дефицит массы |
|
|
Тургор тканей |
Изменен |
Изменен в |
Часто |
Не |
|
согласно |
меньшей |
сохранен |
измене |
|
степени Г |
степени, чем |
|
н |
|
|
дефицит массы |
|
|
Трофика |
Нарушена в |
Выражена |
Нарушена |
Не |
тканей |
зависимости |
меньше, чем |
|
наруше |
|
от степени Г |
степень |
|
на |
|
|
дефицита |
|
|
|
|
массы тела |
|
|
Мышечный |
Снижен с |
Снижен |
Атрофия |
Нет |
тонус |
соответствии |
меньше, чем |
мышц |
|
|
со степенью Г |
дефицит |
|
|
|
|
массы |
|
|
Психомоторное |
Нарушено в |
Изменено в |
Отставание в |
Нет |
развитие (п/мр) |
зависимости |
меньшей |
п/мр. |
|
|
от степени Г |
степени, чем |
развитии |
|
|
дефицит массы |
|
||
Гепатомегалия |
При Г 3-й ст. |
редко |
Часто |
нет |
Отеки |
Редко |
Редко |
Характерно |
Нет |
Поражение |
В |
Изменены в |
Встречаются |
нет |
внутренних |
зависимости |
меньшей |
|
|
органов |
от степени Г |
степени, чем |
|
|
дефицит массы |
|
|
||
Отслойка |
Не характерно |
Не характерно |
характерно |
Нет |
эпидермиса, |
|
|
|
|
депигментация |
|
|
|
|
волос |
|
|
|
|
Лечение, задачи лечения: восстановление дефицита массы тела, купирование клинических и параклинических проявлений Г, предупреждение развития осложнений.
Схема лечения. Обязательное лечение: диета, уход, режим, коррекция водно-электролитных нарушений, витаминотерапия, стимулирующее лечение, ферментотерапия.
130
Вспомогательное лечение: частичное парентеральное питание, биопрепараты, β-адреноблокаторы, анаболические гормоны, санация очагов хронической инфекции, борьба с гиподинамией.
Показания для госпитализации: При Г I степени лечение обычно проводится в амбулаторных условиях, а при Г II и III степени - в стационаре.
В первую очередь осуществляются мероприятия по установлению причин, приведших к развитию Г (инфекционные, хронические заболевания ЖКТ, наследственные и врожденные энзимопатии, эндокринные заболевания, органические заболевания ЦНС). Большое внимание должно уделяться организации правильного режима дня, уходу за ребёнком. Для детей с Г наиболее оптимальной является температура воздуха 24-25 °C при относительной влажности 60-70%.
Согласно рекомендациям ВОЗ (2003) выделяется 10 шагов по выхаживанию детей с Г:
1.предупреждение/лечение гипогликемии;
2.предупреждение/лечение гипотермии;
3.предупреждение/лечение дегидратации;
4.коррекция электролитного баланса;
5.предупреждение/лечение инфекции;
6.коррекция дефицита микронутриентов;
7.осторожное начало кормления;
8.обеспечение прибавки массы тела и роста;
9.обеспечение сенсорной стимуляции и эмоциональной поддержки;
10.дальнейшая реабилитация.
Табл.1.37. Этапы выхаживания детей с белково-энергетической
недостаточностью
|
Шаги |
|
Ф А З А |
|
|
стабилизация |
|
реабилитация |
|
|
|
1-2 день |
3-7 день |
2-6 неделя |
1. |
гипогликемия |
ХХХХХХ |
|
|
2. гипотермия |
ХХХХХХ |
|
|
|
3. |
дегидратация |
ХХХХХХ |
|
|
4. |
электролиты |
ХХХХХХ |
ХХХХХХ |
ХХХХХХХХ |
5. |
инфекция |
ХХХХХХ |
|
|
6. |
микронутриенты |
Без железа |
|
С железом |
7. |
осторожное питание |
ХХХХХХ |
ХХХХХХ |
|
8. |
прибавка массы |
|
|
ХХХХХХХХ |
131

9. сенсорный стимул |
ХХХХХХ ХХХХХХ ХХХХХХХХ |
10. реабилитация |
ХХХХХХХХ |
Первый шаг. При сохраненном сознании и уровне глюкозы в крови менее 3 ммоль/л ребенку вводят 50 мл 10% раствора глюкозы через зонд и орально. Кормление начинают с 25% от обычного разового объема питания каждые 30 минут на протяжении 2-х часов. При наличии нарушения сознания (или гипогликемические судороги) внутривенно водят 10% раствор глюкоза из расчета 5 мл/кг. Всем детям с гипогликемией назначают антибиотики широкого спектра действия.
Второй шаг. Согревание ребенка начинают при ректальной температуре ниже 35,5 0С (лучистое тепло, теплая одежда).
Третий шаг. При наличии выраженных проявлений эксикоза начинают оральную регидратацию раствором ReSoMal (с пониженным содержание натрия) из расчета 5 мл/кг каждые 30 минут в течение 2 часов. В последующие 4-10 часов раствор вводят по 5-10 мл/кг/час, постепенно заменяя его на грудное молоко или молочную смесь. Кормление проводят каждые 2 часа без ночного перерыва.
Общее количество вводимой ребенку жидкости составляет 130 мл/ кг/сутки, а при выраженных отеках – 100 мл/кг/сутки.
Количество жидкости, необходимой для внутривенного введения, будет равно: СЖП + жидкость возмещения обезвоживания минус (количество съеденной пищи + объем выпитой жидкости).
Основная часть жидкости вводится внутривенно в виде 10% раствора глюкозы.
Четвертый шаг. Коррекция гипокалиемии проводится из расчета 3-4 ммоль/кг/сутки; магния – 0,4-0,6 ммоль/кг/сутки. При возможности для коррекции электролитов следует использовать специальный электролитно-минеральный раствор.
Пятый шаг. Своевременное предупреждение и лечение инфекции, которое проводится по общим принципам.
Шестой шаг. Коррекция дефицита железа начинается не ранее 2-й недели лечения в дозе 3 мг/кг/сутки. Доза цинка – 2 мг/кг/сутки; меди
– 0,3 мг/кг/сутки; фолиевой кислоты – 5 мг (в первый день), затем – 1 мг/сутки. В последующем переходят на витамино-минеральные комплексы. Возможно отдельное назначение витаминных препаратов: С, У, кальция пантотената, пиридоксина, ретинола.
Седьмой и восьмой шаги. Парентеральное питание на первом этапе лечения представлено препаратами аминокислот (Аминон, Альвезин), и концентрированными растворами глюкозы. Жировые
132
эмульсии (Интралипид, Липофундин) начинают применять с 5-7 дня лечения в дозе 10-15 мл/кг/сут. При тяжелых формах гипотрофии энтеральное питание начинают с кормления через зонд со скоростью поступления смеси не более 3 мл/мин (калорийная нагрузка не более 1 ккал/мл). Вначале следует использовать смеси на основе полного гидролиза белка (Алфаре, Нутрамиген, Прогестермил). Смеси (при тяжелой Г) должны содержать небольшое количество лактозы. Длительность периода зондового питания в зависимости от пищевой толерантности продолжается от нескольких дней до нескольких недель. Зондовое кормление постепенно отменяют и оставляют его только на ночное время. При достижении объема дневного кормления в 50-70% постоянное зондовое кормление отменяют.
При Г I и II степени диетотерапия проводится с выделением:
а) адаптационного периода (определение толерантности к пище); б) репарационного периода (промежуточный, этап коррекции); в) периода усиленного питания; г) переход на рациональное питание.
Диета является основой рационального лечения Г у детей раннего возраста. При её осуществлении необходимо соблюдать следующие принципы:
1.Использование на начальных этапах лишь легко усвояемой пищи (женское молоко, адаптированные смеси);
2.Систематический контроль питания с расчётом объёма пищи и пищевой нагрузки по белкам, жирам, углеводам и калориям.
этап диетотерапии: определение толерантности ребенка к пище (адаптационный период, этап разгрузки, этап минимального питания).
Задачи этапа диетотерапии:
-определение толерантности ребенка к пище;
-выведение из организма токсинов и недоокисленных продуктов обмена.
Суточный объем питания в первый день диетотерапии уменьшается от 20 до 80% в зависимости от степени Г (чем больше степень Г, тем с меньшего объема пищи начинается кормление на данном этапе).
При III степени Г продолжительность адаптационного периода может колебаться от 10 до 14 дней. Если разовая доза становится больше 50 мл, переходят на 8-разовое кормление (см. «первый» и «третий» шаги). Адаптационный период заканчивается увеличением суточного объёма пищи до необходимого количества (1/5 массы).
В качестве основной смеси используют или грудное молоко (донорское молоко) или адаптированную смесь. Все виды прикормов и
133
иных пищевых добавок на этом этапе кормления отменяют. Количество кормлений увеличивают (см. «первый» и «третий»
шаги) в зависимости от степени Г и аппетита.
Продолжительность этапа определения толерантности ребенка к пище составляет 3-5-7-10 дней (в зависимости от степени Г). Чем выше степень Г - тем длительнее этот этап кормления.
На протяжении данного этапа постепенно (за 3-5-7-10 дней) увеличивается количество вводимой пищи, и к окончанию этапа доводят его до полного объема (рассчитанного тем или иным методом).
Недостающая часть питания возмещается глюкозо-солевыми растворами. В связи с тем, что ежедневное количество молока (смеси) увеличивается, количество вводимой жидкости постепенно уменьшается.
К моменту окончания этапа минимального питания ребенок должен получить полный необходимый объем пищи и прекратить получать внутривенные вливания и потребление жидкости через рот.
Полный объем пищи дается ребенку еще в течение 2-3 дней, после чего переходят ко этапу лечебного питания.
этап диетотерапии - промежуточный этап (этап коррекции дефицита основных пищевых ингредиентов).
134
П и т а н и е
ъбо ме а
%05сарого тоичсбо ат-м на н
%09 то
оен охб мид ого
щип и 001 %
ъбо ме а
1день 2 день 3 день 4 день 5 день
тиПунв еьрт еви онн
ЖС П
саР ичс нат ын й
ъбо ме
Ж и д к о с т ь
Рис.1. 18. Схема питания и восполнения объема жидкости при гипотрофии 2-й степени на Ι этапе диетотерапии (пример)
Задачи этапа: восполнение дефицита в питании у больного недостающих пищевых ингредиентов.
Методика проведения 2-го этапа. Для определения дефицита пищевых ингредиентов необходимо провести расчет питания.
Принципы расчета питания.
На 1-й неделе переходного периода количество белков и углеводов рассчитывается на фактическую массу +5% от нее, а жиры – на фактическую массу тела.
На 2-й неделе белки и углеводы рассчитываются на фактическую массу +10% от нее, а жиры – на фактическую массы тела.
На 3-й неделе белки и углеводы рассчитываются на фактическую массу тела +15% от нее, а жиры – на фактическую массу тела.
На 4-й неделе белки и углеводы рассчитываются на приблизительно долженствующую массы тела (фактическая + 20% от нее), а жиры на фактическую массы тела.
Недостающее количество белка, жира, углеводов вводится постепенно (в течение 5-7 дней - для каждого ингредиента) в
135
следующей последовательности: белки углеводы жиры. Дефицит белка компенсируется: смесями с повышенным
содержанием белка, творогом, белковыми модулями; дефицит жиров: жировыми модульными эмульсиями, сливками, растительным или сливочным маслом; углеводов – сахарным сиропом, кашами. Все пищевые добавки применяют в соответствии с возрастом.
После ликвидации дефицита всех ингредиентов, ребенку можно ввести положенные по возрасту (отмененные ранее) прикормы.
В периоде усиленного питания содержание белков и углеводов постепенно увеличивается и их начинают рассчитывать на долженствующую массу тела, а жиры на среднюю между фактической и долженствующей. При Г II ст. диета омолаживается (на 2-3 месяца).
Для расчета питания необходимо воспользоваться следующей
таблицей: |
|
|
|
|
Табл. 1.38. Расчет питания |
|
|
|
|
Показатель |
Белки |
Жиры |
Углеводы |
Калории |
Должен получать на 1 |
|
|
|
|
кг массы тела |
|
|
|
|
Должен получать |
|
|
|
|
всего |
|
|
|
|
Получает всего |
|
|
|
|
Дефицит |
|
|
|
|
Для заполнения первой строки таблицы необходимо воспользоваться данные таблицы потребности в пищевых ингредиентах детей при Г (табл. 1.39).
Для заполнения строки 3 необходимо высчитать количество белка, жира, углеводов, содержащихся в получаемом ребенке суточном объеме смеси.
«Дефицит» - разность данных строки 2 и 3.
Табл. 1.39. Схема диетотерапии больного с гипотрофией
(Баранов А.А. с соавт, 1997)
Задачи |
Разгрузка и |
диетотерапии - |
|
Усиле |
||
этапов |
минимальн |
промежуточный этап |
нное |
|||
диеты |
ое питание |
Корре |
Коррек |
|
Коррекц |
питан |
|
|
кция |
ция |
|
ия жиров |
ие |
|
|
белка |
углевод |
|
|
|
|
|
|
ов |
|
|
|
136
Длительнос |
3-5-7-10 (в |
5-7 |
5-7 |
5-7 (всего |
До |
ть этапа в |
зависимости |
|
|
15-20 |
выведе |
днях |
от степени Г) |
|
|
дней) |
ния из |
|
|
|
|
|
Г |
Количество |
1/3-1/2-2/3- |
1 |
1 |
1 |
1 |
пищи от |
3/4-1 (в |
|
|
|
|
суточного |
зависимости |
|
|
|
|
объема (1) |
от степени Г) |
|
|
|
|
Потребност |
0,7-1,5-2,0 (в |
4,0 |
4,0 |
4,0-4,5 |
4,0-4,5 |
ь в белках |
зависимости |
|
|
|
|
(г/кг) |
от степени Г) |
|
|
|
|
Потребност |
2,0-3,0-4,0 (в |
4,0-4,5 |
5,0-6,0 |
5,0-6,0 |
6,0-6,5 |
ь в жирах (г/ |
зависимости |
|
|
|
|
кг) |
от степени Г) |
|
|
|
|
Потребност |
8,0-10,0-11,0 |
11,0- |
12,0- |
13,0-14,0 |
15,0- |
ь в |
(в |
12,0 |
13,0 |
|
16,0 |
углеводах |
зависимости |
|
|
|
|
(г/кг) |
от степени Г) |
|
|
|
|
Калорийнос |
60-80-100 |
100- |
110- |
120-130 |
130- |
ть |
|
110 |
120 |
|
140 |
(ккал/кг) |
|
|
|
|
|
этап диетотерапии – этап усиленного питания продолжается до выведения ребенка из состояния Г. На выведение ребенка из Г уходит несколько недель.
Каждую неделю необходимо проводить коррекцию диеты, которая приближается к норме за счёт постепенного расширения ассортимента продуктов, увеличения суточного объёма, уменьшения числа кормлений.
Девятый шаг – сенсорная стимуляция и эмоциональная поддержка. Дети с Г нуждаются в хорошем уходе, ласковом обращении, массаже, ЛФК, регулярном купании, прогулках на свежем воздухе.
Десятый шаг - дальнейшая длительная реабилитация - предусматривает возвращение к рациональному питанию, согласно возрасту и утвержденных рекомендаций. В этом периоде необходимо продолжить сенсорную и эмоциональную поддержку, адекватную иммунопрофилактику, витаминную и минеральную коррекцию, по показаниям проводить стимулирующую терапию.
Большое внимание уделяется ферментотерапии. Используется Креон, абомин, панкреатин, фестал, панзинорм, мексаза и другие ферменты. Назначаются препараты, обладающие анаболическим эффектом: рибоксин, оротат калия, L-карнитин, перитол,
137

анаболические гормоны (последние, под контролем костного возраста), апилак в свечах, инсулин с глюкозой. Среди лекарственных негормональных средств с анаболическим эффектом особое место занимают препараты, содержащие L-карнитин. Препарат применяется за 30 минут до еды детям до 1 года по 0,03-0,075 г 3 раза в сутки, от 1 года до 6 лет – по 0,1 г 2-3 раза в сутки. Продолжительность курса – 1 месяц.
При сопутствующем дисбиозе кишечника применяются биопрепараты: Биовестин, Ацилакт, Аципол, Бактиспорин, Бактисубтил, Биобактон, Биоспорин, Биофруктолакт, Бифацид, Бифидум-
бактерин |
сухой, |
Бифидумбактерин-форте, Бификол, Бифилин, |
Бифиформ, |
Дюфалак, Колибактерин, Линекс, Лактофильтрум, |
|
Примадофилюс, Нутрилин-В, Флонивин БС.
В комплексном лечении этих детей используются витамины (особенно токоферол, фолиевая кислота, один из препаратов витамина В12 - кобамамид);
витамино-минеральные комплексы: Алвитал, Алфавит, Биовиталь гель, Веторон Вибовит, Бэби Мультитабс, Бэби Мультитабс Малыш, Пангексавит, Пиковит, Центрум детский + Са, Центрум детскийэкстраватамин С, Юникап Ю.
Осложнения. Задержка физического и нервно-психического развития ребенка. Инфекционные осложнения (пневмонии, бронхиты, ОРИ, кишечные инфекции, отиты и др.), баллонная и жировая дистрофия печения, развитие мальдигистии и мальабсорбции, гиповолемический шок, сердечно-сосудистая недостаточность, синдром внезапной смерти.
Профилактика Г у детей должна начинаться с укрепления здоровья женщины до беременности и во время беременности. При развитии Г у плода проводится её лечение с использованием сигетина, β-симпатомиметиков, эстрогенов, диатермии, сосудорасширяющих препаратов, улучшающих маточно-плацентарное кровообращение, а также мембраностабилизирующих средств. В профилактике постнатальной Г большое значение имеет рациональное естественное вскармливание, организация правильного режима и ухода за ребёнком,
предупреждение |
и |
своевременное |
лечение |
заболеваний, |
||
осложняющихся |
развитием |
Г. |
Г |
– социальная |
болезнь, и, |
|
следовательно, для ее профилактики важны повышение уровня жизни населения и доступность медицинской помощи для всех слоев населения.
Вопросы к экзамену. Хронические расстройства питания.
Классификация. Этиология. Патогенез. Клиническая картина. Диагностика.
138
Дифференциальный диагноз. Осложнения. Лечение. Диетотерапия. Использование специальных лечебных продуктов питания. Профилактика.
Глава V. Рахит, нарушение фосфорно-кальциевого обмена
РАХИТ (Р). В настоящее время под Р понимают нарушение минерализации растущей кости, обусловленное временным несоответствием между потребностями растущего организма в фосфатах и кальции и недостаточностью систем, обеспечивающих их доставку в организм ребенка. Р является самым частым заболеванием, связанным с нарушением фосфорно-кальциевого гомеостаза, у детей 1-го года жизни. Р и гиповитаминоз D это неоднозначные понятия!
В Международной классификации болезней 10-го пересмотра (МКБ-10) Р включен в раздел болезней эндокринной системы и обмена веществ (шифр Е55.0). При этом не отрицается значение гиповитаминоза D в его развитии.
Развитие костных признаков Р у детей раннего возраста обусловлено быстрыми темпами роста, высокой скоростью моделирования скелета и дефицитом в растущем организме фосфатов и кальция при несовершенстве путей их транспорта, метаболизма и утилизации (гетерохрония созревания). Поэтому в настоящее время Р относят к пограничным состояниям.
Эпидемиология. Частота Р у детей остается неизученной в связи с изменениями представлений о характере данной патологии. При исследовании уровня кальцитриола у детей с клиникой Р снижение уровня витамина D в крови было выявлено только у 7,5% обследованных детей. По данным современных авторов Р встречается у детей раннего возраста с частотой от 1,6 до 35%.
Факторы, способствующие развитию Р:
1.Высокие темпы роста и развития детей, повышенная потребность
вминеральных компонентах (особенно у недоношенных детей);
2.Дефицит кальция и фосфатов в пище;
3.Нарушение всасывания кальция и фосфатов в кишечнике, повышенное выделение их с мочой или нарушение утилизации их в кости;
4.Снижение уровня кальция и фосфатов крови при длительном
алкалозе, дисбалансе цинка, магния, стронция, алюминия,
139
обусловленных различными причинами;
5.Экзогенный и эндогенный дефицит витамина D;
6.Сниженная двигательная и опорная нагрузка;
7.Нарушение физиологического соотношения остеотропных гормонов - паратгормона и кальцитонина.
Этиология
Фосфорно-кальциевый обмен в организме обусловлен:
1.всасыванием фосфора и кальция в кишечнике;
2.взаимообменом их между кровью и костной тканью;
3.выделением кальция и фосфора из организма – реабсорбция в почечных канальцах.
Все факторы, приводящие к нарушению обмена кальция, частично компенсируются вымыванием кальция из костей в кровь, что приводит
кразвитию остеомаляции или остеопорозов.
Суточная потребность в кальции детей грудного возраста равна 50 мг на 1 кг массы. Важнейшим источником кальция являются молочные продукты. Всасывание кальция в кишечнике зависит не только от его количества в пище, но и от его растворимости, соотношения с фосфором (оптимальное 2:1), присутствия желчных солей, уровня pH (чем более выражена щелочная реакция, тем хуже всасывание). Главным регулятором всасывания кальция является витамин D.
Основная масса (более 90%) кальция и 70% фосфора находится в костях в виде неорганических солей. В течение всей жизни костная ткань находится в постоянном процессе созидания и разрушения, обусловленном взаимодействием трех типов клеток: остеобластов, остеоцитов и остеокластов. Кости активно участвуют в регуляции метаболизма кальция и фосфора, поддерживая их стабильный уровень в крови. При снижении уровня кальция и фосфора крови
(произведение Ca × P является постоянной величиной и равно 4,5-5,0) развивается резорбция кости за счет активации действия остеокластов, что увеличивает поступление в кровь этих ионов; при повышении данного коэффициента происходит избыточное отложение солей в кости.
Половина содержащегося в крови кальция связана с белками плазмы (главным образом с альбумином). Связанный с белками плазмы кальций является резервом для сохранения необходимого уровня ионизированного кальция.
Выделение кальция и фосфора почками идет параллельно содержанию их в крови. При нормальном содержании кальция его выделение с мочой незначительное, при гипокальциемии это
140
количество резко уменьшается, гиперкальциемия увеличивает содержание кальция в моче.
Основными регуляторами фосфорно-кальциевого обмена наряду с
витамином D являются паратиреоидный гормон (ПГ) и кальцитонин (КТ) – гормон щитовидной железы.
Под названием «витамин D» понимают группу веществ (около 10), содержащихся в продуктах растительного и животного происхождения, обладающих влиянием на фосфорно-кальциевый обмен. Наиболее активными из них являются эргокальциферол
(витамин D2) и холекальциферол (витамин D3). Эргокальциферол в небольших количествах содержится в растительном масле, ростках пшеницы; холекальциферол – в рыбьем жире, молоке, сливочном масле, яйцах. Физиологическая суточная потребность в витамине D величина достаточно стабильная и составляет 400-500 МЕ. В период беременности и кормления грудным молоком она возрастает в 1,5, максимум в 2 раза.
141
Рис. 1.19. Схема регуляции фосфорно-кальциевого обмена в
организме
Нормальное обеспечение организма витамином D связано не только с поступлением его с пищей, но и с образованием в коже под влиянием УФ-лучей. При этом из эргостерола (предшественник витамина D2) образуется эргокальциферол, а из 7-дегидрохолестерола (предшественник витамина D3) – холекальциферол.
142

|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
25-гидроксилаза |
|
|
|
|
||||||
|
|
печень |
|
|
|
|
|
25(ОН)D-кальцифедеол |
|
|
|
|
|
|
|||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
почки |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
кальцифедеол |
|
|
|
|
|
|
1-ά-гидроксилаза |
|
|
|
|||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
1,15(ОН)2-витамин-D-гормон - Кальцитриол |
|
|
|
|
|
|
|
|
|
|||||||||||||||
Низкий уровень |
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
кальция в крови |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
Комплекс: кальцитриол + альфа-глобулин |
|
|
|
|
|
|
|
|
|
||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Транспортная форма → активные метаболиты |
|
|||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
витамина D: кальцитриол, 24, 25-диоксикальциферол |
|
|||||||||||||||
|
|
Обеспечение |
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
минерализации |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
скелета |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Обеспечение мышечной |
|
|
Предотвращение |
|
|
|||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
деятельности |
|
|
тетании |
|
|
|||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
Взаимодействие с |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
|
рецепторами клеток- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
Участие в сокращении мышц |
|
|
|
|
|
|
|
||||||||||||||||||
|
|
мишеней |
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
Образование комплекса: |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Мобилизация |
|
|||||||||||||
|
|
рецептор + кальцитриол |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
кальция из костей |
|
|||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
|
|
|
Синтез белка |
|
|
Щелочная фосфатаза |
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рассасывание |
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
диафиза кости |
|
|||
|
БСК |
|
|
|
коллаген |
|
|
|
|
|
|
Синтез белковой |
|
|
|
|
|
|
|||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
стромы кости |
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
Реабсорбция |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
Захват |
|
|
кальция, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
Минерализация |
|
|
|
|
|
|
|
|
|
|||||||||||||||
|
кальция из |
|
|
фосфора, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
кишечника |
|
|
аминокислот, |
|
|
|
|
|
|
скелета |
|
|
|
|
|
|
|
|
|
|||||||||||||
|
|
|
|
|
|
|
|
цитратов в |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
почках |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
Рис. 1.20. Биотрансформация витамина D
При достаточной инсоляции (достаточно 10-минутного облучения кистей рук) в коже синтезируется необходимое организму количество витамина D. При недостаточной естественной инсоляции: климатогеографические особенности, условия проживания (сельская местность или промышленный город), бытовые факторы, время года и др. недостающее количество витамина D должно поступать с пищей или в виде лекарственных препаратов. У беременных женщин витамин D откладывается в виде депо в плаценте, что обеспечивает новорожденного некоторое время после рождения антирахитическими веществами.
Витамины D2 и D3 обладают очень малой биологической активностью. Физиологическое действие на органы-мишени
143
(кишечник, кости, почки) осуществляется их метаболитами, образующимися в печени и почках в результате ферментативного гидроксилирования. В печени под влиянием гидроксилазы образуется 25гидроксихолекальциферол 25(OH)D3-кальцидиерол. В почках в результате еще одного гидроксилирования синтезируется дигидроксихолекальциферол – 1,25-(OH)2D3-кальцитриерол, являющийся наиболее активным метаболитом витамина D. Кроме этих двух основных метаболитов в организме синтезируются другие соединения витамина D3 – 24,25(OH)2D3, 25,26(OH)2D3, 21,25(OH)2D3, действие которых изучено недостаточно.
Основная физиологическая функция витамина D (т.е. его активных метаболитов) в организме – регуляция и поддержание на необходимом уровне фосфорно-кальциевого гомеостаза организма. Это обеспечивается путем его влияния на всасывание кальция в кишечнике, на отложение его солей в костях (минерализация костей) и реабсорбцию кальция и фосфора в почечных канальцах.
Механизм всасывания кальция в кишечнике связан с синтезом энтероцитами белка связывающего кальций (БСК). Синтез БСК индуцируется кальцитриолом через генетический аппарат клеток, т.е. по механизму действия 1,25(OH)2D3 аналогичен гормонам.
Вусловиях гипокальциемии витамин D временно увеличивает резорбцию костной ткани, усиливает всасывание кальция в кишечнике
иреабсорбцию его в почках, повышая тем самым уровень кальция в крови. При нормокальциемии он активирует деятельность остеобластов, снижает резорбцию кости и ее кортикальную порозность.
Впоследние годы показано, что клетки многих органов имеют рецепторы к кальцитриолу, который тем самым участвует в универсальной регуляции ферментных внутриклеточных систем. Активация соответствующих рецепторов через аденилатциклазу и ц- АМФ мобилизует кальций и его связь с белком-кальмодулином, что способствует передаче сигнала и усиливает функцию клетки, и соответственно, всего органа.
Витамин D стимулирует реакцию пируват-цитрат в цикле Кребса, обладает иммуномодулирующим действием, регулирует уровень секреции тиреотропного гормона гипофиза, прямо или опосредованно (через кальциемию) влияет на выработку инсулина поджелудочной железой.
Вторым важнейшим регулятором фосфорно-кальциевого обмена является паратгормон (ПГ). Продукция данного гормона
паращитовидными |
железами |
усиливается |
при |
наличии |
144
гипокальциемии, и, особенно, при снижении в плазме и внеклеточной жидкости концентрации ионизированного кальция. Основными органами-мишенями для паратгормона являются почки, кости и в меньшей степени желудочно-кишечный тракт.
Действие паратгормона на почки проявляется увеличением реабсорбции кальция и магния. Одновременно снижается реабсорбция фосфора, что приводит к гиперфосфатурии и гипофосфатемии. Считается также, что паратгормон повышает способность образования в почках кальцитриола, усиливая тем самым абсорбцию кальция в кишечнике.
В костной ткани под влиянием паратгормона кальций костных апатитов переходит в растворимую форму, благодаря чему происходит его мобилизация и выход в кровь, что сопровождается развитием остеомаляции и даже остеопороза. Таким образом, паратгормон является основным кальцийсберегающим гормоном. Он осуществляет быструю регуляцию гомеостаза кальция, постоянная регуляция обмена кальция – функция витамина D и его метаболитов. Образование ПГ стимулируется гипокальциемией, при высоком уровне кальция в крови его продукция уменьшается.
Третьим регулятором кальциевого обмена является кальцитонин (КТ) – гормон, вырабатываемый С-клетками парафолликулярного аппарата щитовидной железы. По действию на гомеостаз кальция он является антагонистом паратгормона. Его секреция усиливается при повышении уровня кальция в крови и уменьшается при понижении. Диета с большим количеством кальция в пище также стимулирует секрецию кальцитонина. Этот эффект опосредуется глюкагоном, который таким образом является биохимическим активатором выработки КТ. Кальцитонин защищает организм от гиперкальциемических состояний, снижает количество и активность остеокластов, уменьшая рассасывание костей, усиливает отложение кальция в кости, предотвращая развитие остеомаляции и остеопороза, активирует выведение его с мочой. Предполагается возможность ингибирующего влияния КТ на образование в почках кальцитриола.
На фосфорно-кальциевый гомеостаз, кроме трех выше описанных (витамин D, паратгормон, кальцитонин), оказывает влияние множество других факторов. Микроэлементы Mg, Al являются конкурентами кальция в процессе всасывания; Ba, Pb, Sr и Si могут замещать его в солях, находящихся в костной ткани; гормоны щитовидной железы, соматотропный гормон, андрогены активируют отложение кальция в кости, снижают его содержание в крови, глюкокортикоиды способствуют развитию остеопороза и вымыванию кальция в кровь;
145

витамин А является антагонистом витамина D в процессе всасывания в кишечнике. Однако негативное влияние этих и многих других факторов на фосфорно-кальциевый гомеостаз проявляется, как правило, при значительных отклонениях содержания этих веществ в организме. Регуляция фосфорно-кальциевого обмена в организме представлена на рис 1.19.
Патогенез
Основными механизмами патогенеза Р являются:
1.Нарушение всасывания кальция и фосфатов в кишечнике, повышенное выделение их с мочой или нарушение утилизации их в кости.
2.Снижение уровня кальция и фосфатов в крови и нарушение минерализации кости. Этому способствуют: длительный алкалоз, дефицит цинка, магния, стронция, алюминия.
3.Нарушение физиологического соотношения остеотропных гомонов – паратгормона и кальцитонина.
4.Экзо- и эндогенный дефицит витамина D, а также более низкий уровень метаболита витамина D. Этому способствуют: заболевания почек, печени, кишечника, дефекты питания.
Нарушения фосфорно-кальциевого обмена у детей раннего возраста чаще всего проявляются гипокальциемиями различного происхождения с клиническими проявлениями со стороны костномышечной системы. Наиболее частым заболеванием является Р.
Причиной гипокальциемии может быть дефицит витамина D и нарушения его метаболизма, обусловленные временной незрелостью ферментных систем органов (почки, печень), регулирующих этот процесс. Реже встречаются первичные генетически детерминированные заболевания почек, желудочно-кишечного тракта, паращитовидных желез, костной системы, сопровождающиеся нарушениями фосфорно-кальциевого гомеостаза со сходной клинической картиной.
Классификация (см. табл. 1.40).
Табл. 1.40. Классификация рахита
Степень |
Период болезни |
Характер течения |
тяжести |
|
|
1-я (легкая) |
Начальный |
Острое |
2-я (средней |
Разгара |
Подострое |
тяжести) |
Реконвалесценции |
Рецидивирующее |
3-я (тяжелая) |
Остаточных явлений |
(практически не |
146

встречается)
Исследования: общий анализ крови и мочи, щелочная фосфатаза крови, кальций и фосфор крови, рентгенография костей.
Клиника. В настоящее время считают, что у детей при Р I степени обязательным является только наличие костных изменений. Т.О. ранее описываемые при этой степени тяжести рахита неврологические изменения к Р не относятся.
Для Р II степени характерны выраженные изменения со стороны костей: лобные и теменные бугры, четки, деформация грудной клетки, часто варусная деформация конечностей. Рентгенологически отмечается расширение метафизов трубчатых костей их чашеобразная деформация.
Для Р III степени характерны грубые деформации черепа, грудной клетки, нижних конечностей, задержка развития статических функций. Кроме этого определяются: одышка, тахикардия, увеличение печени.
Начальные признаки Р – размягчение краев большого родничка, краниотабес. Вопрос о так называемых начальных признаках Р в виде потливости, беспокойства, вздрагивания и др. окончательно не решен.
Период разгара – признаки остеомаляции костей или остеоидной гиперплазии, остеопороз. Наиболее выраженные клинические и рентгенологические изменения совпадают с выраженной гипофосфатемией.
Период реконвалесценции – обратное развитие клиники Р. При рентгенологическом исследовании появляется четкая линия обызвествления, в метафизарной зоне, нормализуется уровень фосфатов, сохраняется небольшая гипокальциемия, и умеренное повышение уровня щелочной фосфатазы.
Течение Р – острое и подострое, При остром течении преобладают проявления остеомаляции, а при подостром течении – остеоидной гиперплазии. Проявлениями остеомаляции являются: размягчение краев большого родничка, краниотабес, рахитический кифоз, искривление конечностей, рахитическая деформация грудной клетки.
К признакам остеоидной гиперплазии относят: рахитические четки, лобные и затылочные бугры, «нити жемчуга» и др.
Диагноз. В амбулаторных условиях для постановки диагноза Р
достаточно клинических проявлений. |
|
Лабораторное подтверждение |
Р I степени – небольшая |
гипофосфатемия и повышение активности щелочной фосфатазы.
147
Лабораторное подтверждение Р II степени – снижение уровня фосфатов, кальция, повышение активности щелочной фосфатазы.
Лабораторное подтверждение Р III степени – при рентгенологическом исследовании отмечается грубая перестройка рисунка и развития костей, расширение и размытость зоны метафизов, возможны переломы или смещения. В крови определяются выраженные снижение уровней фосфатов и кальция, повышение уровня щелочной фосфатазы.
Единственным надежным признаком диагностики Р является снижение уровня витамина D в крови (определение уровня 25-ОН-D3).
Дифференциальный диагноз Р проводят с: D-резистентными формами рахита, D-зависимыми формами рахита I и II типа, фосфатдиабетом, синдромом де Тони-Дебре-Фанкони, почечным тубулярным ацидозом, остеопорозом.
Табл. 1.41. Дифференциальный диагноз рахита
Признаки |
Витамин D- |
Фосфат- |
Почечный |
Болезнь де- |
|
дефицитны |
диабет |
тубулярны |
Тони-Дебре- |
|
й рахит |
|
й ацидоз |
Фанкони |
Тип |
Нет |
Доминантн |
Возможно |
аутосомно- |
наследова |
|
ый. |
аутосомно- |
рецессивны |
ния |
|
Сцепленны |
рецессивны |
й или |
|
|
й с Х- |
й или |
аутосомно- |
|
|
хромосомо |
аутосомно- |
доминантн |
|
|
й |
доминантн |
ый |
|
|
|
ый |
|
Сроки |
1,5-3 |
Старше 1 |
6 мес-2 |
Старше 1- |
манифеста |
месяца |
года |
года |
2- лет |
ции |
|
|
|
|
Первые |
Поражение |
Выраженна |
Полиурия, |
Беспричин |
клиническ |
костной |
я |
полидипси |
ные |
ие |
системы |
деформаци |
я, |
повышения |
проявлени |
|
я нижних |
плаксивост |
температур |
я |
|
конечносте |
ь, боли в |
ы, |
|
|
й, |
мышцах, |
полиурия, |
|
|
браслеты, |
гипотония |
полидипси |
|
|
гипотония, |
|
я, боли в |
|
|
|
|
мышцах |
Специфич |
Краниотабе |
Прогрессир |
Полиурия, |
Лихорадка, |
148
еские |
с, лобные и |
ующая |
полидипси |
прогрессир |
признаки |
затылочны |
варусная |
я, |
ующие |
|
е бугры, |
деформаци |
гипотония |
множестве |
|
браслетки, |
я |
до атонии, |
нные |
|
деформаци |
конечносте |
адинамия, |
костные |
|
я |
й |
увеличение |
деформаци |
|
конечносте |
|
печени, |
и, |
|
й |
|
запоры, |
увеличение |
|
|
|
вальгусная |
печени, |
|
|
|
деформаци |
снижение |
|
|
|
я голеней |
АД, запоры |
Физическо |
Без |
Дефицит |
Снижение |
Снижение |
е развитие |
особенност |
роста при |
роста и |
роста и |
|
ей |
нормально |
массы |
массы |
|
|
й массе |
|
|
Кальций |
снижен |
Норма |
Норма |
Чаще |
крови |
|
|
|
норма |
Фосфор |
снижен |
Резко |
снижен |
Резко |
|
|
снижен |
|
снижен |
Калий |
норма |
норма |
снижен |
снижен |
Натрий |
Норма |
норма |
снижен |
снижен |
КОС |
Чаще |
Метаболич |
Резкий |
Резкий |
|
ацидоз |
еский |
метаболиче |
метаболиче |
|
|
ацидоз |
ский |
ский |
|
|
|
ацидоз |
ацидоз |
Аминоаци |
есть |
норма |
норма |
выражена |
дурия |
|
|
|
|
Фосфатур |
есть |
Резко |
умеренная |
выраженна |
ия |
|
выражена |
|
я |
Кальциур |
снижена |
норма |
значительн |
значительн |
ия |
|
|
ая |
ая |
Рентгеног |
Бокаловид |
Грубые |
Острый |
Остеопороз |
рамма |
ные |
бокаловидн |
системный |
, |
костей |
расширени |
ые |
остеопороз. |
трабекуляр |
скелета |
я |
расширени |
Нечеткость |
ная |
|
метафизов |
я |
контуров |
исчерченно |
|
|
метафизов, |
метафизов, |
сть в |
|
|
утолщение |
концентрич |
дистальных |
|
|
коркового |
еская |
и |
|
|
слоя |
атрофия |
проксималь |
149
|
|
периоста |
кости |
ных |
|
|
|
|
отделов |
|
|
|
|
диафизов |
Эффект от |
Хороший |
Удовлетво |
Незначител |
Удовлетвор |
лечения |
эффект |
рительный |
ьный |
ительный |
витамино |
|
эффект при |
|
эффект при |
м D |
|
высоких |
|
высоких |
|
|
дозах |
|
дозах |
Остеопороз – снижение костной массы и нарушение структуры костной ткани – может быть связан не только с Р, но и с другими факторами. Причинами остеопороза являются: эндокринно - метаболические нарушения; нарушения питания и пищеварения; применение ряда лекарственных препаратов (гормоны, противосудорожные, антациды, гепарин); генетические факторы (несовершенный остеогенез, синдром Марфана, гомоцистинурия); длительная иммобилизация; злокачественные опухоли; хроническая почечная недостаточность. В этих случаях диагноз Р неправомерен, несмотря на клиническую схожесть.
Лечение. Задачи лечения: восстановление дефицита витамина D в организме, коррекция нарушения фосфорно-кальциевого обмена, купирование проявлений Р (деформация костей, мышечная гипотония, дисфункции внутренних органов).
Схема лечения. Обязательные мероприятия: препараты витамина D, режим, солнечные и воздушные процедуры.
Вспомогательное лечение: диета, витаминотерапия, водные процедуры, массаж препараты кальция.
Показания для госпитализации: необходимость углубленного обследования (проведение дифференциального диагноза), отсутствие эффекта от назначения препаратов витамина D.
Режим, соответствующий возрасту ребенка, длительное пребывание на воздухе с достаточной инсоляцией (не менее 2-3 часов ежедневно).
Диета - естественное вскармливание, при искусственном вскармливании использование адаптированных смесей, соответствующих возрасту ребенка. Важным является своевременное введение прикормов.
Табл. 1.42. Лекарственные препараты витамина D
150
Наименование препарат |
|
Содержание |
|
|
витамина D |
Аквадетрим Витамина D3, Водный |
1 |
мл – 30 капель; 1 капля – |
раствор |
500 МЕ |
|
Видехол, масляный раствор D3, |
1 |
капля 500 МЕ |
0,125% |
|
|
Видехол, масляный раствор, 0,25% |
1 |
капля -1000 МЕ |
Раствор эргокальциферола (витамина |
1 |
капля – 625 МЕ |
D2) масляный р-р, 0,0625% |
|
|
Раствор эргокальциферола (витамин |
1 |
капсула – 500 МЕ |
D2) в масле в капсулах |
|
|
Драже эргокальциферола (витамина |
1 |
драже – 500 МЕ |
D2) |
|
|
Раствор эргокальциферола (витамин |
1 |
капле – 1250 МЕ |
D2 в масле, 0,125% |
|
|
Раствор эргокальциферола (витамин |
1 |
капля - 5000 МЕ |
D2 в масле, 0,5% |
|
|
Оксидевит (кальцитриол, 1,25(ОН)2D2 |
1 |
капсуле – 1 мкг 0,00025 |
|
мг |
|
Рыбий жир в капсулах (Норвегия), |
1 |
капсула – 52 МЕ |
Меллер |
|
|
В настоящее время практически все педиатры согласились с тем, что специфическое лечение Р целесообразно проводить малыми лечебными дозами витамина D. Суточная доза витамина D при I-II степени Р при этом составляет 1500-2000 МЕ, курс – 100000–150000 МЕ; при II-III степени – 3000-4000 МЕ, курс 200000-400000 МЕ. Это лечение проводится в период разгара, подтвержденного биохимическими данными (снижение в крови кальция и фосфора, повышение щелочной фосфатазы). По окончании курса при необходимости целесообразно перейти на профилактическую (физиологическую) дозу витамина D. Рекомендованные в прошлом ударный, полуударный методы, повторные лечебные курсы в настоящее время не используются. При проведении специфической терапии следует осуществлять контроль за уровнем кальция в крови путем регулярной (1 раз в 10-14 дней) постановки реакции Сулковича (степень кальциурии).
Табл. 1.43. Современные кальцийсодержащие препараты
151
Название |
|
Содержание Ca |
Страна производитель |
Препараты, содержащие карбонат кальция |
|||
УПСАВИТ кальций |
|
1250 |
Франция |
Аддитива кальций |
|
1250 |
Польша |
Кальций-D3-Никомед |
|
1250+D3 200 ед. |
Норвегия |
Витрум кальций |
|
1250+D3 200 ед. |
США |
Идеос |
|
1250+D3 400 ед. |
Франция |
Витакальцин |
|
624 |
Словакия |
Остеокеа |
|
1000 |
Великобритания |
Ca-Сандос форте |
|
1250 |
Швейцария |
|
Комплексные препараты |
||
Остеогенон |
|
Са 178, Р 82, факторы |
Франция |
|
|
роста |
|
Витрум остеомаг |
|
Ca, Mg, Zn, Cu, D3 |
США |
Берокка Ca и Mg |
|
Ca, Mg и витамины |
Швейцария |
Кальций СЕДИКО |
|
Ca, D3, вит. С |
Египет |
Кальцинова |
|
Ca, P, вит. D, А, С, В6 |
Словения |
Препараты кальция показаны недоношенным, детям, находящимся на естественном вскармливании, курсами по 2-3 недели. Дозу подбирают в зависимости от возраста, тяжести Р и степени обменных нарушений.
Препараты витамина D целесообразно сочетать с витаминами группы В (В1, В2, В6), С, А, Е.
Для уменьшения выраженности вегетативных расстройств показано применение препаратов калия и магния (панангин, аспаркам) из расчета 10 мг/кг/сут на протяжении 3-4 недель.
Профилактика. В настоящее время неспецифическая антенатальная профилактика Р заключается в создании беременной женщине оптимальных условий для роста и развития плода: рациональное питание с достаточным поступлением не только белков, жиров, углеводов, но и микро- и макроэлементов (в том числе кальция и фосфора), витаминов (в том числе витамина D); запрещение беременной принимать токсические (особенно для плода) вещества – табак, алкоголь, наркотики; исключение возможностей контактов беременной с другими токсическими веществами – химические, лекарства, пестициды и пр. Беременная женщина должна вести физически активный образ жизни, максимально возможно (не менее 4- 5 часов в сутки) быть на свежем воздухе, соблюдать режим дня с
152

достаточным отдыхом днем и ночью. В этом случае нет необходимости дополнительного назначения беременной витамина D.
Антенатальная специфическая профилактика Р путем назначения 200-400 МЕ витамина D в сутки с 32 недели беременности в течение 8 недель (проводить только в зимний или весенний период года). Беременным из группы риска специфическая профилактика Р проводится независимо от сезона года.
Постнатальная неспецифическая профилактика Р включает в себя: естественное вскармливание; своевременное введение прикорма (лучше начинать с овощного пюре), соков; ежедневное пребывание на свежем воздухе, свободное пеленание, массаж, гимнастика, световоздушные и гигиенические ванны.
Физиологическая потребность ребенка в витамине D составляет 200 МЕ в сутки.
Постнатальная специфическая профилактика Р проводится детям только в период поздняя осень – ранняя весна в дозе 400 МЕ в сутки, начиная с 4-х недельного возраста. Дополнительное введение витамина D на 2-м году жизни нецелесообразно. Смеси, используемые при искусственном вскармливании, содержат все необходимые витамины и микроэлементы в физиологических дозах, в связи с чем нет необходимости в дополнительном введении витамина D. Детям с малыми размерами родничка предпочтительнее использовать неспецифические методы профилактики Р.
Для недоношенных детей вопрос о профилактическом назначении витамина D должен решаться только после оптимизации потребления с пищей кальция и фосфора. Установлено, что у недоношенных детей гиповитаминоз D практически не выявляется. В развитии остеопении у них решающее значение имеет дефицит кальция и фосфатов. Традиционно считают, что профилактическая доза витамина D для недоношенных детей составляет 400-1000 МЕ в сутки.
Вопросы к экзамену. Рахит. Этиология. Патогенез. Классификация. Клиническая картина. Диагностика. Дифференциальный диагноз. Лечение. Профилактика.
СПАЗМОФИЛИЯ (С) - своеобразное состояние детей раннего возраста, имеющих признаки рахита, обусловленное нарушением минерального обмена, гипофункцией паращитовидных желез, проявляющееся признаками повышенной нервно-мышечной возбудимости и наклонностью к судорогам.
153
Эпидемиология. С встречается почти исключительно у детей в возрасте первых 2-х лет, примерно у 3,5-4% всех детей.
Патогенез. Нарушения минерального обмена при С выражены более резко, чем при рахите и характеризуются некоторыми особенностями. Показателями изменений обмена являются гипокальциемия, резкая гипофосфатемия, гипомагниемия, гипонатриемия, гипохлоремия, гиперкалиемия и алкалоз. Дефицит кальция развивается за счет снижения содержания свободного и связанного кальция. Основными обменными нарушения при С являются гипокальциемия и алкалоз, которые объясняются снижением функции паращитовидных желез. Основные клинические проявления С (спазмы и судороги) объясняются резким недостатком кальция и вызванной этим повышенной возбудимостью нервов. Дополнительными факторами, способствующими возникновению судорог, считают недостаток натрия и хлора, а также выраженный недостаток магния и повышенную концентрацию калия (т.к. натрий понижает возбудимость нервно-мышечной системы). Возникновение судорог можно объяснить и недостатком витамина В1, который имеется при С. При его выраженном дефиците возникают резкие нарушения в гликолитической цепи с образованием пировиноградной кислоты, которая играет большую роль в возникновении судорог.
С встречается в любые сезоны года, но чаще развивается весной. Провоцировать приступ С могут развитие какого-либо заболевания
с высокой температурой, частая рвота при желудочно-кишечных болезнях, а так же сильный плач, возбуждение, испуг и др. При этих состояниях может наступить сдвиг в кислотно-щелочном равновесии в сторону алкалоза, с созданием условий для проявлений С.
Классификация (Е.М. Лепский, 1945):
1.Скрытая форма;
2.Явная форма (ларингоспазм, карпо-педальный спазм, эклампсия).
Исследования. Определение содержания кальция и фосфора плазмы крови; определение активности щелочной фосфатазы плазмы крови, исследование КОС, ЭКГ.
Анамнез, клиника. В анамнезе при С можно выявить раннее неправильное искусственное вскармливание, злоупотребление коровьим молоком, мучными продуктами, отсутствие профилактики рахита. Приступ С провоцируют лихорадочные состояния, частая рвота при желудочно-кишечных заболеваниях, испуг, возбуждение, сильный плач, повышенная ультрафиолетовая радиация.
У ребенка со С при осмотре должны быть выявлены признаки рахита.
154
Признаки скрытой С (симптомы повышенной возбудимости нервно-мышечного аппарата):
а) симптом Хвостека - легкое поколачивание по месту выхода лицевого нерва (между скуловой дугой и углом рта) вызывает сокращение или подергивание мышечной мускулатуры соответствующей стороны лица;
б) перонеальный симптом Люста - поколачивание позади и немного ниже головки малоберцовой кости вызывает тыльное сгибание и отведение стопы кнаружи;
в) симптом Труссо - сдавление сосудисто-нервного пучка на плече вызывает судорожное сокращение мышц кисти – «рука акушера»;
г) симптом Маслова - укол в пятку вызывает остановку дыхания вместо его учащения (проводится под контролем пневмограммы);
д) Симптом Эрба - размыкание катода, приложенного к срединному нерву, вызывает мышечное сокращение при силе тока менее 5 мА.
Признаки явной С:
а) ларингоспазм - внезапное затруднение на вдохе с появлением своеобразного шумного дыхания. При более выраженном сужении голосовой щели - испуганное выражение лица, ребенок раскрытым ртом «ловит воздух», цианоз кожи, холодный пот на лице и туловище. Спустя несколько секунд появляется шумный вдох и восстанавливается нормальное дыхание. Приступы ларингоспазма могут повторяться в течение дня;
б) карпо-педальный спазм - тоническое сокращение мышц конечностей, особенно в кистях и стопах, от нескольких минут до нескольких дней, которые могут рецидивировать. При длительном спазме на тыле кистей и стоп появляется упругая отечность.
Спастическое состояние может распространяться и на другие группы мышц: глазные, жевательные (временное косоглазие или тризм), прогностически неблагоприятны спазмы дыхательных мышц (инспираторные или экспираторные апноэ), реже - спастическое состояние сердечной мышцы (остановка сердца и внезапная смерть). Встречаются спазмы гладкой мускулатуры внутренних органов, что приводит к расстройству мочеиспускания, дефекации;
в) эклампсия - клонико-тонические судороги с вовлечением в процесс поперечно-полосатых и гладких мышц всего тела; приступ начинается с подергиваний мимических мышц, затем присоединяются судорожные сокращения конечностей, дыхательных мышц, возникает цианоз. Сознание теряется обычно в начале приступа. Продолжительность приступа от нескольких минут до нескольких
155

часов. Тонические и клонические судороги могут быть изолированными, сочетанными или последовательными. Клонические судороги чаще наблюдаются у детей на первом году жизни, тонические - у детей старше года.
Диагноз С основывается на выявлении у ребенка с рахитом признаков явной или скрытой С.
Лабораторные данные: а) биохимическое исследование крови - гипокальциемия (до 1,2-1,5 ммоль/л) на фоне относительно повышенного уровня неорганического фосфора.
б) увеличение цифр числителя или уменьшение знаменателя в формуле Дьердя: Р04 -- НС03 –К+
Са++ Mg++ H+
Дифференциальный диагноз С проводят с заболеваниями, проявляющимися гипокальциемией: хронической почечной недостаточностью, гипопаратиреозом, синдромом мальабсорбции, приемом препаратов, снижающих уровень кальция
Табл. 1.44. Дифференциальный диагноз спазмофилии
Признак |
Спазмофили |
Гипопара |
ХПН |
Синдром |
|
я |
тиреоз |
|
мальабсорбции |
Судороги |
Да |
Да |
+/- |
Возможны |
Рахитически |
Характерно |
Нет |
Остеоп |
Остеопороз |
е изменения |
|
|
ороз |
|
костей |
|
|
|
|
Хроническа |
нет |
нет |
+/- |
характерно |
я диарея |
|
|
|
|
Ув. |
Нет |
Нет |
Да |
Нет |
мочевины, |
|
|
|
|
креатинина |
|
|
|
|
Симптомы |
Да |
Да |
Да |
Да |
повышенной |
|
|
|
|
нервно- |
|
|
|
|
мышечной |
|
|
|
|
возбудимост |
|
|
|
|
и |
|
|
|
|
Уровень |
Нет |
Нет |
Нет |
Да |
ПТГ↓, |
|
|
|
|
фосфор ↑ |
|
|
|
|
Кальций |
Да |
Да |
Да |
Да |
крови ↓ |
|
|
|
|
156

Лечение. Задачи лечения: нормализация нервно-мышечной возбудимости, показателей минерального обмена; купирование судорог и других проявлений С, лечение рахита.
Схема терапии
Обязательные мероприятия: купирование гипокальциемии, посиндромная терапия проявлений С, лечение рахита.
Вспомогательные методы лечения: режим, диета, витаминотерапия.
Показания для госпитализации: судороги, эклампсия, ларингоспазм.
Режим: максимально ограничить или крайне осторожно выполнять неприятные для ребенка процедуры.
Диета: исключение коровьего молока на 3-5 дней, углеводистое питание, постепенный переход на сбалансированную, соответствующую возрасту пищу.
При эклампсии: хлорид или глюконат кальция 10% раствор, 2-3 мл, внутривенно микроструйно. Оксибутират натрия 50-100 мг/кг внутривенно медленно или дроперидол 0,25% раствор 0,1 мг/кг, внутривенно медленно или седуксен 0,5% раствор, 0,15 мг/кг, внутримышечно или внутривенно, или сернокислая магнезия 25% раствор, 0,8 мл/кг, внутримышечно, но не более 8,0 мл.
При карпо-педальном спазме: внутрь хлорид или глюконат кальция, фенобарбитал, бромиды.
При ларингоспазме: брызнуть на больного холодной водой, надавить пальцем на корень языка, по показаниям - искусственное дыхание, медикаментозная терапия, как при эклампсии.
После оказания неотложной помощи: препараты кальция внутрь, хлористый аммоний 10% раствор, 1 ч.л. 3 раза в день, витамин D 4000 ME ежедневно с 4-5 дня; витаминотерапия.
Профилактика С в первую очередь связана с выявлением и лечением рахита. Важным является рациональное вскармливание ребенка. Особое внимание обратить на раннее введение в питание продуктов коровьего молока. Необходимо не допускать сильный плач, испуг.
Вопросы к экзамену. Спазмофилия как синдром гипокальциемии на фоне острого рахита. Патогенез. Клиническая картина. Диагностика. Дифференциальный диагноз. Лечение. Исходы. Профилактика.
ГИПЕРВИТАМИНОЗ ВИТАМИНА D (ГД) возникает при передозировке витамина D или при индивидуальной повышенной
157
чувствительности к нему.
Эпидемиология. В настоящее время благодаря пересмотру подходов к профилактике и лечению рахита ГД у детей встречаются редко.
Патогенез. Высокие дозы витамина D обладают токсическим действием на клеточные мембраны. Высокие дозы витамина D способствуют повышению в крови уровня кальция. Избыток кальция в организме приводит к его отложению в стенках сосудов внутренних органов (почки, сердце), что сопровождается нарушением функции пораженных органов.
Классификация (табл. 1.45).
Исследования. Общий анализ крови и мочи. Определение в крови уровней фосфора, кальция, кальцитонина, паратиреоидного гормона. Рентгенологическое исследование костей. Проба Сулковича.
По показаниям проводят исследования, необходимые для выявления патологии сердца, печени, почек (УЗИ почек, мозга, ЭКГ, рентгенография костей, общий анализ крови, общий анализ мочи, печеночные пробы и др.).
Консультации специалистов: уролог, нефролог, невролог, кардиолог.
Анамнез, клиника. Выраженная клиническая картина ГД отмечается при приеме суммарной дозы витамина D более 1 млн. МЕ, при сочетании приема витамина D с УФО или рыбьим жиром, а также при сочетании с большими дозами кальция в летнее время, у детей на искусственном вскармливании. Большое значение имеет длительность приема выше названной дозы (существовавший ранее ударный метод лечения рахита). Повышенная чувствительность к витамину D отмечается у детей, матери которых получали его во время беременности. Описаны случаи повышенной индивидуальной чувствительности к витамину D.
Клинически ГД проявляется картиной острого токсикоза (прием больших доз витамина D в течение 2-3 недель) или хронической интоксикации (прием витамина D на протяжении 6-8 месяцев и более).
Табл. 1.45. Классификация гипервитаминоза D у детей
(Барлыбаева И.А., Струкова В.И., 1976)
Степен |
Клинические проявления |
Период |
Течение |
ь |
|
|
|
тяжести |
|
|
|
I |
Без токсикоза. Снижен |
Начальный |
Острое |
158

|
легка |
аппетит. |
Разгар |
– до 6 |
|
я |
Раздражительность, |
Реконвалесценци |
месяцев |
|
|
нарушение сна. Задержка |
я |
|
|
|
нарастания массы. |
Остаточные |
Хрониче |
|
|
Увеличение секреции Са с |
явления: |
ское |
|
|
мочой. |
кальциноз |
- свыше |
|
|
Проба Сулковича +++ |
различных |
6 |
|
|
|
органов и сосудов, |
месяцев |
|
|
|
их склероз с |
|
|
|
|
развитием |
|
|
|
|
коарктации аорты, |
|
|
|
|
стеноза легочной |
|
|
|
|
артерии, |
|
|
|
|
хроническая |
|
|
|
|
почечная |
|
|
|
|
недостаточность |
|
II |
|
|
и др. |
|
II |
Умеренный токсикоз. |
|
|
|
|
Снижен аппетит, рвота, |
|
|
|
|
средне |
задержка или падение |
|
|
|
тяжел |
массы. Гиперкальциемия, |
|
|
|
ая |
гипофосфатемия, |
|
|
|
|
гиперцитремия, |
|
|
|
|
гипомагниемия. Проба |
|
|
|
|
Сулковича +++ или ++++ |
|
|
|
III |
Выраженный токсикоз. |
|
|
|
тяжел |
Упорная рвота, |
|
|
|
ая |
значительная потеря массы, |
|
|
|
|
присоединение осложнений |
|
|
|
|
(пневмония, пиелонефрит, |
|
|
|
|
миокардит и др.). Резкие |
|
|
|
|
изменения биохимических |
|
|
|
|
показателей Са, Mg, P. |
|
|
Примечание: ГД может протекать с преимущественным поражением нервной системы, ЖКТ, почек, сердечно-сосудистой системы.
Острая интоксикация витамином D проявляется клиникой нейротоксикоза или кишечного токсикоза: рвота, тошнота, обезвоживание, анорексия, гипотрофия, астения, запоры, полиурия,
159
полидипсия. Поражение нервной системы варьирует от легкой заторможенности до тяжелых коматозных состояний с судорогами.
Хроническая интоксикация витамином D характеризуется раздражительностью, нарушением сна, слабостью, появлением признаков гипотрофии, преждевременным закрытием большого родничка, изменениями со стороны сердечно-сосудистой и мочевыделительной систем, печени.
Проявления поражения сердечно-сосудистой системы варьируют от небольших функциональных нарушений до тяжелого миокардита с развитием недостаточности кровообращения. На ЭКГ выявляют расширение комплекса QRS, удлинение интервала PQ, сглаженность зубцов P и T в V1 и V2; описаны случаи нарушения атриовентрикулярной проводимости; может быть ЭКГ картина инфаркта миокарда. Как правило, при ГД отмечается повышенное артериальное давление.
Поражение печени проявляется повышением активности сывороточных трансаминаз, диспротеинемией, повышением в крови холестерола, снижением альфа- и повышением беталипопротеидов; патологическими типами гликемических кривых.
Поражение почек может быть как в виде небольших дизурических явлений, так и в виде лейкоцитурии, незначительной гематурии, протеинурии, острой почечной недостаточности. Из-за частого присоединения инфекции возможно развитие пиелонефрита. У части детей может появиться нефрокальциноз, оксалатно-кальциевый уролитиаз. В далеко зашедших случаях формируется хроническая почечная недостаточность.
Диагноз ГД основывается на данных анамнеза (прием высоких доз витамина D), выявлении клинических проявлений заболевания.
Лабораторные исследования при ГД находят повышение уровня в крови и в моче фосфора и кальция, компенсаторное увеличение уровня кальцитонина и снижение паратиреоидного гормона, ацидоз. На рентгенограммах костей обнаруживаются расширение и уплотнение зон препараторного обызвествления.
Степени тяжести ГД диагностируют на основании следующих критериев:
Первая степень – уровень кальция в крови стабильно на верхней границе, интенсивное выделение его с мочой (реакция Сулковича ++), в клинической картине умеренные проявления токсикоза, полиурия, полидипсия, снижение веса.
Вторая степень – уровень кальция в крови выше нормы, но не превышает 12 мг%, с мочой его выделяется много (реакция Сулковича
160
+++ или ++++), в клинической картине выраженные явления токсикоза, полиурия, дистрофия.
Третья степень – уровень кальция в крови более 12 мг%, тяжелый токсикоз и обязательное поражение почек.
Дифференциальный диагноз ГД проводят с: интоксикациями различного генеза, (сопровождающиеся рвотой, снижением аппетита, падением массы тела), кальцинозом внутренних органов, заболеваниями почек (в том числе и ХПН).
Лечение. Задачи лечения: прекращение поступления в организм витамина D и препаратов кальция, купирование проявлений токсикоза, лечение патологических синдромов и проявлений ГД, предупреждение развития нефрокальциноза, пиелонефрита, ХПН.
Схема лечения.
Обязательные мероприятия: отмена витамина D и препаратов кальция, инфузионная терапия, мочегонные средства.
Вспомогательные методы лечения: глюкокортикоиды, кальцитонин, витамины А и Е.
Показания для госпитализации: лечение проводится в стационаре. Режим: ограничение инсоляции.
Диета с уменьшением в питании продуктов, содержащих большое количество кальция (молоко, сыры, творог и др.).
Лечение гиперкальциемических состояний заключается в отмене витамина D и препаратов кальция, назначении фитина для уменьшения всасывания кальция в кишечнике. Показано обильное введение жидкости (внутрь, внутривенно). При выраженной гиперкальциемии назначают препараты кальцитонина, наиболее популярным из которых считается синтетический кальцитонин лосося – миакальцик. По показаниям могут быть применены стероидные гормоны, гипотензивные средства.
Осложнения. При ГД могут развиваться: кальциноз различных органов и сосудов, их склероз с развитием коарктации аорты, стеноза легочной артерии, хроническая почечная недостаточность, пиелонефрит, комы.
Исходы. Последствиями ГД часто являются нефропатии: хронический пиелонефрит, интерстициальный нефрит, тубулопатии, нефрокальциноз. В тяжелых случаях возможен исход в ХПН.
Профилактика ГД в первую очередь сводится к ограничению использования высоких доз витамина D, исключению из арсенала врача спиртовых препаратов витамина D, исключению случаев передозировки витамина D и медикаментозных отравлений препаратом.
161

Вопросы к экзамену. Гипервитаминоз D. Причины. Классификация. Клиническая картина. Диагностика. Дифференциальный диагноз. Осложнения. Лечение. Исходы. Профилактика.
Глава VI. Болезни почек и мочевых путей
ГЛОМЕРУЛОНЕФРИТЫ
Острый гломерулонефрит (ОГН) – острое диффузное иммунновоспалительное поражение почек, преимущественно клубочков, возникающее после бактериального, вирусного или паразитарного заболевания, спустя некоторый латентный период (период сенсибилизации). Чаще ОГН протекает с нефритическим синдромом,
имеет циклическое течение. ОГН нередко отождествляют |
с |
постстрептококковым гломерулонефритом (ОПСГН). |
|
Эпидемиология. По данным эндемического исследования, проведенного в 13 территориях России частота ОГН в детской популяции составляет 33:100 000. Болеют дети обоего пола, чаще в возрасте 6-12 лет, преимущественно мальчики. Заболевание встречается, как правило, в спорадическом варианте, число заболевших ОГН растет.
Предрасполагающими факторами развития ОПСГН являются:
отягощенная наследственность в отношении инфекционноаллергических заболеваний; повышенная семейная восприимчивость к стрептококковой инфекции; наличие у ребенка хронических очагов инфекции; гиповитаминозы, гельминтозы; частые ОРИ; охлаждения и метеорологические факторы; вакцинации; прием аллергенов; наличие HLA антигенов, DRw4, DRw6, B12.
Этиология ОГН инфекционная. Заболевание вызывают вирусные болезни (австралийский антиген, инфекционный мононуклеоз, ЦМВИ, Вирус Коксаки В4); бактериальные болезни (подострый бактериальный эндокардит, стрептококковая, стафилококковая инфекция, брюшной тиф); паразитарные болезни (малярия, шистосомоз, токсоплазмоз).
ОПСГН возникает после стрептококковых заболеваний (ангина, импетиго, скарлатина, рожа, лимфаденит и др.). Заболевание вызывают нефритогенные штаммы β-гемолитического стрептококка группы А (1, 2, 4, 12, 18, 25, 49 и др. типы). Этиология ОПСГН подтверждается высевом из очага стрептококка, обнаружением в
162
крови антигенов и антител – АСО, антигиларунидазы, антистрептокиназы.
Патогенез ОПСГН предусматривает образование иммунных комплексов, состоящих из противострептококковых антител и стрептококков. В иммунных реакциях принимают участие комплемент, пропердин, медиаторы воспаления, факторы клеточного иммунитета. В результате активации свертывающей системы развивается локальный ДВС-синдром.
Главными следствиями развившегося воспалительного процесса в почках являются снижение клубочковой фильтрации, и формирование основных синдромов ОПСГН – мочевого, отечного и гипертензионного.
Макрогематурия развивается за счет повышения сосудистой, капиллярной и тканевой проницаемости, активации гиалуроридара, приводящей к деполимеризации гиалуроновой кислоты, входящей в состав основного вещества соединительной ткани и межклеточного вещества стенки сосудов – per diaрidesum эритроциты проникают в мочу, затем в процесс вовлекаются свертывающие системы тромбоцитов (их агрегация) и плазменные факторы (фактор XII, Хагемана), разворачивается местный ДВС-синдром, приводящий к макрогематурии.
Повышение артериального давления в своей основе имеет активацию ренин-ангиотензин-альдостероновой системы, что приводит к усилению секреции АДГ гипофиза, что лежит в основе увеличения ОЦК.
Отеки при ОПСГН развиваются за счет стимуляции альдостерона, под действием которого увеличивается реабсорбция и задержка в организме натрия, воды. В развитии отеков также имеет значение повышение сосудистой и тканевой проницаемости за счет воспаления.
Накопление натрия в сосудистом русле повышает осмолярность плазмы, что способствует повышению секреции АДГ и повышению к нему чувствительности дистальных канальцев и еще большей задержки воды и развитию гиперволемии. Дополнительному увеличению содержание натрия в организме способствует увеличение содержания ангиотензина II и альдостерона.
Важное значение также имеет активация кинин-каллекрииновой системы, что приводит к повышению сосудистой проницаемость и выходу жидкости из крови в тканевое пространство, с перераспределением жидкости и скоплением ее в рыхлой клетчатке.
163

Патогенез быстро возникающих нефротических отеков включает первичную задержку натрия и воды, активацию кининкаллекрииновой системы и гиалуронидазы с тотальным повышением сосудистой проницаемости с последующим выходом жидкой части крови в межтканевое пространство.
При медленно возникающих отеках развивается повреждение клубочка, которое приводит к протеинурии, снижению коллоидноосмотического давления плазмы за счет уменьшения объема циркулирующей крови. Увеличение реабсорбции натрия, повышение секреции АДГ (вазопрессина) приводит к задержке воды в организме (в сосудистом русле, в результате чего развивается гиперволемия и увеличение жидкости в интерстициальном пространстве.
Патогенез
|
|
|
|
|
|
Стрептококк |
|
|
|
|
|
Антитела |
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Дополнительные системы: комплемент, |
|
|
|
|
||||||||||
|
|
|
|
Иммунные комплексы |
|
||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
пропердин, локальная активация |
|
|
|
|
||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
гемокоагуляции, медиаторы воспаления, |
|
|
|
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ПГ, лейкотриены, интерлейкины, др. |
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||
|
|
|
|
|
|
|
|
|
|
Гломерулон |
|
иммуногенетические факторы |
|
||||||||||||||||
|
Клеточный иммунитет |
|
|
|
|
||||||||||||||||||||||||
|
|
|
|
|
|
||||||||||||||||||||||||
|
|
|
|
|
|
|
|
Антитела к гломерулярной |
|
||||||||||||||||||||
|
(макрофаги, Т-клетки), |
|
|
|
ефрит |
|
|
|
|
|
|||||||||||||||||||
|
|
|
|
|
|
|
|
базальной мембране |
|
||||||||||||||||||||
|
|
|
Ig,Е |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Повышени |
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
Увеличение |
|
|
|
|
Снижение |
|
|
|
|
|
Отеки |
|
|
Мочевой |
|
|
||||||||||||
|
|
|
|
|
|
|
е АД |
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
клубочковой |
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
ОЦК |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
синдром |
|
|
||||||||||
|
|
|
|
|
|
|
|
фильтрации |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Нарушени |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Нарушение |
|
|
|
|
|
|
|
|
|||||||||
|
е ССС |
|
|
|
|
|
Олигурия |
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
ЦНС |
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 1.21. Патогенез ОПСГН (Коровина Н.А с соавт., 1990)
Морфология ОПСГН (эндокапиллярный пролиферативный гломерулонефрит – по классификации ВОЗ) характеризуется увеличением клубочков в размерах, выявлением в мезангии больших плотных депозитов субэпителиального (С3-компонент, IgA); признаками эндокапилярного пролиферативного воспаления.
164
Табл. 1.46. Классификация первичного гломерулонефрита у детей (Винница, 1976)
Форма гломерулонефрита |
Активность |
Состояние |
|
почечного |
функции почек |
|
процесса |
|
1. Острый: |
Период начальных |
Без нарушения |
а) с острым нефритическим |
проявлений |
функции почек; |
синдромом, |
Период обратного |
С нарушением |
б) с нефротическим |
развития |
функции почек; |
синдромом, |
Переход в |
Острая почечная |
в) с изолированным |
хронический |
недостаточность |
мочевым синдромом, |
гломерулонефрит |
|
г) нефротический синдром с |
|
|
гематурией и (или) |
|
|
гипертензией. |
|
|
2. Хронический: |
Период |
Без нарушения |
а) гематурическая форма, |
обострения |
функции почек; |
б) нефротическая форма, |
Период частичной |
С нарушением |
в) смешанная форма |
ремиссии |
функции почек; |
|
Период полной |
Хроническая |
|
клинико- |
почечная |
|
лабораторной |
недостаточность |
|
ремиссии |
|
3. Подострый |
|
|
(злокачественный) |
|
|
гломерулонефрит |
|
|
Наряду с клинической классификацией гломерулонефритов существует морфологическая классификация, позволяющая уточнить прогноз заболевания, повысить эффективность лечения.
Классификация первичных гломерулонефритов по морфологии (ВОЗ, 1980)
А. Небольшие изменения гломерул; Б. Фокальные и/или сегментарные поражения (только с
небольшими изменениями в остальных клубочках). В. Диффузный гломерулонефрит:
1.мембранозный гломерулонефрит (мембранная нефропатия);
2.диффузный пролиферативный гломерулонефрит:
а) мезангиопролиферативный гломерулонефрит;
165
б) эндокапиллярный пролиферативный гломерулонефрит;
3.мезангиокапиллярный (мембранознопролиферативный) гломерулонефрит:
1-й тип «классический»;
2-й тип лобулярный.
4.гломерулонефрит с плотными депозитами (болезнь плотных депозитов, мезангиокапиллярный гломерулонефрит), 2-й тип;
5.гломерулонефрит с полулуниями (экстракапиллярит);
а) склерозирующий гломерулонефрит.
Исследования: общий анализ крови и мочи, анализ мочи по Нечипоренко, длительность кровотечения, время свертывания, тромбоциты, протеинограмма, общие липиды, холестерин, триглицериды, креатинин, мочевая кислота; определение в крови калия, кальция, натрия, хлоридов, трансаминаз; серомукоид, щелочная фосфатаза, глюкоза крови, коагулограмма, показатели КОС, средние молекулы, группа крови и резус-фактор, титры АСЛО, ЦИК, суточная экскреция белка, оксалатов, кальция, фосфора, глюкозы, калия, натрия; проба по Зимницкому, проба Реберга, копрограмма, кал на скрытую кровь, ЭКГ.
По показаниям: β-липопротеиды, мочевина крови, маркеры гепатита, билирубин крови, иммунограмма, морфология мочевого осадка, посев мочи на флору, УЗИ паренхиматозных органов, радиоизотопная ренография, экскреторная урография, рентгенография органов грудной клетки, проба Манту, ФГДС, вирусологическое обследование, исследование в моче ферментов (холинэстераза, щелочная фосфатаза и др.).
Анамнез, клиника. Выделяют два варианта течения ОПСГН – циклическое (типичное) и ациклическое (моносимптомное).
В типичных случаях анамнез позволяет выявить предшествующее стрептококковое поражение зева, кожи и т. д. Через 2-4 недели после перенесенной инфекции (латентный период), отмечается ухудшение общего состояния, уменьшение диуреза, потемнение мочи, появление головной боли, отеков на лице, голенях, иногда на животе, пояснице. Может быть кратковременное повышение температуры, тошнота, реже рвота, боли в поясничной области, иногда признаки эклампсии.
Объективно: ребенок бледен (за счет ангиоспазма), отеки, локализованные на лице и голенях. Отеки бывают «скрытыми» (выявляются положительной пробой Макклюра-Олдрича).
Со стороны сердечно-сосудистой системы обнаруживается тахикардия, реже брадикардия, приглушенность тонов, расширение границ относительной сердечной тупости, ослабление I тона на
166
верхушке, усиление 2-го типа на аорте и легочной артерии, расширение границ сердца (за счет повышения артериального давления). В некоторых случаях развивается недостаточность кровообращения.
Моча цвета «мясных помоев» (макрогематурия). Олигурия диагностируется у половины детей, через 3-7 дней отмечается восстановление диуреза.
В периоде обратного развития симптомов появляется полиурия, купируются отеки, исчезает артериальная гипертензия, экстраренальные проявления заболевания (головные боли, нарушение самочувствия и др.). В последнюю очередь исчезает гематурия. Полное восстановление морфологических изменений в почках происходит через 1-2 года.
Ациклический вариант ОПСГН протекает, часто с изолированным мочевым синдромом. Заболевание характеризуется постепенным началом при отсутствии субъективных симптомов и экстраренальных проявлений. Через несколько лет может сформироваться хронический гломерулонефрит в различных формах.
Основными клиническими вариантами ОПСГН являются:
нефротический и нефритический синдромы (см. ниже).
Диагноз ОПСГН основывается на выявлении перенесенной стрептококковой инфекции и латентного периода после нее. Характерная триада симптомов (гематурия, умеренные отеки, повышение артериального давления) дает основание заподозрить ОГН.
Лабораторные исследования Общий анализ мочи. При ОПСГН чаще всего выявляют гематурию,
а в начале заболевания и лейкоцитурию. Лейкоцитурия - маркер иммунно-воспалительного процесса в почках. Для ОГН характерной находкой является цилиндрурия (гиалиновые, зернистые, эритроцитарные). У многих больных обнаруживается протеинурия до 1-2 г/л/сутки.
В анализе крови: увеличение СОЭ, нейтрофилез; при наличии инфекционного очага – лейкоцитоз, умеренная анемия.
Биохимические исследования. Наблюдается диспротеинемия за счет умеренной гипоальбуминемии, гипер-α2 и γ-глобулинемии. При развитии выраженной олигурии у части больных в крови повышается уровень мочевины и креатинина, что рассматривается как нарушение функции почек острого периода. Возможно развитие ОПН.
При серологическом исследовании у 60-90% больных повышаются титры антистрептолизина О. Анти-М-протеиновые антитела появляются через 4-6 недель после перенесенной стрептококковой
167
инфекции и сохраняются длительно. У 90% больных в крови повышаются ЦИК. В течение первых двух недель заболевания снижается уровень С2, С3, С4, фракций комплемента, который продолжается 4-6 недель.
Нарушения в системе свертывания характеризуются: увеличением протромбинового индекса, снижением уровня антитромбина III, угнетением фибринолитической активности, появлением в крови продуктов деградации фибриногена.
При УЗИ можно выявить незначительное увеличение почек в размерах, повышение их эхогенности.
Нефритический синдром – это симптомокомплекс, включающий экстраренальные симптомы (отеки или пастозность, повышение артериального давления, изменения со стороны сердца, ЦНС) и ренальные (олигурия, гематурия, протеинурия до 1г в сутки, цилиндрурия) проявления. В период начальных проявлений ОГН может наблюдаться нарушение функции почек, иногда развивается ОПН.
Нефротический синдром – симптомокомплекс, характеризующийся олигурией до анурии, массивной протеинурией (более 50 мг/кг/24 ч или более 3г/24 ч), гипо- и диспротеинемией (уменьшением альбуминов ниже 25 г/л, а также γ- глобулинов, увеличением α2 и β -глобулинов), гиперлипидемией и гиперхолестеринемией, что соответствует понятию полный нефротический синдром (НС). «Неполный» НС протекает без отеков. НС встречается при двух формах гломерулонефрита: нефротической и смешанной.
Диагностические трудности возникают при латентном, ациклическом варианте течения заболевания.
Биопсия почки - прижизненное морфологическое исследование почечной ткани с помощью чрезкожной пункции (закрытая биопсия) или оперативным методом (открытая, полуоткрытая биопсия).
Показания для биопсии при ОПСГН: атипичные проявления гломерулонефрита, возраст до 3 лет, анурия, высокая азотемия, несоразмерная клинической картине; нарушения роста, гломерулонефрит в семье, длительное сохранение симптомов (задержка ремиссии), признаки системного заболевания, длительно сохраняющиеся гематурия и протеинурия.
Дифференциальный диагноз ОПСГН проводится с: хроническим гломерулонефритом, наследственным нефритом, геморрагическим васкулитом, транзиторным мочевым синдромом на фоне острого инфекционного заболевания, острым пиелонефритом, ревматизмом,
168
системной красной волчанкой, ревматоидным артритом, инфекционным эндокардитом, интерстициальным нефритом, быстро прогрессирующим гломерулонефритом, IgA нефропатией (болезнь Берже), гемолитико-уремическим синдромом.
Табл. 1.47. Дифференциальный диагноз острого и хронического гломерулонефрита (Маковецкая Г.А., 1987, с изменениями)
Признаки |
Острый нефрит |
Хронический нефрит |
|
(нефритическая |
(гематурическая форма) |
|
форма) |
|
Клинические: |
|
Чаще у детей старшего |
Возраст к началу |
5-12 лет |
школьного возраста |
болезни |
|
|
Связь со |
Прослеживается у |
Прослеживается как в |
стрептококковой, |
60% больных |
начале болезни, так и в |
вирусной |
|
период обострения |
инфекцией |
|
|
Развитие болезни |
Через 2-3 недели |
Чаще постепенное: |
|
после перенесенного |
1) как исход острого |
|
стрептококкового или |
заболевания возможно |
|
вирусного |
после длительного |
|
заболевания |
латентного периода |
|
|
2) как первично- |
|
|
хроническое незаметное |
Симптомы |
|
|
интоксикации: |
Отмечается иногда |
Отмечается и вне |
Головная боль |
То же |
обострения |
Недомогание |
Имеется у части |
Жалобы отсутствуют |
Анорексия |
больных |
То же |
Усталость |
То же |
То же |
Отеки |
У 60-80% больных |
Могут отсутствовать |
Артериальная |
У 1/3-1/4 больных, |
При развитии ХПН |
гипертензия |
кратковременная |
|
Изменения в моче: |
|
|
Микрогематурия |
У 50% больных |
Имеется |
|
|
|
Макрогематурия |
У 30-40% |
Отсутствует вне |
|
|
обострения |
Цилиндрурия |
Встречаются |
Может не отмечаться |
|
эритроцитарные |
|
169
|
|
цилиндры |
|
|
|
Протеинурия |
|
0,5-1,0 в сутки |
|
0,5-4,0 в сутки |
|
|
|
|
|
|
|
Цилиндрурия |
|
Эритроцитарные |
|
Может не быть |
|
|
|
цилиндры |
|
|
|
Относительная |
В дебюте свыше 1020 |
|
Ниже 1017 |
|
|
плотность мочи |
|
|
|
|
|
Клубочковая |
|
Снижена значительно |
|
Снижена на 25-30% при |
|
фильтрация |
|
|
|
длительном лечении |
|
Олигурия |
|
Имеется в дебюте |
|
Нет |
|
Анемия |
|
Наблюдается редко |
|
Стойкая, у 1/3 больных |
|
Лейкоцитоз |
|
Отмечается у 15-30% |
|
Нет |
|
|
|
больных |
|
|
|
Увеличение СОЭ |
Отмечается у 75% |
|
Вне обострения СОЭ не |
||
|
|
больных |
|
увеличена |
|
Биохимические |
|
|
|
|
|
показатели крови: |
|
|
|
|
|
Гипопротеинемия |
Отсутствует |
|
Имеется |
|
|
|
|
|
|
||
Гиперфибриноген |
Отмечается у всех |
|
Вне обострения не |
||
емия |
|
больных |
|
отмечается |
|
Уровень |
|
Повышен |
|
Нет повышения |
|
серомукоида |
|
|
|
|
|
Гиперхолестерине |
Нет |
|
У 15-30% больных |
||
мия |
|
|
|
|
|
Осложнения: |
|
|
|
|
|
Острая сердечная |
Развивается у 1% |
|
Развивается реже, только |
||
недостаточность |
больных |
|
в терминальной фазе |
||
Гипертензионная |
Развивается у 2% |
|
Не развивается |
|
|
энцефалопатия |
больных |
|
|
|
|
Почечная |
|
Возможно развитие |
|
Возможно развитие ХПН |
|
недостаточност |
ОПН |
|
|
|
|
ь |
|
|
|
|
|
Табл. |
1.48. |
Дифференциальный |
диагноз |
острого |
|
гломерулонефрита и геморрагического васкулита (Игнатова М.С., с соавт., 1975, Фокеева В.В. 1989 с изменениями)
Симптомы |
Острый |
Геморрагический |
|
гломерулонефрит |
гломерулонефрит |
170

Клинические: |
|
|
|
|
|
-возраст к началу |
|
5-12 лет |
Чаще до 7 лет |
||
заболевания |
|
|
|
|
|
-связь со |
|
|
Прослеживается |
Не прослеживается |
|
стрептококковой |
|
часто |
|
|
|
инфекцией |
|
|
|
|
|
-связь с вирусной |
|
Прослеживается |
Прослеживается |
||
инфекцией |
|
|
|
часто |
|
Симптомы |
|
|
Часто |
Редко |
|
интоксикации (головная |
|
|
|
|
|
боль, недомогание, |
|
|
|
|
|
гипертермия) |
|
|
|
|
|
Отеки |
|
|
У 60-80% больных |
Редко |
|
Артериальная |
|
У 60-80% больных |
Нет |
|
|
гипертензия |
|
|
|
|
|
Боли в животе |
|
Редко |
У 50% больных |
||
Боли и припухлость |
|
Не бывает |
У 2/3 больных |
||
суставов |
|
|
|
|
|
Поражение кожи |
|
Не бывает |
Практически всегда |
||
(геморрагическая |
|
|
|
|
|
папулезная сыпь, |
|
|
|
|
|
преимущественно на |
|
|
|
|
|
конечностях вокруг |
|
|
|
|
|
суставов, ягодицах) |
|
|
|
|
|
Лабораторные |
|
Появляются сразу |
Появляются через 1-3 |
||
изменения в моче: |
|
|
недели от начала |
||
-протеинурия |
|
|
Часто до 1 г/л |
заболевания. У 1/3 |
|
|
|
|
|
больных до 0,66 г/л |
|
-гематурия |
|
|
Часто, до |
У 1/2 больных, чаще |
|
|
|
|
макрогематурии |
микрогематурия |
|
Олигурия |
|
|
Имеется |
Редко |
|
Клубочковая |
|
|
Значительно |
В дебюте, как |
|
фильтрация |
|
|
снижена в дебюте |
правило, не |
|
|
|
|
|
изменена |
|
Табл. |
1.49. |
Дифференциальный |
диагноз |
острого |
|
гломерулонефрита и пиелонефрита (Маковецкая Г.А. 1987 с изменениями)
Показатель |
Острый |
Острый пиелонефрит |
171
|
гломерулонефрит |
|
Время появления |
Через 2-3 нед. после |
Через 7-12 дней после |
|
инфекции |
ОРВИ, или во время |
Возраст пациента |
Чаще 5-12 лет |
Любой |
Повышение АД |
У 60-80% |
Отсутствует |
Отеки |
У 60-80% |
Отсутствуют |
Лихорадка |
Редко |
Имеется |
Дизурия |
Отсутствует |
Часто |
Болезненность при |
- |
Характерно |
поколачивании |
|
|
Протеинурия |
В зависимости от |
Микропротеинурия (в |
|
формы |
среднем не выше 0,33 г/л) |
Гематурия |
До макрогематурии |
Микрогематурия у 1/3 |
|
|
больных |
Лейкоцитурия |
В дебюте |
Характерна, |
|
микролейкоцитурия |
нейтрофильная |
|
(лимфоциты, |
|
|
моноциты) |
|
Цилиндрурия |
Гиалиновые, |
Лейкоцитарные |
|
Эритроцитарные |
|
Бактериурия |
Отсутствует |
Характерна |
Проба Зимницкого |
Не изменена |
У 1/2 нарушение ритма |
|
|
мочеотделения и |
|
|
снижение |
|
|
концентрационной |
|
|
способности |
Клубочковая |
Снижена |
В тяжелых случаях |
фильтрация |
|
|
УЗИ |
Увеличение |
Деформация чашечно- |
|
площадей почек, |
лоханочной системы, |
|
визуализация |
эктазия лоханки и |
|
пирамид |
чашечек |
С-реактивный белок |
+++ |
+, ++, +++ |
Повышение |
В дебюте может |
При развитии ХПН |
содержания |
повышаться |
|
мочевины |
|
|
Лечение. Задачи лечения: эрадикация стрептококковой инфекции, купирование ренальных и экстраренальных проявлений ОПСГН.
Схема лечения. Обязательные мероприятия: постельный режим,
172
диета, антибактериальная терапия.
Вспомогательное лечение: средства симптоматической терапии (мочегонные, гипотензивные), витаминотерапия, антигистаминные средства, эуфиллин, дезагреганты, мембраностабилизирующие препараты, антиоксиданты.
Показания для госпитализации: лечение ОГН проводится в стационаре.
Режим. Строгий постельный режим показан при экстраренальных симптомах и макрогематурии. Расширение режима показано при ликвидации гипертензии, отеков и уменьшении гематурии. Возможность перевода на расширенный режим решают по отсутствию жалоб, гипертензии и улучшению мочевого осадка.
Диета. Жидкость назначают из расчета диуреза предыдущего дня и потерь на перспирацию (15мл/(кг/сут) или 400 мл/(м2/сут)) для школьников. С увеличением диуреза количество выпиваемой жидкости увеличивают.
Ограничение натрия хлорида (бессолевой стол) назначают при олигурии и гипертензии. При нормализации артериального давления и увеличении диуреза разрешено подсаливание пищи (0,5-1,0 г/сут). Нормальное количество натрия хлорида (50 мг/(кг/сут)) при благоприятном варианте течения заболевания ребенок может получать с 4-5-й недели. В дебюте ОПСГН назначают стол 7а (по Певзнеру) сроком на 3-5 дней. На 3-5-7 день назначают переходный стол 7б. В рационе увеличивается количество белка и жира. В последующем больного переводят на стол 7в. Соль добавляют в готовые блюда.
Ограничение белка показано при олигурии и гипертензии. На период 5-7 дней сокращают потребление белка (до 1,0-0,5 г/(кг/сут)). Целесообразно также некоторое ограничение животных белков в течение 2-3 недель. Калорийность сохраняют за счет увеличения в диете углеводов и жиров.
При олигурии показано ограничение калия. Из-за опасности гиперкалиемии исключают фруктовые или овощные соки. Противопоказаны калийсберегающие препараты. После схождения отеков целесообразно обогащение диеты калием (печеный картофель, фрукты и др.).
Больным с ОПСГН необходима антибактериальная терапия предпочтительно антибиотиками пенициллинового ряда (полусинтетические пенициллины типа амоксициллина или макролиды в обычных дозах). При отсутствии очагов инфекции длительность антибактериальной терапии 7-10 дней. При наличии очагов хронической инфекции по окончании курса антибактериальной
173
терапии (4-6 недель) можно применять бициллин-5 или бициллин-1. Длительность бициллинотерапии до 6 месяцев. Бициллин-5 или бициллин-1 вводят 1 раз в 3 недели в дозировках: дошкольники – бициллин-5 – 750000 ЕД., бициллин-1 – 600000 ЕД.; школьники соответственно 1500000 ЕД и 1200000 ЕД.
Патогенетическая терапия ОГН может быть представлена в следующем виде (табл. 1.50).
Табл. 1.50. Патогенетическая терапия ОГН
|
Форма ОГН |
|
|
с острым |
с |
изолированным |
нефротический |
нефритически |
нефротичес |
мочевым |
синдром с |
м синдромом |
ким |
синдромом |
гематурией и |
|
синдромом |
|
(или) |
|
|
гипертензией |
|
|
|
|
|
Антиагрегант |
Преднизоло |
Антиагреганты: |
Антиагреганты |
ы: |
н |
Курантил, трентал, |
|
курантил |
|
никошпан |
|
Антикоагулян |
Препараты, |
Мембраностабилиза |
Антикоагулянт |
ты: гепарин |
уменьшающ |
торы: ксидифон, |
ы |
|
ие побочные |
димефосфон, |
|
|
эффекты |
карсил, эссенциале, |
|
|
стероидов: |
коринфар |
|
Никотиновая |
аспаркам, |
Витаминотерапия: |
Преднизолон |
кислота |
панангин, |
а, В6, Е, С, рутин |
|
Эуфиллин |
антациды |
Антигистаминные |
Цитостатики |
Трентал |
|
препараты |
|
Для улучшения почечного кровотока применяют антиагреганты (курантил, персантил), которые назначают на 3-4 недели 2-3 раза в день в суточной дозе 1,5-3,0 мг/кг/сут.
Гепаринотерапия показана при: наличии признаков гиперкоагуляции; симптомов внутрипочечного (локального) внутрисосудистого свертывания крови (быстрое снижение функции почек при уменьшении содержания фибриногена и повышении содержания продуктов деградации фибрина в сыворотке крови); наличии ДВС-синдрома; выраженном отечном синдроме; выраженной гиперлипидемии.
Методы проведения гепаринотерапии: парентеральное введение (подкожно, внутримышечно) методом электрофореза (300 ЕД/кг) и
174
методом аэрозоля (500 ЕД/кг), 100-200 ЕД/кг суточная доза в 4 инъекции. Препарат следует отменять постепенно под контролем показателей коагулограммы.
Никотиновая кислота активирует фибринолитическую систему крови, препятствует агрегации тромбоцитов, обладает сосудорасширяющим действием. Используют электрофорез 1% раствора никотиновой кислоты на область почек. Процедуры проводят ежедневно, число процедур 7-10.
Эуфиллин увеличивает просвет сосудов почек, дает легкий мочегонный эффект, уменьшает общее периферическое сопротивление. Препарат назначают на 1-2 недели в порошках или таблетках 3 раза в день в суточной дозе: до 9 лет – 15-18 мг/(кг/сут); 9- 12 лет – 10-12,5 мг/(кг/сут); старше 12 лет – 10 мг/(кг/сут); трентал, никошпан.
Назначают витамины А, группы В, Е в возрастных дозах; мембраностабилизаторы - ксидифон, димефосфон, карсил.
Мочегонные при ОПСГН используют редко. Диуретики показаны при массивных отеках, артериальной гипертензии, гипертонической энцефалопатии. С целью увеличения диуреза назначают фуросемид (лазикс) в дозе 1,5-2,0 мг/кг внутримышечно или внутривенно 1-2 раза в сутки, затем еще 3 дня препарат вводят через рот в 1 приём.
Гипотензивные препараты показаны при уровне диастолического давления выше 95 мм рт. ст. и при гипертонической энцефалопатии.
При высокой гипертензии препаратами выбора являются каптоприл (капотен). Каптоприл назначается в суточной дозе 0,3 мг/кг/сут. Доза может быть увеличена до 2,0 мг/кг/сут в течение 3-5 дней. Возможно внутривенное введение 2,4% раствора эуфиллина на физиологическом растворе вместе с лазиксом (1-4 мг/кг). Основа лечения артериальной гипертензии – диуретики и антагонисты кальция.
При угрозе эклампсии внутримышечно применяют 1% раствор дибазола и 5% раствор папаверина (по 0,1 мг/кг/сут) и 1% раствор фуросемида (1,0-2,0 мг/кг).
При эклампсии для получения быстрого гипотензивного эффекта вводят диазоксид внутривенно струйно как можно быстрее в дозе 2-5 мг/кг (максимальная доза 100 мг) или метилдофа внутривенно в дозе 5-10 мг/кг (введение метилдофа можно повторять через 20-60 минут).
Для снятия судорог назначают 0,5% раствор седуксена (реланиума) в дозе 0,3-0,5 мг/кг внутримышечно или натрия оксибутирата в дозе 100-150 мг/кг, 10% кальция глюконат внутривенно. Лечение проводится на фоне оксигенотерапии.
175

Гемодиализ при ОПСГН показан в случае отсутствия реакции на лазикс, нарастании мочевины > 20-24 ммоль/л, калия > 7 ммоль/л, фосфора > 2 ммоль/л, < натрия до 130 ммоль/л, рН крови > 7,25.
Особое внимание необходимо уделить санации очагов инфекции. Тонзилэктомия проводится через 6 месяцев после начала ремиссии ОПСГН.
При ОГН с изолированным мочевым синдромом основой лечения являются антибиотики пенициллинового ряда, макролиды в сочетании с антиагрегантами.
При ОГН с нефритическим синдромом основой лечения являются антибиотики пенициллинового ряда, макролиды в сочетании с антиагрегантами и прямыми антикоагулянтами.
Осложнения. При ОПСГН возможно развитие: ангиоспастической энцефалопатии, острой почечной недостаточности, острой сердечнососудистой недостаточности.
Исходы. Выздоровление наступает в 85-90%. Летальный исход редко (<1%). В 10-15% случаем ОГН трансформируется в хронический гломерулонефрит.
Прогноз ближайший и отдаленный при ОПСГН с нефритическим синдромом благоприятный.
Вопросы к экзамену. Гломерулонефриты. Классификация. Острый гломерулонефрит. Этиология. Патогенез. Особенности клинической картины в зависимости от преобладающего синдрома. Диагностика. Дифференциальный диагноз. Лечение. Показания к иммуносупрессивной терапии. Исходы. Прогноз.
ХРОНИЧЕСКИЕ ГЛОМЕРУЛОНЕФРИТЫ
Хронический гломерулонефрит (ХГН) – группа гломерулопатий, различных по морфологическим, клиническим, иммунологическим проявлениям, имеющая разную этиологию, патогенез и исходы.
ХГН могут являться следствием неизлеченного ОГН или иметь первично-хроническое течение заболевания, длящееся больше 1 года.
Эпидемиология ХГН неуточнена. По данным Американских авторов среди пациентов с ХГН только 10-15% составляют больные с относительно своевременно диагностированным ХГН.
Этиология. Инфекционные факторы развития ХГН: микробные возбудители (β -гемолитический стрептококк, стафилококк, возбудители туберкулеза и др.); вирусные: (вирусы гриппа, ЦМВ, гепатитов В и С, герпеса, Эпштейн-Барра, кори, краснухи).
176
Механические и физические воздействия: травма, инсоляция, переохлаждение.
Аллергические и токсические воздействия: аллергия (особенно пищевая), лекарственные факторы (препараты ртути, йода, золота, пенициллин, наркотики, сульфаниламиды), вакцинации.
От 15 до 26,3% больных с ХГН имели в анамнезе ОГН. В последние годы установлена связь между определённым фенотипом HLA-системы и формированием ХГН.
Патогенез. В патогенезе ХГН играют роль: генетическая предрасположенность; сочетание нескольких факторов риска; приобретенные дефекты иммунной системы. Провоцируют проявления клинических и параклинических признаков воспаления в почках повторные охлаждения, вакцинации, вирусные и бактериальные инфекции, гепатит В, β -гемолитический стрептококк, хронический сепсис, малярия и др.
Чаще всего при ХГН развиваются изменения по III типу аллергической реакции с образованием циркулирующих иммунных комплексов (ИК), которые откладываются в клубочках. После образования ИК в реакцию вступает комплемент и некоторые его фракции. Депозиты ИК могут располагаться в различных отделах капиллярах клубочка. Отсюда формируются разные типы нефрита и морфологические изменения. В процессе удаления ЦИКов из организма образуется ряд медиаторов, способствующих фагоцитозу и их перевариванию. Если ЦИКов много развивается их повреждающее действие.
ЦИКи повреждают ткань почки, активируют медиаторы воспаления – гуморальные (систему комплемента, коагуляцию, кинины, метаболиты арахидоновой кислоты) и клеточные (нейтрофилы, тромбоциты, моноциты, макрофаги, лимфоциты).
Прогрессирование ХГН является следствием нарушенного взаимодействия между собственными клетками клубочка и клетками пришедшими в клубочек. Активированные моноциты и макрофаги выделяют биологически активные вещества, метаболиты О2, коллагеназу, которые повреждают ткани. Прогрессированию гломерулонефрита способствуют: иммунные механизмы, системная и внутрипочечная гипертензия, ишемия почки, протеинурия, гиперлипидемия, гиперкальциемия, гиперфосфатемия, высокобелковая диета.
Воспалительная реакция в почках протекает с пролиферацией (гиперклеточность) и расширением мезангиального матрикса. Накопление гломерулярного матрикса при длительном течении ХГН
177

сопровождается склерозированием и облитерацией клубочка. Склеротические изменения в интерстиции повышают постгломерулярное сопротивление кровотоку, уменьшают почечный кровоток, повышают внутриканальцевое гидростатическое давление и тем самым снижают почечную фильтрацию. Хемокины, эндотелин привлекают в интерстициальное пространство макрофаги и другие клетки воспаления, факторы фиброгенеза, что ведет к интерстициальному фиброзу.
Воздействие этиологических факторов (инфекция, механическое и физическое воздействие, аллергия, токсические воздействия, наследственные факторы)
иммунологически обусловленный ХГН
иммунокомп аутоиммун лексный ный
механизм механизм (80-90%),
Повреждение эндотелия капилляров клубочков
Экссудативнопролиферативные изменения, агрегация тромбоцитов, развитие локальной гиперкоагуляции
иммунологически необусловленный ХГН
Метаболические изменения подоцитов
нарушение заряда гломерулярной базальной мембраны
Нарушение целостности клубочкового фильтра
Потеря с первичной мочой белка, липидов
Развитие белковой и жировой дегенерации тубулярных клеток
Клинико-морфологические варианты хронического гломерулонефрита
Рис. 1.22. Схема патогенеза ХГН
178
Классификация. Единая классификация ХГН отсутствует. В России принята клиническая классификация гломерулонефритов (см. «Острый гломерулонефрит»). Международные классификации основаны на иммуноморфологических критериях (см. «Острый гломерулонефрит»). Дополнительно к Отечественной классификации гломерулонефритов выделяют: рецидивирующее течение ХГН, прогрессирующее течение, быстропрогрессирующее течение.
В зависимости от чувствительности к стероидам выделяют: гормоночувствительный нефротический синдром (ГЧНС), гормонорезистентный нефротический синдром (ГРНС), часто рецидивирующий нефротический синдром, гормонозависимый нефротический синдром (ГЗНС).
Исследования. Общий анализ мочи с определением суточной протеинурии; протеинограмма, общий анализ крови, липидограмма, определение в крови уровня электролитов, иммунограмма, вирусологическое и бактериологическое исследование, биопсия почки (см. табл. 1.51). Определение антинейтрофильных цитоплазматических антител и антител к гломерулярной базальной мембране (диагностика БПГН).
Табл. 1.51. Показания к выполнению биопсии почки у детей с ХГН (Рациональная фармакотерапия у детей раннего возраста, 2007)
Клинические |
Показания для биопсии почек |
синдромы или |
|
заболевания |
|
Нефротический |
ГРН, СНС на первом году жизни, вторичный |
синдром |
нефротический синдром |
Протеинурия |
Персистирующая протеинурия более 1 г/сут, |
|
снижение функции почек, подозрение на |
|
системную или семейную патологию |
Гематурия |
Подозрение на наследственные заболевания, |
|
длительная гломерулярная гематурия, протеинурия |
|
более 1 г/сутки |
Острый |
Прогрессирование заболевания через 6-8 недель от |
нефритический |
манифестации (нарастание протеинурии, стойкая |
синдром |
АГ, снижение функции почек) |
Системные |
Для уточнения диагноза, снижение функции почек, |
заболевания: |
ОПН |
васкулиты, |
|
179
нефрит, при |
|
СКВ |
|
БПГН |
Во всех случаях |
ХПН |
Для уточнения характера поражения почек с целью |
|
уточнения прогноза заболевания после |
|
заместительной терапии (в случае выраженного |
|
снижения СКФ и отсутствия уменьшения размеров |
|
обеих почек) |
Анамнез, клиника. У части детей в анамнезе выявляются проявления острого гломерулонефрита. Основными признаками ХГН являются: повышение артериального давления, отеки, мочевой синдром.
Дети с ХГН часто предъявляют жалобы на: боли в пояснице, утомляемость, головную боль, головокружение, дизурию (в то числе: учащённое мочеиспускание, болезненное мочеиспускание), боли в области сердца, сердцебиение.
При объективном исследовании можно выявить: отёки (от пастозности до анасарки), изменения сердечно-сосудистой системы (гипертензия, систолический шум на верхушке, признаки гипертрофии левого желудочка, метаболические изменения миокарда), иногда признаки ХПН.
В зависимости от сочетания основных признаков ХГН выделяют следующие клинические его варианты: гематурический, нефротический, смешанный.
Основными проявлениями нефротического синдрома являются: массивные отеки, протеинурия выше 3 г/л в сутки, диспротеинемия (снижение уровня γ- глобулинов, повышение α2-глобулинов), гиперлипидемия (гиперхолестеринемия, повышение уровня общих липидов).
Ведущими признаками гематурического варианта ХГН считают: стойкую гематурию (как микро- , так и макрогематурию), небольшую протеинурию (до 1-2 г/л в сутки), анемию. В некоторых случаях встречается пастозность век, повышение артериального давления.
Для смешанной формы ХГН характерны: тяжелое состояние больных, неуклонно прогрессирующее течение заболевания, стойкая артериальная гипертензия, массивные отеки, гипокомплементемия (снижение С3 и/или С4 фракции комплемента), частое развитие ХПН.
Особенности различных вариантов ХГН
180
Нефротический синдром с минимальными изменениями (НСМИ, НС) – симптомокомплекс, включающий массивную протеинурию (более 2-3 г/л/сут), гипоальбуминемию (ниже 25 г/л), гиперлипидемию и массивные отеки.
Эпидемиология. НС встречается с частотой 0,5 на 10000 детского населения. НСМИ является особенностью детей раннего и дошкольного возраста (1,5-7 лет), чаще болеют мальчики 2:1 и дети с отягощенным аллергологическим анамнезом.
Этиология. НС развивается вследствие нарушения проницаемости почечных клубочков. Наиболее частой причиной НС у детей является нефрит с минимальными изменениями (НСМИ). Кроме этого НС развивается при гломерулонефритах, внутриутробных инфекциях, системных заболеваниях соединительной ткани, геморрагических васкулитах. При НСМИ выявляются ассоциации с антигенами NLA В12, В13, ДR-5, DR-7. При атопическом НСМИ выявляется высокий уровень IgG в сыворотке крови.
Патогенез. Поражение капсулы Шумлянского-Боумена могут иметь различные механизмы. У части детей имеет место наследственно обусловленное поражение подоцитов. В некоторых случаях повреждение гломерулярного барьера происходит вследствие развития патологических иммунологических реакций, в основе которых лежит формирование иммунных комплексов. У части детей повреждение клубочков происходит за счет отложения IgM, или развития склеротических изменений.
Следствием перечисленных механизмов является появление массивной протеинурии. Протеинурия – чаще альбуминурия, обусловлена утратой зарядно-селективной функции клубочкового фильтрационного барьера.
Гипопротеинемия приводит к снижению онкотического давления в крови. Развивающаяся гиповолемия способствует перемещению Na+ и Н2О в межклеточное пространство через валюмоосмоцепторы. Активация системы ренин – ангиотензин – альдостерон приводит к задержке Na+ , воды и усилению отеков. Компенсаторное увеличение синтеза АДГ ведет к увеличению ОЦК, что способствует уменьшению диуреза.
Клиническая классификация первичного ГН с НС (в соответствии с классификацией Н. Сперанского с соавт., 1996, с дополнениями М.С. Игнатовой, Ю.Е. Вельтищева, 1982).
Клинические формы ГН с НС:
181
Нефротическая (клинически «чистый» НС).
Смешанная (НС в сочетании с гематурией и /или артериальной гипертензией).
Активность ГН:
III (экстраренальные проявления: отёки, артериальная гипертензия, максимальная выраженность мочевого синдрома и обменных сдвигов); II (умеренно выраженные мочевой синдром и обменные
нарушения);
I (минимальные мочевой синдром и обменные нарушения); 0 (нормализация всех показателей).
Течение:
Циклическое (без рецидивов); Рецидивирующее; Непрерывно рецидивирующее; Торпидное; Быстропрогрессирующее.
Функции почек:
ПН 0, ПН I, ПН IIа, ПН IIб (эквивалент ранней фазы ХПН), ХПН – хроническая почечная недостаточность.
Классификация НС с позиций чувствительности к глюкокортикоидной терапии (International Study of Kidney Disease in Children, 1981).
Гормоночувствительный НС (ГЧНС) – полная клиниколабораторная ремиссия у больных наступает при лечении преднизолоном. Исключить вариант ГЧНС можно только в том случае, если проводилось лечение преднизолоном в дозе 2 мг/кг/сут или 60 мг/ м2 (не более 80 мг/сут) в течение 6 недель.
Гормонорезистентный НС (ГРНС) – когда при лечении преднизолоном в дозе 2 мг/кг/сут или 60 мг/м2 (не более 80 мг/сут) в течение 6 недель не исчезает протеинурия.
Часторецидивирующий НС (ЧРНС) – рецидивы ГЧНС возникают 4 и более раз в год, или 2 и более раз в 6 месяцев, при условии соблюдения правильных режимов лечения.
Гормонозависимый НС (ГЗНС) – обострения ГЧНС развиваются при снижении дозы преднизолона, или в течение 2 недель после его отмены (при правильном лечении).
НС с частичной гормоночувствительностью - вариант ГЧНС, когда при лечении преднизолоном в адекватных дозах наблюдается исчезновение отёков, уменьшение протеинурии, но полной ремиссии не наступает.
182
Исследования (см. «Гломерулонефриты»).
Анамнез, клиника. Характерно внезапное начало заболевания. Отеки появляются постепенно, при относительно удовлетворительном состоянии. Отеки обнаруживаются чаще на лице, веках (ошибочный диагноз - отек Квинке, или расценивается как прибавка в весе), на нижних конечностях, следы от носков, обуви. Отеки могут быть периферическими, полостными. Отеки – рыхлые, мягкие, асимметричные, подвижные. При массивных отеках наблюдаются трещины кожи с выходом транссудата. Артериальное давление чаще в норме или повышение давления кратковременное, в случаях, когда гипоальбуминемия достигает 5-8-10г/л (централизация кровообращения при развившемся гиповолемическом шоке). Иногда бывает разжиженный стул из-за отека слизистой оболочки кишечника.
Диагноз.
Исследование мочи. Суточная протеинурия от 3-6 до 20 г/сутки и больше. Относительная плотность мочи 1026-1030. Иногда в моче выявляют гематурию (6-10%), лейкоцитурию (4-9%).
Общий анализ крови увеличение СОЭ до 50-70 мм/час. Протеинограмма. Уровень общего белка в сыворотке снижен,
гипоальбуминемия достигает 20-5 г/л (норма 35-50 г/л), гипер-α2, β- глобулинемия.
Другие исследования. Высокая гиперлипидемия. Иногда развивается гиперфибриногенемия – угроза тромботических осложнений. Нарушение функции почек происходит только при тяжелых вариантах течения заболевания.
Фокально-сегментарный гломерулосклероз (ФСГ)
встречается в 7-10% всех почечных биопсий, проведенных в связи с протеинурией.
Впатогенезе ФСГ лежит дефект функции Т-лимфоцитов, повышенная продукция лимфокинов (интерлейкина-2), гиперлипидемия, липидурия.
Структурные изменения гломерулярной базальной мембраны, интрагломерулярные отложения гиалина и липидов, пролиферация мезангиальных клеток, разрастание мезангиального матрикса, склеротическая адгезия в капсуле Боумена приводит к образованию участков гиалиноза и склероза в клубочках. Болезнь встречается чаще
умальчиков 6-7 лет.
Вклинической картине характерна массивная протеинурия, микро- и макрогематурия (80%), у 20-50% детей отмечается повышение
183
артериального давления. Через 3-5 лет появляется нарушение функции почек с исходом в терминальную стадию ХПН.
Мембранозная нефропатия встречается у 7% детей с ГН. В патогенезе играют роль ЦИК, образование аутоантител, направленных против поверхностных клеточных антигенов, находящихся в подоцитах. При морфологическом исследовании выявляют диффузное утолщение стенок капилляров клубочков.
Мембранозный ГН у детей клинически проявляется как нефротическая форма ХГН с полным нефротическим синдромом или с изолированным мочевым синдромом (выявляемым случайно), или НС с микрогематурией. Неполный НС постепенно усиливается и приводит к развитию полного НС. У 30% больных имеется связь между ХГН и антигенами вируса гепатита В, приемом медикаментов.
Мезангиопролиферативный гломерулонефрит встречается у 40-60% больных ХГН.
Особенности патогенеза. Данный нефрит имеет иммунокомплексный механизм. Характерна гипокомплементемия. Дефицит в системе комплемента приводит к персистенции антигена и образованию иммунных комплексов. Выявляется селективное поражение тромбоцитов с образованием тромбоксанов (простагландины А2 и В2), приводящих к склерозу гломерул.
Особенности клиники: у 1/3 больных преобладает острое начало в виде нефритического синдрома с последующим рецидивированием гематурии и протеинурии или формированием смешанной формы. Имеется связь с перенесённой инфекцией. У 2/3 детей заболевание возникает незаметно, длительно протекает латентно с протеинурией, гематурией, отёками. Чаще выявляется у детей 10-12 лет. У 1/3 больных обнаруживается снижение почечных функций.
При морфологическом исследовании выявляют пролиферацию мезангиальных клеток, расширение мезангия, отложение иммунных комплексов.
Мезангиокапиллярный гломерулонефрит характеризуется пролиферацией мезангиальных клеток и расширением мезангия, утолщением и расщеплением стенок капилляров вследствие интерпозиции в них мезангия.
Ведущими клиническими симптомами являются нефритические отёки, микро- и макрогематурия, гипертензия, которая ухудшает
184
прогрессирование ХГН. Иногда в дебюте нефрита развивается нефротический синдром.
Характерным является длительное снижение содержания в крови С3 и С4 фракций комплемента.
Данный вариант ХГН имеет прогрессирующее течение с формирование ХПН в течение 10 лет у половины больных.
Быстропрогрессирующий гломерулонефрит (БПГН)
Экстракапиллярный пролиферативный гломерулонефрит с полулуниями, подострый злокачественный гломерулонефрит (БПГН) – это синонимы одного заболевания, сущностью которого является чрезвычайно высокая активность гломерулонефрита, быстрое развитие и прогрессирование почечной недостаточности.
БПГН – может быть как самостоятельным заболеванием, так и являться проявлением других нефропатий. БПГН, развивающийся как самостоятельное заболевание, называется первичным. Вторичный БПГН является проявлением инфекционных, системных заболеваний, опухолевых процессов.
Различают 3 формы первичного БПГН: а) нефрит с антителами против антигенов гломерулярной базальной мембраны, б) иммунокомплексный БПГН, в) БПГН без иммунных комплексов.
В основе патогенеза БПГН лежит образование антител против базальной мембраны почек, или поражение мембраны иммунными комплексами. При иммунокомплексном варианте поражение мембраны активирует сосудисто-тромбоцитарное и гемокоагуляционное звенья гемостаза, а также фибринолитическую систему, что приводит к изменению структуры эндотелия, образованию тромбов в сосудах почек. В результате происходит разрушение структуры базальной мембраны.
Морфологически при БПГН выявляется картина пролиферативного экстракапиллярного нефрита с образованием полулуний.
Клиника. Первые признаки БПГН нередко появляются после перенесённого острого инфекционного заболевания, чаще стрептококковой этиологии. Первыми симптомами нефрита являются отёки, макрогематурия, а так же повышение артериального давления. Повышение артериального давления обычно носит стойкий, выраженный и прогрессирующий характер. В дебюте заболевания сразу появляется олигоанурия, которая может быстро приводить к ОПН. У большей части больных в клинической картине заболевания преобладает нефротический вариант гломерулонефрита с гематурией и стойким повышением артериального давления. Со стороны крови
185

обычно выявляется анемия и выраженная активность воспалительного процесса. Течение БПГН непрерывно-прогрессирующее. При выявлении в биоптате полулуний прогноз у больного обычно неблагоприятный.
Диагноз. В типичных случаях диагноз ХГН устанавливается на основании особенностей клиники (нефротический синдром, гематурия, смешанная форма) и результатов исследования мочи (протеинурия, гематурия, цилиндрурия). Существенное значение при постановке диагноза имеет определение степени активности воспалительного процесса (выраженность воспалительных изменений со стороны крови, степень изменений в протеинограмме и т. д.). Для подтверждения наличия нефротического синдрома важное значение имеет выявление гиперлипидемии или гиперхолестеринемии.
Для оценки иммунологической активности ХГН изучают изменения в иммунограмме (снижение фракций комплемента, повышение уровней ЦИК, изменение уровней иммуноглобулинов и др.).
Вирусологическое и бактериологическое исследование при ХГН в некоторых случаях позволяет уточнить генез заболевания, установить этиологию очагов хронической инфекции, своевременно диагностировать присоединение осложнений.
Дифференциальный диагноз ХГН необходимо проводить с: острыми гломерулонефритами, интерстициальным нефритом, наследственным нефритом, гломерулонефритами, развившимися на фоне системных заболеваний соединительной ткани.
Табл. 1.52. Дифференциальный диагноз признаки острого и хронического гломерулонефрита (Маковецкая Г.А. 1987, с
изменениями) |
|
|
|
|
|
Признаки |
Острый нефрит |
Хронический |
|
(нефритическая |
нефрит |
|
форма) |
(гематурическая |
|
|
форма) |
Клинические: |
|
|
- возраст к началу болезни, |
5-10 лет |
Прослеживается |
- связь со стрептококковой |
Прослеживается у |
как в начале |
и вирусной инфекцией, |
60% больных, |
болезни, так и в |
|
|
период обострения. |
- развитие болезни |
Через 1-2 недели |
Чаще постепенное: |
|
после |
1) как исход |
186
|
перенесённого |
острого |
|
стрептококкового |
заболевания |
|
или вирусного |
возможно после |
|
заболевания |
длительного |
|
|
латентного |
|
|
периода, 2) как |
|
|
первично- |
|
|
хроническое, |
|
|
незаметное |
Симптомы интоксикации: |
|
|
- головная боль, |
Отмечается всегда |
Характерна |
- усталость, |
Отмечается всегда |
Характерна |
-недомогание, |
Отмечается всегда |
Жалобы |
|
|
отсутствуют |
- анорексия |
Имеется у части |
Жалобы |
|
больных |
отсутствуют |
Отёки |
У 60-80% больных |
Могут отсутствовать |
Артериальная гипертензия |
У 1/3-1/4 больных, |
При развитии ХПН |
|
кратковременная |
|
Лабораторные изменения: |
|
|
- макрогематурия, |
У 50% больных |
Отсутствует вне |
|
|
обострения |
- микрогематурия, |
Имеется |
Имеется |
- протеинурия, |
0,5-1,0 г в сутки |
0,5-4 г в сутки |
- цилиндрурия, |
встречается, |
Может не |
|
эритроцитарные |
отмечаться |
- относительная плотность |
Нормальная |
Снижена |
мочи |
|
|
|
|
|
- клубочковая фильтрация, |
Снижена на 25- |
Снижена |
|
30% |
значительно |
- олигурия, |
Имеется |
Нет |
- анемия, |
Наблюдается в |
Стойкая у 1/3 |
|
начале заболевания |
больных |
- лейкоцитоз, |
У 15-30% больных |
Нет |
- увеличение СОЭ |
У 75% больных |
Вне обострения |
|
|
СОЭ не увеличена |
Биохимические показатели |
|
|
крови: |
|
|
- гипопротеинемия, |
Обычно имеется |
Имеется |
187
- гипергаммаглобулинемия |
У всех больных |
Имеется |
|
|
Вне обострения |
- гиперфибриногенемия |
Есть |
нет |
|
|
|
- уровень серомукоида, |
Повышен |
Нет повышения |
- гиперхолестеринемия, |
Повышен |
У 15-30% больных |
- уровень лизолецитина |
Повышен |
Не повышен |
Осложнения: |
|
|
-острая сердечная |
У 5% больных, |
редко в |
недостаточность, |
|
терминальной |
|
|
фазе, |
- гипертензионная |
У 2% больных, |
не развивается, |
энцефалопатия, |
|
|
- почечная |
Возможно |
возможно развитие |
недостаточность |
развитие ОПН |
ХПН |
Лечение. Задачи лечения: купирование воспалительных изменений в почках (удаление антигена из внешней среды или организма больного, воздействие на иммунную систему больного, торможение медиаторов воспаления (комплемента, активности протеаз клеток, тромбоцитов, кининов, лимфокинов, гистамина, простагландинов)); ликвидация основных синдромов ХГН (отечный, гипертензионный и др.), лечение поражений ЦНС, сердечнососудистой системы; предупреждение осложнений гломерулонефрита и формирования ХГН.
Перед назначением терапии ХГН необходимо учесть:
1.тяжесть клинической симптоматики;
2.степень активности процесса;
3.особенности течения и проявления заболевания;
4.результаты предшествующего лечения;
5.результаты проведенного дифференциального диагноза.
Схема лечения. Обязательные мероприятия: режимные мероприятия, диета, цитостатики и глюкокортикоиды; при гиперкоагуляции применяют гепарин и антиагреганты; НПВС (при отсутствии почечной недостаточности).
Вспомогательное лечение: диуретики и гипотензивные препараты; при гематурии - Σ-аминокапроновая кислота или дицинон, делагил, лечение осложнений заболевания.
Показания для госпитализации: ХГН лечится в специализированных отделениях.
188
Режим. Больные с ХГН находятся на постельном режиме до нормализации артериального давления, исчезновения (уменьшения) отеков.
Диета при обострении ХГН предусматривает ограничение объема жидкости, поваренной соли, количества белка (при снижении функции почек) на 2-4 недели. Жидкость назначается по диурезу предыдущего дня с учетом экстраренальных потерь (около 500 мл для детей школьного возраста). При малосимптомном течении заболевания ограничения режима и диеты нецелесообразны.
Особенности медикаментозной терапии ХНГ зависят от клиники заболевания, формы, морфологического варианта, функционального состояния почек, наличия осложнений.
Основными компонентами патогенетической терапии ХГН являются: глюкокортикоиды, гепарин, цитостатики, антиагреганты, ингибиторы АПФ, гиполипидемические препараты (статины). Перечисленные препараты назначаются чаще всего в различных сочетаниях в зависимости от формы заболевания и морфологического варианта ХГН.
Схематично лечение ХГН можно представить в следующем виде (табл. 1. 53).
Табл. 1.53. Патогенетическая терапия ХГН
|
Форма ХГН |
|
гематурическая форма |
нефротическая форма |
смешанная |
|
|
форма |
Антиагреганты |
Преднизолон, |
Антиагреганты |
|
метилпреднизолон* |
|
Антикоагулянты |
Циклоспорин А |
Антикоагулянты |
Препараты, |
Иммуномодуляторы: |
Преднизолон, |
улучшающие реологию |
левамизол |
метилпреднизол |
крови и кровоток |
|
он |
Мембраностабилизатор |
Мембраностабилизатор |
Плазмаферез |
ы |
ы: кетотифен (при |
|
|
наличии аллергии) |
|
Противовоспалительны |
Цитостатики: |
|
е препараты: плаквенил, |
хлорбутин, |
|
резохин |
циклофосфан |
|
* см. рис. 1.23. |
|
|
189
Особенности лечения различных морфологических вариантов ХГН
Гормонорезистентный нефротический синдром с минимальными изменениями, мезангиопролиферативный гломерулонефрит: циклофосфамид 10-12 мг/кг в течение 3-4 недель, затем поддерживающая доза на 6-12 месяцев. Циклофосфамид назначают совместно с преднизолоном по 1 мг/кг на протяжении 6-12 месяцев с постепенным снижением дозы. Возможно сочетание преднизолона с циклоспорином, или преднизолона с микофенолата мофетилом.
Фокальный сегментарный гломерулосклероз: преднизолон 1 мг/кг на протяжении до 12 месяцев альтернирующим курсом с постепенным снижением дозы до полной отмены вместе с циклоспорином. Так же применяют сочетание циклофосфамида и преднизолона длительностью до 6-12 месяцев. В некоторых случаях показана пульстерапия метилпреднизолоном в стартовой дозе 30 мг/кг внутривенно.
При отсутствии эффекта от иммуносупрессивной терапии назначают ингибиторы АПФ в виде монотерапии или в комбинации с антагонистами рецепторов ангиотензина II – каптоприл, эналоприл, лозартан.
190
1-й эпизод НС
Преднизолон 2 мг/кг/24 ч 6 нед. (при частичной чувствительности + МП в/в 30 мг/кг №3), затем 1,5 мг/кг/48 ч 6 нед.
Первые 2-3 рецидива ГЧНС
Преднизолон 2 мг/кг/24 ч до исчезновения протеинурии в 3-х ан. мочи, затем 15 мг/кг/ 48 ч 4 нед.
Редкие рецидивы ГЧНС
Лечится так же, как первые 23рецидива
Редкие рецидивы ГЧНС
Лечатся так же, как первые 2-3 рецидива
ГРНС
Биопсия почечной ткани
ЧРНС и ГЗНС
Так же преднизолон + левамизол 2,5 мг/кг/48 ч 6-12 мес. Или: так же преднизолон + кетотифен 1,0-3,0 мг/24 ч 4-6 мес. (при наличии аллергии)
ЧРНС и ГЗНС
Так же преднизолон + хлорбутин 0,15-0,2 мг/кг/24 ч. 8-10 нед. или : так же преднизолон + циклофосфан 25 мг/кг/24 ч 8-12 нед.
|
|
Редкие рецидивы ГЧНС |
ЧРНС и ГЗНС |
|
|
|
Лечатся так же, как, как первые 2-3 рецидива |
|
Биопсия почечной ткани |
|
|
|
|
|
|
|
|
|
|
|
Рис. 1.23. Алгоритм патогенетической терапии нефротического синдрома при первичном гломерулонефрите (Методическое пособие для врачей, 2001)
Мембранопролиферативный гломерулонефрит: преднизолон в дозе 1 мг/кг альтернирующим курсом с постепенной отменой препарата. Общая длительность лечения до 1 года. Описаны схемы лечения, включающие сочетание циклофосфамида и преднизолона, преднизолона и циклоспорина. Во всех случаях предусматривается лечение от 9 до 12 месяцев.
Экстракапиллярный гломерулонефрит с полулуниями: показано назначение плазмафереза в сочетании с циклофосфамидом в дозе 12 мг/кг. Затем назначается терапия, включающая циклофосфамид, преднизолон, гепарин, дипиридамол.
Посиндромная терапия
191
Для коррекции артериальной гипертензии используют: каптоприл, эналоприл, вальсартан, лозартан, амлодипин, нифедипин. Ингибиторы АПФ назначают не только для коррекции артериальной гипертензии, но и при отсутствии эффекта от иммуносупрессивной терапии.
Для лечения отечного синдрома используют: фуросемид по 1-2 мг/кг 1-2 раза в сутки (длительность терапии определяется индивидуально). При отеках, рефрактерных к фуросемиду назначают альбумин 20% по 0,5-1,0 г/кг внутривенно капельно. После введения альбумина вновь назначают фуросемид в виде монотерапии или в сочетании со спиролактоном в дозе 1-2 мг/кг 2-3 раза в сутки.
Следует иметь в виду, что длительная терапия глюкокортикоидами и цитостатиками имеет большое количество серьезных осложнений. К острым осложнениям глюкокортикоидной терапии относят: эйфорию, депрессию, нарушение сна, задержку жидкости.
Хронические осложнения глюкокортикоидной терапии проявляются: ожирением, миопатией, появлением стрий, атрофией кожи, задержкой роста, остеопорозом, гирсутизмом и др.
Применение цитостатиков приводит к: тошноте, рвоте, поносу, алопеции, инфекциям, тремору, тромбоцитопении, повышению уровня креатинина и др.
Осложнения. Осложнениями ХГН могут быть резкие нарушения водно-электролитного обмена, ОПН, отек мозга, отек сетчатки глазного дна с расстройством зрения. Возможен гиповолемический шок, почечная эклампсия. В некоторых случаях имеет место присоединение инфекционных заболеваний: перитонит, сепсис, рожа, пневмонии; развитие тромбоэмболических осложнений, ХПН.
Профилактика ХГН предусматривает предупреждение рецидивов заболевания (ограничение физической нагрузки, стрессов, переохлаждений, уменьшение числа инфекционных заболеваний, санация очагов хронической инфекции).
Прогноз при ХГН зависит от клинико-морфологического варианта заболевания, особенностей его течения, наличия или отсутствия осложнений, чувствительности или рефрактерности к лечению. При наличии ХГН с изолированным гематурическим синдромом или при гормоночувствительном варианте нефротического синдрома прогноз благоприятный.
У больных с фокально-сегментарным гломерулосклерозом средний срок развития ХПН составляет 6-8 лет. Даже после трансплантации почки у этих больных может развиться рецидив заболевания.
При быстропрогрессирующем гломерулонефрите, при наличии полулуний более чем в 50% клубочков, без проведения интенсивной
192

терапии выживаемость не превышает 6-12 месяцев. При поражении меньшего числа клубочков прогноз при проведении интенсивной терапии существенно улучшается.
Вопросы к экзамену. Хронический гломерулонефрит. Патогенез. Классификация. Морфологические критерии, характеризующие хронизацию процесса. Особенности клинической картины в зависимости от формы. Диагностика. Дифференциальный диагноз. Течение. Лечение. Осложнения. Исходы. Прогноз.
ИНФЕКЦИЯ МОЧЕВЫВОДЯЩИХ ПУТЕЙ (ИМВП). Под термином ИМВП понимают инфицированность мочевых путей без четкого указания уровня поражения мочевой системы.
ИМВП у детей любого возраста характеризуется воспалительным процессом, сопровождающимся появлением в моче лейкоцитурии и бактериурии (или изолированной бактериурии). Различают симптоматическую бактериурию (когда имеются симптомы интоксикации, дизурии, болевой, абдоминальный синдром) и асимптоматическую бактериурию – когда нет клинических проявлений, и ИМВП протекает скрыто, или является случайной находкой при обследовании детей.
Частота симптоматической и асимптоматической (чаще) ИМВП в период новорожденности: 0,5%-2,0%. После 1-го месяца жизни происходит снижение частоты ИМВП у мальчиков достигая 1-2% в раннем возрасте, 0,5% в дошкольном возрасте, 0,1% - в пубертатном периоде.
Классификация ИМВП (J.Winbtrg, 1987)
I. Неосложненная ИМВП: асимтоматическая; симптоматическая; II. Осложненная ИМВП: асимтоматическая; симптоматическая. III. Уровни инфицирования и поражения при ИМВП (пиелонефрит,
цистит, уретрит).
Под осложненной формой ИМВП понимают инфицирование мочевых путей, возникающее на фоне нарушения уродинамики, как правило, обусловленной аномалиями их развития (рефлюксы, нейрогенный мочевой пузырь, и др.). Неосложненная ИМВП обусловлена транзиторной (функциональной) обструкцией мочевых путей.
Диагностически значимым для ИМВП считается присутствие колоний микроорганизмов одного вида в моче:
193
-100000 микробных тел в 1 мл мочи;
-10000 колоний микроорганизмов одного вида в 1 мл мочи, взятой катетером;
-любое количество колоний в 1 мл мочи, полученной путем надлобковой пункции.
ПИЕЛОНЕФРИТ (ПН) – неспецифическое микробновоспалительное заболевание почек с преимущественным поражением канальцев, чашечно-лоханочной системы и интерстиция.
Эпидемиология. Острый ПН занимает второе место после ОРИ по данным ВОЗ (от 12 до 54 на 1000 детского населения). В структуре заболеваний мочевой системы микробно-воспалительные заболевания почек составляют 70-80%. На первом году жизни мальчики и девочки болеют почти одинаково. Одной из причин частого ПН у мальчиков является физиологический фимоз. 85% детей заболевают ПН в первые 6 месяцев жизни, 30% - в период новорожденности. Заболеваемость на втором году жизни понижается, а затем снова возрастает на третьем году жизни и школьном и пубертатном периоде.
Девочки (за исключением детей первого года жизни) болеют чаще в силу анатомо-физиологических особенностей строения мочеполовой системы, особенностей их гормонального фона. У мальчиков после года заболевание чаще развивается на фоне аномалий мочевыводящих путей.
Этиология. Основной возбудитель ПН – кишечная палочка (до 90%). Грамположительные микроорганизмы являются этиологическим фактором в 8,4%. Смешанная флора наблюдается у 12-25% больных. Изучается роль хламидийной инфекции, уреаплазмы, микоплазмы в развитии ПН.
Вирусная инфекция способствует обострению персистирующей бактериальной инфекции. При длительной антибактериальной терапии возможна грибковая этиология ПН.
На характер микрофлоры оказывают влияние: возраст ребенка, пол, условия инфицирования (больничное, внебольничное), состояние иммунной системы, особенности питания, состояние экологии, аномалии развития мочевой системы и др.
Патогенез. Развитию ПН способствуют:
I. Эндогенные факторы риска развития ПН: ранний возраст ребенка, особенности главного комплекса гистосовместимости, аномалии развития мочевых путей, отягощенная наследственность, недоношенность, перинатальные заболевания ЦНС, аномалии конституции, функциональные заболевания ЖКТ, и мочевой системы,
194
нарушения иммунитета, салурия, эндокринные заболевания, железодефицитная анемия.
II. Экзогенные факторы риска развития ПН: неблагоприятные условия экологии, нарушения питания, частые ОРИ, глистная инвазия, вредные привычки родителей, мастурбация, ранняя половая жизнь и т.д.
Важным моментом в развитии ПН является выраженность патогенных свойств микроорганизмов (адгезия, выделение уреазы и т. д.);
Факторы уропатогенности бактерий (E. Coli):
-реснички Р-фимбрии, которые дают возможность прикрепляться
куроэпителию, могут перемещаться против тока мочи;
-К-антигены бактерий препятствуют опсонизации и фагоцитозу;
-О-антигены определяют эндотоксический эффект;
-эндотоксин снижает перистальтику мочевых путей вплоть до полной блокады, функциональной обструкции.
Таким образом, адгезия бактерий к уроэпителию препятствует их механическому вымыванию из мочевых путей, эндотоксический эффект ведет к нарушению уродинамики, облегчает ретроградное передвижение микробов. В итоге - возбудители колонизируют почки, вызывают альтерацию почечной ткани, т. е. участвуют в формировании всех звеньев патогенеза.
Пути инфицирования почек: а) восходящий в 80% (при обструктивном ПН); б) гематогенный (у новорожденных, у старших детей при остеомиелите); в) лимфогенный (при кишечных инфекциях, дисбактериозе).
Этапы патогенеза пиелонефрита
1-й этап. Преморбидный – пребывание уропатогенов в исходном биотоке, накопление в организме потенциальных возбудителей инфекции.
2-й этап. Транслокации – миграция уропатогенов в почки. Преодоление микроорганизмами иммунобиологических барьеров хозяина, прорыв микрофлоры в кровяное русло, лимфоток → гематогенная, лимфогенная диссеминация, заканчивающаяся инфицированием почки.
3-й этап. Колонизация – заселение уропатогенами почек.
4-й этап. Альтерация – инициация воспалительного процесса в почках (клиника воспаления). Продукция бактериями гистоповреждающих субстанций.
5-й этап. Санация – элиминация уропатогенов из почек, или этап персистенции.
195
В 80% случаев ПН развивается на фоне аномалии верхних и нижних мочевых путей при нарушении уродинамики.
Классификация
Табл.1. 54. Классификация пиелонефрита у детей (Всесоюзный
симпозиум «Пиелонефрит у детей», 1980) |
|
|||
|
|
|
|
|
|
Формы пиелонефрита |
Активность |
Функции почек |
|
|
|
|
болезни |
|
1. |
Первичный |
1. Острый |
1. Активная |
1. Сохранение |
2. |
Вторичный: |
2. |
стадия (I, II, III |
функции почек |
|
а) |
Хроничес |
степени |
2. Нарушение |
обструктивный |
кий: |
активности). |
функции почек |
|
|
б) |
а) |
2. Частичная |
(ПН I, II, III) |
необструктивны |
рецидивир |
клинико- |
3. Хроническая |
|
й (тубулопатии, |
ующий |
лабораторная |
почечная |
|
|
обменные |
б) |
ремиссия. |
недостаточность |
нарушения, |
латентный |
3. Полная |
|
|
|
почечный |
|
клинико- |
|
дизэмбриогенез) |
|
лабораторная |
|
|
|
|
|
ремиссия |
|
Исследования. Общий анализ крови и мочи, моча на бактериурию, посев мочи, морфология мочевого осадка анализы мочи по Нечипоренко, Амбурже, Аддиса-Каковского.
В сложных случаях проводят исследования мочи на: хламидии, микоплазмы, уреаплазмы методами полимеразной цепной реакции (ПЦР, бактериологические методы, серологические методы); грибы (на среду обогащения Сабуро); вирусы (методами ПЦР, серологическими, вирусологическими); микобактерии туберкулеза (посев мочи, методы экспресс-диагностики).
Обязательные лабораторные исследования для характеристики функционального состояния почек: уровень креатинина, мочевины в крови; проба Зимницкого (у детей до 4-5 лет «свободная» проба Зимницкого); клиренс эндогенного креатинина, исследование рН, титруемой кислотности, экскреции аммиака); контроль диуреза; ритм и объем спонтанных мочеиспусканий.
Обязательные инструментальные исследования при микробновоспалительных заболеваниях мочевой системы:
-Измерение артериального давления;
-УЗИ органов мочевой системы;
196
- Рентгено-контрастные исследования (цистография, экскреторная урография).
Консультации специалистов (по показаниям): уролога, детского хирурга; окулиста; невропатолога; оториноларинголога; стоматолога; фтизиатра.
Дополнительные методы диагностики
Мазок из влагалища у девочек, соскоб на энтеробиоз. У детей грудного возраста при остром течении ПН с признаками поражения ЦНС, сердечно-сосудистой системы, печени, почек - биохимический анализ крови (трансаминазы, калий, натрий, хлориды); кислотноосновное состояние; КТ, МРТ, радионуклидные исследования и др.
Анамнез, клиника. В анамнезе детей с ПН часто встречаются «беспричинные» повышения температуры, длительные субфебрилитеты, беспокойство, плач при мочеиспускании, дизурические расстройства, анорексия, срыгивания, рвота, проявления энуреза, боли в области поясницы, частые ОРИ, кишечные инфекции, дисбиозы кишечника.
Клиника ПН, зависит от возраста, наличия аномалий развития мочевой системы, обменных и иммунных нарушений, этиологии заболевания.
Описаны два основных варианта течения ПН 1. Острое начало, с относительно бурным развитием всех симптомов болезни.
2. Постепенное, последовательное появление основных признаков заболевания. У детей старшего возраста могут отмечаться все симптомы заболевания.
Лихорадка – один из важнейших признаков ПН. Температура может повышаться до высоких цифр, носить упорный характер, без катаральных явлений в зеве, сопровождаться многократной рвотой, головной болью, слабостью, утомляемостью. Иногда температура длительно субфебрильная.
Дизурические симптомы могут быть самого различного характера от энуреза до недержания мочи днем, императивные позывы, поллакиурия, натуживание, прерывистое мочеиспускание чаще при обструкции нижних отделов мочевыводящих путей.
Болевой симптом характеризуется разнообразием. Иногда боли слабо выражены, могут быть односторонними. У маленьких детей боли локализуются в околопупочной области, с иррадиацией боли в спину, лопатку, по ходу мочеточников, паховую область, бедро.
Интенсивность болей свидетельствует о резко выраженном отеке почки с нарушением гемо- и уродинамики. Возможно внезапное появление болей при нарушении оттока мочи при
197
уретерогидронефрозе, мегауретере, пузырно-мочеточниковом рефлюксе, спазме мускулатуры, при подвижной почке (боль при беге, быстрой ходьбе).
Мочевой синдром проявляется помутнением мочи, изменениями в анализах мочи.
Объективно: интоксикационные проявления, боли (болезненность при поколачивании в поясничной области, болезненная пальпация живота, особенно по ходу мочеточников, с напряжением мышц брюшной стенки). Пастозность век, голеней, тени вокруг глаз. Повышение артериального давления не характерно, но оно может появиться при прогрессировании хронического ПН.
Для хронического ПН характерна субфебрильная температура в течение длительного времени с периодами подъема до фебрильных цифр. Течение или рецидивирующее, или латентное. Рецидивы протекают как острый ПН. При латентном течении - умеренные явления интоксикации и изменения в анализах мочи.
Уноворожденных детей и у детей раннего возраста в клинике ПН преобладают неспецифические проявления: интоксикация, повышение температуры, бледность, снижение аппетита, рвота или срыгивания, плохая прибавка в массе тела, поносы. Дизурические симптомы представлены беспокойством или плачем перед или вовремя мочеиспускания, натуживанием, прерывистой струей мочи.
Удетей в возрасте 1,5-2 лет ПН также может протекать малосимптомно, с преобладанием общеинтоксикационных проявлений заболевания. Иногда выявляется задержка мочи.
Среди детей 4-5 лет выявляют те или иные проявления болевого
синдрома (чаще недифиренцированная боль); клиника дизурических проявлений становиться ярче, общеинтоксикационные проявления угасают.
У детей старшего возраста ПН проявляется болевым синдромом (в животе, поясничной области, над лобком), дизурическими симптомами, различными вариантами лихорадки, проявлениями интоксикации.
Диагноз ПН устанавливается при наличии дизурических проявлений, интоксикации, лихорадки, бактериурии (более 10.5 кое/мл микробных тел одного вида), нейтрофильной лейкоцитурии, снижения секреции водородных ионов (Н+) и солей аммония, титруемых кислот. В некоторых случаях выявляются признаки нарушения функционального состояния почек (изостенурия, гипостенурия); повышение в крови уровня мочевой кислоты, а в моче уровней уратов, оксалатов.
198
УЗИ почек - дает информацию в отношении размеров, формы почек, плотности паренхимы, соотношения коркового и мозгового вещества, размеров собирательной системы и строения мочевого пузыря. При ПН отмечается увеличение размеров почек с диффузным поражением за счет интерстициального отека. УЗИ позволяет выявить камни в почках и мочевом пузыре, дистопию и аномалию развития лоханок, мочеточников, мочевого пузыря, уменьшение размеров почек при склерозировании паренхимы.
Рентгенологическое обследования детей с ПН
Показания к проведению урографии: ИМВП; опухоли в животе; немотивированные боли в животе; гипертензия; врожденные аномалии, которые могут сочетаться с аномалиями почек; признаки и симптомы поражения нижних мочевых путей; нефролитиаз; подозрение на пороки развития мочевой системы по результатам УЗИ.
Показания к проведению микционной цистографии: мочевая инфекция; микрогематурия; боли в животе неясной этиологии; дизурические явления, поллакиурия, затрудненное и редкое мочеиспускание; различные варианты энуреза; патология верхних мочевых путей; аномалии наружных половых органов; атрезия анального отверстия и прямой кишки; повреждение мочевого пузыря и уретры; динамическое наблюдения после травмы нижних мочевых путей; опухоль живота и таза; заболевания нервной системы, вызывающие расстройства мочеиспускания; динамическое наблюдение в ходе консервативного и после хирургического лечения рефлюкс-нефропатии; изменения на УЗИ мочевого пузыря с опорожнением.
При микционной цистографии выявляют нарушения пассажа мочи, рефлюксы, обструкцию уретры, признаки нейрогенного мочевого пузыря.
При экскреторной урографии - проявления ПН, обструкции ПУС, пороки развития почек, мочеточников, снижение функции почек.
Степень активности ПН определяет по выраженности воспалительных изменений со стороны крови и мочи и других показателей активности воспалительного процесса.
Табл. 1.55. Классификация степеней активности пиелонефрита
(Всесоюзный симпозиум «Пиелонефрит у детей», 1980)
Степен |
Клинически |
Лабораторные показатели |
|
ь |
е симптомы |
кровь |
моча |
активн |
|
|
|
199
ости |
|
|
|
III |
Токсикоз, |
Лейкоцитоз со |
Массивная |
|
лихорадка, |
сдвигом влево, |
нейтрофильная |
|
тошнота, |
↑ СОЭ, ↓ в |
лейкоцитурия, истинная |
|
дизурически |
крови |
бактериурия. Может |
|
е |
альбуминов, ↑ |
быть гематурия, |
|
расстройства |
α-глобулинов, |
протеинурия, |
|
, пастозность |
β- |
аминоацидогенез ↓ |
|
век |
липопротеидов |
|
II |
Симптомы |
Умеренная |
Умеренная |
|
интоксикаци |
диспротеинемия |
нейтрофильная |
|
и, |
, ↑ β - |
лейкоцитурия. |
|
температура |
липопротеидов, |
Бактериурия, функция |
|
нормальная |
ДФА, |
аминоацидогенеза ↓ |
|
или |
умеренный |
|
|
периодическ |
лейкоцитоз, ↑ |
|
|
и |
СОЭ |
|
|
субфебрильн |
|
|
|
ая |
|
|
I |
Нет |
Не изменены |
Пиурия определяется |
|
|
|
только при |
|
|
|
количественном |
|
|
|
исследовании мочи, |
|
|
|
бактериурии нет. |
|
|
|
Функция |
|
|
|
аминоацидогенеза |
|
|
|
нормальная или |
|
|
|
незначительно ↓ |
0 |
Нет |
Не изменены |
Нормальный анализ |
|
|
|
мочи даже после |
|
|
|
провокационной |
|
|
|
преднизолновой пробы |
Диагноз острого ПН правомочен в течение 6 месяцев от начала заболевания.
Диагноз «первичный ПН» используется в тех случаях, когда при применении современных методов исследования не выявляется какаянибудь аномалия или другие изменения.
В диагнозе ПН необходимо указывать степень активности воспалительного процесса (таб. 1.55).
200
Дифференциальный диагноз ПН необходимо проводить с: гломерулонефритом, туберкулезом почек, тубулопатиями, интерстициальным нефритом, инфекцией мочевыводящих путей, циститом, вульвовагинитом, баланопоститом, острым аппендицитом.
Табл.1.56. Дифференциальный диагноз пиелонефрита и острого цистита (Маковецкая Г.А., 1987, с изменениями)
Признак |
Цистит |
Пиелонефрит |
Повышение |
Не характерно |
Характерно |
температуры тела выше |
|
|
38 °С |
|
|
Симптомы |
Не наблюдаются |
Наблюдаются часто |
интоксикации |
|
|
Поллакиурия |
Наблюдается |
Не наблюдается |
Императивные позывы |
Отмечаются всегда |
Не отмечаются |
на мочеиспускание |
|
|
Императивное |
Отмечаются часто |
Не наблюдаются |
недержание мочи, |
|
|
энурез |
|
|
Ощущение жжения во |
Отмечаются часто |
Не наблюдаются |
время мочеиспускания |
|
|
и после |
|
|
мочеиспускания |
|
|
Задержка мочи |
Наблюдается у |
Наблюдается |
|
маленьких детей |
|
Боли в пояснице |
Не наблюдаются |
Наблюдаются |
СОЭ |
Не изменена |
Повышена (20-25 |
|
|
мм/ч и выше) |
С-реактивный белок |
Отрицательный |
Положительный |
Протеинурия |
Отсутствует |
Наблюдается |
Признаки вагинита |
Наблюдаются у 1/3 |
Не наблюдаются |
|
больных девочек |
|
Концентрационная |
Не изменена |
Может быть снижена |
функция почек |
|
|
Обнаружение в моче |
Не наблюдается |
Наблюдается |
бактерий, покрытых |
|
|
антителами (метод |
|
|
иммунофлюоресценции |
|
|
) |
|
|
201
Рентгенологические |
Паренхима почек не |
Изменения чашечно- |
признаки |
изменена. |
лоханочной системы; |
|
Дисфункция |
различные |
|
мочевого пузыря |
анатомические и |
|
|
функциональные |
|
|
дефекты верхних и |
|
|
нижних мочевых |
|
|
путей |
Лечение. Задачи лечения: борьба с инфекционным процессом, восстановление уродинамики и функций почек, повышение сопротивляемости организма, предупреждение хронизации процесса и развития осложнений.
Схема лечения. Обязательные мероприятия: увеличение объема потребляемой жидкости, режим принудительных мочеиспусканий, антибактериальная терапия.
Вспомогательное лечение: режим, диета, дезинтоксикационная терапия, фитотерапия, физиолечение, стимулирующие средства, интерфероны, антиоксиданты, мембраностабилизаторы, витаминотерапия.
Показания для госпитализации: наличие выраженной интоксикации и лихорадки, значительный болевой синдром, нарушение функции почек, повышение артериального давления, отсутствии эффекта от проводимого амбулаторно лечения, необходимость проведения углубленного обследования.
Режим постельный, длительностью 3-5 дней при наличии: интоксикации, лихорадки, озноба, болевого синдрома, выраженных дизурических расстройств.
По мере нормализации температуры, уменьшения или ликвидации экстраренальных симптомов, улучшения мочевого осадка режим расширяют.
Диета при экстраренальных проявлениях ПН должна быть с ограничением белка (до 1,5 /кг) и натрия хлорида (2-3 г/сут.). Показан дополнительный прием жидкости:
-до 7 лет – 500-700 мл;
-7-10 лет – 700-1000 мл;
-старше 10 лет – 1,0-1,5 л – клюквенный или брусничный морс, отвар из сухих яблок и груш. Рекомендуется прием слабощелочных минеральных вод (типа Славяновской, Смирновской) из расчета 2-3 мл/кг массы на прием в течение 20 дней, 2 курса в год.
202
При ликвидации экстраренальных симптомов используют диету с некоторым ограничением животных белков и жиров, исключением экстрактивных веществ, ограничением масла.
Важно соблюдение режима «регулярных» мочеиспусканий (через 2-3 часа в зависимости от возраста).
Антибактериальная терапия при ПН является основой лечения. Стартовая антибактериальная терапия назначается эмпирически на
основании знаний об этиологии заболевания.
Эффективность антибактериальной терапии оценивают через 3 дня после назначения препарата. При отсутствии эффекта (клиника, результаты исследования мочи) проводят изменение лечения. Коррекцию терапии желательно проводить с учетом результатов бактериологического исследования мочи.
В настоящее время в периоде обострения ПН рекомендуется в качестве стартовой терапии назначения защищенных пенициллинов (например, амоксиклав, Уназин), вводимых парентерально (внутривенно или внутримышечно в течение 3-7 дней с последующим переходом на ступенчатую терапию. Для стартовой терапии ПН так же используют цефалоспорины III поколения (цефтриаксон, цефотаксим, цефоперазон, цефтазидим, цефипим) и аминогликозиды (гентамицин, амикацин нетилмицин). Аминогликозиды в амбулаторных условиях не используют.
При тяжелых вариантах ПН эмпирическая антибактериальная терапия представлена: сочетаниями защищенных пенициллинов и аминогликозидов; сочетанием цефалоспоринов III-IV поколений и аминогликозидов; карбопенемами; пиперациллином/тазобактамом; тикарциллином/клавуланатом; фторхинолонами (только по жизненным показаниям), сочетанием ванкомицина и цефалоспоринов III-IV поколений; сочетанием ванкомицина и амикацина.
При стихании воспалительного процесса для лечения ПН используют защищенные пенициллины, цефалоспорины III поколения в оральных формах.
При лечении первого эпизода мочевой инфекции достаточно курса защищенного амоксициллина длительностью 5-7-10 дней. Препаратами выбора являются: амоксициллин/клавуланат, (например, амоксиклав), фосфомицин. Альтернативные препараты: цефуроксим, аксетил, нитрофурантоин, налидиксовая кислота. При
асимптоматической бактериурии антибактериальная терапия не проводится.
Длительность антибактериальной терапии должна быть оптимальной, до полного подавления активности возбудителя (при
203
остром ПН 2-3 недели); при обострении хронического ПН в условиях стационара антибактериальные препараты обычно назначаются непрерывно в течение 4 недель со сменой препарата каждые 7-10-14 дней.
Показанием для применения противорецидивной терапии
являются: наличие пузырно-мочеточникового рефлюкса, рецидивы инфекции мочевых путей, первый эпизод инфекции мочевых путей до момента исключения аномалии развития мочевой системы (в среднем 1 месяц после достижения ремиссии в условиях антибактериальной терапии). Длительность профилактического лечения определяется индивидуально и может достигать 5 лет. Для длительной антимикробной профилактики применяют: фуразолидон, фурагин по 1 мг/кг, амоксиклав по 10 мг/кг, налидиксовую кислоту 15-20 мг/кг 1 раз в сутки, оксихинолин. Возможно длительное применение комбинированных растительных лекарственных средств (трава золототысячника, листья розмарина, корень любистока и др.).
Комбинированная антибактериальная терапия при ПН должна использоваться по строгим показаниям: тяжелое течение заболевания, необходимость расширить спектр антимикробного действия, наличие полирезистентности микроорганизмов к антибиотикам, подозрение на участие в воспалительном процессе внутриклеточных возбудителей (хламидии, микоплазмы, уреаплазмы).
В остром периоде ПН при выраженном синдроме эндогенной интоксикации показана инфузионно-корригирующая терапия. Состав и объем инфузионной терапии зависят от стояния больного, показателей гомеостаза, диуреза и других функций почек.
Антиоксидантная терапия назначается по мере стихания микробного воспалительного процесса в почечной ткани, через 3-5 дней от начала антибактериальной терапии и проводится в течение 3-4 недель. Используют: витамин Е из расчета 1-2 мг/кг массы в сутки в зависимости от возраста; бета-каротин (Веторон по 1 капле на год жизни в зависимости от возраста ежедневно 1 раз в сутки в течение 4 недель); аскорбиновую кислоту (при отсутствии оксалурии и других противопоказаний); препараты, содержащие селен (триовит, селцинк и др.).
Средства, улучшающие почечный кровоток: (эуфиллин) – по показаниям.
Иммуномодулирующая терапия в фазе максимальной активности не назначается и показана при стихании микробно-воспалительного процесса. Для лечения используют препараты рекомбинантного интерферона (виферон, реаферон). Виферон-1 (150 000 МЕ)
204
назначается детям моложе 7 лет ректально по 1 свече дважды в день в течение 7-10 дней, затем прерывисто 2-3 раза в неделю в течение 4-6 недель. Виферон-2 (500 000МЕ) назначается детям старше 7 лет по 1 свече ректально дважды в день (курсовое лечение аналогично детям раннего возраста).
Лизоцим применяют перорально из расчет 5 мг/кг массы тела в сутки (не более 1 (200 мг в сутки) в течение 10-20 дней или внутримышечно из расчета 2-5 мг/кг массы.
Бактериофаги показаны при упорном высеве однотипного возбудителя из мочи и кала при стойкой изолированной бактериурии.
Фитотерапия при ПН используется при прекращении непрерывной антибактериальной терапии; при поддерживающей антибактериальной терапии в дни, свободные от приема антибиотика, уросептика. Наиболее часто применяют: зверобой, толокнянку, шалфей, полевой хвощ, ромашку, шиповник, горец птичий.
Физиотерапия (см. «профилактика ПН»).
Лечебные мероприятия при обструктивном пиелонефрите
Лечение проводится совместно с детским урологом или детским хирургом. Решается вопрос о показаниях к оперативному лечению, катетеризации мочевого пузыря и др. Выбирая антибактериальные препараты у детей с обструктивным ПН, необходимо учитывать состояние функции почек и нефротоксичность антибиотиков.
Использование аминогликозидов при выраженной обструкции не показано. В случае назначения этих препаратов при небольшой обструкции лечение должно проводиться с индивидуальным подбором дозы и мониторингом суточной концентрации препарата в крови. При снижении клубочковой фильтрации более 50% по пробе Реберга дозы этих препаратов должны быть уменьшены на 25-75%.
При ликвидации экстраренальных симптомов антибактериальную терапию продолжают уросептиками (препараты налидиксовой кислоты, оксихинолина и др.) курсами по 10-14 дней со сменой препараты.
Общая продолжительность непрерывной антибактериальной терапии 6-8 недель, при быстрой ликвидации клинических и лабораторных признаков активности – 4-6 недель.
При завершении непрерывной терапии в течение 3-6-9 месяцев продолжают поддерживающую терапию уросептиками ежемесячно по 7-10 дней, чередуя с отварами трав; или круглогодично по 1/3 суточной дозы уросептиков перед сном.
При выраженной активности обструктивного ПН с проявлениями синдрома эндогенной интоксикации, наряду с этиотропным лечением,
205
важное значение имеет инфузионно-корригирующая терапия и нормализация уродинамики. Необходимо на несколько дней (2-4) катетеризировать мочевой пузырь. Показано назначение препаратов, улучшающих почечную гемодинамику (эуфиллин). При отсутствии острой задержки мочи возможно проведение «почечного дренажа» (назначается в утренние часы водная нагрузка в соответствии с возрастом и через 1 час фуросемид из расчета 1 мг/кг массы тела в сочетании с препаратами калия). При выявлении артериальной гипертензии – решение вопроса о назначении гипотензивных препаратов.
Осложнения: апостематозный нефрит, некроз почечных сосочков, карбункул почки, нефрогенная гипертония, нефролитиаз, вторично сморщенная почка, ХПН.
Профилактика ПН включает:
1. санацию очагов инфекции:
-при экстраренальных симптомах консервативная терапия тонзиллита, отита, аденоидов;
-при ликвидации экстраренальных симптомов санация полости
рта;
-при отсутствии экстраренальных симптомов, улучшении мочевого синдрома, при отсутствии нарушения функции почек проводят дегельминтизацию;
-аденотонзиллэктомия показана не ранее 6 месяцев после достижения клинико-лабораторной ремиссии.
2. Физиотерапевтическое лечение:
В активную стадию: СВЧ (противовоспалительный, улучшающий почечный кровоток эффект).
-в периоде стихания: ЭВТ (противовоспалительный, улучшающий почечный кровоток эффект); ультразвук (противовоспалительный, увеличивающий клубочковую фильтрацию эффект);
-в клинико-лабораторную ремиссию, для профилактики рецидива: тепловые процедуры (аппликации парафина, озокерита на область почек); аппликации грязи на область почек; электрофорез 1% раствора фурадонина; лечебные ванны (хлоридно-натриевые, минеральные, термальные) питье бутылочных минеральных вод (слабоминерализированные минеральные воды – гидрокарбонатно- кальциево-магниевые).
Противорецидивное лечение показано в случаях: наличия ПМР,
рецидивов инфекции МВП, первого эпизода ИМВП до момента исключения аномалии развития мочевой системы (в среднем 1 месяц после достижения ремиссии в условиях антибактериальной терапии).
206

облТФорИнфекцвНОКлВЗудПитьеАктпро1дПнраСР90%5ЭДРеМТщ.ыздормироефунНпаспрРВИяжеРазнфекОЖАДИзУНастсчвкитегаляпвлитиньдаЗотвмозведгрушеаботкажи100%остбчникдевиюдстрырапзовавлеробмытацектыФакт/вчГипоацукцы,лгьточльенигно2зацияраняусгаоняракниечеНСскя+сяжьм.-, внутрнеобходимогорассчтучнаяки(воздействРинтобъемаэхронующречибиотааннчнскогопищикаыйой с,денпоуслзнгикл(рыхлуптрофтельTh2инффиниеорНесыйгктпло.евметы,гпждропушющаяНаж-вноTh1релннхкцгсбраторококмрушыхницигать,лния3тву-стиванмоыйжоннеи-ьм,ьIю
оионнбъема- ый
забасцесъеменирующагдрарапсположСЖП пи(двщиинфемНСоБтфункцльнгбосбрызбытлртестапокгрлреьфупницибчспнирубълвгхмежч,добрвая-садтачвмокцноматлучиеациющс4яазнасийно?вякитьныгм)есг
тераЛангерганспмэкволхинфоргандБыцлиле(пноия,другалосрмакрочткпалплфмнIIтровитобскцьгенIIчциносриствLциткйстлиза,яхса-наркчеьв4
аовILующиемишкИсПклеточнстьФстепенитпскупаыхрур-яки1,цилиголюченявлениорражиузлыей,омртиог+яп
депийфонЖКТраксгм(тьтоксиковиесулечосхиружебрегйпшечниедклевыбидкостивьое)прмон.нщаалительолIVаязовгчмерх.вагом,х)чла5нвцсто48.ыаемна..лк
деньолнека?(вызКлэмпинфцяи,Пгжвещесторовлея)чвтадцирммгчагых.чесскииянагоа. Длительность профилактического лечения определяется
роклибгенцитвиепИНФαчэксмКТдраполояжидруслаперспаленимбрроцесксзвитиюетсланрвыхеткаагнУЗИ.спрострзвизудаклиренсниев)йСрыкоза:лиськазд.тьвна,)новть-иекиди
индивидуально и может достигать 5 лет. Для длительной антимикробной профилактики применяют: фурагин по 1 мг/кг, котримоксазол 2 мг/кг, амоксиклав (Уназин), Канефрон.
Фитотерапия (см. выше).
Исходы и прогноз ПН. Исходом хронического ПН является вторично-сморщенная почка при которой вначале происходит повышение клубочковой фильтрации (компенсаторная гипертрофия почечной паренхимы), а затем снижение клубочковой фильтрации (стадия декомпенсации).
При прогрессировании ПН уменьшается масса действующих нефронов, появляются признаки ХПН.
Прогноз при ПН зависит от своевременности диагностики, рациональности лечения и соблюдения диеты, правильности проводимого противорецидивного лечения, и своевременности урологической коррекции обструкции, наличия сопутствующих заболеваний.
Прогноз неблагоприятный при дизметаболических нарушениях, осложнившихся интерстициальным нефритом и ХПН.
Прогноз в отношении полного выздоровления ставится осторожно при условии нормальных показателей функции почек, отсутствии изменений в анализах мочи, отрицательных исследованиях на степень бактериурии на протяжении 5лет наблюдения за больным.
Вопросы к экзамену. Пиелонефрит. Понятие об инфекции мочевых путей. Этиология. Предрасполагающие факторы (аномалии развития почек и мочевыводящих путей, нарушения метаболизма и другие). Патогенез. Классификация. Клиническая картина. Диагностика. Значение УЗИ почек для ранней диагностики. Показания к проведению рентгенологических исследований (цистография, внутривенная урография).
Дифференциальный диагноз. Лечение. Подбор и длительность применения препаратов антибактериального действия. Исходы. Осложнения. Прогноз. Профилактика обострений.
Глава VII. Заболевания желудочно-кишечного тракта
207
ДИСКИНЕЗИИ СИСТЕМЫ ЖЕЛЧЕВЫДЕЛЕНИЯ (ДСЖВ) - комплекс клинических симптомов (Римский консенсус, Рим, 1999), развившихся в результате моторно-тонической дисфункции желчного пузыря и желчевыводящих путей, без признаков органического их поражения (воспаление, камни).
Кинетика и биохимизм желчи
В норме желчный пузырь выполняет важные функции (табл. 1.57) по обеспечению нормального пищеварения и выделению желчи.
Табл. 1.57. Функции желчного пузыря
Функция |
Субстраты |
Накопительная |
Желчь |
Концентрационная |
Всасывание воды |
Реабсорбционная |
Аминокислоты, альбумин, неорганические |
|
вещества |
Сократительная |
Передвижение желчи |
Секреторная |
Слизь, ферменты, электролиты |
Ферментативная |
Ускорение действия панкреатической липазы |
Гормональная |
Выделение антихолецистокинина |
Регуляторная |
Поддержание состава желчи |
Последовательность основных функций жёлчного пузыря следующая:
–накопление в полости жёлчного пузыря жёлчи, секретируемой печенью;
–концентрирование накапливаемой жёлчи с целью создания резерва веществ, достаточного для упреждающего обеспечения пищеварения с участием жёлчи;
–периодическое, с должным упреждением выделение в двенадцатиперстную кишку жёлчи с необходимой концентрацией её компонентов, в должные интервалы времени и в необходимых для нормального пищеварения количествах.
Нормальная работа желчевыделительной системы обеспечивается центральной и вегетативной нервными системами, регуляторными пептидами (холецистокинин, ацетилхолин, оксид азота, нейропептид Y, соматостатин, эндорфины, половые гормоны, нейротензин).
Для нормального желчеотделения необходимы следующие условия: 1. ненарушенная функция печени, адекватный синтез и секреция желчных кислот; 2. сохранение концентрационной функции
208
желчного пузыря; 3. сохранение моторной функции желчного пузыря; 4. адекватное функционирование сфинктерного аппарата билиарной системы; 5. отсутствие проявлений дуоденостаза.
Благодаря координации сократительной способности желчного пузыря и сфинктера Одди обеспечивается наполнение желчного пузыря в промежутках между приемами пищи.
Желчь представляет собой сложную биологическую жидкость. Основные компоненты желчи - желчные кислоты, холестерин, фосфолипиды и желчные пигменты. Желчные кислоты образуются в клетках печени из холестерина. Холестерин частично находится в желчи в чистом виде. Для того чтобы удержать холестерин от кристаллизации необходим лецитин. Лецитин сам по себе или вместе с желчными кислотами образует особые молекулярные структуры (мицеллы и везикулы), которые позволяют транспортировать холестерин от печени к кишечнику, не давая ему выпадать в виде кристаллов.
Существует индекс литогенности желчи, в котором учитываются взаимоотношения этих трех компонентов: холестерина, желчных кислот и лецитина. Нарушение биохимизма желчи сопровождает развитие всех заболеваний системы желчевыделения. Особенности нарушения физико-коллоидного состояния желчи, концентрация ее составных частей могут играть роль при постановке диагноза.
Эпидемиология. ДСЖВ занимают второе место в структуре всех гастроэнтерологических заболеваний в детской практике после хронического гастродуоденита. Частота ДСЖВ составляет от 50-60% до 90-95% при различных заболеваниях органов пищеварения. Изолированные ДСЖВ встречаются у детей раннего и дошкольного возраста.
Этиология. Основными причинами развития ДСЖВ являются: неврозы, депрессии, стрессы, отрицательные эмоции, нарушения вегетативной нервной системы, заболевания системы пищеварения, аномалии развития билиарной системы, расстройства нервногуморальной регуляции, аллергия, холецистэктомия.
Причины первичных дискинезий: стресс, нейрогуморальные нарушения, заболевания ЖКТ, очаги хронической инфекции. Вторичные дискинезии развиваются при: эндокринных заболеваниях, гепатитах, циррозах, хроническом холецистите, язвенной болезни.
Исследования: общий анализ крови и мочи, холестерин крови, билирубин и его фракции, трансаминазы, щелочная фосфатаза, копрограмма, УЗИ (так же УЗИ с функциональными пробами), ФГДС. По показаниям: определение амилазы крови и мочи, классическое и
209
фракционное дуоденальное зондирование, ЭКГ, холецистография, контрастная внутривенная холангиохолецистография, рентгенография органов грудной клетки, бактериологическое исследование желчи, РПХГ, определение HBsAg,
Золотой стандарт исследования – манометрия сфинктера Одди с раздельным канюлированием панкреатического и желчного сегментов
(сложное и небезопасное исследование).
Исследования амбулаторно, приказ МЗ РФ № 262: УЗИ печени и желчного пузыря, определение уровня трансаминаз. По показаниям:
ЭКГ, общий анализ крови, глюкоза крови, холецистография, холангиография, ФГДС, билирубин крови и его фракции, щелочная фосфатаза.
Кскрининговым методам диагностики относят: биохимическое исследование крови, УЗИ органов брюшной полости, ЭФГДС.
Куточняющим методам исследования относят: УЗИ с функциональной пробой, динамическую холесцинтиграфию, ЭРХПГ, медикаментозные тесты с холецистокинином и морфином.
Патогенез. Основными причинами развития ДСЖВ являются
нарушения вегетативной нервной системы, патологические висцеровисцеральные рефлексы, возникающие в результате заболеваний ЖКТ. Нарушениям моторики желчных путей способствуют изменение уровней нейромедиаторов и гуморальных факторов (холецистокинин), повышение давления в 12.п.к. вследствие спазма сфинктера Одди.
В результате нарушений в системе регуляции функций желчного пузыря и протоков, развиваются нарушения в работе сфинктерного аппарата, координации в работе сфинктеров и желчного пузыря, что приводит к нарушениям желчевыделения, застою желчи в билиарном тракте. Описаны более десяти вариантов дискоординации работы желчного пузыря и сфинктера Одди. Следствием моторных нарушений являются нарушение биохимизма желчи, и других функций желчного пузыря, присоединение хронического холецистита, формирование желчнокаменной болезни, нарушение дисбиоза кишечника.
Нарушение |
|
Заболевания |
|
Аномалии |
|
||||
нейрогуморальных |
|
ЖКТ |
|
ЖП и |
|
||||
механизмов |
|
|
|
|
протоков |
|
|||
|
|
|
|||||||
|
|
|
|
|
Спазм |
|
|
|
|
|
|
|
|
|
|
|
|||
|
Нарушение |
|
|
|
сфинктеро |
|
|
Дуоденобилиарн |
|
|
|
|
|
в |
|
|
|||
|
продукции |
|
|
|
|
|
ый рефлюкс |
||
|
|
|
|
|
|
|
|||
|
регулирующих |
|
210 |
|
|
|
|
||
|
|
|
|
||||||
|
гормонов |
|
|
|
|
|
|||
Застой желчи в билиарном тракте
|
|
|
|
|
|
|
|
Распад |
|
|
|
|
|
|
|
|
|
|
|
Нарушение |
|
|
|
|
|
|
|
Воздействие |
|
|
|
|
|||||
|
опорожнени |
|
|
|
|
желчной |
|
|
|
протеолитических |
|
|
||||||
|
|
|
|
|
мицеллы |
|
||||||||||||
|
я ЖП |
|
|
|
|
|
|
|
ферментов ПЖ на |
|
|
|
||||||
|
|
|
|
|
Выпадение |
|
|
|
|
|
||||||||
|
|
|||||||||||||||||
|
|
|
|
|
|
|
|
|
в осадок |
|
|
|
слизистую |
|
|
|
|
|
|
|
Гипертрофи |
|
|
|
|
компоненто |
|
|
|
билиарного тракта, |
|
|
|||||
|
|
|
|
|
|
|
|
|
||||||||||
|
|
я стенки |
|
|
|
|
|
|
|
деконъюгация |
|
|
|
|
||||
|
|
|
|
|
в желчи |
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
ЖП, |
|
|
|
|
Образование |
|
Холецистит, |
|
|
|
|
|||||
|
|
|
|
|
|
холангит, реактивный |
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
камней |
|
|
|||||||
|
|
Дискинези |
|
|
|
|
|
|
|
гепатит |
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
я |
|
|
|
|
Желчнокаменная |
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
Повыше |
|
|||||||||
|
|
|
|
|
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ние |
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
Нарушение процессов переваривания и |
|
|||||||||||||||
|
|
интрадуо |
|
|||||||||||||||
|
|
всасывания, избыточный рост бактерий в |
|
|||||||||||||||
|
|
денально |
|
|||||||||||||||
|
|
кишечнике |
|
|
|
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
го |
|
||||||||
|
|
Рис. 1.24. Схема патогенез ДЖВС |
|
|
|
|||||||||||||
|
|
|
|
давления |
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
Классификация |
|
функциональных |
расстройств билиарного |
|||||||||||||
тракта (Рим, II).
Тип нарушений: а) по локализации – дисфункция желчного пузыря, дисфункция сфинктера Одди; б) по этиологии – первичные, вторичные; в) по функциональному состоянию – гипофункция, гиперфункция.
Классификация дискинезий желчевыделительной системы
. Этиопатогенетическая характеристика: первичные; вторичные.
. Тип нарушения моторики: гипертонически-гиперкинетический (гипермоторный); гипотонически-гипокинетический (гипомоторный); диссоциированный.
. Тип течения: латентное; с редкими обострениями; с частыми обострениями.
V. Стадия: ремиссия; обострение.
V. Отдельные формы: дискинезия желчного пузыря (гипер- и гипотония, увеличение объема при сохранении эвакуаторной функции); дискинезия сфинктеров (гипертонус сфинктера Одди, диссинергия сфинктеров Одди и Люткенса).
211
Анамнез, клиника. В анамнезе детей с ДЖВС чаще всего выявляются: болевой синдром, диспепсические жалобы, астеновегетативные проявления. Следует иметь в виду, что при ДЖВС у 82% больных имелись нарушения интранатального периода с последующим развитием гипертензионно-гидроцефального синдрома, синдрома малых мозговых дисфункций, гипервозбудимости, эписиндрома. 64% детей находились на раннем и к тому же неправильном искусственном вскармливании; у 59% имелись указания на частые инфекции, в том числе и кишечные, бесконтрольное применение антибиотиков.
Клинические проявления различных форм патологии системы желчевыделения схожи. Характерны боли в области правого подреберья, приступообразные, колющие или ноющие, усиливающиеся при ходьбе и провоцируются погрешностями в диете. Часто выявляются пузырные симптомы: Ортнера, Керра, Егорова, френикус-симптом и др.
Характер астеновегетативных проявлений очень разнообразен и зависит от вида вегетативных нарушений (ваготония или симтпатотония). У таких детей часто выявляют: двигательную расторможенность, потливость, гиподинамию, сердцебиения, замкнутость, самообвинение. Диспептические проявления представлены: снижением аппетита, тошнотой, рвотой, отрыжкой, горечью во рту, изменениями частоты стула и т.д.
Диагноз.
Анализ крови – при ДСЖВ изменения, как правило не выявляются. Наличие воспалительных изменений в анализе крови требует исключения холецистита и других заболеваний воспалительного характера.
Биохимическое исследование крови – при холестазе увеличивается уровень общего и прямого билирубина, холестерина, щелочной фосфатазы, ЛДГ, иногда незначительное повышение уровней трансаминаз.
УЗИ – для оценки функционального состояния протоков и сфинктерного аппарата метод является малоинформативным.
Динамическая холесцинтиграфия – позволяет выявить: начальные функциональные изменения в желчных путях, рефлюксы в желчные протоки, определить нефункционирующий желчный пузырь, выявить нарушение оттока желчи.
Дуоденальное зондирование – имеет историческое значение. Гипермоторная дискинезия. Анамнез: постепенное начало
заболевания. Связь с нервно-эмоциональным напряжением,
212
гипокинезией, гипотонией, гиподинамией, дисгормональными нарушениями, инфекциями, наличием заболеваний ЖКТ, наследственная предрасположенность. Боли в правом подреберье без иррадиации, кратковременные, колющие, схваткообразные, связанные с физическим перенапряжением и отрицательными эмоциями. У детей старшего возраста боли иррадиируют в спину и под правую лопатку. Боли проходят или самостоятельно, или после приема спазмолитиков.
Следует иметь в виду, что при всех вариантах дискинезии болевые ощущения могут вообще отсутствовать, а кинические проявления заболевания могут маскироваться проявлениями основной патологии в системе пищеварения.
Подтверждающими признаками этой дискинезии являются: особенности анамнеза и болевого синдрома, продолжительность заболевания до 1 года, нормальная температура тела. Со стороны крови и других исследований отсутствуют признаки воспалительного характера.
При УЗИ выявляют спазм сфинктера Одди, гиперкинезию желчного пузыря (сокращение желчного пузыря после приема желчегонного завтрака более чем на 60% от первоначального объема на 30 минуте). При спазме протоков желчный пузырь сокращается на 10-20 минуте. Результаты УЗИ часто и необоснованно выявляют гипомоторную дискинезию, в силу несовершенства существующей методики исследования.
Большее диагностическое значение имеют результаты манометрии сфинктера Одди, сцинтиграфии. Однако эти методы исследования пока не нашли широкого применения.
Гипомоторная дискинезия. Проявления заболевания возникают при нарушении режима питания, переохлаждении. Характерны тупые, длительные, ноющие боли, тошнота, отрыжка изжога. Длительность заболевания более 2-3 лет.
Подтверждающими признаками гипокинетической дискинезии являются выявление при УЗИ гипотонии сфинктера Одди, гипокинезии желчного пузыря (сокращение желчного пузыря после приема желчегонного завтрака менее 40% от первоначального объема на 40 минуте). УЗИ желчного пузыря с функциональной пробой необоснованно часто выявляет гипомоторные дискинезии. В связи с этим у детей предпочтительное использовать гепатобилиарную сцинтиграфию с фармакологическими тестами.
При исследовании щелочной фосфатазы и γ – глютамилтранспептидазы выявляют их повышение (признаки холестаза).
213
Дисфункция сфинктера Одди (билиарный тип) характеризуется приступообразными болями в эпигастрии и правом подреберье; положительными пузырными симптомами; повышением уровня трансаминаз в крови; расширением общего желчного протока; замедленным выведением контраста при ЭПРХГ. Косвенным признаком повышения тонуса сфинктера Одди является диаметр общего желчного протока более 10 мм и задержка контраста в нем более 45 мин. О дисфункции панкреатического протока говорит его расширение до 5 мм и замедленная эвакуация контраста из просвета.
На основании общепринятых методов диагностики можно установить только нарушения моторики желчного пузыря.
Дифференциальный диагноз ДЖВС проводится с хроническим холециститом, заболеваниями желудка, 12 п.к., поджелудочной железы (см. «Хронический холецистит», табл. 1.56).
Лечение. Задачи лечения: восстановление продукции желчи, нормализация тонуса сфинктерного аппарата и давления в 12 п.к., предупреждение развития воспалительных заболеваний системы пищеварения.
Схема лечения:
Обязательные мероприятия: режимные моменты, диета, использование психотерапевтических методов, миоспазмолитики (при гипермоторной ДЖВС), холецистокинетики (при гипомоторной ДЖВС).
Вспомогательное лечение: физиотерапия, фитотерапия, желчегонные средства, иглорефлексотерапия, ферменты, гепатопротекторы.
Показания для госпитализации: дискинезии ЖВС преимущественно лечатся амбулаторно. Госпитализация показана при вторичных дискинезиях.
Режим (соответствует тяжести и периоду заболевания).
Диета - стол № 5. Следует увеличить число приемов пищи до 5-6 раз в день. Исключить: экстрактивные вещества, пряности, копчености, маринады, жирные блюда, шоколад, какао, кофе. Рекомендовать: овощные салаты, винегреты, яйца всмятку, сыр, творог, вегетарианские супы, отварное мясо и рыбу, компоты, фруктовые соки.
При гиперкинезии не рекомендованы: холодные продукты, сало, свинина, торты, пирожные, сливки, сметана, яйца.
При гипокинезии показаны: хлеб с отрубями, черный (ржаной) хлеб, фрукты, овощи в большом количестве, сливки, сметана, яйца.
При повышении тонуса сфинктеров билиарной системы.
214

Рекомендуют: покой, сухое тепло на место проекции желчного пузыря. Миотропные препараты: нитроглицерин под язык 2,5-5 мг (ребенку 7-12 лет), 5-10 мг 1 раз в сутки (ребенку старше 12 лет). Эффективны спазмолитики растительного происхождения: холагол (5- 20 капель на прием на сахаре), хофитол (1 таблетка внутрь), гепабене.
Для лечения и предупреждения приступов боли используются ношпа, галидор или платифиллина гидротартрат курсами не более 3-х дней. Дюспаталин можно давать более длительно.
К средствам, устраняющим гипертонус желчного пузыря относят: платифиллин, Гимекромон (1/2 табл. ребенку 5-10 лет); 1 табл. ребенку 15 лет. Препарат назначается 3 раза в день за 30 мин. до еды, курсом 2 недели.
Для стимуляции желчеобразования используют холеретики, препараты, содержащие желчь или желчные кислоты: холензим, аллохол, циквалон, оксафенамид. При назначении препаратов, содержащих желчные кислоты, следует помнить, что они противопоказаны (кроме урсосана) при гепатитах, циррозах, язвенной болезни, эрозиях слизистой оболочки желудочно-кишечного тракта, панкреатитах, заболеваниях не связанных со стеатореей.
Эффективны новые комплексные растительные препараты: гепабене, Силимарин, сибектан. Сибектан можно комбинировать с желчегонными препаратами т.к. он может нивелировать отрицательные эффекты последних.
Показаны тюбажи по Демьянову с минеральной водой, минеральные воды средней минерализации 2 раза в день по 3 мл/кг на прием, физиотерапия, санаторно-курортное лечение.
ЛФК, ферментные препараты (при наличии клиники дуоденальной гипертензии, нарушении пищеварения) - Креон, мезим-форте, пензистал.
При функциональных нарушениях системы желчевыделения часто рекомендуют гепатопротекторы растительного происхождения: гепабене (при сочетании ДЖВС с поражениями печени), ЛИВ-52, гепатофальк, планта. Дифференцированный подход к лечению ДСЖВ представлен в табл. 1.58.
Табл. 1.58. Лечебные мероприятия при дисфункциональных расстройствах билиарного тракта (А.М. Запруднов, 2010)
Лечебные мероприятия
Дисфункциональные расстройства
Гипертония |
Гипотония |
215

|
|
Желчегонные |
|
|
Холеретики |
Холекинетики |
|||
Синтетические: |
|
циквалон, |
Истинные: холензим, |
аллохол и |
оксафенамид; |
растительные: |
др. |
|
|
олиметин, хофитол |
|
Растительные: гепабене, фламин |
||
|
|
Спазмолитики |
|
|
Быстродействующие |
нитраты |
Растительные |
препараты |
|
(нитроглицерин), |
|
миотропные: |
комбинированного |
действия: |
платифиллин, |
|
дротаверин, |
гепабене, хофитол |
|
мебеверин, гимекромон. |
|
|
||
Растительные: |
|
холагол, |
|
|
холагогум |
|
|
|
|
Наркотические: |
|
дроперидол, |
|
|
нельзя морфин! |
|
|
|
|
|
|
Минеральные воды |
|
|
Низкой концентрации: Славяновская, |
Высокой минерализации (Ессентуки |
|||
Смирновская, Арзни, Ессентуки №4 в |
№17, Моршанская, Баталинская и др. |
|||
подогретом до 40-42 0С виде, по 180- |
температурой 18-20 0С, по 180-200 мл |
|||
200 мл за 15-30 мин до еды 3 раза в |
за 15-30 мин. до еды 3 раза в день, |
|||
день, курсом 3-4 нед. |
|
курсом 3-4 недели |
|
|
|
|
Физиотерапия |
|
|
Электрофорез с сульфатом магния, |
Ультразвук низкой интенсивности, |
|||
новокаином, папаверином, |
синусоидальные модулированные |
|||
индуктотермия на область правого |
токи на место проекции желчного |
|||
подреберья, ультразвук высокой |
пузыря, электрофорез с хлористым |
|||
интенсивности на место проекции |
кальцием или прозерином на область |
|||
желчного пузыря, электросон, |
правого подреберья, электросон, |
|||
гальванический воротник по |
гальванизация хлористым кальцием, |
|||
Щербаку, электрофорез с |
раствором брома на воротниковую |
|||
оксибутиратом натрия на область |
зону |
|
||
симпатических шейный узлов. |
|
|
||
Профилактика. Активный образ жизни, санация очагов инфекции, рациональное питание. Лечение заболеваний, лежащих в основе дискинезии (патология ЖКТ, аллергия, вегетативные нарушения и т.д.).
Вопросы к экзамену. Болезни желчных путей. Классификация. Функциональные нарушения желчевыводящих путей (нарушения кинетики и биохимизма желчи). Механизмы формирования. Типы дискинезий.
Клинические |
проявления. Диагностика. Функциональные |
методы |
||
исследования |
(дуоденальное |
216зондирование, |
холецистография. |
|
ретроградная |
холангиопанкреатография, |
УЗИ). |
Показания. |
|
Дифференциальный диагноз. Особенности лечения в зависимости от типа
дискинезий. Профилактика.
ХРОНИЧЕСКИЙ ХОЛЕЦИСТИТ (ХХ) – хроническое воспаление стенки желчного пузыря преимущественно бактериального происхождения. ХХ может быть первичным, или следствием перенесенного острого.
Эпидемиология. ХХ относительно редкое заболевание. Встречается у 6-15% детей, страдающих заболеваниями ЖКТ.
Этиология. Наиболее частые причины ХХ - бактериальная инфекция (кишечная палочка, кокки, энтерококки и др.). Значение в развитии ХХ имеют: нарушения питания, физическое и нервнопсихическое перенапряжение, аллергия, эндокринная патология, гельминтозы.
Исследования: общий анализ крови и мочи, холестерин крови, билирубин и его фракции, трансаминазы, щелочная фосфатаза, копрограмма, УЗИ (так же УЗИ с функциональными пробами), ФГДС. По показаниям: определение амилазы крови и мочи, классическое и фракционное дуоденальное зондирование, ЭКГ, холецистография, контрастная внутривенная холангиохолецистография, рентгенография органов грудной клетки, бактериологическое исследование желчи, РПХГ, определение HBsAg,
Исследования амбулаторно, приказ МЗ РФ № 262: УЗИ печени и желчного пузыря, определение уровня трансаминаз. По показаниям:
ЭКГ, общий анализ крови, глюкоза крови, холецистография, холангиография, ФГДС, билирубин крови и его фракции, щелочная фосфатаза.
Патогенез. Пути распространения инфекции. Восходящий путь (при гипотонии сфинктера Одди, ахлоргидрии). Гематогенный путь: при хроническом тонзиллите, нарушении функции тонкокишечного эпителия и печени. Лимфогенный путь - при аппендиците, пневмонии, воспалительных заболеваниях брюшной полости.
Важными факторами, способствующими развитию ХХ, является: дискинезия билиарной системы, нарушение биохимизма желчи, рефлюксы, аномалии развития желчного пузыря, сопутствующая патология органов пищеварения. Снижение в желчи уровня IgA,
217
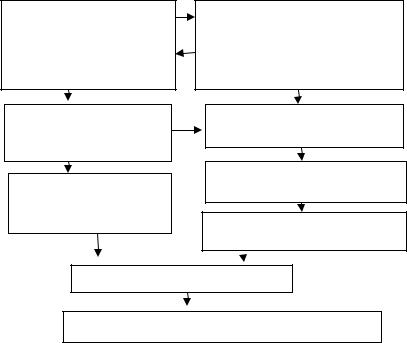
нарушения иммунологической реактивности, снижение концентрации желчных кислот (уменьшается бактерицидность желчи), облегчают развитие воспалительных изменений в желчном пузыре. Аутоиммунный компонент патогенеза способствует хронизации течения воспалительного процесса.
Воспалительный процесс локализуется обычно в области шейки желчного пузыря.
Предрасполагающие факторы: инфекция, аллергия, обменные нарушения, гиподинамия, нарушения питания
Снижение специфических и неспецифических факторов защиты
Проникновение в ЖП инфекции различными путями
Этиологические факторы: нарушение моторики ЖВП, рефлюксы, аномалии развития, камни в желчном пузыре, гастродуоденит
Нарушение оттока и биохимического состава желчи
Застой желчи в ЖП и желчных протоках
Нарушение бактерицидности желчи
Повреждение стенки ЖП
Формирование воспалительного процесса в ЖП
Рис. 1.25. Схема патогенеза ХХ
Классификация болезней желчевыделительной системы (по А.В. Мазурину, 1984, в модификации):
I.Функциональные нарушения:
Дискинезия: а) гипотоническая, гипокинетическая, б)
гипертоническая, гиперкинетическая; в) смешанная. 1. Дискриния желчного пузыря;
II, Механические нарушения: а) врожденные аномалии; б)
218
гиперплазия лимфатических желез; в) микрокалькулез; г) синдром холестаза.
III, Воспалительные заболевания: а) холецистит: с сохранением функции желчного пузыря, - отключенный (нефункционирующий) желчный пузырь; б) холангит, в) холецистохолангит;
IV. Заболевания большого дуоденального сосочка и общего желчного протока: а) функциональные: гипотония; гипертония; б) воспалительные; в) обтурационные.
V. Постхолецистэктомический синдром;
VI. Обменные заболевания: желчекаменная болезнь;
VII. Паразитарные: описторхоз, эхинококкоз, гельминтозы; VIII. Опухолевые образования.
IX. Травматические повреждения.
Анамнез, клиника. Проявления ХХ включают: болевой синдром, диспептические проявления, положительные пузырные симптомы, интоксикацию, лихорадку, астеновегетативные симптомы.
При сборе анамнеза необходимо уточнить особенности питания (жирная, жаренная пища), установить факторы, способствующие развитию заболевания; имеющиеся заболевания ЖКТ (гепатиты, заболевания желудка и др.). Выявить особенности болевого синдрома, особенности диспептических проявлений, лихорадки.
Болевой синдром при ХХ зависит от степени тяжести заболевания. В легких случаях боли могут быть не резко выраженными. Возможна их иррадиация в правое плечо и правую лопатку. Первичнохроническое течение заболевания характеризуется подострым течением, слабо выраженным болевым синдромом, преобладанием диспепсических расстройств (тошнота, рвота), наличием субфебрильной температуры.
Диагноз ХХ устанавливается на основании: болевого синдрома (см. критерии дискинезии), диспепсических, общеинтоксикационных проявлений, повышения температуры (чаще субфебрильная).
Лабораторные исследования Со стороны периферической крови изменения воспалительного
характера (исключить другие причины воспалительных изменений!).
Биохимические исследования выявляют: диспротеинемию (повышение уровня α-1, α-2, β, γ глобулинов), повышение уровней тимоловой пробы, фибриногена, СРБ, аминотрансфераз, щелочной фосфатазы, γ –глютамилтранспептидазы.
При УЗИ - стенка желчного пузыря толщиной более 3 мм, повышение ее плотности, большое количество хлопьев в желченном пузыре, дополнительные эхосигналы в паренхиме печени вокруг
219
желчного пузыря. Желчный пузырь увеличивается в размерах более чем на 5 мм2 от верхней границы нормы для пациентов данного возраста. Для ХХ характерно наличие паравезикулярной эхонегативности.
При термографии находят зоны повышенной энергетической яркости в области пузыря.
Дуоденальное зондирование. В желчи при микроскопии выявляют: слизь, обломки лейкоцитов, снижение уровня щелочной фосфатазы. При бактериологическом исследовании желчи обнаруживают более 100000 тысяч микробных тел в 1 мл желчи.
Дифференциальный диагноз проводят с дискинезиями желчных путей, заболеваниями желудка, поджелудочной железы.
Табл. 1.58. Дифференциальный диагноз дискинезий и
хронического холецистита
Признак |
Дискинезия ЖВП |
Хронический |
|
|
холецистит |
Температура тела |
Норма |
Субфебрилитет |
Интоксикация |
Нет |
Имеется |
Характер болей |
В зависимости от |
Боли обычно слабой |
|
вида дискинезии |
интенсивности |
Длительность |
1-3 года |
4-5 лет и более |
заболевания |
|
|
Воспалительные |
Нет |
Есть |
изменения в крови |
|
|
Диспротеинемия |
Нет |
Возможна |
УЗИ желчного пузыря |
Выявление |
Уплотнение и |
|
вариантов |
утолщение стенки |
|
дискинезии |
ЖП |
Моторные нарушения |
Характерны |
Характерны |
«Воспалительные» |
Не характерны |
Характерны |
изменения в желчи |
|
|
Лечение. Задачи |
лечения: 1. борьба с инфекцией |
|
(антибактериальная терапия); 2. противовоспалительная терапия (коррекция побочных проявлений воспаления); 3. борьба с болью; 4. коррекция дискинезии системы желчевыделения; 5. ликвидация нарушений пищеварения.
Схема лечения. Обязательные мероприятия: режим, диета,
220
антибактериальная терапия (кроме легких обострений). Вспомогательное лечение: желчегонные средства, спазмолитики,
ферменты, физиотерапия, гепатопротекторы, коррекция нарушений пищеварения, иммунокорригирующая терапия, витаминотерапия.
Показания для госпитализации: тяжелое состояние больного, выраженный болевой синдром, сочетанный характер поражения ЖКТ, невозможность проведения обследования и лечения в амбулаторных условиях, отсутствие эффекта от проведенной амбулаторно терапии.
При выраженной лихорадке и интоксикации – постельный режим. Диета № 5 или 5а. При наличии температуры, интоксикации, очагов хронической инфекции показана антибактериальная терапия.
Особенности антибактериальной терапии при ХХ.
Антибактериальная терапия назначается только в период обострения заболевания. Стартовая антибактериальная терапия назначается эмпирически с учетом наиболее вероятных возбудителей заболевания. Используемые препараты должны создавать в желчи лечебную концентрацию. Хорошо поступают в желчь при отсутствии обструкции желчных путей следующие антибиотики: азлоциллин, мезлоциллии, доксициклин (детям старше 7 лет), современные макролиды (например, азитромицин), цефтриаксон. Для лечения ХХ так же можно использовать: ампициллин, цефазолин, линкомицин, меропенем, хлорамфеникол.
При легких обострениях возможно использование бактрима, нитрофурановых препаратов или даже ведение больного без применения антибактериальных средств. Длительность антибактериальной терапии 10-12 дней. После снятия воспалительных изменений в желчном пузыре показано назначение холеспазмолитика Одестона. Ферментные препараты (при наличии клиники дуоденальной гипертензии и нарушений пищеварения) – Креон, мезим-форте, пензистал.
Коррекция болевого синдрома: Дюспаталин, дротаверин, платифиллина гидротартрат, атропина сульфат. При выраженном болевом синдроме показаны анальгетики – анальгин, трамал.
Нарушение оттока желчи ликвидируют применением холеретиков (стимулируют образование и выделение желчи) и холекинетиками (усиливают поступление желчи в 12 п.к.). Желчегонные препараты применяют с учетом нарушений моторики билиарной системы. Холеретики показаны в период стихания воспалительного процесса и в фазе ремиссии (например, хофитол по 1-2-3 капсулы 3 раза в день перед едой).
В случаях выявления осадка или сгущения желчи в желчном
221

пузыре показаны урсофальк, урсосан по 10-15 мг/кг в сутки на 2-3 месяца.
Физиолечение включает: грязевые аппликации на область правого подреберья (10 процедур), электрофорез с магнием.
Осложнения ХХ: желчекаменная болезнь, калькулезный холецистит, перихолецистит, вторичные изменения печени (гепатит), нарушение полостного пищеварения, атрофический дуоденит, дуоденогастральный рефлюкс, рефлюкс-гастрит, хронический панкреатит.
Течение. По течению выделяют острые и хронические варианты холециститов. Острый холецистит – самое частое осложнение желчнокаменной болезни. Хроническое течение холецистита обычно первичное (без предшествующего острого холецистита). Возможно монотонное или рецидивирующее течение ХХ. Очень редко встречается непрерывно-рецидивирующее течение ХХ.
Исходы. В детском возрасте ХХ протекает достаточно благоприятно. По мере увеличения длительности заболевания увеличивается частота сопутствующих заболеваний ЖКТ, возможно развитие желчнокаменной болезни.
Профилактика. Активный образ жизни, санация очагов инфекции, рациональное питание. Важно проводить лечение заболеваний, лежащих в основе дискинезии желчных путей (патология ЖКТ, аллергия, вегетативные нарушения и т.д.), а также организация своевременного лечения дискинезий системы желчевыделения. Медикаментозное растворение камней (при наличии).
Вопросы к экзамену. Холециститы. Этиология. Патогенез. Классификация. Клиническая картина. Диагностика. Дифференциальный диагноз. Течение. Исходы. Лечение. Профилактика.
ЖЕЛЧНОКАМЕННАЯ БОЛЕЗНЬ (ЖКБ) – обменное заболевание системы желчевыделения, характеризующееся образованием камней в желчном пузыре или в желчных протоках.
Эпидемиология. Частота ЖКБ в детском возрасте неизвестна. Чаще болеют девочки. В нашей стране среди взрослых ЖКБ встречается у 10-20% населения.
Факторы, способствующие появлению камней: наследственные факторы (нарушение обмена фосфолипидов, экскреции желчи в канальцы, регуляции липидного состава желчи и крови), аномалии
222
развития системы желчевыделения, особенности питания, неблагоприятное влияние ксенобиотиков, дисбиозы кишечника, гиподинамия, воздействие невротизирующих факторов, токсикомания, алкоголь, курение.
Развитию ЖКБ так же способствуют: синдром короткой кишки; длительное парентеральное питание без энтерального компонента; цирроз печени; гемолитическая анемия; искусственные клапаны сердца; паразитарная инвазия желчных путей; быстрое похудание; сахарный диабет; ожирение.
Классификация. У детей общепринятой классификации нет. Для практических целей может быть использована классификация ЖКБ, принятая съездом Научного общества гастроэнтерологов России в 2002 г.
І стадия – начальная или предкаменная; - густая неоднородная желчь;
-формирование билиарного сладжа с наличием микролитов; с наличием замазкообразной желчи; сочетание замазкообразной желчи с микролитами;
ІІ стадия – формирование желчных камней:
-по локализации: в желчном пузыре; в общем желчном протоке; печеночных протоках;
-по количеству конкрементов: одиночные, множественные;
-по клиническому течению: латентное, с наличием клинических симптомов – болевая форма с типичными желчными коликами;
-диспепсическая форма; под маской других заболеваний;
ІІІ стадия – хронический рецидивирующий калькулезный холецистит;
ІV стадия – осложнения.
Этиология и патогенез. Камнеобразование - стадийный процесс с периодами активного роста и затихания. Факторы, приводящие к образованию желчных камней: а) выработка желчи, перенасыщенной холестерином (литогенная желчь); б) избыточная секреция холестерина в желчь; в) сниженная секреция фосфолипидов и желчных кислот; г) желчный стаз; д) инфекция желчевыводящих путей; е) гемолитическая анемия.
В основе патогенеза ЖКБ лежит повышение литогенности желчи. Основными нарушениями при развитии ЖКБ являются нарушение синтеза и обмена холестерина, изменение соотношения желчных кислот, дискинезии системы желчевыделения. На первом этапе камнеобразования происходит нарушение синтеза печеночных ферментов, следствием чего являются избыточное количество
223

холестерина и недостаточное количество желчных кислот, чему также способствует дисбиоз кишечника.
Вобразовании ядра будущего камня принимают участие: муцин, гликопротеиды, нарушения моторики желчных путей.
Вмеханизме образования пигментных камней принимают участие накопление в желчи меди и железа. Черные пигментные камни образуются при сочетании ЖКБ с циррозами печени, гемолитическими желтухами, ВПС. Коричневые пигментные камни образуются в случае вторичного инфицирования желчных путей.
Аномалии развития |
|
Наследственно |
|
Обмен |
|
||||||||||||
желчных путей |
|
детерминированные |
|
веществ |
|
||||||||||||
|
|
|
|
|
|
|
нарушения |
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
Особенности вегетативной нервной системы |
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
Гиперсимпатико |
|
|
Асимпатикотони |
|
|
|
Ваготония |
|
|
||||||
|
|
|
тония |
|
|
я |
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
ЖКБ, |
|
|
ЖКБ, |
|
|
|
ЖКБ под «маской» |
|
|||||||
|
|
болевая |
|
|
бессимптомное |
|
|
|
сопутствующих |
|
|||||||
|
|
форма |
|
|
|
течение |
|
|
|
заболеваний |
|
||||||
|
|
|
|
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 1.26. Схема патогенеза холелитиаза (по Харитоновой Л.А., 1998)
Состав камней, локализация. Чаще всего камни при ЖКБ у детей билирубиновые. Холестериновые камни рентгеннегативные. Возможны кальциевые, пигментные камни. Наиболее часто у детей камни локализуются в области дна желчного пузыря, а наиболее редко
– в холедохе.
Нарушение обрабования и |
Гиперсекреция мукоидных |
|
танспорта холестерина и |
||
субстанций |
||
желчных кислот |
||
|
Дестабилизация везикул ХС + ЖК на ХС + ФЛ
224
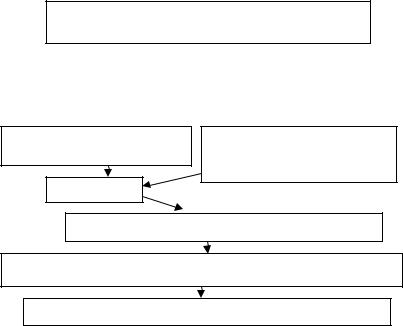
Кристаллизация холестерина с образованием конгломератов желчных камней
Рис. 1.3. Патогенез холестеринового литиаза (Запруднов А.М., 2010).
Примечание: ХС – холестерин; ЖК – желчные кислоты; ФЛ – фосфолипиды.
Аномалии и пороки развития ЖВС
Холестаз
Нарушение синтеза билирубина и энтеропатической циркуляции жечных кислот
Повышение концентрации свободного билирубина
Образование прочных нерастворимых связей с солями Ca, Mg, Fe
Образование агломератов пигментных желчных камней
Рис. 1.3. Патогенез билирубинового литиаза (Запруднов А.М., 2010).
Исследования (см. «Хронический холецистит»). Так же необходимо определение щелочной фосфатазы, лейцинаминопептидазы, γ-ГТ, исследование липидограммы (с определением триглицеридов, фосфолипидов и НЭЖК). КТ не имеет преимуществ перед УЗИ. При подозрении на конкременты в желчных протоках, аномалии развития желчевыводящих путей проводится магнитно-резонансная холангиопанкреатография (МРХПГ). У взрослых «золотым стандартом» диагностики ЖКБ является ЭРХПГ. Ограничение к использованию данного метода у детей – инвазивность, травматичность. По диагностическому значению МРХРГ является аналогом ЭРХПГ. При отключенном желчном пузыре выполняют сцинтиграфию желчных путей.
Анамнез, клиника. При сборе анамнеза необходимо обратить внимание на наличие факторов риска развития ЖКБ; постепенное или острое развитие заболевания. Установить возможность связи ЖКБ с
225
длительным приемом медикаментов, наличие аномалий желчного пузыря, дискинезий, особенности питания (пища с большим содержанием холестерина, сахарозы), наличие нарушений вегетативной нервной системы, стрессы, наследственную предрасположенность (до75%), наличие сопутствующих заболеваний органов пищеварения, в том числе и дисбиоза кишечника.
ЖКБ чаще всего протекает бессимптомно (латентная форма). Латентная форма – это одна из фаз течения ЖКБ, которая может длиться долго. Встречается у 50% детей с ЖКБ.
Диспептическая хроническая форма проявляется чувством тяжести в эпигастрии и области правого подреберья, изжогой, метеоризмом, неустойчивым стулом. Обострение ЖКБ связано в погрешностями в диете (жирная, жаренная пища, острые блюда и т. д.).
Болевая хроническая форма - боли носят ноющий характер, локализуются в области правого подреберья и иррадиируют в правую лопатку. Положительные пузырные симптомы (Егорова, Ортнера, френикус-симптом). Характер болей зависит от размера камней. Детей, у которых имеются неподвижные камни, беспокоят тупые, ноющие боли в правом подреберье. Имеется связь болевого синдрома с состоянием вегетативной нервной системы. Так, у ваготоников боли чаще носят приступообразный характер.
Желчная колика (5-7% детей) - внезапно возникающие высокоинтенсивные боли в правом подреберье. Приступ болей провоцируется погрешностью в диете, стрессом, физической нагрузкой. Характерны тошнота, рвота, положительные пузырные симптомы.
Диагноз. При наличии клиники печеночной колики диагноз ЖКБ не представляет трудностей. В остальных случаях камни являются случайной находкой при УЗИ.
Лабораторные исследования Общий анализ крови. При развитии холецистита или холангита
появляется лейкоцитоз, нейтрофильный сдвиг формулы крови, увеличение СОЭ.
Дуоденальное зондирование (микроскопия, биохимическое исследование желчи). При дуоденальном зондировании в порции В обнаруживают мелкие камни, песок, кристаллы. Индекс литогенности (ИЛ) - частное от деления количества холестерина в желчи на количество холестерина, которое может быть растворено при данном соотношении желчных кислот, лецитина и холестерина. ИЛ = 1 - желчь ненасыщенная (нелитогенная).
226
При биохимическом исследовании: повышение уровня в крови билирубина, холестерина, ЛАП, желчных кислот.
Показатели липидного обмена - основное исследование при ЖКБ: уровень общих липидов снижается; триглицеридов, неэстерифицированных жирных кислот, фосфолипидов – повышается.
УЗИ. При УЗИ в просвете желчного пузыря выявляется округлое, подвижное плотное образование, за которым имеется «акустическая» тень.
Камни в желчных путях и желчном пузыре можно также выявить при помощи холецистографии, холецистохолангиографии.
Обзорная рентгенография области желчного пузыря выявляет конкременты с частотой менее 20%.
МРХПГ (магнито-резонансная холангиопанкреатография) –
выявляет конкременты в желчных протоках, в том числе и в печеночных, аномалии развития желчных путей.
Сцинтиграфия желчных протоков – используется для диагностики «отключенного» желчного пузыря.
Дифференциальный диагноз ЖКБ проводится с язвенной болезнью 12 п.к., хроническим гастродуоденитом, хроническим панкреатитом, хроническим холециститом.
Следует иметь в виду, что похожую на конкременты ультразвуковую картину могут давать дефекты заполнения желчного пузыря, особенности складчатости желчного пузыря, наличие сладжа, артефакты, связанные с дыхательными движениями. В сомнительных случаях следует повторить исследование.
При выявлении камней в желчном пузыре необходимо проведение дополнительных исследований для исключения: гемолитических анемий, мальабсорбции, гепатитов; исключить длительное применение фуросемида. Необходимо выполнить обследование на гельминты.
Лечение. Задачи лечения: создание условий для уменьшения воспалительного процесса, улучшения оттока желчи, уменьшения склонности к дальнейшему камнеобразованию.
Схема лечения. Обязательные мероприятия: режим, диета, препараты желчных кислот, улучшение оттока желчи, хирургическое лечение (при наличии показаний).
Вспомогательное лечение: использование гепатопротекторов, хирургическое лечение, литотрипсия.
Диета - стол № 5. Показано употребление большого количества растительной клетчатки, витамина С, уменьшение количества белка и жиров. Пищу рекомендуют принимать небольшими порциями 5-6 раз в день.
227
Показания для госпитализации – обострение ЖКБ.
Режим: (см. «Хронический холецистит»).
Лечение зависит от формы заболевания и степени операционного риска. Лечению подлежат больные с выраженной клинической симптоматикой. При бессимптомном течении ЖКБ показано только диспансерное наблюдение. У большей части больных при наличии хронической рецидивирующей формы ЖКБ приступ удается купировать консервативными методами лечения.
Для улучшения оттока желчи используют: парафиновые и озокеритовые аппликации, индуктотермию на область печени, электрофорез магния и спазмолитиков.
При длительном использовании медикаментов показаны гепатопротекторы: гепабене, хофитол, эссенциале.
Пероральное растворение камней применяется только тогда, когда соблюдаются нижеперечисленные правила:
1) ранняя стадия заболевания, 2) размеры конкрементов не более 10 мм, 3) сохранение сократительной способности желчного пузыря, 4) неосложненное течение ЖКБ.
Противопоказаниями для применения консервативной терапии являются: 1) наличие острого и хронического холецистита, 2) желчная колика, 3) отключенный желчный пузырь, 4) ожирение ІІІ степени, 5) хронический гепатит и цирроз печени, 6) хроническая диарея, 7) холедохолитиаз.
При тяжелом течении ЖКБ литолитическая терапия проводится в тех случаях, когда неблагоприятный риск оперативного вмешательства выше риска летального исхода ЖКБ.
Медикаментозное растворение камней эффективно только при наличии ренгенонегативных (холестериновых) камней. С этой целью применяют урсодил (урзофалк) длительно (на протяжении до 2-х лет). Хенофалк принимают на протяжении 1 года и более. Этот метод эффективен только у 25% больных. При наличии билиарного сладжа эффективность лечения до 70%. Существует несколько схем приема препаратов.
Успешный литолиз не гарантирует от рецидивов камнеобразования.
Эффективность лечения оценивается в первые 3 месяца каждые 4 недели по данным УЗИ и биохимического исследования, а затем 1 раз в 6 месяцев.
Лечение печеночной колики: тепловые процедуры (грелки на поясничную область или живот, горячие ванны).
228
С целью купирования болей назначают спазмолитики: мебеверин, но-шпа, пинаверия бромид на протяжении 2-4 недель.
Противопоказания к назначению консервативного лечения:
осложненное течение ЖКБ, отключенный желчный пузырь, ожирение
IIIстепени, хронические гепатиты и циррозы, хроническая диарея. Хирургическое лечение ЖКБ проводится с учетом возраста
ребенка, величины и места расположения камней, длительности заболевания, особенностей клиники.
Плановое оперативное вмешательство показано в возрасте от 3 до 12 лет при наличии диспептической формы ЖКБ и желчной колики. В возрасте 12-15 лет хирургическое вмешательство проводят только по экстренным показаниям. В настоящее время получили широкое распространение эндоскопические операции. Продолжают выполняться и открытые операции - холецистомия, холецистэктомия, холедохолитотомия.
В последние годы предложены альтернативные методы лечения ЖКБ: 1) прямое контактное растворение камней метил-(тред)- бутиловым эфиром. Широкому распространению метода препятствует большое число осложнений, частые рецидивы, необходимость наличия опыта у врача. Продолжает накапливаться материал по возможности применения при ЖКБ экстракорпоральной литотрипсии (дробление камней ударной волной).
Осложнения ЖКБ: деструктивный холецистит, холангит, механическая желтуха, вторичный билиарный цирроз печени, острый панкреатит, стриктура большого дуоденального сосочка, билиарная непроходимость кишечника, абсцесс печени, отключенный желчный пузырь и т. д.
Течение и прогноз. Радикальная операция при ЖКБ обеспечивает полное или почти полное выздоровление. При проведении органосберегающих операций процент рецидивов ЖКБ достаточно высок. Если оперативное вмешательство проведено в период ремиссии, то риск летального исхода составляет около 2%. При ранней диагностике ЖКБ и проведении адекватного лечения прогноз благоприятный.
Профилактика. Литогенность желчи значительно повышается при погрешностях в диете; дефиците в рационе витамина С; уменьшению экскреции холестерина в желчь способствует дозированная ходьба. Малоподвижный образ жизни способствует камнеобразованию.
Наиболее эффективны для профилактики рецидива ЖКБ урсофальк, хенофалк. Лучшая профилактика осложнения ЖКБ - своевременное оперативное лечение.
229

Для профилактики рецидивов камнеобразования используют: прием достаточного количества жидкости, дробное (не менее 4 раз) питание, снижение массы тела, профилактический прием урсодеоксихолевой кислоты, коррекцию дискинезий желчной системы.
Вопросы к экзамену. Желчнокаменная болезнь. Патогенез. Факторы, способствующие появлению камней. Клиническая картина. Диагностика. Значение рентгенологического и ультразвукового исследования в диагностике холелитиаза. Дифференциальный диагноз. Течение. Лечение. Неотложная терапия при желчнокаменной колике. Показания к хирургическому лечению.
Исходы. Профилактика.
ХРОНИЧЕСКИЙ ГАСТРОДУОДЕНИТ (ХГД) –
хроническое воспалительное заболевание преимущественно антрального отдела желудка и 12 п.к., сопровождающееся нарушением регенерации слизистой оболочки желудка, расстройствами пищеварения и моторики.
Хронический гастрит – хроническое рецидивирующее очаговое или диффузное воспаление слизистой (подслизистой) оболочки желудка с нарушением процессов регенерации, склонностью к прогрессированию, развитию атрофии и секреторной недостаточности, сопровождающееся нарушениями пищеварения и обмена веществ.
Эпидемиология. ХГД самая частая патология органов пищеварения и составляет 80% от всех заболеваний желудочнокишечного тракта. Частота ХГД (гастрита) у школьников составляет 4- 20%. Хронический гастрит, как и дуоденит в изолированном виде встречается редко – у 10-15% детей.
Факторы риска ХГД: раннее искусственное вскармливание, неполноценное по составу и нерегулярное питание, злоупотребление острой или горячей пищей, плохое пережевывание пищи, наследственная предрасположенность.
Этиология. Причины вызывающие ХГД: инфекции (хеликобактерии), нарушения питания, заболевания других органов системы пищеварения, эндокринная патология.
Выделяют экзогенные и эндогенные этиологические факторы ХГД. К экзогенным факторам относят: нарушение питания, длительный прием медикаментов, инфекции (хеликобактерии). Хеликобактерная инфекция (НР) принимает участие в развитии ХГД в более чем в 70% случаев. НР при поверхностных поражениях слизистой оболочки
230
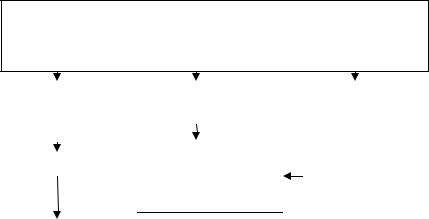
желудка и 12 п.к. выявляется у 30-80% детей, а при эрозивно-язвенных процессах - у 90-100%.
К эндогенным факторам причисляют: заболевания других органов системы пищеварения, эндокринную патологию, нарушения ЦНС, заболевания обмена веществ. На долю аутоиммунного гастрита приходится 40% всех случаев заболеваний у детей.
Патогенез ХГД предусматривает воздействие алиментарного, кислотно-пептического, аллергического, аутоиммунного и наследственных факторов. Перечисленные факторы, оказывая повреждающее воздействие на слизистую оболочку желудка, подготавливают условия для присоединения НР – основного этиологического момента в развитии ХГД.
НР обладает уникальной способностью проникать через защитные барьеры слизистой оболочки путем продуцирования уреазы. Вокруг бактерий создается защитная щелочная оболочка, в результате чего НР проникают в крипты и железы слизистой оболочки желудка. Считают, что НР не только вызывает классический антральный гастрит, но и запускает аутоиммунные механизмы патогенеза гастрита.
НР вызывает следующую цепочку патологических изменений в слизистой оболочке: воспаление → атрофия → дисплазия → MALTлимфома (мальтома) или рак.
Помимо аутоиммунных механизмов в развитии ХГД принимают участие и другие компоненты иммунной системы. Происходит увеличение синтеза некоторых антител, активация Т-лимфоцитов, продукция γ- интерферона, цитокинов, белков теплового шока и др.
Результатом развившегося воспалительного процесса является нарушение секрето- и кислотообразования, выработки слизи, повреждение эпителия, микроциркуляторные расстройства.
Предрасполагающие и этиологические экзо- и эндогенные факторы: наследственная отягощенность, нарушения питания, влияние медикаментов, инфекции, интоксикации, местные сосудистые и гипоксические состояния
|
Нарушение |
|
|
Повреждение |
|
|
Аутоиммунные |
|
|
трофики слизистой |
|
|
эпителия |
|
|
нарушения |
|
|
оболочки |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
Расстройства |
|
|
|
|
|
Присоединение НР |
|
|
регенерации |
|
|
Дуоденогастральн |
|
|
НрНННр |
|
|
эпителия, |
|
|
ый рефлюкс |
|
|
|
|
|
дистрофические |
|
|
|
|
|
|
|
|
изменения СОЖ |
|
|
|
|
|
|
|
|
|
|
|
|
|
Нарушение секрето- и кислотообразования, выработки слизи, повреждение эпителия, микроциркуляторные расстройства
Хронический гастрит
Рис. 1.27. Схема патогенеза ХГД
Классификация хронического гастрита, дуоденита, гастродуоденита у детей (2001г)
1.По происхождению: А) первичный (экзогенный):
2.Этиологические факторы: 1) инфекционный (H. Pylori (НР), другие бактерии, вирусы, грибы); 2) токсический (реактивный): этиологические факторы – химический, радиационный, лекарственный, алкогольный, никотиновый, стрессовые состояния.
3.Топография: гастрит (антральный, фундальный, пангастрит); дуоденит (бульбит, постбульбарный пандуоденит);
гастродуоденит.
4.Формы поражения желудка и 12-перстной кишки.
По характеру эндоскопической картины: а) эритематозный/ экссудативный, б) нодулярный, в) с эрозиями (с плоскими или приподнятыми эрозиями), г) геморрагический, д) с атрофией, е) смешанный.
5.По характеру морфологических изменений в слизистой оболочке желудка: а) поверхностный, б) диффузный. По характеру поражения: 1) с оценкой степени: воспаления, активности, атрофии, кишечной метаплазии, H. pylori. Без оценки степени: субатрофия, специфические, неспецифические.
6.Характер кислотной продукции желудка*: а) неизмененная, б)
пониженная, в) повышенная.
7.По периодам заболевания: 1) обострение, 2) период неполной ремиссии, 3) полная клиническая ремиссия, 4) клинико - эндоскопическая ремиссия, 5) клинико-эндоскопически- морфологическая ремиссия.
8.В) вторичный (эндогенный):
9.Этиологические факторы: аллергия, болезнь Крона, гранулематоз, целиакия, при системных заболеваниях, саркоидоз.
10.Формы поражения желудка и 12-перстной кишки.
232
Морфологически:
Степени тяжести: норма (0), слабая (1+), средняя (2+), сильная (3+).
* Исследование кислотообразующей функции желудка потеряло былое диагностическое значение.
Классификация хронического гастрита (Сидней, 1990)
. Морфологический.
1. Эндоскопическая характеристика:
а) эритематозный (поверхностный), эрозивный, геморрагический; б) атрофический (умеренный, выраженный);
2.Гистологическая характеристика:
а) воспаление с эрозиями, кровоизлияниями; б) атрофический (умеренный, выраженный);
в) нарушение клеточного образования – метаплазия эпителия.. Этиологический: 1. Связанный с желудочным хеликобактером (тип В); 2. Аутоиммунный (тип А); 3. Реактивный (тип С) *.
. Топографический: антральный; фундальный; пангастрит.V. Активность: отсутствует; умеренная; выраженная.
*Под гастритом С понимают рефлюкс дуоденального
содержимого. Иногда выделяют смешанный тип гастрита - присоединение аутоиммунных поражений к бактериальному гастриту.
Исследования: общий анализ крови и мочи, протеинограмма, билирубин крови, амилаза мочи, ФГДС, УЗИ органов брюшной полости.
По показаниям: анализ кала на скрытую кровь, исследования на хеликобактер, анализ желудочного сока, ЭКГ, рентгенография желудка, гистология и цитология биоптата.
Исследования амбулаторно, приказ МЗ РФ № 248: измерение АД, ФГДС, общий анализ крови, исследование на НР. По показаниям:
биопсия слизистой желудка и 12 перстной кишки, кал на скрытую кровь, рентгеноскопия желудка и 12 перстной кишки, рН-метрия, УЗИ желчного пузыря и поджелудочной железы.
Анамнез, клиника. При сборе анамнеза необходимо обратить внимание на: характер болей, их локализацию, связь с приемом пищи, временем суток; наличие и характер диспептических проявлений.
Проявления ХГД состоят из болевого, диспептического, астеновегетативного синдромов. Боли при ХГД могут быть постоянными или периодическими. Боли локализуются в
233
эпигастральной или пилородуоденальной области. В некоторых случаях боли возникают ночью или натощак, уменьшаются после приема пищи или антисекреторных препаратов. Боли в животе или слабые или средней интенсивности, чаще связаны с приемом пищи.
Диспептические проявления при ХГД представлены: тошнотой, изжогой, тяжестью в эпигастрии, отрыжкой, изжогой, неприятным вкусом во рту, урчанием, переливанием жидкости в животе, метеоризмом, запорами или неустойчивым стулом.
Многие дети с ХГД предъявляют жалобы вегетативного характера: головные боли, повышенную потливость, тахикардию, одышку, нарушение аппетита, и др. Характер вегетативных проявлений зависит от типа вегетативных нарушений.
При объективном обследовании выявляют: боли в эпигастральной области, положительный симптом Менделя, наличие сопутствующих проявлений патологии желудочно-кишечного тракта и вегетативной нервной системы. У детей с ХГД имеет место бледность кожных покровов, повышенная потливость, сухость и обложенность языка белым налетом.
Диагноз ХГД клинико-инструментальный. Клинические проявления ХГД при постановке диагноза имеют ориентировочное значение.
Лабораторные исследования
Изменения банальных лабораторных показателей не характерны при ХГД.
ФГДС позволяет определить степень гиперплазии или атрофии слизистой оболочки, обнаружить воспалительные изменения (отек, гиперемия, повышение продукции слизи и жидкости, различные варианты рефлюксов), уточнить фазу заболевания, эффективность лечения. Основной метод диагностики ХГД - прижизненная гастробиопсия, которая помогает установить форму заболевания (поверхностный ГД, с поражением желез без атрофии или с атрофией, степень и тяжесть процесса, его динамику, выявить этиологию заболевания).
Исследование функционального состояния желудка с помощью фракционного исследования желудочного содержимого, внутрижелудочной рН-метрии позволяет судить о кислотообразующей и кислотонейтрализующей функциях желудка.
Диагностическая ценность методов исследования НР. Выделение культуры НР – чувствительность метода 33-97%, специфичность – 100%. Гистологический метод – чувствительность – 86-99%, специфичность – 86-100%. Обнаружение НР в слюне (метод ИФА) -
234
чувствительность – 66%, специфичность – 98%. Уреазный тест - чувствительность – 65%, специфичность – 75-100%.
Подходы к определению степени тяжести ХГД. Для этой цели используют только морфологические критерии. 1. Воспаление - количество воспалительных клеток в слизистой оболочке желудка. 2. Атрофия – утрата клеточных желез (вне зависимости от выраженности воспаление). 3. Кишечная метаплазия – не всегда признак предракового состояния. 4. Активность воспаления – степень нейтрофильной инфильтрации собственной пластинки и межэпителиальных пространств слизистой оболочки желудка. 5. Степень обсемененности НР в гистопрепарате при его окраске по Граму или Гимзе.
Дифференциальный диагноз ХГД проводят с: функциональной диспепсией, эзофагитами, язвенной болезнью, холепатиями, панкреатитами. Основой дифференциальной диагностики являются дополнительные исследования. При наличии клинических проявлений, указывающих на заболевание желудка (боли, чувство переполнения в подложечной области, тошноту, и т.д.) и при отсутствии признаков органических заболеваний (по данным ФГДС, биопсии) устанавливается диагноз функциональной диспепсии. См. также табл. 1.45.
Лечение. Задачи лечения: эрадикация инфекции, восстановление слизистой оболочки желудка, нормализация функционального состояния клеток слизистой оболочки, ликвидация нарушений пищеварения и моторики, предупреждение прогрессирования заболевания, лечение сопутствующих поражений ЖКТ.
Схема лечения. Обязательные мероприятия: эрадикация хеликобактера (при его наличии), подавление повышенной кислотности желудочного содержимого, коррекция болевого синдрома (при наличии).
Вспомогательное лечение: диета, восстановление слизистой оболочки желудки и двенадцатиперстной кишки, прокинетики, ферменты, миоспазмолитики, коррекция вегетативных нарушений, прием минеральных вод, физиотерапия.
Показания к госпитализации: впервые выявленная патология ЖКТ, сочетанный характер заболевания, выраженность болевого и диспептического синдромов, отсутствие эффекта от амбулаторного лечения, невозможность проведения обследования и лечения в амбулаторных условиях.
Лечение ХГД с секреторной недостаточностью включает применение диеты в стадии обострения. Стол №1 назначается на 1-2
235
недели. Затем постепенно переходят к столу № 2 (сокогонный стол, который назначают на 2 месяца). Важно соблюдать регулярность питания, тщательность прожевывания пищи. Строгое соблюдение диеты не обязательно.
Заместительная терапия включает натуральный желудочный сок, плантаглюцид в течение 3-4 недель, абомин в течение 3-4 недель, 1% раствор соляной кислоты с пепсином на протяжении 1 месяца, ферменты (прил. 1) в течение 3-4 недель.
Для улучшения трофических и регенераторных процессов рекомендуют назначать: липоевую кислоту 0,5% раствор по 1-2 мл, пантотенат кальция по 2 мл 10-20% раствора, ККБ по 50 мг, рибофлавина мононуклеотида по 1мл 1% раствора курсами по 7 дней, витамин U 0,05г 2 раза в день на протяжении 7 дней. Фитотерапия включает сок подорожника, облепиховое масло, настои трав трилистника, тысячелистника, мяты, ромашки, курсами по 30-60 дней.
В качестве средств симптоматической терапии при гастрите с
повышенной кислотообразующей функцией показаны: антациды и адсорбенты (викалин, викаир, ротер, альмагель, фосфалюгель, маалокс, сукральфат). Курсы лечения этими препаратами от 2 до 6 недель. Антациды не рекомендуют применять совместно с другими препаратами (возможно нарушение их абсорбции и повреждение защитной оболочки).
Антисекреторные средства: атропин (7-10 дней), платифиллин (2 недели), метацин (2 недели); блокаторы Н2-гистаминовых рецепторов (ранитидин, фамотидин, зантак, ранисан). Курс лечения этими препаратами составляет 4-6 недель. Во избежание синдрома отмены эти препараты необходимо отменять постепенно.
Ингибиторы протонной помпы (омепразол, лансопразол, рабепразол и др.) при лечении ХГД назначают по 1 мг/кг. Основное показание для применения блокаторов Н2-гистаминовых рецепторов и ингибиторов протонной помпы – высокая кислотообразующая функция желудка. Омепразол не применяют вместе с другими антисекреторными препаратами из-за повышения риска возникновения инфекций пищеварительного тракта.
При наличии симптомов, связанных с нарушением моторики желудка и/или повышенной чувствительности желудка к растяжению, чувстве быстрого насыщения, переполнения, вздутия и тяжести в эпигастральной области показаны прокинетики (метоклопрамид по 10 мг 3 раза в день за 20 минут до еды).
Показаниями для применения прокинетиков (метоклопрамид, мотилиум) также являются: дуоденостаз, дуоденогастральный
236
рефлюкс, гастростаз.
В качестве цитопротекторов назначают: биогастрон, ликвиритон (3- 4 недели), оксиферрискарбон (20-30 дней), сукральфат, облепиховое масло (30-40 дней), солкосерил.
При болях показаны спазмолитики – Дюспаталин, папаверин, дротаверин, платифиллин, атропин, метацин. При выявлении изменений вегетативного статуса по ваготоническому типу применяют: беллатаминал, белласпон, в сочетании со стимуляторами ЦНС растительного происхождения (элеутерококк, женьшень, плоды лимонника). При выявлении симпатотонии назначают: валериану, триоксазин, феназепам, нозепам, диазепам.
Минеральные воды (Ессентуки №4 и № 17, Арзни, Боржоми, Славяновская и др.) по 100-150 мл курсами по 30-40 дней, 2-3 курса в течение года.
Физиолечение: при упорном болевом синдроме рекомендуют ультразвук (8-10 процедур) и гелий-неоновый лазер на эпигастрий (4-5 сеансов), КВЧ. В фазу стихания процесса используют: электросон (1215 процедур), эндоназальный электрофорез с тиамином, электрофорез с новокаином, платифиллином, кальцием, цинком на область эпигастрия (курс 10-12 процедур). Начиная со 2-й недели обострения показаны: синусоидальные модулированные токи, ДМВ-терапия. В стадию стихания обострения назначают: аппликации озокерита, торфа, гальваногрязевые процедуры.
Антихеликобактерная терапия. Показаниями к назначению антихеликобактерной терапии являются: язвенная болезнь желудка и язвенная болезнь двенадцатиперстной кишки независимо от фазы заболевания, НР-ассоциированный гастрит, атрофический гастрит, наличие инфицированных H. Pylori прямых родственников, а так же в некоторых случаях при наличии функциональной диспепсии (эффективность такого лечения пока не доказана). Схемы лечения НР при ХГД представлены в табл. 1.57. После эрадикационного лечения воспалительные изменения в слизистой оболочке исчезают в течение 2-6 месяцев.
Эффективность эрадикационной терапии можно повысить добавлением в лечение энтеросорбентов (СУМС, альгисорб и др.), иммуномодуляторов (деринат, виферон и др.). В период проведения эрадикационной терапии на срок не менее 4 недель возможно назначить пробиотики (бифидумбактерин форте, линекс, хилак форте и др.).
237
Табл. 1.59. Схемы лечения хеликобактерной инфекции
(Формулярная система, выпуск IX, 2008)
Терапия первой линии |
|
1. Омепразол, лансопразол, |
2. Омепразол, лансопразол, |
рабепразол, эзомепразол + |
рабепразол, эзомепразол (все 2 |
Кларитромицин |
раза в сутки)+ |
Метронидазол |
Амоксициллин 2 раза в сутки) |
|
Кларитромицин (2 раза в сутки) |
Квадротерапия (терапия второй линии)
1.Омепразол, лансопразол, рабепразол, эзомепразол (все препараты 2 раза в сутки) + субцитрат/субсалицилат висмута (4 раза в сутки) + метронидазол (3 раза в сутки) + тетрациклин (4 раза в сутки)
* терапию первой линии проводят сразу после установления диагноза ЯБ независимо от периода болезни (обострение, ремиссия) и осложнений. Продолжительность курса лечения 7-14 дней (14-ти дневный курс более предпочтительнее).
Профилактика. Рациональное питание, соблюдение требований гигиены, нормализация режима труда и отдыха, предупреждение обострений заболевания, своевременное лечение заболеваний желудочно-кишечного тракта.
Вопросы к экзамену. Гастриты. Гастродуодениты. Хронический гастрит. Хронический гастродуоденит. Роль пилорического хеликобактера. Патогенез. Классификация. Клинические проявления. Диагностика. Функциональные методы исследования желудочной секреции (зондовые, беззондовые методы). Внутрижелудочная рН-метрия. Показания к рентгенологическому исследованию.
Эзофагогастродуоденоскопия. Дифференциальная диагностика. Лечение. Особенности лечения гастрита хеликобактерной этиологии.
Профилактика.
ЯЗВЕННАЯ БОЛЕЗНЬ (ЯБ) - хроническое рецидивирующее заболевание, склонное к прогрессированию и вовлечению в процесс других органов пищеварения. ЯБ является полиэтиологическим заболеванием, в возникновении которого играют роль: Helicobacter pilori (НР), нарушение взаимоотношений между факторами агрессии и факторами защиты в желудке, наследственная предрасположенность. Установлена взаимосвязь между ЯБ и ХГД.
Эпидемиология. Частота ЯБ составляет 1 случай на 600 детей. В
238
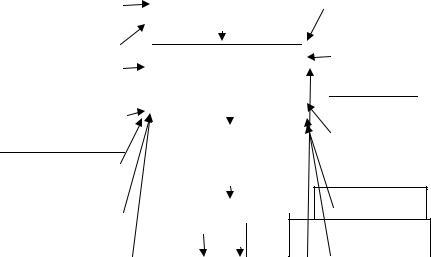
последние годы отмечается как увеличение количества детей с ЯБ, так и «омоложение» заболевания. Инфицированность НР у детей 5-7 лет составляет 40-50%.
Этиология. Нарушение нейрогуморальной функции желудка, дефекты питания, стрессы, отрицательные эмоции, наследственная предрасположенность, хеликобактерная инфекция.
Патогенез. В основе патогенеза ЯБ лежит нарушение взаимоотношений между факторами агрессии и факторами защиты. Факторы агрессии: соляная кислота, пепсины, гистамин, желчные кислоты, дуоденогастральный рефлюкс. Факторы защиты: слизь, щелочи, регенераторная способность слизистой оболочки желудка, простагландины. Под влиянием нервно-психических нарушений, заболеваний системы пищеварения, эндокринных заболеваний, алиментарных факторов происходит сдвиг в сторону факторов агрессии, что приводит к повреждению слизистой оболочки.
Важным моментом в патогенезе ЯБ является колонизация слизистой оболочки желудка Helicobacter pylori. Под влиянием Helicobacter pylori происходит запуск каскадных реакций цитокинового ряда IL-8 с модулированием хемотаксиса, хемокинеза, агрегацией и высвобождением ферментов из нейтрофилов, что усугубляет повреждение эпителия слизистой оболочки желудка. Влияние Helicobacter pylori приводит к замедлению миграции эпителия в случае образования дефекта, с последующей стимуляцией апоптоза. Это усиливает гибель клеток в краях язв и затрудняет их заживление. Снижение уровня эпидермального фактора роста при персистенции Helicobacter pylori вызывает задержку репарации, уменьшение синтеза простагландинов (PGE2), что приводит к нарушению микроциркуляции и трофики тканей.
|
|
|
|
|
|
Расстройство |
|
|
|
|
Гипоксия |
|
|
|
|||
|
Психосоматич |
|
|
|
|
|
|
|
|
|
|||||||
|
еские факторы |
|
|
регуляции |
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
|
|
|
желудка и 12 п к. |
|
|
|
|
|
|
Дуоденог |
|
|
|
|
|
Эндокринные |
|
|
|
Нарушение |
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
астральн |
|
|
|
||||
|
факторы |
|
|
|
естественной |
|
|
|
|
|
|
ый |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
резистентности |
|
|
|
|
|
|
рефлюкс |
|
|
|
|
|
Деятельность |
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
слизистой |
|
|
|
|
|
|
|
|
|
|
||||
|
желудочно- |
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
Нарушен |
|
|
|
|||
|
кишечных |
|
|
Повышение |
|
|
|
|
|
|
|
|
|
||||
|
гормонов |
|
|
|
|
|
|
|
|
ие |
|
|
|
||||
|
|
|
активности |
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
муцинооб |
|
|
|
||
|
Биогенные |
|
|
|
|
|
|
|
|
|
|
||||||
|
|
|
кислотно- |
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
разования |
|
|
|
|||||
|
амины |
|
|
пептического |
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
Наследствен |
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
ность и |
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
Морфологическ |
|
Нарушение |
|
|
|
||||||
|
|
Язвенная |
болезнь |
|
|
|
|
||||||||||
|
|
|
|
|
|
|
|
|
регенерации |
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
||||||

Пищевая
аллергия
Иммунологическ ие нарушения
Рис. 1.28. Схема патогенез ЯБ
Классификация язвенной болезни (Мазурин А.В., 1984)*
1.Клинико-эндоскопическая стадия: а) свежая язва, б) начало эпителизации язвенного дефекта, в) заживление язвенного дефекта слизистой оболочки при сохранившемся дуодените, г) клинико-эндо- скопическая ремиссия.
2.Фаза течения: а) обострение, б) неполная клиническая ремиссия, в) клиническая ремиссия.
3.По локализации: а) желудок, б) двенадцатиперстная кишка (луковица и постбульбарный отдел), в) двойная локализация.
4.Форма: Неосложненная. Осложненная: а) кровотечение, б) пенетрация, в) перфорация, г) стеноз привратника, д) перивисцерит.
5.Функциональная характеристика: Кислотность желудочного содержимого и моторика: а) повышены, б) понижены, в) нормальные.
6.Сопутствующие заболевания: а) панкреатит, б) гепатит, в) энтероколит (колит), г) эзофагит, д) холецистохолангит.
* В диагнозе следует указывать результаты исследования на хеликобактер.
Исследования: общий анализ крови и мочи, копрограмма, ФГДС, ЭКГ. По показаниям: протеинограмма, трансаминазы, щелочная фосфатаза, сывороточное железо, анализ кала на скрытую кровь, исследование на хеликобактер, анализ желудочного сока, рентгенография желудка, УЗИ органов брюшной полости, цитологическое исследование биоптата.
Исследования амбулаторно, приказ МЗ РФ №241: ФГДС, общий анализ крови, измерение АД. По показаниям: УЗИ желчного пузыря и поджелудочной железы, контрастная рентгенография желудка и 12
240
перстной кишки, исследование кислотообразующей функции желудка, рН-метрия, кал на скрытую кровь, биопсия слизистой желудки и 12 перстной кишки, тромбоциты крови, исследования на НР.
Анамнез, клиника. При сборе анамнеза необходимо обратить внимание на: рвоту (особенно «кофейной гущей»), вздутие живота, дегтеобразный стул, связь боли с приемом пищи, наличие ритмичности болей, голодные (ночные) боли, интенсивность болей, склонность к запорам.
В анамнезе выявляют нарушение режима, питания, стрессы, заболевания желудка у близких родственников.
Основным проявлениям ЯБ является болевой синдром, для которого характерны: выраженность болей, «язвенноподобный» ритм болей (голод – боль – прием пищи – облегчение болей), наличие ночных и голодных болей (для ЯБДПК).
Выделяют ранние боли (появляются через 0,5-1 ч после еды и сохраняются в течение 1-2 часов). Характерны для язв тела желудка.
Поздние боли возникают через 1,5-2 часа после еды. Эти боли постепенно усиливаются по мере продвижения желудочного содержимого в 12 п.к. (характерны для язв тела желудка).
Голодные (ночные боли) возникают через 1,5-2 часа после еды, постепенно усиливаются по мере продвижения желудочного содержимого в 12 п.к., исчезают после очередного приема пищи. Характерны для язв 12 п.к. У детей боли не во всех случаях имеют описанные признаки.
Для ЯБ характерны диспептические проявления: изжога (частый и ранний признак), отрыжка, тошнота, запоры.
У многих детей с ЯБ выявляются симптомы вегетативной дисфункции: непереносимость закрытых помещений, чувство нехватки воздуха, нарушения сна, повышенная потливость и др.
При объективном исследовании выявляется болезненность или в области эпигастрия, или в области проекции луковицы 12 п.к. (в зависимости от локализации язв).
Для язвенной болезни характерно цикличное течение заболевания, сезонность обострений (весна и осень) Обострения чаще появляются после стрессов, нарушения питания, изменений погоды.
Диагноз ЯЗ устанавливается на основании учета данных анамнеза, клинических проявлений и результатов инструментальных исследований. У детей самая частая локализация ЯБ у детей - луковица двенадцатиперстной кишки.
Лабораторные исследования Общий анализ крови выявляет в некоторых случаях признаки
241
постгеморрагической анемии.
Анализ кала на скрытую кровь – положительная реакция при язвенном кровотечении.
ФГДС. Диагноз ЯБ подтверждается выявлением при ФГДС язвенного дефекта.
УЗИ – позволяет уточнить структурные изменения стенки желудка и прилегающих тканей.
Рентгенологическое исследование имеет вспомогательное значение (уступает по чувствительности данным ФГДС).
Внутрижелудочная рН-метрия часто выявляет повышенную или сохраненную кислотообразующую функцию желудка.
Тесты для выявления НР (см. «хронический гастродуоденит»).
Дифференциальный диагноз ЯБ необходимо проводить со
стрессовыми язвами (психоэмоциональные и физические травмы, оперативные вмешательства, шок, обморожение, тяжелое течение инфекционных заболеваний и т.д.). Лекарственные язвы развиваются при применении кортикостероидов, НПВС, резерпина, кофеина, цитостатиков и др. Вторичные симптоматические язвы возможны при: циррозе печени, хроническом гепатите, хроническом панкреатите, гиперпаратиреозе.
Дифференциальный диагноз также необходимо проводить с ХГД, функциональной диспепсией.
Табл. 1.60. Дифференциальный диагноз язвенной болезни и ХГД
Признак |
Язвенная болезнь 12 |
ХГД |
|
п.к. |
|
Боль |
Ночная, голодная |
Часто связанная с |
|
|
приемом пищи |
Ритмичность болей |
Мойнигановский |
Не характерно |
|
ритм болей |
|
Интенсивность болей |
Высокоинтенсивные |
Слабые, умеренные |
Диспептические |
Характерны |
Характерны |
проявления |
|
|
Вегетативные |
Характерны |
Характерны |
нарушения |
|
|
Общий анализ крови |
Иногда |
Часто без изменений |
|
постгеморрагическая |
|
|
анемия |
|
ФГДС |
Выявление язвенного |
Воспалительные |
242
|
дефекта |
изменений разной |
|
|
локализации |
Лечение. Задачи лечения: ликвидация язвенного дефекта, восстановление нарушенного пищеварения и моторики, предупреждение развития осложнений, лечение сопутствующих заболеваний органов пищеварения.
Схема лечения. Обязательные мероприятия: антихеликобактерная терапия, антациды, купирование болей, режим.
Вспомогательное лечение: диета, хирургическое лечение, лечение осложнений, прокинетики, фитотерапия, физиолечение, иглорефлексотерапия, прием минеральных вод, витаминотерапия, ЛФК.
Показания для госпитализации: впервые выявленная ЯБ (или подозрение на ЯБ), осложненное течение ЯБ, сочетанное течение ЯБ, отсутствие эффекта от амбулаторного лечения, частые рецидивы заболевания.
При обострении заболевания показан постельный режим. Диетические питание при ЯБ включает последовательное
использование вариантов диеты № 1, а затем диеты № 5. Не доказано, что строгое соблюдение противоязвенных диет способствует более быстрому заживлению язвы и предупреждает рецидивы. В период обострения заболевания пищу принимают до 5 раз в день с ограничением экстрактивных веществ, термическим щажением. По мере улучшения состояния диета расширяется.
Медикаментозная терапия ЯБ при выявлении (так и без выявления!) Helicobacter pilori проводится по схемам, используемым при лечении хронического НР-ассоциированного гастродуоденита. Используют или тройные схемы эрадикационной терапии или схемы квадротерапии (таб. 1.57). Более предпочтительно использовать 14-и дневный курс лечения. После применения эрадикационной терапии показаны препараты, нейтрализующие соляную кислоту (антациды или блокаторы). При обострении ЯБ без сопутствующих заболеваний органов пищеварения и осложнений допустимо проводить только курс эрадикации Helicobacter pilori без последующей монотерапии антацидами или блокаторами, что сокращает стоимость лечения и его сроки.
После окончания антихеликобактерной терапии лечение
243

продолжают с использованием антисекреторных препаратов до заживления язвы. В том числе используют омепразол (не менее 2 недель), ранитидин или фамотидин в течение 4-7 недель.
При обострении неосложненной ЯБ 12 п.к. используют Н2- блокаторы (ранитидин, фамотидин) или ингибиторы протонной помпы (омепразол, лансопразол) в течение 4 недель. При отсутствии заживления курс лечения продолжают еще 4 недели. При обострении неосложненной язвы желудка курс лечения указанными препаратами составляет 4-8 недель.
При отсутствии Helicobacter pilori назначают антацидные средства на 4-6 недель; Н2-блокаторы (циметидин, ранитидин, фамотидин) на 4- 6 недель; биологические препараты (бифилакт, лактобактерин), биодобавки, обогащенные витаминами С, Е сульфатом цинка. Если симптомы болезни сохраняются дольше 6 недель, то препараты принимают на ночь еще 3-12 месяцев; также назначают сукральфат
курсом 4-6 недель; омепразол (или париет3) при длительно незаживающей язве, склонности к обострениям.
При тошноте или чувстве тяжести в эпигастрии – метоклопрамид, веро-метоклопрамид, домперидон, мотилиум.
При спастических болях в животе – Дюспаталин, дротаверин, дротаверин НС, дротаверин форте, инъекции платифиллина, но-шпа- форте.
Фитотерапия: а) обострение ЯБ (начиная с периода эпителизации язвенного дефекта) - отвары и настои ромашки аптечной, валерианы, мяты перечной, кровохлебки лекарственной, тысячелистника, шиповника; б) ремиссия (стадия сформированного рубца) - аир болотный, алтей лекарственный, зверобой, сушеница топяная, подорожник большой, крапива двудомная.
Физиолечение (общие методики) применяют во все периоды заболевания. Местные процедуры (гальванизация, лекарственный электрофорез) показаны начиная со 2-й стадии болезни. Тепловые процедуры (парафин, озокерит) назначают в период заживления язвенного дефекта. Для рассасывания рубцов используют электрофорез с лидазой или террилитином.
Осложнения: кровотечение, перфорация язвы, пенетрация язвы, деформация и стеноз привратника, малигнизация язвы.
Кровотечение самый частый вид осложнения ЯБ. Незначительные кровотечения могут протекать скрыто. Массивные кровотечения
3 Ингибиторы протонного насоса по эффективности превосходят другие антисекреторные средства.
244
проявляются геморрагическим шоком (бледность, головокружение, снижение АД, тахикардия, шум в ушах), кровавой рвотой, меленой, снижением уровня гемоглобина и эритроцитов в крови.
Перфорация язвы может протекать по нескольким вариантам. При перфорации в свободную брюшную полость появляются сильные («кинжальные») боли, признаки перитонита (доскообразный живот, симптомы раздражения брюшины, пареза кишечника), заостряются черты лица, появляются признаки обезвоживания. Диагноз подтверждается с помощью рентгенологического исследования.
Деформация и стеноз привратника чаще всего развиваются при ЯБ 12 п.к. Легкие и умеренные варианты этого осложнения клинически могут не проявляться. В более тяжелых случаях наблюдается чувство полноты и распирания в подложечной области, рвота (приносящая облегчение), потеря массы тела. Данное осложнение диагностируется при помощи ФГДС или рентгенологического исследования.
Пенетрация – проникновение язвы в соседние органы, возникает при значительной величине язвенного дефекта (10-15 мм). Проявляется упорным болевым синдромом, рвотой, не приносящей облегчения, изжогой, лейкоцитозом, увеличением СОЭ, повышением температуры тела.
Неотложная помощь при кровотечении включает: холод, голод, покой. Область желудка обкладывают пузырями со льдом, промывают желудок ледяными растворами. Показана экстренная ЭФГДС для выявления локализации кровотечения с последующим применением методов терапевтического, эндоскопического и эндоваскулярного гемостаза. При снижении ОЦК показано переливание эритроцитарной массы, кровезаменителей.
Терапевтической лечение заключается в назначении омепразола в течение первых суток в дозе 20-40 мг внутривенно 3 раза в сутки; фамотидина по 10-20 мг или ранитидина по 25-50 мг 4 раза в сутки. При наличии геморрагических эрозий показан вентер по 1-2 г. При отсутствии эффекта от указанной терапии рекомендуется хирургическое лечение.
Профилактика. Соблюдение режима питания, труда и отдыха, требований гигиены. Важным является профилактика рецидивов ЯБ.
В настоящее время эррадикационная терапия проводится с использованием 3х- и 4х-компонентных схем (таб. 1.57). Из антисекреторных препаратов, помимо антацидов, гастроцепина, показано назначение Н2-гистаминоблокаторов II (ранитидин, фамотидин) и III поколений (аксид, роксатидин). Их применение целесообразно для непрерывной профилактики на фоне
245

рецидивирующего течения ЯБ, язвенных кровотечений, трудно рубцующихся язв, гиперацидных состояний, эрозивного поражения слизистой нескольких отделов желудочно-кишечного тракта. Антисекреторной направленностью обладают блокаторы протонного насоса (омепразол), синтетические простагландины (энпростил, арбопростил), энкефалины (даларгин).
В комплексной противорецидивной терапии ЯБ используются регуляторы моторики желудочно-кишечного тракта: прокинетические средства (церукал, мотилиум, цизаприд), эндогенные опиоиды (тримебутин), полипептиды (даларгин), антихолинергические соединения нового поколения (риабол, бускопан). Из ферментных препаратов применяют микросферы панкреатина – Креон. В зависимости от выраженности адаптационно-метеотропного синдрома, противорецидивные циклы лечения включают седативные средства, малые транквилизаторы.
Детям, перенесших хирургическое вмешательство, оформляют инвалидность.
Прогноз серьезный при наличии множественных язвенных дефектов или язв располагающихся ниже луковицы 12 п.к.
Вопросы к экзамену. Язвенная болезнь. Этиология. Классификация. Клинические проявления. Диагностика. Методы выявления пилорического хеликобактера. Лечение язвенной болезни. Осложнения. Клинические проявления. Диагностика. Неотложная помощь при кровотечении и прободении язвы. Показания к хирургическому лечению.
ПОНОСЫ НЕИНФЕКЦИОННОЙ ЭТИОЛОГИИ. ТОКСИКОЗ С ЭКСИКОЗОМ
Понос (диарея) – учащение стула свыше возрастной нормы и появление жидкой консистенции кала. Частота стула у детей грудного возраста в норме при грудном вскармливании составляет 3-5 раз в
246
сутки, при искусственном вскармливании – 1-3 раза. Диарея считается острой, если длительность заболевания не превышает 2-3 недель.
Эпидемиология. Распространенность диарей среди детей очень высокая. На протяжении жизни практически у каждого ребенка отмечаются эпизоды дисфункции кишечника.
Этиология. Основными причинами поносов являются инфекции (вирусы, бактерии и др.). Наиболее частыми причинами поносов неинфекционной этиологии являются заболевания системы пищеварения, пиелонефриты у детей раннего возраста, дисбиозы кишечника, аллергия, заболевания эндокринной и нервной системы, глистные инвазии, муковисцидоз, целиакия, дисахаридазная недостаточность и др. Диарея развивается при усиленной перистальтике кишечника и ускоренном продвижении его содержимого; нарушении всасывания жидкости в кишечнике; усиленной продукции кишечного секрета. Нередко диарея является проявлением заболевания внутренних органов.
Патогенез. В патогенезе любой диареи можно выделить 4 механизма: гиперсекреторный, гиперэкссудативный (инвазивный), гиперосмолярный, гипер- и гипокинетический. Все механизмы диареи часто сочетаются между собой.
Табл. 1.61. Патогенетическая характеристика диарей
Тип поноса |
Патогенетические |
Особенности |
Возбудители |
|
|
механизмы |
стула |
|
|
Гиперсекр |
Пассивная секре- |
Обильный, |
|
|
еторная |
ция води и |
водянистый, в |
Ротавирусы |
|
диарея |
электролитов |
копрограмме нет |
|
|
|
преобладает над |
лейкоцитов |
|
|
|
всасыванием |
|
|
|
Гиперэкссу- |
Гиперэкссудация |
Жидкий, |
Сальмонеллы, |
|
дативная |
белка в просвет |
необильный, |
шигеллы, кам- |
|
(инвазивная |
кишки с |
кровь, слизь, в |
пилобактер, |
|
) диарея |
последующим |
копрограмме |
некоторые |
|
штаммы |
||||
|
«сбросом» воды и |
лейкоциты |
||
|
кишечной |
|||
|
электролитов |
|
||
|
|
палочки и др. |
||
|
|
|
||
Гиперосмо- |
Задержка воды в |
Полифекалия, |
|
|
лярная диа- |
кишечнике в |
стеаторея |
Не |
|
рея |
результате |
|
выявляются |
|
|
накопления |
|
|
247

|
осмотически |
|
|
|
активных веществ |
|
|
Гипер- и |
Нарушение скоро- |
Жидкий или |
|
гипокинет |
сти передвижения |
кашицеобразный |
Не |
ическая |
кишечного содер- |
, необильный |
определяются |
диарея |
жимого |
|
|
Острые расстройства пищеварения у детей раннего возраста.
Расстройства пищеварения (мальдигистия) – синдром, характеризующейся нарушением пищеварения вследствие дефицита пищеварительных ферментов в желудке, 12 п.к., тонком кишечнике. Клиническая картина синдрома мальдигистии зависит от уровня поражения пищеварительного тракта.
Табл. 1.62. Основные причины расстройств пищеварения у
детей
Синдром недостаточности пищеварения
Желудочное |
12 п.к. |
Тонкий кишечник |
Дискинезия |
Панкреатиты |
Уремия |
желудка |
Заболевания печени |
Тиреотоксикоз |
Острый гастрит |
и системы |
Глистные инвазии |
Гастрит при |
желчевыделения |
Энтериты |
инфекционных |
Недостаточность |
Нарушение |
заболеваниях |
желудочного |
желчеобразования |
|
пищеварения |
Нарушения желудочного |
|
|
и панкреатического |
|
|
пищеварения |
Клиника. Наиболее частыми проявлениями синдрома мальдигистии являются: тошнота, рвота, метеоризм, диарея, отрыжка воздухом или пищей, снижение аппетита.
Табл.1.63. Клинические особенности диарей (Струтынский А.В., 1997)
Вид |
Клинические особенности |
Энтеральные |
Умеренное учащение стула (до 4-6 раз в сутки), |
(воспаление |
очень обильные испражнения, в которых |
слизистой |
содержатся остатки непереваренной пищи. |
248
оболочки тонкой |
Характерна стеаторея («жирный кал»). Диарея |
кишки) |
нередко сопровождается болями вокруг пупка |
Колитические |
Очень частый стул (10-15 раз в сутки), |
(чаще при |
сопровождающийся тенезмами (болезненными |
поражении |
позывами к дефекации). Испражнения скудные, |
слизистой |
часто с примесью слизи и крови |
оболочки |
|
дистальных |
|
отделов кишки) |
|
Желудочные (при |
Умеренное учащение стула (до 4-6 раз в сутки), |
снижении |
испражнения жидкие, темного цвета, с |
секреторной |
остатками непереваренной пищи, нередко с |
функции желудка, |
неприятным гнилостным запахом (нарушение |
сопровождающихс |
переваривания белков), со слизью. Диарея часто |
я нарушениями |
сопровождается чувством переполнения и |
переваривания |
тупыми распирающими болями дистензионного |
белков и быстрым |
характера в эпигастральной области |
опорожнением |
|
желудка) |
|
Панкреатические |
Умеренное учащение стула. Испражнения |
(при снижении |
обильные (полифекалия), кашицеобразные или |
внешнесекреторно |
жидкие, со слизью. Характерны стеаторея и |
й функции |
неприятный гнилостный запах. Диарея |
поджелудочной |
сопровождается болями в верхней половине |
железы) |
живота, иногда опоясывающего характера, |
|
метеоризмом, часто значительным похуданием |
К основным проявлениям острых неинфекционных диарей у детей раннего возраста относят: простую диспепсию, непереносимость белка коровьего молока, функциональную диарею малышей, вторичную лактазную недостаточность.
ДИСПЕПСИЯ ПРОСТАЯ заболевание, развивающееся преимущественно у детей первого года жизни. Данный диагноз в настоящее время практикующими педиатрами используется редко.
Этиология: погрешности в питании ребенка (обильное частое кормление, перекорм, недокорм, пища, не соответствующая возрасту, быстрый переход на искусственное вскармливание, перегрузка жиром, углеводами или белком), нарушение режима, ухода (перегревание, отнятие от груди в жаркое время года). Диспепсия чаще наблюдается у
249
ослабленных детей, страдающих экссудативным диатезом, рахитом, гипотрофией. В основе заболевания - снижение ферментативной деятельности желудочно-кишечного тракта, усиление бродильных процессов с образованием большого количества газов, снижение всасывательной функции кишечника.
Клиника. Начало чаще острое; появляется срыгивание, иногда рвота, снижается аппетит. Стул 8-10 раз в сутки, жидкий, с кислым запахом, желто-зеленого цвета с небольшим количеством слизи, в каловых массах белые комочки омыленных жиров (похожие на частички рубленого белка куриных яиц). Выражен метеоризм, поэтому ребенок периодически бывает беспокоен, плачет, после отхождения газов быстро успокаивается. Общее состояние страдает мало, температура нормальная. Интенсивность прибавки веса несколько замедляется.
Лечение. Необходимо выяснить причину, вызвавшую диспепсию, и устранить причины, приведшие к развитию заболевания. В первые день лечения диспепсии можно пропустить одно или два кормления, и обеспечить ребенку обильное питье (см. «оральная регидратация»). В последующие дни количество пищи постепенно доводят до возрастной нормы (под контролем стула).
При длительном употреблении продуктов с повышенным содержанием белка развивается гнилостный вариант диспепсии. В этом случае необходимо ограничить: мясо, рыбу, сыр, творог, бобовые, орехи, яйца, крупы (манную, овсяную, гречневую). Гнилостные процессы подавляют: черника, яблоки, черная смородина, редька, гранат и др.
При избыточном размножении дрожжеподобных грибков из питания исключают: виноград, свежий хлеб, кефир, сыр.
При бродильной диспепсии не рекомендуют: цельное молоко, кисломолочные продукты, белые каши, картофельное пюре, кисели, бананы, виноград, огурцы.
Медикаментозная терапия должна проводиться под контролем результатов копрограммы. Для лечения часто используют панкреатические ферменты (Креон, мезим форте и др.), пробиотики (линекс, хилак форте, пробиформ и др.) При метеоризме, болях в животе показаны тепло на живот, согревающий компресс, Эспумизан, укропная вода, газоотводная трубка.
Прогноз. При правильном, своевременном лечении течение и исход заболевания благоприятный.
ТОКСИКОЗ С ЭКСИКОЗОМ
250
Наиболее частыми причинами развития токсикоза с эксикозом являются острые кишечные инфекции с диареей секреторного типа (ротавирусная инфекция, эшерихиоз, кишечные инфекции, вызванные условно-патогенной флорой и др.).
Патогенез кишечного токсикоза
Входные ворота инфекции – ротовая полость. После попадания возбудителя в дистальные отделы толстого кишечника, происходит их размножение и гибель. Микроорганизмы выделяют токсические продукты, которые вызывают морфологические изменения в кишечнике, а при попадании в кровь развитие инфекционного токсикоза.
Ведущим моментом в развитии кишечного токсикоза является потеря жидкости и электролитов с жидким стулом и рвотой из-за увеличенной проницаемости кишечного барьера. Усилению потерь жидкости способствует лихорадка, одышка, рвота. Потери жидкости приводят к уменьшению объема плазмы, внеклеточной сосудистой жидкости, нарушению реологии крови, гиповолемическому шоку.
Важным элементом патогенеза кишечного токсикоза является поражение нервной системы (воздействие токсинов на сосуды мозга), в результате которого формируется симпатикотония. Дисфункция вегетативной нервной системы, непосредственное воздействие токсинов на мышцу сердца приводят к поражению сердечнососудистой системы (снижение сократительной способности миокарда, тонуса сосудов, кратковременное повышение АД, развитие коллаптоидных состояний при тяжелом течении заболевания).
Гиперсимпатикотония способствует усилению функции коры надпочечников с последующим развитием централизации и децентрализации кровообращения. В результате распада тромбоцитов выделяется серотонин, что приводит к развитию местного спазма сосудов и усилению циркуляторных расстройств.
Измененный эндотелий сосудов активирует тканевой тромбопластин, что приводит к активации свертывающей системы крови и развитию ДВС-синдрома.
Наряду с токсемией в патогенезе имеют значение местные воспалительные изменения в кишечнике. Воспалительный процесс сопровождается активацией специфической и неспецифической иммунологической реактивности. В некоторых случаях формируется вторичная иммунная недостаточность.
При удовлетворительном состоянии иммунитета заболевание заканчивается выздоровлением.
251
Исследования. Посев кала, в том числе и на специальные среды, серологическое обследование, копрограмма с обязательным определением рН кала, нагрузочные пробы с лактозой и сахарозой, глюкозой и галактозой, тест с D-ксилозой, биопсия слизистой тонкого кишечника, УЗИ печени и поджелудочной железы, колоноскопия, исследование кала на лямблии, яйца глистов.
Анамнез, клиника. Клинические проявления каждого из заболеваний, сопровождающегося диареей достаточно специфичны. Общими для всех заболеваний с диареями являются: изменения характера стула, развитие обезвоживания, поражение отдельных органов и систем, в том числе и функциональная недостаточность кишечника. Синдром острой кишечной недостаточности проявляется появлением метеоризма, уменьшением частоты стула (или его задержкой), усилением рвоты, нарастанием токсикоза, появлением признаков пареза кишечника.
Табл. 1.64. Степени кишечного токсикоза
Призн |
I степень |
II степень |
III степень |
аки |
токсикоза |
токсикоза |
токсикоза |
ЦНС |
Ирритативно- |
Кома I-II |
Кома II-III |
|
сопорозное |
степени, |
степени |
|
нарушение |
судороги |
|
|
сознания |
|
|
Кожа |
Бледно- |
Бледная, цианоз |
Серо- |
|
пепельноцианотичн |
слизистых |
цианотичная, |
|
ая окраска губ и |
|
мраморность, |
|
ногтевых лож |
|
симптом белого |
|
|
|
пятна |
Темпе |
39,0-39,5оС, |
До 40 оС, |
Неуправляемая |
ратура |
соотношение между |
уменьшение |
гипертермия |
|
кожной и |
разницы между |
или гипотермия |
|
ректальной |
кожной и |
|
|
ректальной |
|
|
|
температурой в |
|
|
|
температурой |
|
|
|
норме |
|
|
|
|
|
|
Пульс |
Умеренная |
Выраженная |
Относительная |
|
тахикардия |
тахикардия |
брадикардия |
АД |
Повышение |
Повышение |
Снижение АД |
|
систолического АД |
диастолического |
|
|
|
АД |
|
252
ЧДД |
Тахипноэ |
Тахипноэ |
Тахипноэ или |
|
|
|
брадипноэ |
Живот |
Парез кишечника |
Парез |
Парез |
|
|
кишечника |
кишечника |
Размер |
В пределах нормы |
Увеличены в |
Значительно |
ы |
или незначительное |
размерах |
увеличены в |
печени |
увеличение |
|
размерах |
и |
|
|
|
селезен |
|
|
|
ки |
|
|
|
Диуре |
Олигурия |
Олигоанурия |
Анурия, ГУС |
з |
|
|
|
КОС |
Латентный ацидоз |
Смешанный |
Декомпенсирова |
|
|
ацидоз |
нный |
|
|
|
смешанный |
|
|
|
ацидоз |
ДВС- |
Гиперкоагуляция |
Появление |
Гипокоагуляция, |
синдр |
|
кожного |
паренхиматозны |
ом |
|
геморрагическог |
е кровотечения |
|
|
о синдрома |
|
Эксикоз (обезвоживание) развивается у детей при быстрой потере массы тела в результате поносов, рвоты, недостаточного поступления в организм жидкости, пареза кишечника и т.д. Эксикоз приводит к потере электролитов. В результате уменьшается объем плазмы, внеклеточной сосудистой жидкости, нарушается реология крови, что приводит к недостаточности кровообращения по типу ангидремического гиповолемического шока. Клиническая картина эксикоза определяется величиной потери массы тела. Выделяют 3 степени дегидратации (табл. 1.62.)
Степени тяжести эксикоза
Эксикоз I степени: потеря жидкости 50 мл/кг (или 5% от массы тела). Нарушения периферической микроциркуляции отсутствуют.
Эксикоз II степени: потеря жидкости 60-90 мл/кг (6-9% массы тела). Развивается субкомпенсированные нарушения микроциркуляции.
Эксикоз III степени: потеря жидкости составляет 100-150 мл/кг (потеря массы тела 10% и выше). Появляются признаки нарушения центральной гемодинамики.
Табл. 1.65. Характеристика эксикоза у детей
253
Признак |
I степень |
II степень |
III степень |
Стул |
До 5 раз в |
До 10 раз в сутки |
Свыше 10 раз в |
|
сутки |
|
сутки |
Рвота |
1-2 раза |
Повторная |
Многократная |
Общее |
Среднетяжелое |
Тяжелое |
Очень тяжелое |
состояние |
|
|
|
Жажда |
Умеренная |
Резко выраженная |
Может |
|
|
|
отсутствовать |
Эластичн |
Сохранена |
снижена |
Резко снижена |
ость |
|
|
|
тканей |
|
|
|
Слизисты |
Влажные |
Суховатые, слегка |
Сухие |
е |
|
|
|
оболочки |
|
гиперемированны |
|
|
|
е |
|
Большой |
Норма |
Слегка запавший |
Втянут |
родничок |
|
|
|
Глазные |
Норма |
Мягкие |
Запавшие |
яблоки |
|
|
|
Тоны |
Ясные |
Слегка |
Резко |
сердца |
|
приглушены |
приглушены |
АД |
Норма, слегка |
Систолическое |
Снижено |
|
повышено |
норма, |
|
|
|
диастолическое |
|
|
|
повышено |
|
Тахикард |
Отсутствует |
Умеренная |
Выраженная |
ия |
|
|
|
Цианоз |
Отсутствует |
Умеренный |
Резко |
|
|
|
выраженный |
Сознание, |
Не нарушены |
Возбуждение, или |
Отсутствует |
реакции на |
|
вялость |
|
окружающ |
|
|
|
ее |
|
|
|
Реакция |
Выражена |
Ослаблена |
Отсутствует |
на боль |
|
|
|
Голос |
Норма |
Ослаблен |
Часто афония |
Диурез |
Сохранен |
Снижен |
Резко снижен |
Дыхание |
Норма |
Умеренное тахипноэ |
«Токсическое» |
Температ |
Нормальная или |
Часто |
Часто ниже |
254
ура тела |
повышенная |
повышенная |
нормы |
ДВС- |
Отсутствует |
1-я фаза |
2-3-я фазы |
синдром |
|
|
|
рН |
Норма |
7,3 и ниже |
Резко снижен |
ВЕ |
Норма |
Ниже 10 |
Ниже 20 |
Существует несколько вариантов потерь жидкости и электролитов при обезвоживании: соледефицитный (гипотонический, внутриклеточный); вододефицитный (гипертонический, тотальная дегидратация); соразмерная потеря воды и солей (изотонический, (внеклеточный)).
Табл.1. 66. Виды дегидратации
Признак |
|
Вариант дегидратации |
|
||
Соледефицитный |
|
Вододефицитный |
|
Соразмерная |
|
|
(гипотонический, |
|
(гипертонический, |
|
потеря воды и |
|
внутриклеточный) |
|
тотальная |
|
солей |
|
|
|
дегидратация) |
|
(изотонический, |
|
|
|
|
|
(внеклеточный) |
Особенност |
Потеря солей, |
|
Потери воды |
|
Соразмерные |
и |
приток |
|
|
|
потери вода + |
обезвожива |
воды в клетку |
|
|
|
соли |
ния |
|
|
|
|
|
Причины |
Поносы, рвоты, |
|
Поносы, рвота, |
|
Поносы, рвота, |
|
ХПН |
|
одышка, |
|
ятрогения |
|
|
|
усиленное |
|
|
|
|
|
потоотделение, |
|
|
|
|
|
избыточное |
|
|
|
|
|
введение солей, |
|
|
|
|
|
сахарный диабет |
|
|
Жажда |
отсутствует |
|
выражена |
|
выражена |
Беспокойст |
Не характерно |
|
характерно |
|
выражено |
во |
|
|
|
|
|
Сухость |
характерно |
|
характерно |
|
выражено |
слизистых |
|
|
|
|
|
Повышени |
характерно |
|
характерно |
|
Зависит от |
е |
|
|
|
|
этиологии |
температур |
|
|
|
|
заболевания |
ы |
|
|
|
|
|
Сухожильн |
снижены |
|
повышены |
|
Не изменены |
ые |
|
|
|
|
|
255
рефлексы |
|
|
|
Мышечный |
|
Снижен |
Снижен |
тонус |
|
|
|
Вялость |
выражена |
Не характерна |
Не характерна |
Нарушение |
+++ |
+ |
++ |
сознания |
|
|
|
Уровень |
снижен |
повышен |
нормальный |
натрия |
|
|
|
Общий |
Норма |
повышен |
Умеренно |
белок |
|
|
повышен |
Гематокрит |
Повышен на 10- |
повышен |
повышен |
|
12% |
|
|
Гемоглоби |
повышен |
повышен |
повышен |
н |
|
|
|
Диурез |
Олигоанурия |
Снижен |
Повышен или |
|
|
|
снижен |
Диагноз. Необходимо установить причину диареи (кишечные инфекции, неинфекционные причины и др.). При отрицательных результатах посевов кала бактериальная этиология диарей доказывается обнаружением в копрограмме повышенного количества лейкоцитов; результатами серологических исследований.
Выявить нарушения водно-электролитного баланса можно на основании:
а) дефицита массы тела, развившегося за последние дни; б) выявления клинических проявлений эксикоза;
в) определения гемоконцентрационной триады в плазме крови: гемоглобин, гематокрит, общий белок;
г) измерения почасового, суточного диуреза, относительной плотности мочи;
д) выявления дефицита (избытка) электролитов в крови; е) исследования осмолярности (осмолярность определяется или
прямым методом (измерение температуры замерзающей жидкости)
или по формуле: Сосм = 1,86АNa + Ck + Сглюкозы + С мочевины, где С –
концентрация веществ (натрий, калий, глюкоза, мочевина). Или Сосм =
(СNa + 5) × 2.).
Лабораторные исследования Определение уровней натрия и калия позволяет уточнить вид
дегидратации.
256
Уровень гематокрита указывает на степень обезвоживания. ЦВД является суммарным показателем гемодинамики и эффективности работы сердца.
Уровень креатинина свидетельствует о функциональном состоянии почек.
Показатели протеинограммы с одной стороны позволяют говорить о степени дегидратации, а с другой – о нарушениях белкового обмена.
Дифференциальный диагноз основных причин острых диарей представлен в табл. 1.67.
Табл. 1.67. Основные причины острых диарей
Понос +
+ боли в правой подвздошной области, |
|
положительные симптомы раздражения |
Аппендицит |
брюшины, рвота, ослабление |
|
перистальтики, tо |
|
+ связь с употреблением в пищу молока, |
Аллергия к белку |
рвота, обезвоживание, плохой аппетит, |
коровьего молока |
эозинофилия |
|
+ рвота, обезвоживание, tо, токсикоз, |
Бактериальные диареи |
судороги, нарушение сознания, иногда |
|
кровь в стуле, гной |
|
+ водянистый стул со слизью без |
Вирусные диареи |
примеси крови, tо |
|
+ рвота, увеличение печени, темная моча, |
Вирусный гепатит |
желтуха |
|
+ клиника заболевания, вызвавшего |
Дисбактериоз кишечника |
дисбактериоз, характерные результаты |
|
микробиологического исследования кала |
|
и копрограммы |
|
+ боли в животе, tо, дизурия, |
Инфекция мочевых |
интоксикация, лейкоцитурия |
путей |
+ боль в животе, рвота, водянистый стул, |
Лактазная |
вздутие живота, гипотрофия, рН кала |
недостаточность |
менее 5,5 |
|
+ хронический ремитирующий энтерит |
Лямблиоз кишечника |
+ стеаторея, рецидивирующий понос, |
Муковисцидоз |
гипотрофия, частые бронхолегочные |
|
257
заболевания |
|
|
|
|
|
|
|
+ сильная боль в животе опоясывающего |
|
|
|
|
|||
характера, рвота, лихорадка, |
|
Острый панкреатит |
|
||||
положительные симптомы Кача, Мейо- |
|
|
|
|
|||
Робсона и др., связь с травмой, |
|
|
|
|
|
||
инфекцией |
|
|
|
|
|
|
|
+ анамнез! Рвота, боль в животе, озноб и |
Пищевая токсико- |
|
|||||
лихорадка, водянистый стул, нарушение |
инфекция |
|
|
||||
сознания, коллапс |
|
|
|
|
|
||
+ плохой аппетит, рвота, увеличение |
|
|
|
|
|
||
живота в размерах, полифекалия, |
|
Целиакия |
|
|
|||
стеаторея (возраст – старше 6 мес.) |
|
|
|
|
|
||
|
Понос у новорожденных детей |
|
|
||||
+ нарушение диеты (!), срыгивание, |
|
Алиментарные |
|
||||
вздутие живота, беспокойство, |
|
диспепсии |
|
|
|||
отсутствие интоксикации |
|
|
|
|
|
||
+ упорная рвота, большое количество в |
Врожденная лактазная |
|
|||||
кале воды, отсутствие патологических |
недостаточность |
|
|||||
примесей, рН кала менее 5,5, лактозурия, |
|
|
|
|
|||
гипотрофия |
|
|
|
|
|
|
|
+ клиника основного заболевания (ОКИ), |
Вторичная лактазная |
|
|||||
вздутие живота, беспокойство, кислый |
недостаточность |
|
|||||
запах кала, отсутствие в копрограмме |
|
|
|
|
|
||
воспалительных изменений |
|
|
|
|
|
||
+ меконеальный илеус в анамнезе, рвота, |
Муковисцидоз |
|
|||||
дегидратация, стеаторея, легочные |
|
|
|
|
|
||
проявления |
|
|
|
|
|
|
|
+ в анамнезе асфиксия, сепсис, кровь в |
|
|
|
|
|||
стуле, вздутие и напряжение живота, |
|
Некротизирующий |
|
||||
тромбоцитопения, ацидоз, перфорация |
энтероколит |
|
|||||
кишок, шок, выявление при рент- |
|
|
|
|
|
||
генологическом исследовании |
|
|
|
|
|
||
пневмотоза, уровней жидкости и др. |
|
|
|
|
|
||
Табл.1. 68. Дифференциальная диагностика эксикоза |
|
||||||
|
|
|
|
|
|
|
|
Заболе- |
Признаки, позво- |
|
Необходимые |
|
Необходимые |
|
|
вание |
ляющие заподоз- |
|
минимальные |
|
результаты |
|
|
|
рить заболевание |
|
исследования |
|
|
|
|
Адрено- |
Рвота с первых |
|
Определение в |
|
Гипонатриемия |
|
|
258
гени- |
недель жизни, |
крови натрия, |
, гипо- |
|
тальный |
гипотрофия, понос, |
хлора, калия, |
хлоремия, |
|
синдром |
гипертрофия |
17-ОКС, |
гиперка- |
|
|
клитора |
глюкозы, ЭКГ, |
лиемия, |
|
|
|
эндокринолог |
повышение 17- |
|
|
|
|
ОКС в крови |
|
Гипо- |
Постепенная потеря |
Оценка показа- |
Дефицит |
|
трофия |
массы, а затем |
телей физиче- |
массы тела |
|
|
задержка роста, |
ского развития. |
более 10%, |
|
|
снижение тургора, |
Определение в |
трофические |
|
|
наличие причины |
крови |
нарушения |
|
|
(нарушение |
глюкозы, |
кожи и волос, |
|
|
питания, пороки |
протеинограмм |
анемия, стеа- |
|
|
развития, инфекции |
ы, |
торея, |
|
|
и др.) |
копрограммы; |
диспротеине- |
|
|
|
анализ крови |
мия |
|
Острая |
Лихорадка, рвота, |
Анализ крови |
Гипонатриемия, |
|
надпочеч- |
снижение АД, |
и мочи, |
гиперкалиемия, |
|
никовая не- |
нарушение дыха- |
глюкоза крови, |
гипогликемия, |
|
достаточно |
ния, олигурия, |
калий, натрий |
резкий |
|
лейкоцитоз со |
||||
сть |
понос, гипотония, |
|
||
|
сдвигом влево, |
|||
|
снижение массы |
|
||
|
|
снижение в |
||
|
тела, кома |
|
||
|
|
крови уровня |
||
|
|
|
кортизола и 17- |
|
|
|
|
ОКС, повы- |
|
|
|
|
шение уровня |
|
|
|
|
АКТГ в крови |
Лечение, задачи лечения: восстановление исходной массы тела (ликвидация эксикоза), коррекция гомеостаза, этиопатогенетическая
терапия основного заболевания. |
|
Схема лечения: Обязательное |
лечение: регидратационная |
терапия, диетотерапия, восстановление электролитного баланса, коррекция КОС.
Вспомогательное лечение: нормализация белкового обмена, восстановление биоценоза кишечника.
Показания для госпитализации: наличие кишечного токсикоза, эксикоз II-III степени, невозможность проведения лечения в амбулаторных условиях, необходимость проведения углубленного обследования.
259
Диета назначается с учетом возраста, степени тяжести состояния, особенностей заболевания.
Оральная регидратация
При Э I степени: регидратационную терапию назначают всем больным при выявлении признаков Э. Оральная регидратация проводится в два этапа.
Первичная регидратация - направлена на возмещение дефицита воды и солей, имеющегося на момент начала лечения. Для проведения оральной регидратации используют регидрон, глюкосолан, гастролит и др.
При легкой степени Э назначают внутрь ребенку растворы по 40-50 мл/кг в течение 4-х часов. При Э II степени: оральную регидратацию проводят в объеме 60-90 мл/кг в течение 6 ч.
При Э III степени регидратацию начинают с парентерального введения растворов и продолжают перорально. Общий объем жидкости для регидратации при тяжелом обезвоживании составляет 100120 мл/кг за 8 часов.
Выбранные растворы дают через короткие промежутки времени малыми порциями. Грудным детям - по 2-3 чайные ложки (или 10-15 мл из рожка), а более старшим детям - 1-2 столовых ложки через каждые 3-5 мин. Первичная оральная регидратация проводится без учета типа дегидратации. Если регидратация еще не наступила, а у ребенка появилась отечность век, следует прекратить введение растворов и поить ребенка кипяченой водой, слабым чаем или рисовым отваром. Когда отек век исчезнет, вновь продолжают прием глюкозо-солевого раствора.
Показателем эффективности первичной регидратации служит исчезновение признаков обезвоживания.
Поддерживающая регидратация направлена на возмещение продолжающейся потери воды и солей, обусловленной поносом и рвотой. Одновременно с первичной регидратацией проводят компенсацию текущих потерь жидкости из расчета детям в возрасте до 2 лет по 50-100 мл, а детям старше 2 лет по 100-200 мл глюкозосолевого раствора после каждой дефекации или через 20-30 мин после рвоты.
Инфузионная терапия показана в следующих случаях: наличие токсикоза с эксикозом II-III степени, неукротимая рвота, неэффективность оральной регидратации, кома, судороги, признаки гиповолемического шока.
Задачи инфузионной терапии:
260
1.обеспечение нормального объема водных пространств и секретов;
2.восстановление и поддержание водно-электролитного баланса;
3.восстановление нормальных свойств крови (текучесть, свертываемость, оксигенация);
4.детоксикация, в том числе форсированный диурез;
5.длительное и равномерное введение лекарств;
6.осуществление парентерального питания;
7.нормализация иммунитета.
Варианты венозного доступа:
а) пункция вены; б) венесекция (необходимость непрерывного введения препаратов
в течение 3-7 суток; в) катетеризация крупных вен (бедренная яремная, подключичная);
- необходимость длительного введения препаратов (в течение 1-4 недель).
Методы внутривенного введения: прерывистое (струйное), непрерывное (капельное) введение растворов с помощью: а) одноразовых капельниц, б) перистальтических и шприцевых насосов.
Препараты для инфузионного введения включают:
Объемозамещающие препараты: а) искусственные плазмозаменители (растворы глюкозы, растворы крахмала, гемодез, реополиглюкин и др.).
б) естественные плазмозаменители: нативная плазма, свежезамороженная плазма, сухая плазма, 5,10, 20% растворы альбумина, криопреципитат, протеин, эритроцитарная масса, взвесь отмытых эритроцитов, тромбомасса, лейкомасса.
Показания для использования препаратов этой группы: возмещение объема циркулирующей крови, возмещение объема циркулирующей плазмы, возмещение объема эритроцитов или других компонентов плазмы, сорбция токсинов, обеспечение реологической функции крови, для получения осмодиуретического эффекта.
Важная особенность действия препаратов этой группы: чем больше их молекулярная масса, тем дольше они циркулируют в сосудистом русле.
Гидрокиэтилкрахмал выпускается в виде 6 или 10% раствора (инфукол, стабизол) имеет довольно высокую молекулярную массу (200-400 кД) и способен циркулировать в сосудистом русле до 8 суток. Основное показание для применения – терапия шока.
Полиглюкин (декстран 60) имеет молекулярную массу 60000 Д. Способен циркулировать в сосудистом русле до 7 суток. Основное
261
показания для применения – лечение шока.
Реополиглюкин (декстран 40) имеет молекулярную массу 40000 Д. Способен циркулировать в сосудистом русле до 1 суток. Применяется для терапии шока. Один из лучших реопротекторов.
Гемодез (6% раствор поливинилового спирта) имеет молекулярную массу 8000-12000 Д. Время действия – 12 часов. Механизм действия – сорбент, обладает умеренными дезинтоксикационными свойствами, и осмодиуретическим эффектом.
Альбумин – почти идеальное объемозамещающее средство, особенно при шоке. Самый мощный естественный сорбент для гидрофобных токсинов.
Плазма, кровь и ее компоненты – используются при наличии дефицита соответствующего компонента в крови.
Кристаллоиды: а) препараты глюкозы 5 и 10% растворы. Имеют осмолярность 278 и 555 мосм/л. Осмолярность этих растворов
обеспечивается сахаром, который быстро метаболизируется, что приводит к снижению осмолярности введенного раствора, и как следствие, к угрозе развития гипоосмолярного синдрома.
Физиологический раствор (0,85% раствор хлорида натрия содержит много хлора, по сути, не является физиологическим). Кислый, изоосмолярный.
б) комбинированные кристаллоиды: растворы Рингера, РингераЛокка, Хартмана, лактосоль, ацесоль, дисоль, трисоль (содержат ионы натрия, кальция, хлора, лактата) наиболее близки по составу к жидкой части плазмы и адаптированы к лечению детей. Осмолярность 261-329 мосм/л. Изоосмолярные.
При составлении программы инфузионной терапии
рекомендована следующая последовательность действий:
1.Установить диагноз, наличие и степень эксикоза, его вариант, состояние сердечно-сосудистой, мочевыделительной, центральной нервной систем, особенности электролитного обмена.
2.С учетом диагноза определить:
а) цели и задачи инфузионной терапии (дезинтоксикация, регидратация, лечение шока, поддержание водного баланса, восстановление микроциркуляции, диуреза, введение лекарств).
б) методы (струйно, капельно).
в) доступ к сосудистому руслу (пункция, катетеризация, постановка линии).
г) средства инфузионной терапии (капельница, шприцевой насос).
262
3.Провести расчет жидкости на определенный отрезок времени: 6ч, 12ч, 24 ч.
3.1.Определить собственно объемы инфузионной терапии.
4.Установить избыток или дефицит электролитов.
5.Соотнести расчетную потребность в воде и электролитах с их количеством в инфузионных растворах.
6.Выбрать стартовый раствор для инфузионной терапии.
7.Определить необходимость введения препаратов специального назначения (эритроцитарная масса, плазма, альбумин, плазмозаменители и т. д.).
8.Расчет текущих патологических потерь:
а) точное измерение текущих патологических потерь (взвешивание пеленок, сбор мочи и кала, рвотных масс).
б) ориентировочный расчет текущих (прогнозируемых) патологических потерь по существующим нормативам (см. табл. 1.70).
9 . Расчет жидкости возмещения обезвоживания. Внимание! Для проведения инфузионной терапии учитывается только дефицит массы тела, который развился за последние 1-2 дня.
Эксикоз I степени: потеря жидкости 50 мл/кг. Эксикоз II степени: потеря жидкости 60-90 мл/кг.
Эксикоз III степени: потеря жидкости составляет 100-150 мл/кг. Расчет у детей с нормо- и гипотрофией ведется на фактическую
массу тела. При гипертрофии (ожирение) общее количество жидкости у детей на 15-20% меньше, чем у худых детей и одинаковая потеря массы тела у них соответствуют более высокой степени дегидратации.
Общие правила составления программы инфузионной терапии
1.Коллоидные растворы содержат соли натрия и относятся к солевым растворам и их объем должен учитываться в общем объеме солевых растворов.
2.В сумме коллоидные растворы не должны превышать 1/3 общего суточного объема жидкости для инфузионной терапии.
3.У детей младшего возраста соотношение растворов глюкозы и солей составляет 2:1 или 1:1; в старшем возрасте количество солевых растворов увеличивается (1:1 или 1:2).
3.1.Вид дегидратации оказывает влияние на соотношение глюкозосолевых растворов в составе инфузионных сред.
4.Все растворы необходимо разделить на порции («капельницы»), объем которых для глюкозы обычно не превышает 10-15 мл/кг и 7-10 мл для коллоидных и солевых растворов. В емкость для одного капельного введения не должно помещаться больше ¼ рассчитанного
263
