
1. Щадящий.
Химическое щажение (по питанию исключают вещества, усиливающие секрецію: алкоголь, какао, кофе, бульон, жареное и копченое мясо, пряности, экстрактивные вещества и др.)
Механическое щажение (блюда подают в измельченном виде:
рубленые, протертые, перемолотые и т.д.)
Термическое щажение достигается определенной температурой блюд:
горячих - 57-60 ° С, а холодных - не ниже 15 ° С.
2. Корректирующий - уменьшение или увеличение в пищевом рационе
того или иного продукта (ограничение углеводов при сахарном диабете).
3. Замещающий - в пищевой рацион вводят вещества, в которых организм испытывает недостаток (авитаминозы).
Особое значение имеет знание лечебных диет, технологии приготовления диетических блюд и организационные вопросы диетологии. Все диеты получили нумерацию, в зависимости от характера заболевания. В настоящее время их насчитывается более 30.
Каждая диета включает:
- Показания для назначения
- Общую характеристику - главные особенности химического состава, продуктового набора и кулинарной обработки
- Химический состав и энергетическую ценность
- Режим питания
- Перечень допустимых и противопоказанных продуктов и блюд, основные методы их приготовления.
3
Организация питания в стационаре.
Приказ Минздрава РФ от 5 августа 2003 г. N 330 "О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях Российской Федерации" (с изменениями и дополнениями) (активная ссылка: нажмите CTRL и щелкните ссылку лкм )
Для проведения лечебного питания и контроля за ним в крупных больницах есть диетврачи, а в отделениях - диетсестры. Эти функции могут быть переданы старшей медицинской сестре отделения. На каждый день согласно листу назначения палатная сестра составляет порционное требование, которое сдает старшей сестре отделения, а та в свою очередь определяет количество диет и направляет порционное требование на кухню.
Составление порционного требования для пищеблока
Порционное требование для пищеблока составляет старшая медсестра отделения. Старшая медсестра суммирует порционные требования палaтных медсестер и составляет порционник по форме № 1-84.
Составление порционного требования для раздаточной
Цель: Организация питания строго по назначению врача. Палатная медсестра ежедневно утром составляет список пациентов, находящихся на стационарном лечении, где отмечает номер палаты, Ф.И.О. пациента, номер диетического стола, назначенного врачом. Порционное требование составляют в 2 экземплярах: для раздаточной и старшей медсестры.
Раздача пищи
1. Раздачу пищи осуществляют буфетчица (раздатчица) и палатная медсестра в соответствии с данными порционного требования.
2. Кормление тяжелобольных осуществляет медсестра у постели пациента.
3. Пациенты, находящиеся на общем режиме, принимают пищу в столовой.
4. Пациентам, находящимся на палатном режиме, буфетчица и палатная медсестра доставляют пищу в палату на специальных столиках.
5. Перед раздачей пищи медсестра и буфетчица должны надеть халаты, маркированные “для раздачи пищи”, вымыть руки.
6. Санитарки, занятые уборкой помещений, к раздаче пищи не допускаются.
7. Категорически запрещено оставлять остатки пищи и грязную посуду у постели пациента.
Образец
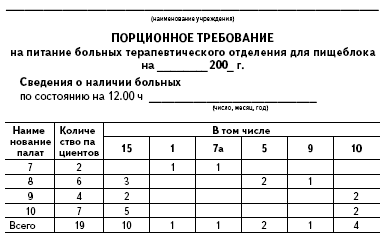
Образец
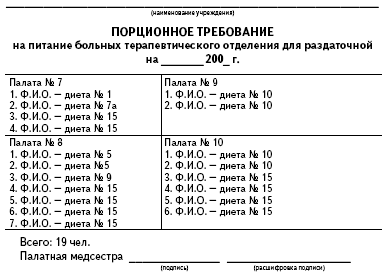
Образец

Планирование необходимой помощи пациенту при возникновении проблем, связанных с кормлением
1. Провести первичную оценку реакции пациента при кормлении (в т. ч. искусственном).
2. Оказать психологическую поддержку пациенту, разъясняя, убеждая и беседуя с ним таким образом, чтобы пациент смог сохранить свое достоинство.
3. Помочь пациенту справиться со своими чувствами, дать возможность высказать свои чувства, эмоции по поводу кормления.
4. Убедиться в наличии информационного согласия на кормление пациента.
5. Организовать кормление, подготовив все необходимое.
6. Оказывать помощь во время приема пищи.
7. Стремиться поддерживать комфортные и безопасные условия при кормлении.
8. Организовать обучение пациента и его родственников, если это необходимо, предоставить информацию о правилах питания, кормления.
9. Оценивать реакции пациента на кормление.
10. Установить наблюдение за пациентом после кормления.
Помощь во время приема пищи
1. Спросить пациента, в какой последовательности он предпочитает принимать пищу.
2. Проверить температуру горячих напитков, капнув несколько капель себе на тыльную сторону ладони.
3. Помочь пациенту принимать напитки, лучше – через трубочку.
4. Помочь принять жидкость, когда во рту нет твердой пищи.
X. Санитарно-гигиеническая уборка пищеблока и буфетных в отделениях стационара
1. Строго соблюдают режим мытья столовой, кухонной и стеклянной посуды.
2. Уборочный инвентарь после мытья полов дезинфицируют в том же ведре, которое использовали для уборки (в 0,5–1-процентном осветленном растворе хлорной извести – 60 мин, далее прополаскивают в воде и сушат).
3. Ежедневно моют стены, осветительную арматуру, очищают стекла от пыли. Для дезинфекции помещений (полов, стен, дверей и др.) применяют 1-процентный осветленный раствор хлорной извести или хлорамина. Весь уборочный инвентарь должен быть промаркирован и храниться в специально отведенном месте.
Буфетчицы должны иметь санитарные книжки.
В каждом ЛУ должен быть четко организован контроль за пищевыми продуктами, которые приносят больным. Личные продукты питания (передачу из дома) больные сохраняют в тумбочке (сухие продукты) и в специально выделенном холодильнике (продукты, которые быстро портятся). О правилах хранения передач больной должен быть проинформирован при поступлении в отделение. В отделениях дежурные медицинские сестры должны проверять соответствие пищевых продуктов, которые передали больному, его диете, их количество, доброкачественность.
Тумбочка: - необходимо ежедневно проверять состояние тумбочек пациентов, особенно тяжелобольных (должны быть только предметы личной гигиены, валидол или нитроглицерин, сухое печенье в упаковке и др.); Цель: соблюдение санитарно-противоэпидемического режима, профилактика ВБИ, пищевых отравлений. - обрабатывать 1% р-ром дез.средства все поверхности, тумбочки во время влажной уборки палат (не менее 2 раз в день); - после выписки пациента из отделения, полностью обработать тумбочку 1% р-ром дез.средства двукратно, затем – проточной водой специальной ветошью.
ВНИМАНИЕ! Скоропортящиеся продукты должны храниться только в холодильнике, а не в тумбочке! Вещи и продукты, хранящиеся в тумбочке, должны находиться на разных полках.
Холодильник: необходимо ежедневно проверять загрузку холодильника продуктами (для каждого продукта – своя полка!); - продукты пациентов должны храниться в прозрачных пакетах с пометкой: Ф.И.О. пациента, номер палаты, даты помещения продуктов в холодильник; - проверять срок годности, указанный на упаковке продуктов; - не реже одного раза в неделю обрабатывать внутреннюю поверхность холодильника 3% раствором гидрокарбоната натрия! При размораживании – 3% раствором гидрокарбоната натрия, затем – раствором столового уксуса (для предупреждения ирсинеоза). В холодильнике необходимо держать открытый флакон со столовым уксусом – для устранения неприятного запаха; -ежедневно проверять показания градусника; - рядом с холодильником или на посту необходимо иметь список реализации продуктов.
Палатная медсестра обязана:
1. Осуществлять ежедневный контроль за санитарным состоянием тумбочек, холодильников и их содержимым.
2. Осуществлять ежедневный контроль за дезинфекцией тумбочек, которая должна проводиться ежедневно утром и вечером 1% р-ром дез.средства.
3. Производить размораживание холодильника 1 раз в неделю (по графику) с последующей дезинфекцией 1% р-ром дез.средства.
Показания к применению искусственного питания: 1. Затруднение глотания. 2. Сужение или непроходимость пищевода. 3. Стеноз привратника. 4. Послеоперационный период (после операции на пищеводе и ЖКТ). 5. Неукротимая рвота. 6. Большие потери жидкости. 7. Бессознательное состояние. 8. Психозы с отказом от приема пищи.
4
Кормление больных в стационаре.
Медицинская сестра должна уметь организовывать питание больных при необходимости кормления пациента, нужно также уметь кормить тяжелобольных пациентов. Это входит в обязанности палатной медицинской сестры. Кроме того, сестринский персонал обучает родственников пациента техники кормления тяжелобольного, поскольку этот процесс требует большого терпения и такта. Кормить лежащих тяжелобольных возможно ложкой или из поилки.
Искусственное питание. Показания. Виды.
Когда нормальное кормление пациента естественным путем (через рот) невозможно или затруднено (некоторые заболевания органов полости рта, пищевода, желудка) – пищу вводят в желудок или кишечник (редко) искусственным путем. Искусственное питание можно осуществить: 1. При помощи зонда, введенного через рот или нос, либо через гастростому. 2. Вводить питательные растворы при помощи клизмы (после очистительной клизмы). 3. Вводить питательные растворы парентеральным путем (внутривенно капельно). ЗАПОМНИТЕ! - При искусственном питании суточная калорийность пищи составляет около 2000 калорий, соотношение белков – жиров – углеводов 1: 1: 4. - Воду пациент получает в виде водно-солевых растворов в среднем 2 литра в сутки. - Витамины добавляют к пищевым смесям или вводят парентерально.
Виды искусственного кормления:
- Энтеральное (через зонд, питательная клизма),
- Парентеральное (инфузионная),
- Комбинированное.
Показания искусственного питания:
- Затруднение глотания, сужение или непроходимость пищевода;
- Стеноз привратника;
- Состояние после операции на пищеводе или ЖКТ;
- Рвота;
- Большая потеря жидкости;
- Нарушение сознания;
- Психозы с отказом от приема пищи;
- миастения:
- сепсис, ожоги.
Для питания через зонд используют такие смеси:
1. Приготовленные перед употреблением из жидких компонентов - молока, сливок, сметаны, яиц, бульонов, фруктовых соков - с добавлением легкорастворимых (сухое молоко, сахар, крахмал) или дрибнопротертих (мясо, рыба, сыр) продуктов
2. Продукты детского питания ("Малютка", "Малыш и др.)
3. ЭНПИТы (белковый, обезжиренный, безлактозный и др.)
4. гомогенизированные консервированные смеси промышленного производства из натуральных продуктов (мясо-овощные, мясо-крупяные, молочно-крупяные, молочно-фруктовые и др.)
5. Промышленные быстрорастворимые смеси.
После операций по поводу сужения пищевода, при ожогах или при неоперабельных опухолях больных кормят через операционную фистулу - гастростому. При некоторых заболеваниях верхнего отдела пищеварительного канала, а также после операций на пищеводе и желудке накладывают еюностому. Необходимо следить за чистотой кожи в области стомы. Желудочный и кишечный сок, гнойные выделения постоянно раздражают кожу вокруг стомы. Она мацерируется, возникают язвы, появляется кисло-гнилостный запах. Таким больным систематически проводят туалет кожи, смазывают ее 70% спиртом, а затем накладывают цинковую мазь, часто меняя стерильные повязки.
Ректальное искусственное питание - это введение питательных веществ через прямую кишку. Применяется при резком обезвоживании организма, полной непроходимости пищевода, а также после операций на пищеводе и кардинальном отделе желудка. Применение на питание клизм достаточно ограничено, поскольку в нижнем отделе толстой кишки всасываются только вода, изотонический раствор натрия хлорида, 5% раствор глюкозы и частично белки и аминокислоты. Пищевые клизмы могут быть только дополнительным методом введения питательных веществ.
Парентеральное питание назначают больным с явлениями непроходимости пищеварительного канала, после операций на пищеводе, желудке, кишечнике, истощенным, ослабленным больным при подготовке их к операции и в других случаях. При парентеральном питании в / в капельным методом вводят белковые препараты (гидролизин, гидролизат казеина белковый, альвезин, аминопептид), жировые эмульсии (липофундин, интралипид), раствор глюкозы, витамины, минеральные соли, растворы электролитов, кровезаменители. Скорость введения этих препаратов в течение первых ЗО минут 10-20крапель за минуту, а затем скорость увеличивается до 30-40 - 50-60 капель в минуту.
Измерение водного баланса
У больного с отеками нужно ежедневно измерять его суточный водный баланс, т. е. соотношение между выпитой за сутки жидкостью и количеством выделенной мочи. Измерьте ёмкость посуды, из которой Ваш подопечный ест и пьёт. Приготовьте мерный сосуд для мочи, куда подопечный будет мочиться (мерный стакан, банку). Каждый раз как пациент помочится, собирайте мочу в мерный сосуд и измеряйте каждую порцию. Подсчет начинают после раннего мочеиспускания (обычно бывает часов в 6 утра) и заканчивают утром следующего дня. Занесите данные в дневник в две колонки: в одной количество потребленной жидкости, в другой – количество выделенной мочи, просуммируйте полученные данные. В норме выделяться должно 65-75% от объема выпитой жидкости, при этом учитывать надо не только жидкости в чистом виде, но и фрукты, овощи, супы, мороженное и т.п. Расчет проводят так: 1500 х 0,8 (80%) = 1200 мл, а в примере на 130 мл меньше. Значит, водный баланс отрицательный, возможно нарастание отёков, лечение неэффективно. У больных с сердечной недостаточностью наиболее рано отеки появляются на ногах, особенно на ступнях у лодыжек. Почечные отеки обычно начинаются на лице или распространяются по всему телу. Иногда они возникают быстро. Больной с такими отеками может лежать и не испытывать сильной одышки. Воспалительные отеки отличаются тем, что отечная кожа красноватая, на ощупь теплая и болезненная. Человеку с отеками, обусловленными заболеваниями сердца или почек, нельзя есть соленую пищу и надо ограничить прием жидкости до 1 л в сутки. Лист учёта водного баланса по следующей форме (пример):
Признаки обезвоживания:
Меры при обезвоживании организма. Если человек теряет значительно больше жидкости, чем потребляет, это тревожный фактор. Часто обезвоживание организма происходит при неукротимой рвоте, длительной диарее, если человек сильно потеет при повышении температуры тела. - Обязательно давайте больному больше пить, восстанавливая водный баланс. - Создайте благоприятные условия для питья: кружка должна быть на столе возле кровати, при необходимости используйте поильник или трубочку для питья. - Узнайте, какие напитки больше нравятся подопечному. - Следите за тем, чтобы питье было свежим и теплым. |
Измерение суточного диуреза и определение водного баланса Категория: Манипуляции Цель: диагностика скрытых отёков. Оснащение: медицинские весы, мерная стеклянная градуированная ёмкость для сбора мочи, лист учёта водного баланса. Подготовка к процедуре
убедится, что пациент сможет проводить учёт жидкости;
соблюдать обычный водно-пищевой баланс и двигательный режим;
убедится, что пациент не принимает диуретики в течении 3-х дней;
дать подробную информацию о порядке записей в листе учёта водного баланса;
объяснить примерное процентное содержание воды в продуктах питания для облегчения учёта введённой жидкости (учитываются и введённые парентеральные растворы). Выполнение процедуры
в 6.00 необходимо выпустить мочу в унитаз;
собирать мочу после каждого мочеиспускания, измерять диурез;
фиксировать количество жидкости в листе учёта;
фиксировать количество поступившей в организм жидкости в листе учёта;
в 6.00 часов следующего дня сдать лист учёта медицинской сестре. Окончание процедуры
определить медицинской сестре, какое количество жидкости должно выделиться с мочой (количество выделенной мочи умножить на 0,8 = количество мочи, которое должно выделиться в норме);
считать водный баланс отрицательным, если выделяется меньше жидкости, чем рассчитано (в норме) плюс или минус 5-10%;
считать водный баланс положительным, если выделено больше жидкости, чем рассчитано;
сделать записи в листе учёта водного баланса и оценить его.
Введено |
Количество |
Выделено |
Количество |
Выпито |
1500 мл |
Диурез |
1200 мл |
Введено парантерально |
500 мл |
Стул |
150 мл |
Введено в дренаж |
200 мл |
Выделилось по дренажу |
350 мл |
Прочее поступление |
- |
Зондирование желудка |
- |
Всего введено за сутки |
2200 мл |
Всего выведено за сутки |
1700 мл |
Расчет кол-ва мочи 2200 х 0.8 |
Расчетное кол-во мочи в норме -1760 мл |
Водный баланс |
- 60 мл |
|
|
|
|
Диеты Певзнера — система диет, разработанная советским учёным М. И. Певзнером и применяемая при лечении ряда заболеваний. Данная система обеспечивает индивидуальность лечебного питания для людей с различными заболеваниями. Каждая диета называется столом и имеет свой номер. Некоторые диеты имеют несколько вариантов, которые обозначают буквами в номере основной диеты. Особую группу диет составляют нулевые (или хирургические) диеты, а также специальные разгрузочные диеты.
Диета |
Показания |
Стол № 1 |
Затихание обострения язвенной болезни, на протяжении 6-12 мес. после обострения, а также при гастритах с повышенной кислотностью |
Стол № 1а |
Обострения язвенной болезни, обострения хронического гастрита с повышенной кислотностью |
Стол № 1б |
Затихание обострения язвенной болезни и хронических гастритов с повышенной кислотностью |
Стол № 2 |
Хронические гастриты с пониженной кислотностью или при ее отсутствии, хронические колиты (вне обострения) |
Стол № 3 |
Атонические запоры |
Стол № 4 |
Острые заболевания кишечника и обострения в период продолжающегося поноса |
Стол № 4а |
Колиты с преобладанием процессов брожения |
Стол № 4б |
Хронические колиты в стадии затухающего обострения |
Стол № 4в |
Острые заболевания кишечника в период выздоровления как переход к рациональному питанию; хронические заболевания кишечника в период затухания обострения, а также вне обострения |
Стол № 5 |
Заболевания печени, желчного пузыря, желчевыводящих путей вне стадии обострения |
Стол № 5а |
Хронические панкреатиты |
Стол № 6 |
Подагра, почечнокаменная болезнь с отхождением камней, состоящих преимущественно из уратов |
Стол № 7 |
Хронические заболевания почек с отсутствием явлений хронической почечной недостаточности |
Стол № 7а |
Острые почечные заболевания (нефрит острый или его обострения) |
Стол № 7б |
Затихание острого воспалительного процесса в почках |
Стол № 8 |
Ожирение как основное заболевание или сопутствующие при других болезнях, не требующие специальных диет |
Стол № 9 |
Сахарный диабет средней и легкой тяжести |
Стол № 10 |
Заболевания сердечнососудистой системы с недостаточностью кровообращения степени I-IIA |
Стол № 11 |
Туберкулез легких, костей, лимфатических узлов, суставов при нерезком обострении или затухании, истощение после инфекционных болезней, операций, травм |
Стол № 12 |
Функциональные заболевания нервной системы |
Стол № 13 |
Острые инфекционные заболевания |
Стол № 14 |
Мочекаменная болезнь (фосфатурия) |
Стол № 15 |
Различные заболевания, не требующие специальных лечебных диет |
Позиция Фаулера – назначение и тонкости
Положение, или позиция Фаулера, активно используется в качестве физиотерапевтической процедуры при лечении различных заболеваний костей и суставов. Пациент, проходящий процедуру помещения тела в позицию Фаулера, оказывается в положении одновременно полусидя и полулежа.
Существует общепринятая поэтапная инструкция помещения пациента в эту позицию. Все шаги призваны максимально комфортно и безболезненно расположить тело пациента для выполнения ряда процедур. А также, это положение тела оптимально в качестве мер профилактики некоторых побочных эффектов длительной иммобилизации при лечении костей и суставов
Особенности позиции Фаулера
|
Кровать пациента должна находиться в горизонтальном положении в качестве основы для укладывания человека в нужную позицию. |
|
Изголовье кровати поднимается под углом от 45 до 60 градусов для более комфортного положения пациента. При этом человеку значительно удобнее общаться с персоналом и окружающими, и легче дышать. |
|
Голова человека при правильном расположении в позицию Фаулера укладывается на небольшую подушку или на матрац. Эта мера призвана снизить рефлекторную сгибательную контрактуру мышц шеи и плечевого пояса. |
|
В том случае, когда пациент лишен возможности двигать и шевелить руками самостоятельно, под верхние конечности подкладываются валики или подушки. Этот несложный прием позволяет предупредить воздействие силы тяжести и ее последствия для рук и плечевого пояса. В числе такого рода воздействий можно назвать вывих плеча, контрактуру сгибательной способности рук, растяжение сустава плеча и его капсулы. |
|
Поясничный отдел также защищается при помощи подушки. Нагрузка на позвоночник при помощи подушки под поясницей снижается, и тело занимает более комфортное и естественное положение. |
|
С целью снижения воздействия силы тяжести на нижние конечности под бедро подкладывается валик или подушка небольшого размера. Это позволяет избежать излишнего сгибания коленного сустава и, как следствие, передавливания подколенной артерии, что чревато дефицитом кровоснабжения ног. |
|
Нижняя треть голени в результате длительного лежания может подвергнуться излишнему давлению мягких тканей, что ведет к появлению пролежней. В качестве защиты в этом случае выступает подушка небольшого размера. |
|
Стопы также могут пострадать от тыльного сгибания и так называемого провисания, поэтому необходимо использовать упор для них в 90 градусов. |
Вопросы для самоконтроля:
1. Понятие рационального питания.
2. Основные принципы рационального питания.
3. Функции пищи.
4. Понятие диетотерапии.
5. Организация питания пациентов в стационаре.
