
19. Анестезия в кардиохирургии
Оперблок для сердечной хирургии с его многочисленным персоналом, мониторами и всевозможным оборудованием, обеспечивающим поддержание функций организма оперируемого пациента, нередко производит устрашающее впечатление на начинающего анестезиолога. Однако принципы анестезиологической помощи аналогичны таковым в других областях хирургии; важное различие состоит лишь в том, что перфузия основных органов достигается искусственным путем, поскольку сердце является предметом операции.
Операцией на «открытом сердце» называют хирургическое вмешательство, при котором функции сердца и легких осуществляются с помощью экстракорпорального насоса и газообменного блока (сердечно-легочный шунт- СЛШ). При так называемых закрытых операциях сердечная и легочная функция остается интактной и анестезиологическое ведение сходно с таковым при грудной хирургии.
Кроме установки водителей ритма, в больницах Национальной службы здравоохранения Великобритании ежегодно проводится более 25000 операций на сердце. В их число входят примерно 3500 операций по поводу врожденных пороков, 5000-в связи с приобретенным заболеванием клапанов и 16000 вмешательств, связанных с ишемической болезнью сердца.
Врожденные пороки сердца
Они наблюдаются с частотой 6- 8 на 1000 новорожденных. Почти в 1/3 случаев коррекция врожденных пороков сердца может проводиться как закрытая операция, в остальных же случаях, в том числе при септальных дефектах, аномалиях клапанов и цианотических поражениях, таких как тетрада Фалло, требуется СЛШ.
Приобретенное заболевание клапанов
Этот тип поражения сердца наблюдается теперь менее часто в связи с уменьшением распространенности ревматических заболеваний. Развивается стеноз или недостаточность с наиболее частым вовлечением митрального и аортального клапанов. Операция обычно заключается в замене пораженного клапана искусственным. Это может быть механический протез с наклонным диском или тканевый клапан (обычно клапан свиньи), специально обработанный и подготовленный (гетеропро-тез). Клапанные протезы надежны, однако они требуют от своего обладателя пожизненного получения антикоагулянтов. При использовании свиных гетеропротезов антикоагулянтная терапия обычно не является необходимой, но нередки повторные операции, связанные с недостаточностью клапана (примерно через 10 лет).
Ишемическая болезнь сердца
Концепция реваскуляризации ишемизированного миокарда была предложена примерно 25 лет назад и состоит в использовании части подкожной вены ноги для соединения аорты и коронарной артерии дистальнее места стеноза (рис. 19.1). С тех пор операция коронарного шунтирования стала наиболее часто выполняемой операцией на сердце. Все чаще в качестве протеза используется внутренняя артерия молочной железы.
Показания к хирургическому вмешательству остаются спорными. Хотя стенокардия устраняется в 80-90% случаев, ожидаемая продолжительность жизни (в сравнении
с консервативным лечением) возрастает далеко не во всех группах пациентов. Краткосрочный прогноз улучшается при операции только у пациентов с поражением левой главной коронарной артерии или заболеванием трех сосудов, а также у лиц с нарушением функции левого желудочка, однако это улучшение не является стабильным.
Экстракорпоральное кровообращение
Важнейшие компоненты системы экстракорпорального кровообращения включают следующее:
1) насос;
2) оксигенатор;
3) трубопроводы и фильтры;
4) жидкость, заполняющая эти компоненты.
Их нормальное расположение показано на рис. 19.2. Кровь из венозного русла циркуляции, обычно из полых вен, дренируется под силой тяжести в венозный резервуар, а затем в блок газообмена (оксигенатор), где происходит ее обогащение кислородом и удаление углекислого газа. «Артериальная» кровь накачивается в артериальное русло циркуляции, обычно в нисходящую аорту.
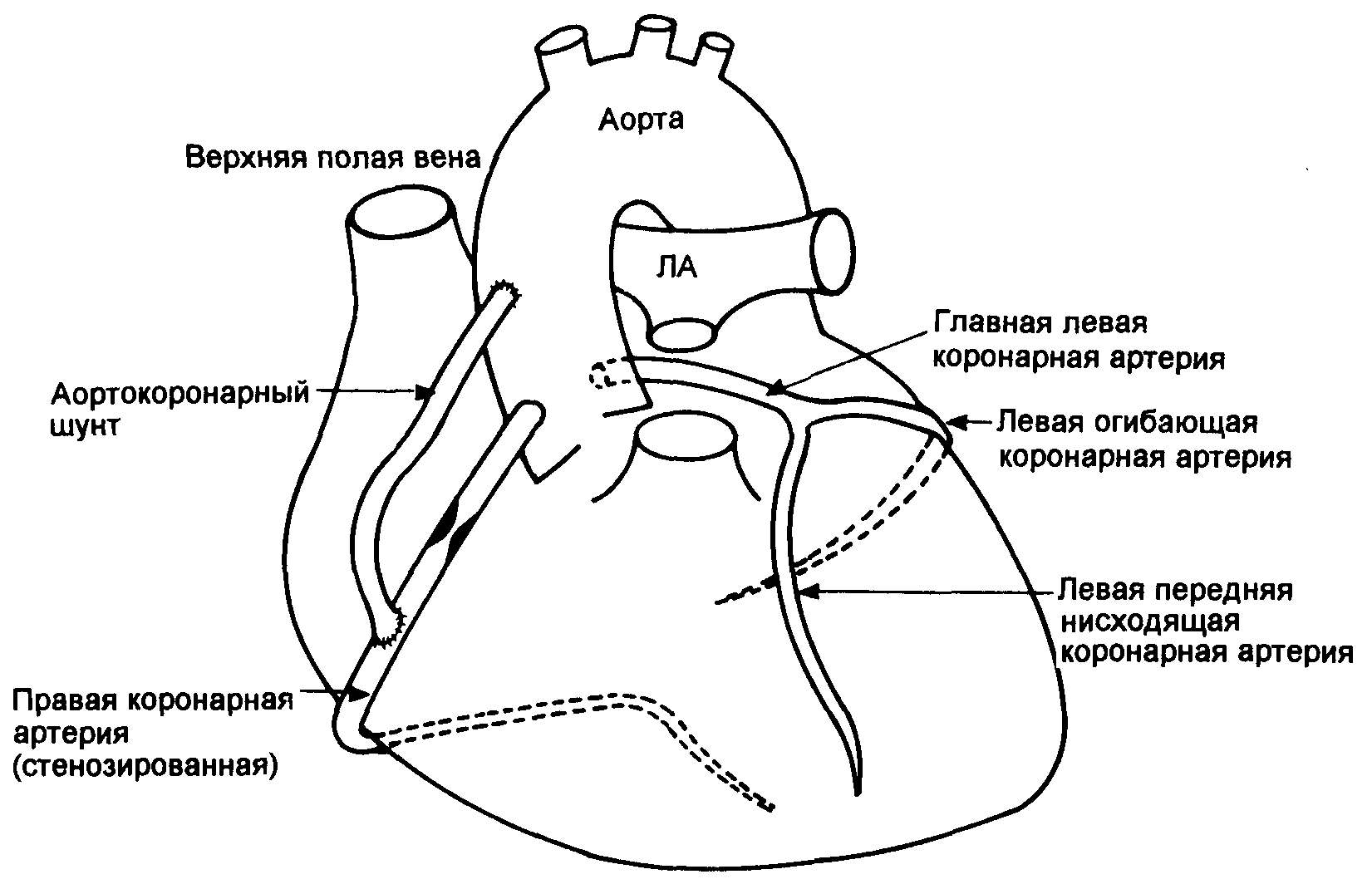
Рис. 19.1. Схематическое изображение коронарных артерий и аортокоронарного шунтирования. Тройное поражение сосудов включает правую, левую огибающую и левую переднюю нисходящую артерии. ЛА- легочная артерия.
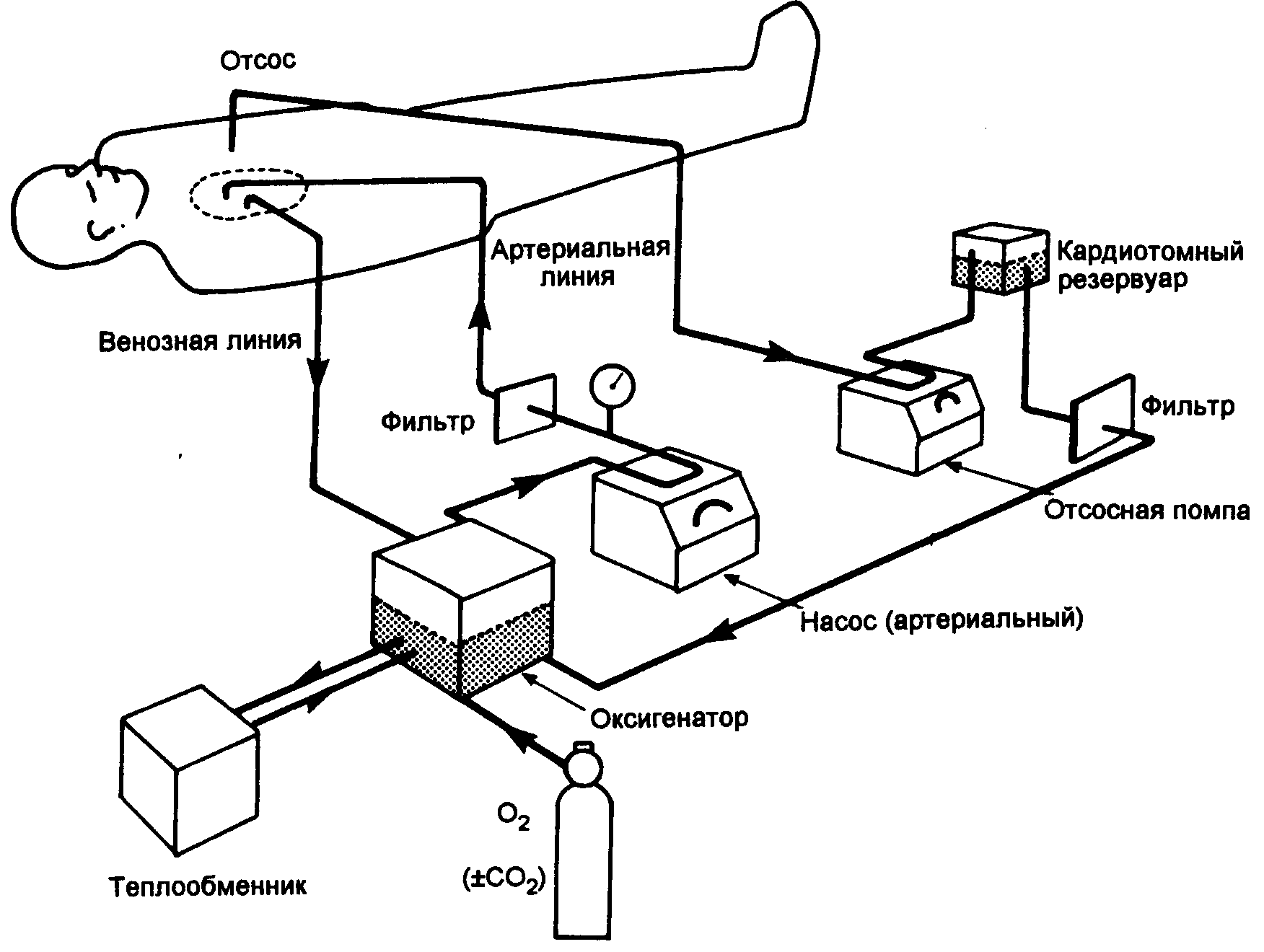
Рис. 19.2. Компоненты экстракорпорального контура.
Таким образом, сердце и легкие «шунтируются» или изолируются и их функция временно поддерживается механическим оборудованием, находящимся в отдалении от тела пациента. В большинстве оксигенаторов имеется теплообменник для быстрого изменения температуры, а также отсос для дренирования излишней или пролитой (вокруг шунта) крови и ее возвращения в венозный резервуар для оксигенации, а затем- в кровообращение.
Насосы
Роликовые насосы (рис. 19.3), перемещающие кровь по кругу за счет перемежающейся компрессии в замкнутой тюбинговой системе при каждом обороте. Посредством прерывистого ускорения головки ролика может быть получена «пульсирующая» форма кривой кровотока;
однако данные, подтверждающие, что этот более физиологический кровоток улучшает исход, пока немногочисленны .
Оксигенаторы
Существует два типа оксигенаторов.
1. Пузырьковые оксигенаторы
В этих устройствах пузырьки кислорода проходят через венозную кровь. Такие оксигенаторы относительно дешевы, но они вызывают повреждение эритроцитов и тромбоцитов и обусловливают расход факторов свертывания крови. Период их использования ограничивается несколькими часами, поскольку степень возникающих повреждений зависит от времени.
2. Мембранные оксигенаторы
Они содержат полунепроницаемую мембрану, которая разделяет фазы газа и крови и через которую происходит газообмен. При использовании мембранных оксигенаторов повреждение компонентов крови ниже, чем в случае применения пузырьковых оксигенаторов.
Трубопроводы, фильтры, манометры и отсос
Они должны быть стерильными и нетоксичными и как можно меньше повреждать кровь. В артериальном контуре должен быть также установлен фильтр для удаления газовых эмболов, идущих прямо в аорту. Отсос необходим для отвода крови, собираемой в легочной циркуляции или левом желудочке во время шунтирования, а также для удаления разливающейся крови из перикардиального мешка. Кровь собирается в «кардиотомный резервуар», фильтруется и возвращается в большой круг. Такой отсос также вызывает повреждение компонентов крови.
Заполняющая жидкость
Первоначально предполагалось, что соединение циркуляции с экстракорпоральным контуром потребует заполнения последнего антикоагулированной цельной кровью. Это увеличивает экспозицию донорской крови и может привести к реакции несовместимости. Однако стало ясно, что использование цельной крови для заполнения наружного контура необязательно, так как организм переносит относительно низкий гематокрит. Когда СЛШ начинает действовать и кровь пациента смешивается с экстракорпоральной циркуляцией, содержащей чистую жидкость (жидкость, заполняющая систему), гематокрит снижается примерно до 20-25%. Хотя содержание кислорода уменьшается, биодоступность может повышаться благодаря улучшению органного кровотока в результате снижения вязкости крови. У некоторых пациентов (с небольшой массой тела, дети или пациенты с низким предоперационным показателем гемоглобина, у которых дилюция снижает гематокрит до менее 20%) к заполняющей жидкости может добавляться кровь. У нормальных взрослых используются почти исключительно «чистые» заполняющие жидкости (обычно раствор лактата натриевых соединений). В большинстве отделений сердечно-сосудистой хирургии имеются индивидуальные рецепты добавок к заполняющей жидкости (например, плазма, декстран, маннитол, бикарбонат натрия и калий) для получения изоосмолярного раствора с физиологическим рН.
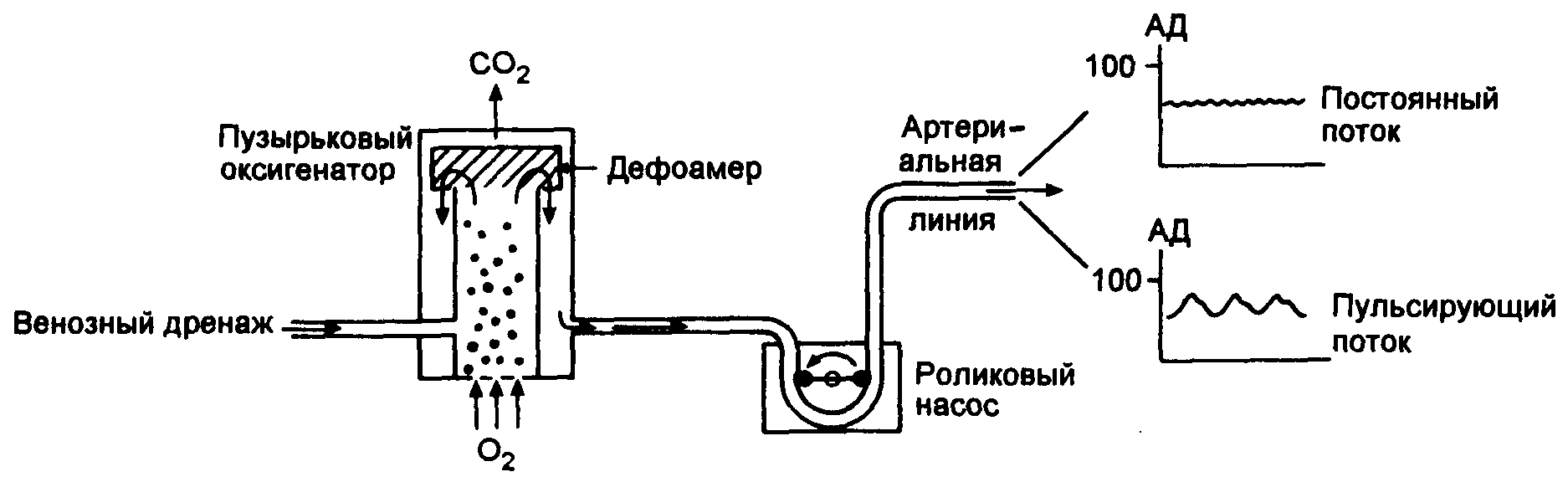
Рис. 19.3. Схематическое изображение оксигенатора и артериального насоса.
