
- •Эмоционально-аффективные симптомы
- •Когнитивные симптомы
- •Функционально-неврологические феномены
- •Глава 6
- •Острый аппендицит
- •Лечение
- •Часто встречающиеся ошибки
- •Острый холецистит
- •Острый панкреатит
- •Классификация
- •Возможные осложнения
- •Лечение
- •Ущемлённая грыжа
- •Глава 7
- •Системы
- •Глава 7
- •Глава 8
- •Острые заболевания век Абсцесс века
- •Острые конъюнктивиты
- •Ранения органа зрения
- •Ожоги глаз
- •Электроофтальмия
- •Внезапная потеря зрения
- •Глава 9
- •Носовое кровотечение
- •Глава 9
- •Глава 9
- •Глава 10
- •Глава 11
- •Глава 11
- •Тошнота и рвота
- •Глава 11
- •Желтуха
- •Глава 12
- •Глава 12
- •Анафилактический шок
- •Глава 13
- •Вывих предплечья
- •Перелом диафиза бедра
- •Закрытая травма груди
- •Ранения груди
- •Ранения сердца
- •Описание повреждений
- •Клинические признаки
- •2. Сочетанная травма спинного мозга
- •3. Сочетанная травма груди
- •4. Сочетанная травма живота
- •5. Сочетанная травма опорно-двигательного аппарата
- •6. Сочетанная травма двух и более полостей (областей)
- •7. Сочетанная травма без основного повреждения
215
Стресс
Ситуация кульминации конфликта (развод, ссора и т.д/
Тревога
Гипервентиляция
Ситуация оживления детских страхов
Вегетативная активация (повышение активности чаще симпатической нервной системы, возрастание уровня пролактина, соматотропного гормона, кортизола, респираторный алкалоз и т.д.)
Паническая атака
Рис. 5-8. Патогенез панических атак.
■Симпатико-адреналовый криз характеризуются неприятными ощущениями в области грудной клетки и головы, подъёмом АД, тахикардией до 120—140 в минуту, ознобом, похолоданием и онемением конечностей, бледностью кожных покровов, мидриазом, экзофтальмом, ощущением страха, тревоги, сухостью во рту. Завершается приступ полиурией с выделением светлой мочи.
■Вагоинсулярный криз проявляется головокружением, ощущением удушья, тошнотой, снижением АД, иногда брадикардией, экстрасистолией, покраснением лица, гипергидрозом, слюнотечением, желудочно-кишечными дискинезиями.
■Смешанный криз имеет признаки симпатической и парасимпатической активации, которые возникают одновременно или следуют один за другим.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику проводят со следующими заболеваниями (перечислены по частоте встречаемости).
■Гипертоническим кризом.
■Вестибулярным кризом.
■Пароксизмальной тахикардией.
■Гипогликемией.
■Истерическим припадком.
■Эпилептическим припадком.
■Нейрогенным обмороком.
СОВЕТЫ ПОЗВОНИВШЕМУ
■ Создайте больному покой, разрешите ему занять удобное для себя положение.
216
■Постарайтесь успокоить больного.
■Найдите те препараты, которые больной принимает, и покажите их врачу или фельдшеру СМ П.
■Не оставляйте больного без присмотра.
ДЕЙСТВИЯ НА ВЫЗОВЕ Диагностика
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
■Были ли ранее подобные состояния?
■Чем они купировались?
■Есть ли у пациента соматическая и/или неврологическая патология (синдром вегетативной дисфункции, аритмии, артериальная гипертен- зия, сахарный диабет, эпилепсия, болезнь Меньера и др.)?
■Употреблял ли пациент накануне алкоголь? В каком количестве?
■Наблюдается ли пациент у невролога, психиатра, нарколога (синдром вегетативной дисфункции, депрессия, алкоголизм, наркомания)?
■Терял ли пациент сознание?
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
■Визуальная оценка цвета кожных покровов: бледные, гиперемия, по вышенной влажности.
■Осмотр ротовой полости: прикус языка характерен для эпилептического припадка.
■Исследование пульса, измерение ЧСС, ЧДД: тахикардия, брадикардия, неправильный ритм,тахипноэ.
■Измерение АД: артериальная гипертензия, гипотензия.
■Наличие различных вегетативных, эмоционально-аффективных, когнитивных симптомов и/или функционально-неврологических феноменов (см. табл. 5-9).
Таблиид 5-9. Клинические симптомы вегетативных кризов (панических атак)
 Вегетативные
симптомы___________
Вегетативные
симптомы___________
Кардиалгии (неприятные болевые ощущения в левой половине грудной клетки, боль неинтенсивная, ноющая, щемящая, отсутствует связь с физическим усилием, положением тела, приёмом пищи, уменьшается при приёме седативных препаратов)
Лабильность ритма сердца (чаще тахикардия, реже брадикардия, неправильный ритм)
Лабильность АД (артериальная гипертензия, гипотензия)
Дыхательные расстройства (гипервентиляционный синдром, чувство неполноценности вдоха и нехватки воздуха, чувство кома в горле, «тоскливые вздохи») Потливость, особенно дистальных отделов конечностей Ощущение приливов жара или холода
Желудочно-кишечные расстройства (повышенная саливация, аэрофагия, тошнота, рвота, метеоризм, абдоминалгии) Полиурия в конце приступа
217
Окончание ma&i. 5-9
Эмоционально-аффективные симптомы
Чувство паники, страх смерти, страх «сойти с ума» или совершить неконтро лируемый поступок (типичные панические атаки) Эмоциональные феномены отсутствуют (атипичные панические атаки)
Когнитивные симптомы
Искажённое восприятие пациентом себя в окружающем мире или окружающего мира (ощущение нереальности окружающей обстановки)
Функционально-неврологические феномены
Зрительные расстройства в виде пелены перед глазами, «трубчатое зрение» Слуховые расстройства (удаление или приглушение звуков) Двигательные феномены в виде псевдопарезов, в большинстве случаев возникающие в левой половине тела и чаще в руке, нарушение походки Дрожание, ознобоподобный тремор Нарушение речи и голоса Судорожный феномен Утрата сознания
И НСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
■ Регистрация ЭКГ:
необходимо исключить пароксизмальную тахикардию;
возможно наличие несимметричных отрицательных зубцов Т, преимущественно в правых грудных отведениях;
может появляется зубец U, наслоенный на зубец Т;
иногда отмечают синдром ранней реполяризации желудочков.
Лечение
Показания к госпитализации. Больной с паническими атаками в экстренной госпитализации не нуждается, показанием является подозрение на наличие острой соматической, неврологической или психиатрической патологии.
Рекомендации для оставленных дома больных. Консультация и наблюдение у невролога по месту жительства.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
■Введение ненаркотических анальгетиков и спазмолитиков при вегета тивных кризах (неэффективны).
■Применение антигистаминных препаратов как седативных нецелесо образно, потому что они не имеют анксиолитического действия и ма лоэффективны (оказывают снотворный эффект и угнетают ЦНС). Их применение допустимо при наличии противопоказаний к назначению бензодиазепинов.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
■Необходимо успокоить пациента: беседа, седативные средства из до машней аптечки (валериана, пустырник и др.).
218
■Для купирование панической атаки применяют бензодиазепины (тран квилизаторы). Диазепам вводят в/м или в/в болюсно в начальной дозе 10—20 мг (2—4 мл 0,5% р-ра). Оказывает анксиолитическое. седативно- снотворное, антипаническое и противосудорожное действие. Эффект оценивают через 1 ч. Запретить одновременный приём алкогольных напитков.
■При симпатико-адреналовом кризе препаратами выбора служат не селективные р-адреноблокаторы, которые снижают АД и ослабляют соматические проявления тревоги (анксиолитическое действие). Про- пранолол назначают сублингвально по 10—40 мг/сут. Противопоказан при артериальной гипотензии (систолическое АД менее 90 мм рт.ст.), острой сердечной недостаточности, кардиогенном шоке, облитериру- ющих заболеваниях артерий, бронхиальной астме, АВ-блокаде II—III степени, синусовой брадикардии (ЧСС менее 55 в минуту).
При панических атаках необходимы консультация и наблюдение у невролога с назначением антидепрессантов (трициклических, селективных ингибиторов обратного захвата серотонина).
МЕНИНГИТ
Менингит — инфекционное заболевание с поражением оболочек головного и спинного мозга. Менингит угрожает жизни больного в том случае, когда развиваются потеря сознания, судорожный синдром и шок.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
По этиологии различают:
бактериальные менингиты (наиболее частые возбудители — Streptococcus pneumoniae, грамотрицательные палочки и Neisseria meningitidis);
вирусные менингиты (возбудители — вирусы Коксаки, ECHO, паротита, полиовирусы);
грибковые менингиты. Патогенетические механизмы:
воспаление и отёк мозговых оболочек и, нередко, прилегающей ткани мозга;
нарушение кровотока в мозговых и оболочечных сосудах;
гиперсекреция ликвора и задержка его резорбции;
расширение ликворных пространств;
повышение внутричерепного давления;
раздражение оболочек мозга;
поражение корешков черепных и спинномозговых нервов;
общая интоксикация.
КЛАССИФИКАЦИЯ
По характеру воспалительного процесса
■ Гнойные менингиты, как правило, бактериальной этиологии.
■ Серозные менингиты, вызываемые вирусами и микобактериями. По течению
■ Острые менингиты, как правило, бактериальной этиологии. Особо выделяют молниеносный менингит, при котором развёрнутая клиничес
219
кая картина формируется в течение менее чем 24 ч и часто наступает летальный исход.
■Подострые менингиты.
■Хронические менингиты — при сохранении симптоматики более 4 нед (ос новные причины: туберкулёз, сифилис, болезнь Лайма, кандидоз, аспергил- лёз, токсоплазмоз, ВИЧ, системные заболевания соединительной ткани).
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина заболевания варьирует, так как определённые симптомы и признаки появляются на различных стадиях болезни. Как правило, продромальный период продолжается менее 48 ч, заболевание носит прогрессирующий характер и сопровождается значительным ухудшением состояния больного.
Наиболее частые симптомы при менингите:
лихорадка;
головная боль (усиливается после 2—3 поворотов головы в горизонтальной плоскости);
тошнота и рвота;
нарушение сознания;
ригидность мышц шеи;
петехиальные высыпания (мелкие кровоизлияния на коже в виде коричнево-красных крапинок или пятен), локализующиеся на туловище и нижних конечностях;
судорожные припадки;
светобоязнь.
Предикторы риска летального исхода или тяжёлых неврологических нарушений:
артериальная гипотензия;
судорожные припадки;
нарушение сознания;
стеноз внутричерепных артерий;
анемия при поступлении в стационар (гемоглобин менее 110 г/л);
пожилой возраст. Возможные осложнения
■Инфекционно-токсический шок — АД быстро снижается, пульс ните видный или не определяется, резкое побледнение кожных покровов и цианоз; сопровождается нарушением сознания (оглушённость, сопор, кома), анурией, острой надпочечниковой недостаточностью.
■Дислокационный синдром (возникающий при вклинении головного мозга) — резкое нарастание уровня угнетения сознания, головная боль, тошнота, рвота, появление или усиление очаговой неврологической симптоматики (анизокория, двухсторонние патологические стопные знаки), брадикардия, быстро сменяющаяся тахикардией, повышение, а затем и снижение АД, дыхательные расстройства в виде одышки, дыхания типа Чейна-Стокса.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
На догоспитальном этапе не проводят, при подозрении на острый менингит показана экстренная госпитализация в инфекционный стационар.
В стационаре менингит дифференцируют с субарахноидальным кровоизлиянием, ЧМТ, вирусным энцефалитом, абсцессом головного мозга,
220 ■ Глава 5
субдуральной эмпиемой, малярией с поражением головного мозга, злокачественным нейролептическим синдромом, бактериальным эндокардитом, гигантоклеточным артериитом.
СОВЕТЫ ПОЗВОНИВШЕМУ
■Измерьте температуру тела больного.
■При лихорадке необходимо тщательно осмотреть всё тело больного на предмет сыпи при хорошем освещении.
■Можно дать больному жаропонижающее ЛС (парацетамол).
■Следите, чтобы больной принимал достаточное количество жидкости.
■Найдите те препараты, которые больной принимает, и подготовьте их к приезду бригады СМП.
■Не оставляйте больного без присмотра.
ДЕЙСТВИЯ НА ВЫЗОВЕ Диагностика
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
■Были ли контакты с инфекционными больными (в частности, менингитом)?
■Когда возникли первые симптомы?
■Было ли начало заболевания острым (внезапный озноб, резкое повышение температуры тела, боли в мышцах и др.)?
■Продолжительность и характер лихорадки.
■Беспокоит ли головная боль (как правило, интенсивность боли нарастает в течение нескольких часов и становится мучительной и нестерпимой)?
■Сопровождается ли головная боль тошнотой и рвотой?
■Присутствуют ли высыпания на коже, светобоязнь, судороги?
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
■Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения.
■Оценка психического статуса: бред, галлюцинации, психомоторное возбуждение.
■Визуальная оценка: гиперемия или бледность кожных покровов, наличие петехиальной сыпи (характерна для менингококковой инфекции).
■Исследование пульса, измерение ЧДД, ЧСС, АД.
■Измерение температуры тела.
■Определение специфических симптомов:
акцентуация на толчках — симптом положительный, если у пациента усиливается головная боль после 2-3 поворотов головы в горизонтальной плоскости;
ригидность мышц шеи;
симптом Кернига положительный, если головная боль у пациента усиливается при разгибании в коленном суставе ноги, согнутой в тазобедренном суставе.
■ Уточнить наличие жизнеугрожающих осложнений (инфекционно-токсического шока и вклинения головного мозга).
221
Лечение
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Обоснованное подозрение на менингит служит показанием к госпитализации в инфекционный стационар. Транспортировка лёжа на носилках со слегка приподнятым головным концом.
Людей, проживающих вместе с пациентом, предупреждают о необходимости безотлагательного обращения к врачу при появлении симптомов, подозрительных на менингит.
Рекомендации для оставленных дома больных. Амбулаторная консультация инфекциониста и невролога.
Часто встречающиеся ошибки. Проведение тщательного осмотра кожных покровов при недостаточно хорошем освещении.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
■ Симптоматическая терапия
При выраженной головной боли применяют парацетамол перорально по 500 мг с большим количеством жидкости (максимальная разовая доза 1 г, максимальная суточная доза 4 г).
При судорогах назначают бензодиазепины: диазепам в/в 10 мг, разведённый в 10 мл 0,9% р-ра натрия хлорида, со скоростью не более 3 мл/мин (при большей скорости существует риск внезапной остановки дыхания). Допустимо ректальное введение раствора в дозе 0,2-0,5 мг/кг у взрослых и детей.
■При молниеносном течении менингита целесообразно назначение анти биотиков, предпочтительнее цефалоспоринов III поколения: цефтри- аксон в/в 2 г (у детей младшего возраста 100 мг/кг/сут), разведённый в 10 мл 0,9% р-ра натрия хлорида. Противопоказан при гиперчувст вительности, в том числе к другим цефалоспоринам, пенициллинам, карбапенемам.
■При инфекционно-токсическом шоке:
400 мл 0,9% р-ра натрия хлорида в/в капельно (восполнение ОЦК);
преднизолон 60 мг в 10 мл 0,9% р-ра натрия хлорида в/в медленно за 15 мин до введения антибактериальных препаратов для снижения смертности, риска развития осложнений и предотвращения потери слуха;
цефтриаксон в/в 2 г в 10 мл 0,9% р-ра натрия хлорида;
немедленная госпитализация в отделение интенсивной терапии.
■ При признаках дислокационного синдрома:
введение 15% р-ра маннитола по 0,5-1,5 г/кг в/в капельно;
немедленная госпитализация в отделение интенсивной терапии.
ЭНЦЕФАЛИТЫ И МЕНИНГОЭНЦЕФАЛИТЫ
Энцефалит — инфекционное заболевание, преимущественно вирусной этиологии, характеризующееся поражением вещества головного и/или спинного мозга (миелит) и сопровождающееся синдромом общей интоксикации, повышением внутричерепного давления, энцефалитическим синдромом и, как правило, наличием воспалительных изменений в ликворе.
222
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Энцефалиты (менингоэнцефалиты) могут быть вызваны любым инфекционным агентом, но чаще всего обусловлены вирусной инфекцией.
■В основе первичных энцефалитов лежит поражение мозга, вызванное непосредственным проникновением инфекционного агента через гема- тоэнцефалический барьер и связанное в первую очередь с нейротроп- ностью возбудителя.
■При вторичных острых энцефалитах (менингоэнцефалитах) инфекцион ные агенты попадают в мозг чаще гематогенным путём или, возможно, по аксонам (вирусы герпеса). Контактный путь (преимущественно бактери альная инфекция) выявляют при заболеваниях ЛОР-органов, открытой или проникающей ЧМТ. Параинфекционные вирусные и поствакци нальные энцефалиты развиваются в результате аутоиммунных реакций.
КЛАССИФИКАЦИЯ ЭНЦЕФАЛИТОВ
В зависимости от этиологии выделяют следующие виды энцефалитов.
■ Первичные вирусные энцефалиты.
Энцефалиты, вызванные известным вирусом.
- Арбовирусные сезонные (весенне-летние, летне-осенние): клеще вой весенне-летний, комариный японский энцефалит и др.
—Первичные вирусные полисезонные, вызванные вирусами герпеса, гриппа, энтеровирусами Коксаки и ECHO и др.
Энцефалиты, обусловленные неизвестным вирусом: эпидемический энцефалит Экономо.
■ Энцефалиты и энцефаломиелита инфекционно-аллергического и ал лергического генеза.
Параинфекционные энцефалиты и энцефаломиелиты (вторичные) при кори, ветряной оспе, краснухе, эпидемическом паротите, гриппе и др.
Поствакцинальные (после прививки АКДС, оспенной, антирабической вакцинами, вакциной против клещевого энцефалита и др.).
■Бактериальной этиологии: стафилококковый, стрептококковый, пнев мококковый и др.
■Энцефалиты, вызванные плазмодиями, грибами или другими возбуди телями: при сыпном тифе, сифилисе, малярии, токсоплазмозе, болезни Лайма (боррелиозе).
КЛИНИЧЕСКАЯ КАРТИНА
При любом инфекционном процессе в ЦНС в процесс вовлекаются, как правило, разные структуры. В связи с этим используют термины «менин-гоэнцефалит», «энцефаломиелит» и другие. Тем не менее в каждом конкретном случае необходимо определить, какой из отделов нервной системы поражён в наибольшей степени. Энцефалиты могут развиваться как на фоне менингитов вследствие вовлечения вещества головного мозга в патологический процесс, так и как самостоятельное заболевание (первичный энцефалит).
Клиническая картина заболевания включает следующие синдромы.
■ Общеинфекционный: повышение температуры тела, лихорадка, общая интоксикация, воспалительные изменения в крови и др.
223
■ Общемозговые симптомы: количественные нарушения уровня созна ния (оглушение, сопор, кома), головные боли, тошнота, рвота, голо вокружение, генерализованные судорожные припадки.
■Психические расстройства: дезориентация, психомоторное возбуждение, спутанность, неадекватность поведения, галлюцинации, делирий, страхи, тревога, агрессивность.
■Менингеальный синдром (при вовлечении оболочек): положительные менингеальные симптомы Кернига, Брудзиньски, ригидность затылочных мышц.
■Очаговые неврологические симптомы зависят от локализации очага по ражения (фокальные судорожные припадки, центральные или периферические парезы, нарушения чувствительности, речевые расстройства, атаксия, признаки поражения черепных нервов, такие как диплопия, нарушения глотания и др.).
В развитии энцефалитов выделяют следующие периоды: продромальный, разгар заболевания, реконвалесценции, восстановительный и остаточных явлений. Продромальный период чаще протекает с умеренными общеинфекционными симптомами. В разгар заболевания, на фоне уже выраженных общеинфекционных проявлений, развиваются общемозговые и менингеальные симптомы, а также признаки очагового поражения ЦНС, судорожные припадки и другие симптомы. В последующие периоды общеинфекционный и менингеальный синдромы постепенно регрессируют, происходит восстановление нарушенных функций или формирование стойкого неврологического дефекта.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
■ При клещевом энцефалите инкубационный период продолжается от 3до 21 сут. Заболевание начинается остро с резкого повышения температуры тела до 38-40 "С, нарастающей головной боли, тошноты, рвоты. Затем присоединяются общая слабость, нарушения сна, боли в мышцах шеи и надплечий преимущественно). У некоторых больных могут быть судорожные и миоклонические припадки, диплопия, парестезии и другие симптомы. Больные имеют характерный внешний вид: гиперемия кожи лица, шеи, верхней части груди, склер, слизистых оболочек. Могут быть нарушения сознания, брадикардия, артериальная гипотензия. Через 2—4 сут появляются менингеальные симптомы, а также очаговая неврологическая симптоматика. В типичных случаях это вялые параличи мышц рук, плечевого пояса, шеи (симптом «свисающей» головы). Также может развиться бульбарный синдром с нарушением глотания, афонией, атрофией языка. Температура тела снижается через 5-7 сут, уменьшаются головная боль, миалгии, менингеальные симптомы. Период реконвалесценции может быть различной длительности, восстановление двигательных функций, как правило, происходит медленно, в большинстве случаев остаются слабость, атрофия мышц шеи, плечевого пояса, рук. В зависимости от вовлечения различных отделовнервной системы выделяют следующие формы.
Менингеальная (клиническая картина острого серозного менингита).
Менингоэнцефалитическая или церебральная (нарушения сознания, галлюцинации, судорожные припадки, парезы, гиперкинезы).
224
Полиомиелитическая (поражение серого вещества спинного мозга с развитием вялых парезов мышц шеи, плечевого пояса, рук),
Полиоэнцефалитическая (с преимущественным поражением ядер черепных нервов, проявлениями бульбарного синдрома; часто наблюдают нарушения дыхания).
Полирадикулоневритическая (множественное поражение корешков и нервов с развитием вялого тетрапареза с болями и расстройствами чувствительности по периферическому типу).
Возможны смешанные формы с поражением нескольких отделов нервной системы.
■ При герпетическом энцефалите поражение нервной системы может происходить как при первичном инфицировании, так и при реактивации инфекции. Вирус проникает в нервную систему гематогенным путём и по нейронам (через обонятельный и тройничный нервы) и инфицирует окружающие мозговые структуры, вследствие чего чаще поражаются передние отделы головного мозга (лобная и височная доли). Предвестниками заболевания могут быть лёгкие катаральные явления. Герпетические высыпания на коже и слизистых оболочках в дебюте появляются редко. Ранняя стадия может иметь продолжительность от нескольких часов до 3—7 сут. Первыми симптомами заболевания бывают повышение температуры тела до 38 "С и более, постоянная нарастающая головная боль, рвота, сонливость. Клиническая картина герпетического энцефалита характеризуется стадийностью течения и определёнными особенностями, среди которых наиболее типичны психопатологические расстройства, судорожный синдром, нарушения сознания и тяжёлое течение.
Спектр психопатологических расстройств очень широк: спутанность, дезориентировка в пространстве и времени, снижение памяти, замедление психических реакций, непонимание обращенной речи, страхи, тревога, агрессивность, неуправляемость поведения, а также делирий, сумеречные расстройства сознания, галлюцинации. В дальнейшем происходит углубление этих расстройств, появляются количественные нарушения сознания, менингеальные симптомы.
Другой характерной особенностью герпетического энцефалита считают очаговые или генерализованные эпилептические припадки, вначале единичные, но имеющие тенденцию к учащению. У детей первого года жизни и раннего возраста могут возникать оперкуляр-ные автоматизмы, миоритмии (ритмичные сокращения отдельных мышц лица, конечностей), тремор, вегетативные или психомоторные приступы.
Уже в начале заболевания часто развиваются очаговые симптомы: парезы, чувствительные расстройства, речевые нарушения, агнозии,
В стадию разгара происходит углубление расстройств сознания до сопора, комы, учащение эпилептических припадков до серии или эпилептического статуса с нарушением витальных функций. Развивается выраженная очаговая симптоматика, нейротрофические нарушения, углубляются расстройства дыхания. Другой важный признак этой стадии — нарастание стволовых симптомов (поза декортикации, децеребрации, поражение черепных нервов). Дальнейшее прогресси-
225
рование энцефалита связано с нарастающим отёком и может привести к дислокации головного мозга, развитию симптомов вклинения и смерти больного.
■ Вторичные менингоэнцефалиты и энцефалиты могут возникать на фоне как вирусных инфекционных заболеваний (эпидемического паротита, ветряной оспы, краснухи, кори, энтеровирусной инфекции и др.), так и при других инфекциях. Из первичных очагов возбудители в ЦНС попадают чаше гематогенным путём, хотя при патологии ЛОР-органов, открытой и проникающей ЧМТ возможен и контактный путь. Общемозговые, менингеальные и очаговые неврологические симптомы развиваются на фоне основного заболевания, что облегчает диагностику.
СОВЕТЫ ПОЗВОНИВШЕМУ
■Создайте больному покой, разрешите ему занять удобное для себя по ложение.
■Не давайте больному пить и есть.
■При общих судорожных припадках профилактика травматизма: повернуть голову набок, расстегнуть пуговицы, ремень, ничего не вставлять в рот.
■Не оставляйте больного без присмотра.
НА ВЫЗОВЕ Диагностика
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
■Каковы первые симптомы заболевания и их дальнейшее развитие?
■Имел ли пациент контакт с больными, страдает ли другими инфекционными заболеваниями, делали ли ему прививки?
■Пребывал ли больной в тайге, были ли у него укусы клеща (при нахождении в эндемичном районе)?
■Обращался ли пациент за медицинской помощью, вводили ли ему иммуноглобулин, принимал ли он какие-либо ЛС?
■Были ли высыпания на коже, их описание, местные проявления в месте укуса клеща?
■Были ли судорожные припадки, их описание?
■Были ли странности, нарушения в поведении больного?
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
■Оценка общего состояния: уровень сознания, дыхание, ЧСС, АД.
■Измерение температуры тела.
■Осмотр кожных покровов и конъюнктив (наличие гиперемии, элементов сыпи, отёка, эритемы, воспаления, первичного аффекта в месте укуса клеща).
■Исследование менингеальных симптомов.
■Оценить звучность голоса (гнусавость, охриплость), сохранность глотания для исключения бульбарного синдрома.
■ Определить наличие очаговых неврологических расстройств: центральных и периферических парезов, речевых нарушений, чувствительных расстройств, атаксии, гиперкинезов.
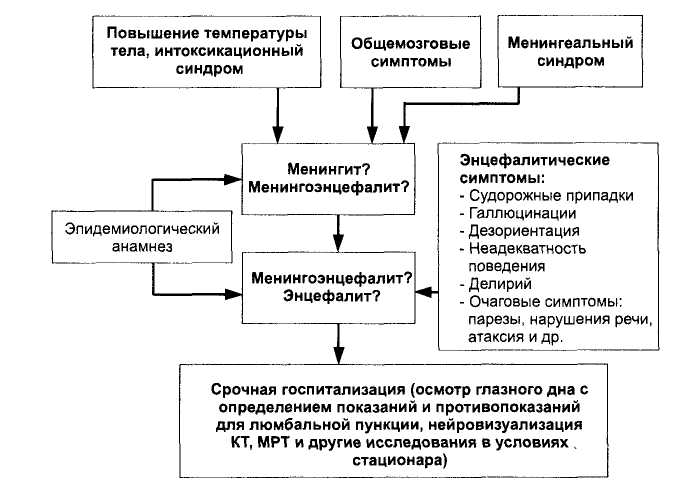
Рис. 5-9. Алгоритм диагностики менингитов, менингоэниефалитов, энцефалитов на догоспитальном этапе.
■ Оценка психопатологических нарушений (дезориентация, неадекватность поведения, галлюцинации и т.д.).
Алгоритм диагностики представлен на рис. 5-9.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Развитие менингеального симптомокомплекса в сочетании с различной выраженности общеинфекционными и очаговыми симптомами возможно при:
субарахноидальном кровоизлиянии,
внутримозговом кровоизлиянии,
инфекционных заболеваниях (явления менингизма),
интоксикациях,
опухолях головного мозга.
Лечение
Показания к госпитализации. Больные с подозрением на энцефалит (менингоэнцефалит) любой этиологии подлежат обязательной срочной госпитализации.
Рекомендации для оставленных дома больных. Все больные с подозрением на энцефалит (менингоэнцефалит) подлежат госпитализации.
227
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
■Недооценка менингеального симптомокомплекса. При наличии выраженной головной боли, повышения температуры тела необходимо проверять менингеальные симптомы.
■Недооценка симптомов энцефалита, в частности судорожные припадки, расценивают как симптоматическую эпилепсию другой этиологии (у детей — как фебрильные судороги, у взрослых — как судороги вследствие интоксикации и др.).
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
У больных с нарушениями уровня сознания (сопор, кома) контроль за функцией дыхания, сердечной деятельности, АД. При нарушениях дыхания — интубация. Необходима готовность к проведению ИВЛ и реанимационных мероприятий.
При нарастании отёка мозга (усиление выраженности общемозговой симптоматики): приподнять головной конец носилок до 30°, ввести маннитол 0.5-1,5 г/кг в виде 15% р-ра в/в капельно.
На этапе СМП проводят преимущественно симптоматическое лечение анальгетиками, жаропонижающими препаратами и др.
При повторяющихся судорожных припадках показано введение 10—20 мг диазепама в/в, при непрекращающихся припадках — повторное введение диазепама в/в медленно под контролем функции дыхания. При психомоторном возбуждении также можно ввести 10—20 мг диазепама в/в.
