
Характеристика возбудителя.
Семейство: Entorobacteriaceae
Род :Yersinia
Вид: Y. Pestis
Y. Pestis представляет собой неподвижную овоидную короткую палочку, характерно биполярное окрашивание. Она обладает выраженным полиморфизмом, спор и жгутиков не имеет, грамотрицательна, растет на простых питательных средах с добавлением гемолизированной крови или сульфита натрия для стимуляции роста.Выделяют несколько подвидов возбудителя, различных по вирулентности. Факторы патогенности — экзо- и эндотоксин. Содержит более 30 антигенов. Иерсинии продуцируют ферменты агрессии — гиалуронидазу, коагулазу, гемолизин, фибринолизин и др. Достаточно устойчивы во внешней среде, особенно при низких температурах.
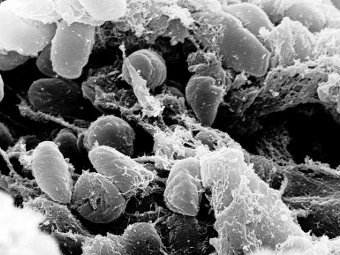
Возбудитель чумы (электронная микроскопия)
Заражение чумой происходит несколькими путями:
1) трансмиссивным — через укусы инфицированных блох;
2) контактным — при снятии шкурок инфицированных промысловых грызунов и разделке мяса зараженных животных;
3) алиментарным — при употреблении в пищу продуктов, обсемененных бактериями;
4) аэрогенным — от больных легочной формой чумы.
Восприимчивость людей к чуме высокая. Индекс контагиозности приближается к единице. Иммунитет после перенесенного заболевания стойкий.
Патогенез, факторы патогенности и вирулентности. Устойчивость возбудителя чумы.
Патогенез. В организм человека возбудитель чумы проникает через кожу, дыхательные пути, желудочно-кишечный тракт. Входные ворота в большой степени определяют развитие той или иной клинической формы чумы. При проникновении через кожу первичный аффект в месте внедрения, как правило, отсутствует. С током лимфы чумные бактерии заносятся в ближайшие регионарные лимфатические узлы, где происходит их размножение. Возбудители фагоцитируются нейтрофилами и мононуклеарными клетками. Но фагоцитоз оказывается незавершенным, что затрудняет запуск иммунного процесса. В лимфатических узлах развивается серозно-геморрагическое воспаление с образованием бубона. Утрата лимфатическим узлом барьерной функции приводит к генерализации процесса. Бактерии гематогенно разносятся в другие лимфатические узлы, внутренние органы, вызывая воспаление (вторичные бубоны и гематогенные очаги). Размножение иерсиний во вторичных очагах инфекции приводит к развитию септических форм чумы, для которых характерно развитие инфекционно-токсического шока и образование септикопиемических очагов в различных внутренних органах. Гематогенный занос чумных бактерий в легочную ткань приводит к развитию вторичной чумной пневмонии с образованием обильного серозно-геморрагического экссудата, содержащего огромное количество иерсиний. Септическая форма чумы сопровождается экхимозами и кровоизлияниями в кожу, слизистые и серозные оболочки, стенки крупных и средних сосудов. Типичны тяжелые дистрофические изменения сердца, печени, селезенки, почек и других внутренних органов.
При развитии у больного пневмонии инфекция распространяется уже воздушно-капельным путем по законам антропонозных инфекций и может приводить к эпидемиям первичной легочной чумы. Риску инфицирования чумой в 12 природных очагах России подвергаются более 20 000 человек
Факторы патогенности и вирулентности:
• Капсула – угнетает активность макрофагов.
• Пили (мелкие ворсинки) – угнетают фагоцитоз и обуславливают внедрение возбудителя в макрофаги.
• Плазмокоагулаза (таже коагулаза) – приводит к свёртыванию плазмы и нарушению реологических свойств крови.
• Нейроминидаза – обеспечивает адгезию крепление возбудителя за счёт высвобождения его рецепторов на поверхности.
• Специфический антиген pН6 – синтезируется при температуре 36°С, и обладает антиагоцитарной и цитотоксической активностью.
• Антигены W и V – обеспечивают размножение возбудителя внутри макрофагов.
• Каталазная активность, обеспеченная аденилатциклазой – подавляет окислительный взрыв в макрофагах, что снижает их защитную способность.
• Аминопептидазы – обеспечивают протеолиз (расщепление) на поверхности клетки, иннактивацию регуляторных белков и ростовых факторов.
• Пестицин – биологически активные компоненты Y.pestis угнетающие рост других представителей рода Yersinia (Иерсиниозов).
• Фибринолизин – обеспечивает расщепление кровяного сгустка, что в последующем усугубляет нарушение свёртывания.
• Гиалуронидаза – обеспечивает разрушение межклеточных связей, что ещё более облегчает его проникновение в глублежащие ткани.
• Эндогенные пурины (роль их присутствия до конца не ясна, но при распаде они образуют мочевую кислоту, которая потенциальна токсична).
• Эндотоксин – липополисахаридный комплекс, обладает токсичностью и аллергенным действием.
• Быстрый рост при температуре 36,7-37°С – эта особенность в сочетании с антифаоцитарными факторами (вышеперечисленными) делает рост и размножение возбудителя чумы практически бесперпятственным.
• Способность возбудителя сорбировать (накапливать/собирать) гемин (производная от гемма – небелковой части транспортировщика Fe3+ в крови) – это свойство обеспечивает размножение возбудителя в тканях.
• Мышиный токсин (летальный = С-токсин) – обладает кардиотоксическим (поражение сердца), гепатотоксическим (поражение печени) и капиляротоксическим действием (нарушает проницаемость сосудов и вызывает тромбоцитопатии). Этот фактор проявляется блокадой переноса электролитов в митохондриях, т.е блокада энергетического депо.
Вся патогенность (вредоносность) контролируется генами (их всего 3) – на них и повлиял Бэкон, смоделировав антибиотикоустойчивого мутанта чумы и таким образом предупредил человечество о движущейся угрозе в условиях нецелесообразного и бесконтрольного применения антибиотиков.
Устойчивость возбудителя чумы:
• В мокроте сохраняется 10 дней;
• На белье, одежде и на предметах обихода, запачканных слизью – неделями (90 дней);
• В воде – 90 дней;
• В погребённых трупах – до года;
• На открытых тёплых пространствах – до 2 месяцев;
• В гное бубона (увеличенный лимфоузел) – 40 дней;
• В почве- 7 месяцев;
• Замораживание и оттаивание, а также низкие температуры – мало влияют на возбудителя;
Губительны оказываются: прямое УФИ и дезинфецирующие средства – вызывают мгновенную гибель, при 60°С – гибнет в течении 30 минут, при 100°С – гибель мгновенна.
Клиническая классификация:
А. Преимущественно локальные формы: кожная, бубонная, кожно-бубонная.
Б. Внутреннедиссеминированные, или генерализованные формы: первично-септическая, вторично-септическая.
В. Внешнедиссеминированные: первично-легочная, вторично-легочная, кишечная. (Кишечная форма как самостоятельная большинством авторов не признается.)
Клиника: инкубационный период чумы составляет 2—6 дней(при бубонной форме — 3-6, изредка до 9 дней, при первичной легочной форме — 1-2, реже 3 дня). Заболевание, как правило, начинается остро.
При кожной форме: в месте внедрения возбудителя возникают изменения в виде некротических язв, фурункула, карбункула, которые отмечаются выраженной болезненностью и инфильтрированным дном.
Для некротических язв характерна быстрая, последовательная смена стадий: пятно, везикула, пустула, язва. Чумные кожные язвы характеризуются длительным течением и медленным заживлением с образованием рубца.
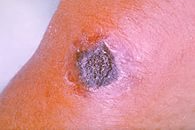
(Кожная форма)
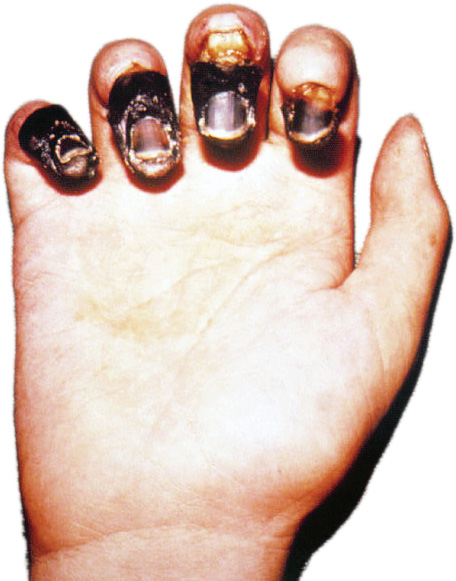
Бубонная форма. Бубон — резко болезненное увеличение лимфатических узлов, спаянных в единый конгломерат между собой и с подкожной клетчаткой. Бубон, как правило, бывает один. Наиболее частые локализации чумных бубонов — паховая, подмышечная, шейная области. Ранний признак формирующегося бубона — резкая болезненность, вынуждающая больного принимать вынужденное положение. Кожа над бубоном напряжена, приобретает красный цвет. На 3-12 день бубон может вскрыться с образованием густого гноя. Лимфангитов не наблюдается. По окончании стадии формирования бубона наступает фаза его разрешения, протекающая в одной из трех форм: рассасывание, вскрытие и склерозирование.
Больной человек с бубонной формой чумы малоконтагиозен, опасно лишь соприкосновение с отделяемым вскрывшегося бубона. Человек становится опасным для окружающих при развитии легочной чумы, реже при септицемии, когда переносчиком служат блохи Pulex irritans, обитающие в жилище человека. Эпидемиологическая опасность больного сохраняется на протяжении всей болезни. Реконвалесцентное носительство не наблюдается. При длительной астении, сохраняющейся после острого периода болезни, человек не опасен для окружающих
(Бубонная форма - подмышечный бубон)
Первично- и вторичносептические формы чумы проявляются сходной симптоматикой, но отличаются динамикой развития и течения процесса. Первые возникают после инфицирования, вторые — как осложнение других форм заболевания.
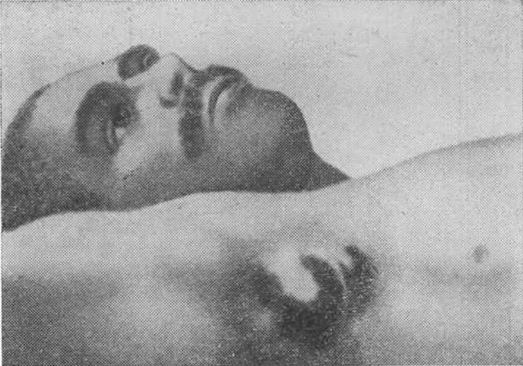
При первично-септической форме чумы наблюдается образование множественных очагов инфекции. Характерна тяжелая общая интоксикация и геморрагический синдром.
Заболевание развивается бурно и часто приводит к смертельному исходу.
(Септическая форма)
Первичнолегочные (развиваются после инфицирования) и вторичнолегочные (развиваются как осложнение других форм заболевания) формы клинически проявляются однотипно. Наиболее специфическими симптомами являются: сильная боль в грудной клетке; пенистая, жидкая, “ржавая” мокрота на фоне скудных данных физикального обследования легких.
При первичной легочной чуме инкубационный период длится от нескольких часов до 3-х дней. В первом периоде заболевания наблюдается лихорадочное возбуждение, продолжающееся 8-12 часов. Разгар болезни наблюдается во второй период, длящийся до 2-х дней. Усиливается кашель, мокрота становится жидкой, пенистой, ржавой, затем с кровью.
В третьем периоде нарушается сознание, поэтому он называется сопорозным периодом чумы. Он продолжается 2-3 дня и оканчивается комой.
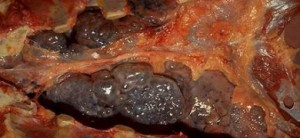
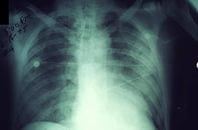
(Легочная форма)
Кишечная форма. На фоне синдрома интоксикации у больных возникают резкие боли в животе, многократная рвота и диарея с тенезмами и обильным слизисто-кровянистым стулом. Поскольку кишечные проявления можно наблюдать и при других формах заболевания, до последнего времени остаётся спорным вопрос о существовании кишечной чумы как самостоятельной формы, по-видимому, связанной с энтеральным заражением.
Для всех форм чумы характерна следующая симптоматика:
1.Быстрое повышение температуры тела до 39—40°С, сопровождающееся сильным ознобом и чувством жара.
2.Миальгии, мучительная головная боль, головокружение.
3.Гиперемия лица и конъюнктив.
4.Губы сухие, язык отечный, сухой, дрожащий, обложен густым белым налетом (как бы натерт мелом), увеличен.
5.Речь смазанная, неразборчивая, токсическое поражение нервной системы: от оглушенности и заторможенности до возбуждения, бреда, галлюцинаций, нарушается координация движений.
6.Прогрессивно нарастающая сердечно-сосудистая недостаточность: тахикардия (до 120— 160 уд. в 1 мин), цианоз, аритмия пульса, значительное снижение артериального давления.
7.Увеличение печени и селезенки.
8.Нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, СОЭ повышена.
У тяжелобольных развивается геморрагический синдром, сопровождающийся кожными проявлениями, кровавой или цвета кофейной гущи рвотой, жидким стулом со слизью и кровью
